Полостные грыжи и кисты

Грыжа и киста позвоночника – это названия разных патологий, между которыми нередко возникает путаница. Грыжа представляет собой выступившую за пределы треснувшего фиброзного кольца ткань пульпозного ядра.
Кистозное образование – это полость, заполненная жидкостным содержимым (ликвор, кровь). Несмотря на явные внешние отличия, оба образования могут обнаруживаться на разных участках позвоночника и иметь схожие симптомы.
Опухоль
Кистозной опухолью называют мешок, заполненный геморрагическим или ликворным содержимым, который может быть расположен на любом участке позвоночного столба. Различают ложную и истинную кисту. В первой эпителиальный слой, выстилающий стенки, отсутствует, во второй – он есть.

Заболевание может возникнуть в результате патологий позвоночника, травм, кровоизлияний, малоподвижного образа жизни или, напротив, повышенных нагрузок на позвоночный столб (приобретенная болезнь). Либо в результате нарушений внутриутробного развития – младенец рождается с врожденным дефектом.
Различают основные виды кистозного образования:
- Периневральная. Регистрируется примерно в 7% случаев и является чаще врожденной. Происходит выпячивание оболочек спинного мозга в область спинномозгового канала. Если опухоль крупная, то может сдавливать спинномозговые нервы, что влечет за собой целый ряд неврологических симптомов (боль в области проекции кисты в покое и при движении, нарушение работы органов, с которыми связан пораженный участок позвоночного столба).
- Арахноидальная (киста Тарлова). Представляет собой разновидность периневральной полости. Стенки образованы клетками арахнодиальной (паутинной оболочки). Заполнена спинномозговой жидкостью. Формируется чаще в области поясницы. При превышении размеров 1,5 см оказывает давление на спинной мозг и корешки нервов. При нагрузках проявляется симптоматика в зависимости от расположения шишки (шея, поясничная область) – болевой синдром, парезы, слабость, нарушение функций внутренних органов и конечностей.
- Периартикулярная. Образуется в области фасеточного сустава и может врастать в желтую связку. Различают 2 вида периартикулярной кисты: синовиальную (участок синовиальной сумки отделяется и наполняется жидкостью), ганглионарную (в процессе развития отделяется от суставной сумки и выстилки в виде синовиальных клеток не имеет).
- Ликворная. Заполняется спинномозговой жидкостью (ликвором), циркулирующей под паутинной оболочкой. Относится к периартикулярной или арахноидальной опухоли.
- Аневризматическая. Заполнена геморрагическим содержимым (венозной кровью) и располагается в костной ткани.
Самым результативным методом лечения этих образований является их иссечение. Аспирация спинномозговой жидкости (выкачивание) в большинстве случае создает временный эффект. Жидкостное содержимое может вновь заполнить полое пространство в месте поражения.
Позвоночная патология
Межпозвоночная деформация диска приводит к тому, что фиброзное кольцо, окружающее пульпозное ядро, может треснуть.  Содержимое ядра проходит в образовавшуюся брешь, образуя грыжевое выпячивание.
Содержимое ядра проходит в образовавшуюся брешь, образуя грыжевое выпячивание.
Он выходит за пределы позвоночного столба и сдавливает нервные корешки, расположенные по обе стороны позвонка. Человек испытывает сильный болевой синдром. Его локализация зависит от места поражения.
Самые тяжелые патологии – шейные, поясничные и пояснично-крестцовые. При отсутствии лечения они могут приводить к параличам и дальнейшей инвалидизации. Опасны и секвестированные грыжи, при которых часть выпяченного ядра отрывается и попадает в спинно-мозговой канал.
В чем разница
Чем киста позвоночника отличается от грыжи? Различия очевидны:
- Кистозное образование заполнено спинно-мозговой жидкостью (ликвором, циркулирующим в мягких тканях спинного мозга) или кровью. Грыжевое содержимое представляет собой пульпозное ядро, выступившее за пределы межпозвонкового диска в результате разрыва фиброзного кольца.
- Кистозная опухоль может быть врожденной или приобретенной. Межпозвонковая грыжа – это заболевание, которое диагностируется чаще у взрослых людей.
- Грыжа – патология, которая продолжает развиваться и грозит инвалидностью, если передавливает нервные окончания, расположенные вдоль межпозвонковых дисков, или уменьшает просвет в спинно-мозговом канале. Киста маленького размера может оставаться стабильной на протяжении жизни и не расти, поэтому при ее размерах не более 1 см и бессимптомном течении не рекомендуется хирургическое вмешательство.
- Кистозная шишка имеет различное происхождение: ее стенки могут быть образованы клетками паутинной (арахноидальной) оболочки спинного мозга, синовиальной выстилкой. Грыжевое выпячивание образовано студенистой тканью межпозвонкового диска.
Наиболее опасными грыжевыми и кистозными образованиями считаются те, которые расположены в поясничном, пояснично-крестцовом и шейном отделе.
Обе патологии могут влиять на функционирование нижних конечностей (поясница) и работу головного мозга (шея). В грудном отделе кистозная опухоль и грыжа диагностируются реже, чем в других отделах позвоночника.
Если вы хотите получить больше подобной информации от Александры Бониной, посмотрите материалы по ссылкам ниже.
Отказ от ответственности
Информация в статьях предназначена исключительно для общего ознакомления и не должна использоваться для самодиагностики проблем со здоровьем или в лечебных целях. Эта статья не является заменой для медицинской консультации у врача (невролог, терапевт). Пожалуйста, обратитесь сначала к врачу, чтобы точно знать причину вашей проблемы со здоровьем.
Я буду Вам очень признательна, если Вы нажмете на одну из кнопочек
и поделитесь этим материалом с Вашими друзьями 🙂
« Латеральная грыжа: симптомы, лечение Лечебные микроволны Витафона при межпозвоночной грыже »
Источник
анонимно, Женщина, 47 лет
Здравствуйте, георгий захарович! У моей мамы начались сильные боли в спине, после такого как она подняла тяжелый предмет, до этого боли были терпимые, а сейчас сидит на обезболивающих уколах. Также ее, очень сильно беспокоят головные боли. По поводу головы, было сделано мрт и получено вот такое заключение:
“мр-признаки дисциркуляторной энцефалопатии 1ст. Ликворной кисты в области подкорковых ядер справа. Вариант строения сосудистой системы”. Лечения и удаление кисты она не делала, т.К. Боли терпимы и непостоянны. По поводу спины также было сделано мрт обследование, полный текст которого привожу здесь:
“на серии мр томограмм взвешенных по t1 и t2 в двух проекциях лордоз сохранен. Не исключено наличие переходного люмбо-сакрального позвонка (рекомендован пересчет позвонков по rg-грамме).
Высота и сигналы от дисков исследуемой зоны по т2 неравномерно снижены. Дорзальная медиальная грыжа диска l4/l5, размером до 0.7 См, распространяющаяся по дуге широкого радиуса, в межпозвонковые отверстия с обеих сторон, с их сужением, деформирующая передние отделы дурального мешка.
Дорзальная медиальная грыжа диска l5/l6(переходный?), Размером до 0.7 См, распространяющаяся по дуге широкого радиуса, в межпозвонковые отверстия с обеих сторон, больше в правое, с их сужением, с касанием правого нервного корешка, деформирующая передние отделы дурального мешка.
Дорзальная двусторонняя парамедиальная протрузия диска l3/l4, размером до 0.3 См, распространяющаяся в межпозвонковые отверстия с обеих сторон, с их сужением, компримирующая передние отделы дурального мешка.
Проявление спондилоартроза на всех уровнях исследования в виде деформации дугоотростчатых суставов, сужения суставных щелей, уплотнения желтых связок, что в совокупности с описанными изменениями приводит к сужению межпозвонковых отверстий и деформации дурального мешка.
В просвете крестцового канала на уровне тела s2 позвонка справа определяются периневральные кисты, округлой формы, с четкими контурами, с жидкостными характеристиками сигнала, размерами 1.8Х1.3 См и 1.8Х1.4 См.
Просвет позвоночного канала сужен на уровне выявленных изменений, сигнал от структур спинного мозга (по т1 и т2) не изменён.
Форма и размеры тел позвонков обычные, признаки дистрофических изменений в телах позвонков. Небольшие краевые костные разрастания по передней и задней поверхности тел позвонков исследуемой зоны.
Заключение: мр картина дегенеративно-дистрофических изменений пояснично-крестцового отдела позвоночника. Грыжи дисков l4/l5, l5/l6(переходный?). Сакральные периневральные кисты на уровне тела s2 позвонка. Проявление спондилоартроза.”
Георгий захарович, скажите пожалуйста, связаны ли как-то киста в головном мозге с кистами, которые обнаружили в позвоночнике? Стоит ли удалять хирургическим путем кисты в позвоночнике или можно обойтись лечением и в какую сторону смотреть? Может быть надо сначала разобраться с кистой в головном мозге и затем разбираться с кистами в позвоночнике? Может быть вы бы могли посоветовать центр по лечению таких кист или какой-нибудь лечебный санаторий? Территориально она находится в нижневартовской области. Заранее спасибо! Очень надеемся на ваш ответ.
Источник
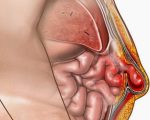
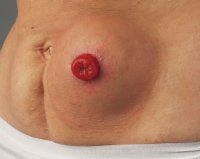
Параколостомическая грыжа (ПКГ) — это выпячивание органов живота, покрытых брюшиной, через патологически сформированные отверстия в области кишечной стомы. Заболевание проявляется периодической или постоянной болью, косметическим дефектом, затруднениями при пользовании калоприемником. Для диагностики ПКГ проводится физикальное обследование пациента, с целью уточнения диагноза назначается рентгенография пассажа бария и УЗИ. В большинстве случаев показана хирургическая коррекция грыжи с последующим закрытием колостомы или сетчатой аллопластикой. Небольшие бессимптомные грыжевые выпячивания подлежат консервативному лечению.
Общие сведения
Параколостомические (парастомальные) грыжи — наиболее распространенное осложнение после вмешательств по выведению колостомы. Анатомическая особенность ПКГ заключается в том, что одной из стенок грыжевого мешка является стенка выведенной кишки. В зависимости от техники хирургического вмешательства патологические образования встречаются у 10-60% пациентов. Грыжи, связанные с наложением колостомы, развиваются в 3 раза чаще, чем после илеостомы. Осложнение в основном возникает у людей старше 75 лет, а также страдающих сопутствующим сахарным диабетом или онкологическими болезнями.
Параколостомическая грыжа
Причины
Основным этиологическим фактором формирования грыж признаны гнойно-воспалительные процессы в параколостомической области. Воспаление нарушает процессы заживления раны, способствует формированию спаек в брюшной полости. Образование грыжевого выпячивания невозможно без наличия факторов риска, которые подразделяются на 3 группы:
- Предрасполагающие. Включают конституциональные особенности человека: недостаточность мышечного каркаса передней брюшной стенки, истощение или ожирение, синдром слабости соединительной ткани. Риск появления параколостомической грыжи повышается у многократно рожавших женщин, которые имеют перерастянутые мышцы живота.
- Производящие. К ним относят упорные запоры, затрудненное мочеиспускание, приступы мучительного кашля. Эти факторы способствуют внезапному повышению внутрибрюшного давления с дальнейшим выпячиванием органов через параколостомическое отверстие. Такая же ситуация возникает при поднятии тяжестей.
- Особенности формирования стомы. При выведении кишки через косые мышцы живота частота осложнения превышает 20%, тогда как при проведении через прямую мышцу — до 3%. Вероятность параколостомической грыжи возрастает при формировании слишком большого отверстия в апоневрозе либо при прочной фиксации брюшины к стенке живота.
Патогенез
Механизм развития параколостомической грыжи связан с особенностями операции по формированию кишечной стомы. Традиционные хирургические вмешательства предполагают образование замкнутого пространства между выведенным концом кишки и стенками живота. Этот «карман» по форме напоминает воронку и имеет узкое отверстие, которое направлено в латеральную сторону.
Таким образом, сальник и петли тонкой кишки не могут свободно перемещаться по левому боковому каналу живота, как это происходит в норме. При повышении внутрибрюшного давления брюшные органы выходят в сформировавшийся карман. Чаще всего грыжевые ворота образуются около латеральной полуокружности колостомы. Грыжевой мешок постепенно увеличивается, его содержимым могут быть петли толстой и тонкой кишки, большой сальник.
Классификация
По диаметру образования грыжи подразделяют на небольшие (до 10 см), большие (10-20 см), гигантские (более 20 см). По отношению к колостоме выпячивания бывают локализованы с одной стороны от выведенной кишки либо имеют кольцевое расположение вокруг стомы. На основе анатомических особенностей строения грыжевого мешка английский хирург Х.Б. Делвин в 1983 году предложил выделять 4 типа параколостомических грыж:
- Интерстициальная. Грыжевой мешок локализован между мышцами передней стенки живота. Такие грыжи характеризуются асимметричным увеличением колостомы и цианозом кожи вокруг нее.
- Подкожная. Выпячивание проходит вблизи стенки толстого кишечника и располагается на уровне подкожной клетчатки. Мышечные слои брюшной стенки в процесс не вовлекаются.
- Интрастомальная. При данном осложнении подвижные органы живота проникают в выходное отверстие выведенной кишки, но не выпячиваются наружу через колостому.
- Чрезстомальная. Самый редкий тип параколостомической грыжи, когда органы брюшной полости выходят непосредственно через колостому.
Симптомы параколостомической грыжи
По характеру течения грыжи бывают бессимптомными либо сопровождающимися клиническими проявлениями. Бессимптомное или малосимптомное течение характерно для образований небольшого размера, которые не нарушают пассаж каловых масс по кишечнику. Ведущим симптомом параколостомических выпячиваний большого диаметра является боль. Сначала болевые приступы беспокоят при смене положения тела, наклонах, а затем принимают постоянный характер.
Пациенты жалуются на наличие выпячивания в параколостомической зоне, которое болит при надавливании или трении одеждой. В начале грыжа самостоятельно вправляется в брюшную полость, исчезает в положении лежа. В дальнейшем произвольное или ручное вправление органов становится невозможным. Характерно постепенное увеличение образования в размерах. Кожа над грыжей имеет обычный цвет и температуру.
Патогномоничное проявление параколостомической грыжи — нарушение ритма испражнения кишечника. У больных с колостомой со временем устанавливается регулярная порционная дефекация 2-3 раза в день. При развитии грыжевого выпячивания частота выделения кала возрастает до 10-20 раз в сутки, усиливается выделение газов. Частые дефекации сменяются продолжительными запорами.
При нарушениях стула возникают трудности в использовании калоприемника, а при больших выпячиваниях это становится практически невозможным. Такие проблемы оказывают серьезное психологическое давление на человека: пациент с параколостомической грыжей становится раздражительным, тревожным. Больные избегают контактов с друзьями и семьей, что еще более усугубляет невротические реакции.
Осложнения
При длительном существовании параколостомической грыжи наблюдается рубцовое сужение выходного отверстия кишки, что сопровождается тяжелой толстокишечной непроходимостью. Частая травматизация выпячивания провоцирует воспаление в грыжевом мешке, которое заканчивается формированием спаек между кишечными петлями. Реже наступает выпадение петли кишечника через колостому из-за возрастания внутрибрюшного давления.
Опасным осложнением параколостомической грыжи является ущемление органов в грыжевых воротах, которое вызывает ишемию и некроз участка кишечника. В результате формируется флегмона, которая постепенно распространяется по всей полости брюшины с развитием гнойного или калового перитонита. Состояние относят к прогностически неблагоприятным, у ослабленных больных оно нередко заканчивается смертью.
Диагностика
Для постановки диагноза параколостомической грыжи опытному хирургу достаточно произвести физикальный осмотр пациента в горизонтальном и вертикальном положении. Врач обращает внимание на размеры и форму выпячивания, возможность его самостоятельного вправления. Производится пальцевое исследование грыжевых ворот. Чтобы уточнить диагноз, назначают инструментальные методы:
- Рентгенологическое исследование. Рентгенография пассажа бария по кишечнику в динамике проводится для визуализации содержимого грыжевого мешка, установления анатомических взаимоотношений петель тонкой кишки. На рентгенограммах удается обнаружить признаки спаечного процесса.
- Сонография. УЗИ параколостомической грыжи — быстрый и неинвазивный способ визуализации органов, которые находятся внутри грыжевого мешка. Методика помогает выявить осложнения — наличие воспалительного процесса и экссудата, спайки между петлями кишечника.
Лечение параколостомической грыжи
Консервативная терапия
Избежать оперативного лечения возможно при маленьких параколостомических грыжах, которые никак клинически не проявляются. Пациентам подбирают соответствующий калоприемник и детально объясняют особенности его использования. Рекомендуется ограничение физической активности, специальную диету для профилактики запоров. Больные подлежат регулярному диспансерному наблюдению у хирурга.
Хирургическое лечение
Абсолютными показаниями к операции служит наличие большой или гигантской параколостомической грыжи, клинических проявлений или осложнений. Хирурги определяют тактику оперативного вмешательства с учетом общего состояния больного и тяжести основного заболевания, по поводу которого накладывалась стома:
- Закрытие временной колостомы. Во время реконструктивной операции ликвидируется кишечная стома и восстанавливается анатомическая целостность кишечника. Вмешательство обеспечивает хорошие отдаленные результаты, возвращает больных к полноценной жизни.
- Реконструктивная операция. Зачастую в абдоминальной хирургии прибегают к герниопластике параколостомической грыжи с применением сетчатого протеза, поскольку такая операция имеет минимальный риск рецидива. Реже проводят иссечение грыжевого мешка и реконструкцию колостомы без пластики.
Прогноз и профилактика
Современные хирургические методики позволяют устранить негативные проявления параколостомической грыжи и значительно снижают вероятность рецидива. Сочетание оперативных и реабилитационных мероприятий улучшает качество жизни больных, поэтому прогноз благоприятный. Вызывают опасение ПКГ, развивающиеся на фоне опухолевого процесса, которые трудно поддаются лечению. Профилактика заключается в ликвидации производящих факторов риска.
Источник
