Грыжа и водянка в яйце
Паховая грыжа – это состояние, при котором в грыжевой мешок через паховый канал выходят органы брюшной полости (кишечник, яичники, сальник).
Грыжи и водянки оболочек яичка (гидроцеле) в паховой области и в области мошонки относятся к частой патологии детского возраста. В большинстве случаев у детей паховая грыжа является врожденной. Грыжи возникают как у мальчиков, так и у девочек и довольно часто могут быть опасными и жизнеугрожающими состояниями для ребенка. Возможна гибель яичка, яичника или части кишечника в результате ущемления, странгуляции или заворота. Во избежание этих осложнений важно своевременно поставить диагноз и выполнить операцию.
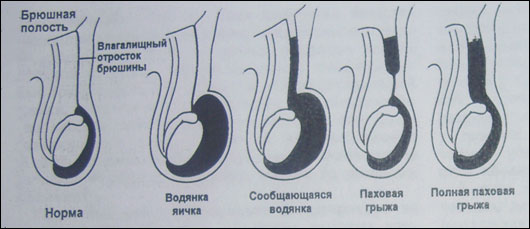
Эмбриология и анатомия. Большую часть периода беременности яички располагаются под почками. Начиная с 6-7 месяца внутриутробного периода, яички постепенно опускаются и выходят из брюшной полости через внутреннее паховое кольцо. Проводником для яичек служит “гунтеров тяж” (отросток брюшины, окружающий и направляющий яички через паховый канал). Яички двигаются через паховый канал, а затем появляются в мошонке. В норме, после того, как яички опустились в мошонку, просвет вагинального отростка (канала по которому двигалось яичко) закрывается (облитерируется), закрывая сообщение брюшной полости с органами мошонки. Если в результате нарушения эмбриогенеза, этого не происходит вагинальный отросток брюшины (processus vaginalis), остается открытым в брюшную полость, появляется вероятность развития врожденной паховой грыжи или водянки оболочек яичка (Рис.1).
 |
| Рис. 1 Образование водянки и грыжи в процессе заращения вагинального отростка. |
Незаращенный влагалищный отросток брюшины еще не является синонимом грыжи, а представляет собой лишь потенциально предрасполагающее к возникновению грыжи состояние. Сама грыжа появляется только тогда , когда кишечник или иное содержимое брюшной полости выходит во влагалищный отросток. Если из брюшной полости во влагалищный отросток проникает только жидкость, то подобная ситуация обозначается термином «сообщающаяся водянка яичка», для которой характерно ее нарастание при повышении активности, вследствие повышения внутрибрюшного давления (крик, плач, напряжение) и уменьшение объема водянки во время сна или других периодов релаксации.
Установлено, что при некоторых заболеваниях частота паховых грыж увеличивается также как и риск послеоперационного рецидива грыжи. Так более высокая, чем в общей популяции, частота грыж отмечается у детей с кистофиброзом легких, у больных с нарушением развития соединительной ткани ( синдром Элерса-Данлоса), у детей с врожденным вывихом бедра и у пациентов, получающих хронический перитонеальный диализ, у недоношенных с внутрижелудочковыми кровоизлияниями и у больных с миеломенингоцеле, которым произведено вентрикулоперитонеаль-ное шунтирование (отведение жидкости из желудочков головного мозга в брюшную полость).
Клинические проявления. Косая грыжа. Основной признак косой паховой грыжи- выпячивание в паховой области, распространяющееся до дна мошонки и более отчетливо заметное при повышении внутрибрюшного давления (плач, смех, натуживание). Грыжа обычно самостоятельно исчезает при расслаблении, или может быть осторожно вправлена рукой, путем деликатного надавливания, как бы заправляя содержимое грыжи обратно в брюшную полость. Иногда вправлению помогает осторожная тракция (подтягивание) за яичко. Иногда первым клиническим симптомом грыжи бывает внезапное появление её с симптомами ущемления. Однако во многих случаях при тщательном сборе анамнеза оказывается, что у ребенка все же ранее отмечалась некоторая припухлость в паховой области, либо определялась водянка оболочек яичка.
При первичном осмотре хирург не всегда может отчетливо определить грыжу, даже если осматривает ребенка стоя, с напряжением передней брюшной стенки, при кашле или во время плача. В этих случаях четкий анамнез в сочетании с наличием пальпируемого утолщенного тяжа, пересекающего лонный бугорок (симптом шелковой перчатки), усиленный кашлевой толчек и расширенное паховое кольцо, пропускающее мизинец косвенно свидетельствуют о существовании грыжи и служат показанием к операции. Если диагноз известен, а операция откладывается, важно постоянно контролировать содержимое грыжи и при беспокойстве ребенка в первую очередь исключать признаки ущемления грыжевого содержимого. При любых сомнениях целесообразно показать ребенка хирургу.
Осложнения грыж и грыжесечения. Ущемление и странгуляция. Ущемленная грыжа развивается в том случае когда содержимое грыжевого мешка (обычно у мальчиков – кишечник, и девочек – яичник, фалопьева труба, кишечник) не вправляются в брюшную полость. Ущемление намного чаще (70%) возникает у маленьких детей в возрасте до 1 года. К 8 годам жизни и, в более старшем возрасте, вероятность ущемления становится очень низкой. Картина ущемления включает в себя резкое беспокойство, сильные схваткообразные боли в животе, иногда рвоту, сначала без примеси желчи.
Затем рвота становится более интенсивной, и в рвотных массах появляется примесь не только желчи (желто-зеленой окраски), но при большой давности ущемления даже кишечного содержимого, что свидетельствует о странгуляции (сдавления кишки с нарушением кровообращения). При осмотре на стороне поражения в паховой области определяется довольно плотное образование, которое может располагаться только в паховой области или распространяется на мошонку. Обычно ребенку ранее ставился диагноз грыжи, или родители не обращались к врачу, но сами отмечали периодическое появление припухлости в паховой области. В редких случаях ущемление бывает первым проявлением грыжи.
Ущемление развивается в результате постепенно возникающего отека органов, находящихся в замкнутом пространстве пахового канала, что приводит к нарушению венозного и лимфатического оттока, и сдавления. В конечном счете, органы перестают кровоснабжаться и наступает гангрена и некроз содержимого грыжи. При развитии указанных циркуляторных нарушений грыжевое выпячивание становится более плотным и болезненным может появиться гиперемия (краснота), отек кожи над грыжевым выпячиванием, ухудшается общее состояние ребенка. При наличии всех выше перечисленных изменений применяется термин «странгуляция». Это осложнение требует немедленного оперативного вмешательства.
Ущемление грыжи без признаков странгуляции может быть устранено в условиях больницы неоперативным путем в 80% случаев на ранних сроках ущемления.
Особенности техники операции. Несомненно, принципиально важным и главным этапом грыжесечения является отделение элементов канатика от грыжевого мешка. Учитывая то, что эти элементы у детей имеют малые размеры, многие хирурги используют во время операции бинокулярные лупы с Х2 или Х3 кратным увеличением.
Большую осторожность и деликатность необходимо проявить, чтобы не повредить во время выделения семявыносящий проток, его артерию или семенные сосуды.
Повреждение семенного канатика. Повреждение семенных сосудов может возникнуть в результате недостаточно осторожного их выделения или нечаянного их прошивания при наложении швов у детей с длительно существующей грыжей и рубцовыми изменениями тканей при грыжах огромного размера. Данное осложнение возникает чаще всего у младенцев и недоношенных детей в связи с малым калибром сосудов. Увеличивается риск осложнений при выделении сосудов от отечного, рвущегося грыжевого мешка при операции осуществляемой в связи с ущемлением.
Осложнения грыжесечения при плановых операциях вне ущемления довольно редки (не более 1%), однако число проблем в послеоперационном периоде значительно увеличивается при лечении осложненных и ущемленных грыж в экстренном порядке. Операцию лучше выполнять руками опытного хирурга, не дожидаясь ущемления и странгуляции содержимого грыжевого мешка.Сегодня мы имеем возможность проведения данных плановых операций лапароскопическим доступом, используя самое современное эндоскопическое оборудование, лечение выполняется по страховому полису, в системе ОМС. Для этого нужно только записаться на консультацию. В нашем детском отделении урологии-андрологии минимальная очередь не более 1-2 недели. Для этого нужно записаться на консультацию детского уролога по тел. 499- 110-40-67 или 499-367-64-64
Ю.Э.Рудин
rudin761@yandex.ru
Источник
Гидроцеле — патологическое состояние мужских яичек, связанное со скоплением жидкости в органе. Заболевание встречается у мужчин любого возраста.
![]()
Новорожденные малыши уже рождаются с отеком яичек, проблема в этом случае часто решается самостоятельно. У взрослых мужчин патология возникает после травм, воспаления и по другим причинам, и требует обращения к урологу.
Врожденная водянка яичек: причины и процесс образования
С врожденной водянкой яичек появляются до 10% мальчиков. Чаще гидроцеле диагностируется у недоношенных малышей. Это связано с процессом развития патологии: орган просто не успевает сформироваться.
У плода яички располагаются в брюшной полости, а затем, по мере его развития, постепенно опускаются в мошонку. И тогда сообщение между брюшной полостью и оболочками яичек прерывается. Этот процесс заканчивается еще до рождения мальчика.
Если по каким-либо причинам нарушается процесс формирования яичек и их оболочек, то сообщение между брюшной полостью и оболочками яичек остается. По своеобразному каналу между ними циркулирует жидкость. Скапливаясь между оболочками яичка, она оттесняет его вниз. Часто патология связана с паховыми грыжами.
Так возникает врожденная сообщающаяся водянка яичка, или первичное гидроцеле (от греческого hydor — вода и kele — опухоль). Гидроцеле может пройти с возрастом, но бывают случаи, что патология остается.
Приобретенная водянка (вторичное гидроцеле)
У взрослых значительно чаще бывает не первичное, а вторичное гидроцеле. Страдают преимущественно люди молодые, 20—30 лет, но возникновение патологии не исключено и у пожилых мужчин.
Вторичное гидроцеле может быть связано:
- с механическим повреждением мошонки в результате удара или оперативного вмешательства, например, при удалении паховой грыжи;.
- с разными заболеваниями яичка (орхит) или его придатка (эпидидимит), чаще воспаление провоцируют возбудители ИППП;
- с изменениями в венозных и лимфатических сосудах;
- с закупоркой семенного канатика.
Если болезнь не лечить, она становится хронической. В этом случае размеры отека могут достигать величины от куриного яйца до крупного яблока и даже больше.
Симптомы гидроцеле
Водянка может быть односторонней и двухсторонней. Признаки патологии зависят от причин, вызвавших скопление жидкости.
При врожденном гидроцеле, не осложненном инфекциями и имеющим небольшие размеры, у пациентов присутствуют только визуальные изменения и необычные ощущения.
Мужчина чувствует, что у него жидкость из брюшной полости переливается в мошонку и обратно в зависимости от положения тела. Вследствие этого величина мошонки изменяется в течение дня. Когда больной ложится, водянка уменьшается и даже исчезает, а после продолжительной ходьбы и особенно ношения тяжестей ее размеры увеличиваются.
Острое вторичное гидроцеле, как правило, сопутствует острому воспалению яичка или его придатка. В этом случае пациент ощущает симптомы, связанные с заболеванием, послужившим причиной образования отека.
- Больных беспокоят увеличение мошонки и резкая боль, усиливающаяся во время ходьбы;
- Слабость, разбитость, периодические ознобы;
- Температура может повыситься до 38—39 градусов.
- Значительное увеличение мошонки мешает ходить, снижает трудоспособность;
- Возникают затруднения с половой жизнью и мочеиспусканием;
- При большой двусторонней водянке, из-за значительного скопления жидкости, происходит давление на яички, вследствие чего в них нарушается процесс образования семени. Наступает бесплодие.
Хроническое вторичное гидроцеле может развиваться через несколько месяцев после травмы или другой причины, давшей толчок к его возникновению. Упустив время, не всегда удается установить причины. Хроническое гидроцеле принимает затяжное течение, периодически обостряется после переохлаждения или простудных заболеваний.
Диагностика
Даже если водянка мало беспокоит больного, тем не менее, при любом, самом незначительном увеличении мошонки необходимо обратиться к урологу или андрологу. Проявления гидроцеле сходны с клинической картиной других, более серьезных недугов, например, его часто путают с паховой грыжей и перекрутом яичка. И только врач может поставить точный диагноз.
Уролог проводит:
- Осмотр увеличенной мошонки на наличие травм, объема, расположения отека (односторонний, двухсторонний), низа живота, паха и мошонки для исключения паховой грыжи;
- Просвечивание мошонки специальной лампой (трансиллюминация). Обследование показывает прозрачную жидкость, окружающую яичко.
- УЗИ малого таза и мошонки, чтобы исключить грыжу, опухоль яичка или другие причины отека.
Пациент сдает анализы крови и мочи, выявляющие инфекцию. С этой же целью нужно сдать мазок.
Лечение гидроцеле
Методы лечения зависят от вида водянки: уролог может порекомендовать оперативное вмешательство, медикаментозное лечение или ношение специального устройства, поддерживающего яички.
Стоимость услуг уролога в Университетской клинике
| Услуга | Цена, руб. |
| Прием (осмотр, консультация) врача-уролога с высшей квалификационной категорией. | 1700 |
| Получение урологического мазка | 350 |
| Удаление лазером единичных папиллом и кондилом до 3 шт. | 4000 |
| Все цены ⇒ |
Хирургический способ
Устранить сообщающуюся водянку, не осложненную воспалением, можно, если прервать связь между брюшной полостью и мошонкой. С этой целью производится перевязка оставшегося канала. Но делать такую операцию надо не всем: подростков оперируют с 12-летнего возраста, мужчин, если отек не проходит сам, увеличивается или очень мешает.
Хирургический метод лечения хронической водянки яичка обеспечивает полное выздоровление. Чем раньше произведена операция, тем лучше. Уже на второй день после нее человек может вести нормальный образ жизни.
При больших отеках, связанных с воспалением, проводится гидроцелеэктомия, позволяющая выпустить лишнюю жидкость. После такой операции некоторое время придется походить с турундой — небольшой трубочкой, облегчающей отход жидкости.
Что касается бесплодия, связанного с давлением жидкости на орган, после излечения гидроцеле функция яичек полностью восстанавливается.
Медикаментозный способ
Если патология возникла из-за инфекции, сначала нужно ее вылечить. Уролог подбирает антибиотики, снимающие воспаление в яичке или придатке, и назначает препараты, облегчающие состояние: лекарства от температуры, аллергии и т.д. Часто этого достаточно, чтобы отек ушел.
При тяжелом воспалении рекомендуется постельный режим. Из рациона исключают острую, соленую пищу, пряности, жареные блюда.
Суспензорий
Мужчинам, не желающим проводить операцию, придется носить суспензорий — специальный мешочек, поддерживающий мошонку. Он избавляет от неприятных ощущений при ходьбе и работе. Кроме того, улучшение лимфообращения и венозного оттока от яичка и его оболочек замедляет скопление жидкости.
Существует четыре размера суспензориев, их выбирают в аптеке в зависимости от величины мошонки. Лучше купить сразу несколько суспензориев, чтобы ежедневно менять их и носить чистыми, а если мешочек один, его необходимо ежедневно стирать.
Надевать суспензорий надо утром, в положении лежа, и носить в течение всего дня, это способствует уменьшению боли и чувства тяжести в мошонке, устраняет неприятные ощущения.
Профилактика
Лучший способ избежать водянки мошонки во взрослом возрасте — обеспечить защиту половых органов от повреждений. Особенно это касается мужчин, занимающихся спортом. Именно они — частые гости уролога, обращающиеся с отеком яичка.
Кроме этого, нужно всегда помнить о защите при половых контактах. Венерические инфекции могут принести куда более тяжелые последствия, чем гидроцеле. Поэтому при первых симптомах заражения, нужно немедленно обратиться к андрологу или урологу и сдать анализы.
Источник

Водянка яичка (научное название гидроцеле) представляет собой скопление жидкости в области между яичком и мошонкой. Возможно самостоятельное развитие заболевания или появление в качестве сопутствующего основной болезни – опухоли придатков и яичек, воспаления, гидатида и др. Основные симптомы гидроцеле выражаются во внешнем увеличении мошонки и наличии чувства распирания внутри.
Диагностика водянки яичек основывается на УЗИ мошонки, проведении лабораторных исследований ПЦР и венерических инфекций, спермограммы, онкомаркеров. Операции при гидроцеле выполняют только в том случае, если заболевание ухудшает качество жизни и сперматогенез.
Водянка яичка в дословном переводе означает выпячивание воды. Гидроцеле является распространенной патологией по части урологии. В группу риска попадают мужчины любого возраста. Развитие водянки яичка у мужчин происходит в виде патологии после двух летнего возраста. Мужчины старшего возраста гораздо чаще страдают патологией, чем молодые.
Симптомы и признаки
Симптомы водянки яичка напрямую зависят от объемов накопленной жидкости. Чем меньше количество жидкости, тем менее выражены признаки болезни. Значительное скопление жидкости сопровождается ассиметричным увеличением мошонки, натянутостью кожи и изменением обычного окраса.
Пальпация показывает однородную и безболезненную структуру яичек, но имеется ряд трудностей в определении контуров. В том случае, когда количество жидкости становится больше 500 мл, наблюдаются боли тянущего характера, дискомфорт во время физических нагрузок.
По мере увеличения объема водянка яичек у мужчин сказывается на эректильных функциях и процессе мочеиспускания. Сообщающаяся гидроцеле уменьшается после сна. Многокамерное гидроцеле у мужчин внешне похоже на песочные часы.
Реактивная патология клинически проявляется в виде основного заболевания. В случае наличия перекрутов сосудов появляются сильные боли, покраснения кожных покровов и увеличенный размер мошонки.
Общая симптоматика гидроцеле яичка:
- отек яичек;
- резкая болезненность;
- гиперемия кожи, увеличение лимфоузлов регионарного вида – на поздних этапах патологии;
- нарушение пальпации.
Причины возникновения и развития
Причины водянки яичка зависят от вида патологии. Врожденная патология связана с незаращением влагалищного отростка. Приобретенная патология связана с дисбалансом продуктов и реабсорбации жидкости. Реактивная форма сопутствует иным патологическим процессам.
Общие причины водянки яичка:
- воспаления – орхит, орхоэпидидимит и другие воспалительные заболевания вызывают нарушения в крово- и лимфообращении за счет чего происходит пропотевание и накопление жидкости между оболочек яичка;
- посттравматические состояние – травмы, укусы и ожоги нарушают целостность лимфатических и кровеносных сосудов, которые вызывают сбои в естественном оттоке жидкости. Осложнения наступают в результате присоединения вторичной бактериальной инфекции. В данном случае причинами служат удаление гидроцеле, операции в области паха;
- опухоли – запущенные стадии новообразований злокачественного характера оказывают давление на сосуды и вызывают асимметрию мошонки;
- депонированная жидкость и заболевания, сопутствующие ей – нарушения сердечно-сосудистой системы, болезни почек, печеночная недостаточность вызывает вторичную форму патологии.
Пути заражения и факторы риска
Механизм формирования водянки яичек у взрослых до сих пор остается предметом для дискуссий. Одними из возможных путей заражения являются:
- усиление секреции мезотелия серозной жидкости;
- нарушения в развитии лимфатических путей как врожденные, так и приобретенные;
- нарушенная микроциркуляция;
- неправильная абсорбция.
Физиологическое гидроцеле яичка обуславливается особенностями анатомического строения возрастного характера. К таким особенностям относится незаращивание отверстия перитонеального листка в процессе опущения яичек в мошонку. Усугубляется положение несовершенной работой лимфатической системы и возможным повышением давления в брюшной полости при сильном плаче или на фоне запоров.
Классификация
Андрологи и урологи проводят выделение видов патологии с образованием свободной жидкости в области мошонки по следующим признакам:
- локализация – одностороннее и двустороннее;
- медицинская официальная классификация – отграниченное (осумкованное), инфицированное, неуточненное и прочие;
- по размеру – малая, большая, гигантская, средняя и другие;
- форма течения – острая и хроническая;
- процесс возникновения – физиологическая появляется с рождения, сообщающаяся и несообщающаяся врожденная, первичная и вторичная приобретенная.
В процессе обследования под УЗИ может быть выявлено разделение кисты на отдельные камеры или насыщение кальцием, что говорит о течении воспалительных процессов.
Осложнения
Среди осложнений наиболее часто встречаются следующие случаи:
- нарушенный сперматогенез – на фоне компрессии тканей яичка и нарушения кровообращения;
- атрофия яичек – на фоне продолжительного течения болезни;
- орхит – на фоне периодического механического повреждения во время сексуальных контактов или физических нагрузок;
- инфицирование – на фоне размножения патогенной микрофлоры;
- дерматит – нарушенная микроциркуляция сушит кожу мошонки;
- нарушение сексуальной и мочевыделительной функций – на фоне гигантского размера жидкости.
Когда следует обратиться к врачу
Что делать при водянке яичек? Если вы обнаружили у себя дискомфортные ощущения в области мошонки необходимо обращаться к специалистам и исключить самостоятельную диагностику и тем более самолечение.
Лечение водянки яичек имеет приоритетное направление из-за снижения фертильности. Основной упор врачи делают на раннее выявление болезни.
Лечение водянки яичек относится к компетенции уролога или андролога. Записаться на прием и выбрать доктора можно на сайте, по телефону +7 (495) 775-73-60 или у администраторов в клинике по адресу: Москва 2-й Тверской-Ямской переулок д.10.
Диагностика
Успешность лечения гидроцеле зависит от успешности и своевременности поставленного диагноза. Вовремя проведенная диагностика позволяет повысить шансы на успешное лечение водянки яичек у мужчин.
Для постановки предварительного диагноза осуществляется следующая диагностика:
- физикальный осмотр и визуализация для выявления скрытых патологий;
- консультация специалиста на предмет исключения туберкулеза;
- консультация хирурга на предмет исключения грыжи пахово-мошоночного вида.
Дополнительные диагностические обследования:
- УЗИ – причина появления и оценка размеров;
- сонограмма – уточнение размеров и контуров, наличие опухоли, состояние лимфоузлов и придатков;
- КТ и МРТ при наличии опухоли;
- ПЦР-анализы;
- лабораторные исследования на ОАК и ОАМ;
- спермограмма;
- онкомаркеры ХГЧ и АФП;
- прочие лабораторные анализы.
На стадии диагностирования заболевания важно разграничить паховые грыжи, опухоли яичек и водянку. Для этого используется УЗИ. Полный анализ морфологических исследований позволяет подтвердить окончательный диагноз.
Лечение
Отсутствие симптомов и влияния на фертильность у патологии предполагают динамическое наблюдение за течением заболевания. Такое положение может быть разрешено организмом самостоятельно.
Реактивные виды патологии исчезают вместе с фактором-провокатором на фоне правильно подобранной терапии основного заболевания.
Операции водянки яичек показаны при наличии депонированной жидкости. Удаление водянки яичек проводится следующими способами оперативного вмешательства:
- классическим. Производят удаление гидроцеле за счет ушивания свободной полости яичка различными методами;
- малоинвазивные операции на водянке яичка. Склеротерапия, плазменный скальпель, лазерное удаление и другие. Не используется при наличии воспалений и опухолей. Шов после гидроцеле в данных случаях наименее заметен, эффективность не страдает, а послеоперационный и реабилитационный периоды сокращаются;
- аспирация водяночной кисты. Имеет высокий процент рецидивов и осложнений в послеоперационном периоде, например, гематомы или воспаления. На сегодняшний день способ существует только как паллиативная помощь в особо тяжелых случаях при огромном количестве жидкости. Как самостоятельный метод пункция практически изжила себя.
Профилактика
Водянка яичек у мужчин после операции на 90% вылечивается полностью. При этом исход зависит от способа заражения.
Профилактика заболевания включает следующие мероприятия:
- индивидуальные защитные механизмы в процессе занятия травматичными видами спорта;
- своевременность лечения любых воспалительных процессов в организме;
- избегание случайных сексуальных контактов и приверженность единственному партнеру.
Источник
