Виды пластики пахового канала при паховой грыже

В соответствии с основной доктриной герниологии выбор способа пластики пахового канала определяется степенью разрушения внутреннего пахового кольца и задней стенки пахового канала. Выбор способа пластики пахового канала у пациентов с различными типами грыж представлен в табл. 68-1.
Таблица 68-1. Выбор способа пластики пахового канала при паховой грыже
Тип грыжи по Nyhus (1993) | Способ пластики пахового канала |
| Тип I | Пластика задней стенки пахового канала собственными тканями |
| Тип II | Выбор: операции по Бассини и Шулдайсу. Резерв: пластика синтетическим эксплантатом (по Лихтенштейну, PHS), при двусторонних грыжах – лапароскопическая герниопластика |
| Тип III | Выбор: пластика синтетическим эксплантатом (по Лихтенштейну, PHS). Резерв: при двусторонних грыжах – лапароскопическая герниопластика |
| Тип IV | Выбор: пластика синтетическим эксплантатом (по Лихтенштейну, PHS). Резерв: при значительных изменениях анатомии пахового канала – лапароскопическая герниопластика |
При паховой грыже типа I надёжное пластическое укрепление пахового канала достигается собственными тканями. Из методов пластики задней стенки пахового канала при грыжевых образованиях этого типа целесообразны методики Бассини и Шулдайса. Их применение наиболее оптимально также и у пациентов с косыми паховыми грыжами с расширением внутреннего пахового кольца и сохранённой задней стенкой пахового канала (тип II). Как правило, это небольшие и не спускающиеся в мошонку грыжи с хорошо выраженной задней стенкой пахового канала, сохранность которой можно диагностировать при мануальном осмотре и во время ультразвукового сканирования. Основными недостатками методик Бассини и Шулдайса служат длительно сохраняющийся болевой синдром, ограничивающий раннюю активизацию пациента, и продолжительный период реабилитации.
У пациентов с косыми и прямыми паховыми грыжами типа III в большинстве случаев пластика задней стенки пахового канала местными тканями оказывается недостаточно эффективной. Основные причины рецидива при выполнении пластики местными тканями – вторичные атрофические и дистрофические изменения мышц и апоневротических образований, неизбежно возникающие при натяжении тканей. Лёгкое течение послеоперационного периода, быстрое восстановление пациентов и низкая частота рецидива заболевания привели к тому, что метод «без натяжения» тканей, предложенный I. Lichtenstein, стал доминирующим в лечении пациентов с паховой грыжей.
Отдельную группу составляют пациенты с двусторонними паховыми грыжами и наличием сопутствующей хирургической патологии, также требующей выполнения хирургической коррекции. В этих случаях предпочтительно использование лапароскопической герниопластики. Если невозможно использовать эндоскопическую технику применяют методику Лихтенштейна.
Основные сложности грыжесечения при рецидивных паховых грыжах (тип IV) – значительные изменения анатомии паховой области и дефицит собственных тканей, которые можно с уверенностью использовать при выполнении повторной пластики. В этих ситуациях применение пластики пахового канала собственными тканями сопровождается высокой частотой рецидива. При этом наибольшие технические трудности у хирурга возникают после пластики пахового канала по методу Постемпского. В лечении рецидивной-паховой грыжи наиболее оправданы методы укрепления пахового канала с использованием пластических материалов.
Выбор метода пластики синтетическим эксплантатом в этих случаях решается индивидуально. Однако применение при рецидивных грыжах проленовой герниосистемы (PHS) вызывает сомнение, что связано с высоким риском повреждения нижних надчревных и подвздошных сосудов при создании полости в предбрюшинном пространстве для размещения заднего лепестка протеза. Сложности, связанные с манипуляциями в условиях рубцового процесса, исключаются при использовании лапароскопической операции.
При рецидивных грыжах после пластики по Лихтенштейну предпочтительнее использовать лапароскопическую герниопластику, а в случае рецидива после эндоскопической герниопластики повторную операцию целесообразно выполнять из традиционного доступа. Это связано с тем, что при применении лапароскопического доступа из-за наличия плотных рубцовых изменений в области эксплантата возможно возникновение значительных трудностей во время выделения брюшинного лоскута и костно-апоневротических структур.
К абсолютным противопоказаниям для выполнения лапароскопической герниопластики относят беременность и сопутствующие заболевания, при которых невозможно проводить общую анестезию. Ожирение III-IV степени, а также спаечный процесс в брюшной полости рассматривают как относительные противопоказания.
Лапароскопическую герниопластику не следует выполнять при:
- ущемлении грыжи;
- скользящей грыже;
- невправимой грыже;
- пахово-мошоночной грыже;
- косых паховых грыжах в сочетании с кистой семенного канатика или водянкой яичка.
B.C. Савельев, Н.А. Кузнецов, С.В. Харитонов
Источник
Пластика по Бассини. После высокого удаления грыжевого мешка семенной канатик приподнимают на держалке, под ним подшивают внутреннюю косую и поперечную мышцы вместе с поперечной фасцией к паховой связке. Для разгрузки швов предварительно рассекают глубокий листок влагалища прямой мышцы живота. В медиальном углу подшивают край апоневроза влагалища прямой мышцы живота к надкостнице лобковой кости в области лонного бугорка. Швы между мышцами, поперечной фасцией и паховой связкой полностью ликвидируют паховый промежуток (рис. 1). На вновь образованную мышечную стенку укладывают семенной канатик.

Рис. 1. Этап пластики пахового канала по Бассини при паховой грыже: свободные края внутренней косой и поперечной мышц вместе с поперечной фасцией подшивают к паховой связке.
Для формирования внутреннего пахового кольца, которое должно пропускать кончик мизинца, накладывают шов латеральнее семенного канатика. Апоневроз наружной косой мышцы сшивают над семенным канатиком край в край, реконструируя переднюю стенку пахового канала и наружное паховое кольцо.
Существуют различные модификации классической операции Бассини. Недостатком этой операции считают необходимость сопоставления швами разнородных тканей. При высоком (более 4 см) паховом промежутке сшивание мышц с паховой связкой происходит с большим натяжением, поэтому надёжного срастания не происходит.
Пластика по Постемпскому. После выделения семенного канатика и грыжесечения рассекают место прикрепления внутренней косой и поперечной мышц к паховой связке в латеральную сторону от глубокого отверстия пахового канала для того, чтобы переместить семенной канатик в верхнелатеральный угол этого разреза. После этого под семенным канатиком накладывают узловые швы между верхним лоскутом апоневроза наружной косой мышцы живота, внутренней косой, поперечной мышцей, поперечной фасцией и паховой связкой. В первые два медиальных шва захватывают край апоневроза прямой мышцы живота. Поверх подшивают нижний лоскут апоневроза наружной косой мышцы и укладывают семенной канатик. При этой пластике паховый канал ликвидируется, а семенной канатик располагается в подкожной клетчатке.
Пластика по Кукуджанову предложена для сложных форм паховых грыж. После вскрытия пахового канала и выделения задней стенки продольно рассекают поперечную фасцию. Поперечную фасцию отделяют от предбрюшинной клетчатки. Выделяют связку Купера (плотная фиброзная структура, покрывающая сверху и сзади верхнюю ветвь лобковой кости). После рассечения грыжевого мешка его высоко перевязывают и отсекают. Иссекают ослабленную, разволокнённую часть поперечной фасции, после чего её ушивают. В медиальном отделе пахового промежутка подшивают край глубокого листка влагалища прямой мышцы живота и соединённое сухожилие мышц к куперовой связке от лонного бугорка до фасциального футляра, содержащего подвздошные сосуды. В латеральном отделе пахового промежутка подшивают апоневроз поперечной мышцы вместе с краем поперечной фасции к подвздошно-лобковому тяжу.
Последний шов накладывают у медиального края глубокого отверстия пахового канала в виде кисета, захватывая сверху и снизу укреплённые отделы поперечной фасции, снаружи — оболочки семенного канатика. Этим швом формируют внутреннее отверстие пахового канала. Для снятия натяжения проводят послабляющий разрез влагалища прямой мышцы живота. Поверх семенного канатика сшивают дупликатурой апоневроз наружной косой мышцы живота.
Пластика по Шолдайсу позволяет оптимально сформировать глубокое отверстие и укрепить заднюю стенку пахового канала, поэтому она наиболее обоснована с анатомической точки зрения. Доступ в паховый канал и обработку грыжевого мешка проводят стандартно. Обязательный элемент операции — циркулярное иссечение гипертрофированного кремастера от глубокого кольца до корня мошонки, что позволяет точно определить диаметр глубокого кольца и значительно уменьшить объём пахового канала. Поперечную фасцию рассекают от глубокого до наружного отверстия с последующим двойным непрерывным швом, позволяющим сформировать глубокое кольцо нужных размеров.
Дополнительного укрепления задней стенки достигают наложением двойного непрерывного шва, захватывающего с одной стороны соединённое сухожилие, а с другой — подвздошно-лонный тяж и глубокий отдел паховой связки. Семенной канатик укладывают на вновь сформированную стенку, листки рассечённого апоневроза наружной косой мышцы сшивают край в край, формируют наружное отверстие.
Ненатяжная пластика по Лихтенштейну. Этот вид пластики предполагает использование синтетического сетчатого протеза или пластины из пористого политетрафторэтилена. После выделения и обработки грыжевого мешка синтетический протез моделируют по форме задней стенки пахового канала. В области латерального края трансплантата формируют внутреннее отверстие пахового канала для семенного канатика. Имплантат укладывают под семенным канатиком и фиксируют швами к надкостнице лонной кости, паховой связке и поперечной мышце (рис. 2). Разрез в латеральном участке сетки ушивают П-образным швом позади семенного канатика так, чтобы он пропускал только канатик и не мог в последующем расшириться. В части случаев используют двухслойные трансплантаты из нетканых материалов. Апоневроз наружной косой мышцы сшивают над семенным канатиком край в край.

Рис. 2. Этап ненатяжной пластики по Лихтенштейну при паховой грыже:
1 – листки рассеченного апоневроза наружной косой мышцы;
2 – семенной канатик (взят на держалку);
3 – полипропиленовая сетка, укрепляющая заднюю стенку пахового канала.
Савельев В.С.
Хирургические болезни
Опубликовал Константин Моканов
Источник
Оглавление темы “Топография ободочной кишки. Операция при грыже живота.”:
1. Правый изгиб ободочной кишки. Топография правого изгиба ободочной кишки. Синтопия правого изгиба ободочной кишки. Кровоснабжение правого изгиба ободочной кишки.
2. Поперечная ободочная кишка. Топография поперечной ободочной кишки. Кровоснабжение поперечной ободочной кишки.
3. Левый изгиб ободочной кишки. Топография левого изгиба ободочной кишки. Кровоснабжение левого изгиба ободочной кишки.
4. Нисходящая ободочная кишка. Топография нисходящей ободочной кишки. Кровоснабжение нисходящей ободочной кишки.
5. Сигмовидная ободочная кишка. Топография сигмовидной ободочной кишки. Кровоснабжение сигмовидной ободочной кишки.
6. Венозный отток от толстой кишки. Лимфоотток от толстой кишки. Иннервация толстой кишки.
7. Операция при грыже живота. Принципы операций при грыжах. Этапы операции при грыже.
8. Техника операций при косых паховых грыжах. Принципы операций при косых паховых грыжах. Этапы операции при косых паховых грыжах.
9. Пластика пахового канала при косых паховых грыжах. Принципы операций пластики пахового канала при косых паховых грыжах.
10. Пластика пахового канала при прямых паховых грыжах. Принципы операций пластики пахового канала при прямых паховых грыжах.
Пластика пахового канала при косых паховых грыжах. Принципы операций пластики пахового канала при косых паховых грыжах.
Как уже отмечалось, при любой паховой грыже — косой или прямой — после обработки грыжевого мешка необходимо укрепить заднюю, наиболее слабую стенку пахового канала. Основой для большинства способов пластики пахового канала является способ Бассини (Е. Bassini), хирурга из Падуи, который впервые провел такую операцию 24 декабря 1884 г.
Ее суть заключается в том, что рядом глубоких швов сужают до нормальных размеров растянувшееся глубокое паховое кольцо и укрепляют ослабленную заднюю стенку пахового канала. Семенной канатик на держалке отводят в сторону от пахового промежутка. На несколько миллиметров выше паховой связки поперечную фасцию рассекают скальпелем от медиального края глубокого пахового кольца до лобкового бугорка.
За фасцией становится виден покрытый жировой клетчаткой мешок брюшины. Надо помнить, что у внутреннего края глубокого пахового кольца (грыжевые ворота) располагаются нижние надчревные сосуды.
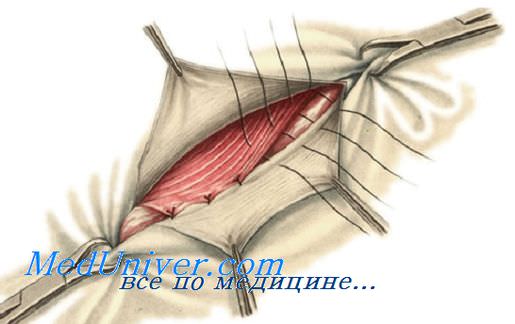
После отделения брюшины от верхней половины рассеченной поперечной фасции тупым путем выделяют мышечно-фасциальную пластину, состоящую из нижних свободных краев внутренней косой и поперечной мышц живота и поперечной фасции. Именно ее необходимо подшить к паховой связке, чтобы укрепить заднюю стенку канала. Семенной канатик отодвигают латерально.
Мышечно-фасциальную пластину с ее медиальной стороны прошивают сильно изогнутой острой иглой с прочной нитью, после чего ею же прошивают периост лобкового бугорка в месте прикрепления к нему паховой связки. Концы нити не завязывают, а захватывают инструментом. Отступив примерно 1 — 1,5 см от предыдущего шва, снова прошивают верхнюю пластину и паховую связку.
Таким же образом накладывают и последующие швы (как правило, 6—8) до тех пор, пока не достигают медиального края глубокого пахового кольца.
Прошивание паховой связки требует особого внимания. Связка состоит из крупных волокон, проходящих параллельно ее свободному глубокому краю (подвздошно-лобковый тяж). Если захватывать в каждый последующий шов одни и те же волокна, возникает опасность расслоения волокон этой связки, поэтому выкол иглы из паховой связки должен отстоять то ближе, то несколько дальше от края связки.
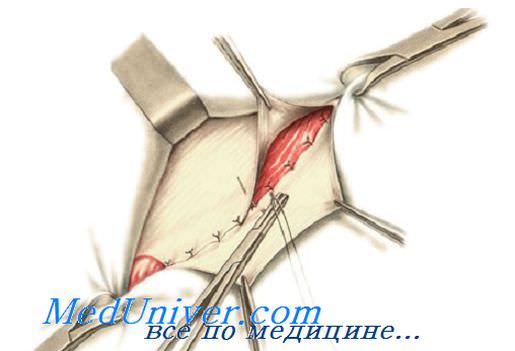
При прошивании медиальной части паховой связки необходимо быть особенно осторожным, поскольку здесь под связкой располагаются бедренные сосуды. Надо следить также, чтобы в шов не попал n. ilioinguinalis. Все швы поочередно завязывают. После завязывания последнего шва глубокое паховое кольцо, через которое проходят элементы семенного канатика, не должно вызывать их сдавления.
Чтобы создать оптимальное по ширине отверстие, перед затягиванием последнего шва целесообразно ввести в глубокое кольцо мизинец.
Если паховый промежуток высокий, а мышечный слой истончен, подтягивание мышц к паховой связке может быть затруднено, так как из-за большого натяжения швы прорезываются. Чтобы избежать этого, в медиальной части создаваемой задней стенки пахового канала к паховой связке подшивают наружный край влагалища прямой мышцы живота, благодаря чему края внутренней косой и поперечной мышц живота достаточно легко низводятся к паховой связке.
После наложения глубоких швов семенной канатик укладывают на место и над ним сшивают края рассеченного апоневроза наружной косой мышцы живота, при этом важно не сузить поверхностное паховое кольцо.
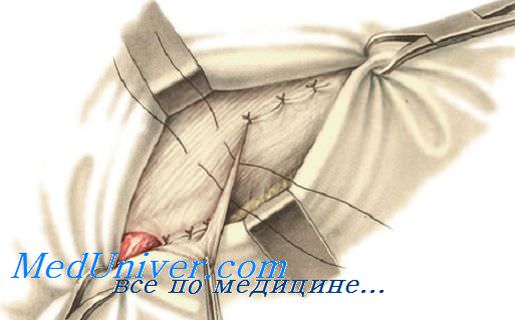
Из множества других способов аутопластического укрепления задней стенки пахового канала следует отметить способ Постемпского (P.E.Postempsky). По этому способу перемещают в латеральную сторону глубокое паховое кольцо и укрепляют заднюю стенку пахового канала путем подшивания к паховой связке не только внутренней косой и поперечной мышц живота вместе с поперечной фасцией, но и медиального (верхнего) лоскута рассеченного апоневроза наружной косой мышцы живота.
Далее создают дупликатуру апоневроза путем подшивания внахлест латерального лоскута апоневроза наружной косой мышцы. Семенной канатик после пластики таким способом остается в подкожной клетчатке.
Применение перечисленных способов дает наименьший процент рецидивов.
Довольно долго считалось, особенно в России, что при косых паховых грыжах необходимо укреплять переднюю стенку пахового канала. Действительно, при больших грыжах происходит истончение апоневроза наружной косой мышцы живота, т.е. передней стенки пахового канала. Было предложено множество способов ее укрепления (способы Жирара, Жирара—Спасокукоцкого, Кимбаровского). В настоящее время эти способы представляют скорее исторический интерес, поскольку первопричина возникновения паховых грыж — слабость задней стенки пахового канала — не устраняется.
Видео техники пластики передней стенки пахового канала по Мартынову
Другие видео уроки по топочке находятся: Здесь
Видео урок пластики передней стенки пахового канала по Кимбаровскому
Другие видео уроки по топочке находятся: Здесь
Видео урок техники пластики передней стенки пахового канала по Жирару-Спасокукоцкому
Другие видео уроки по топочке находятся: Здесь
Видео урок техники пластики передней стенки пахового канала по Жирару
Другие видео уроки по топочке находятся: Здесь
– Также рекомендуем “Пластика пахового канала при прямых паховых грыжах. Принципы операций пластики пахового канала при прямых паховых грыжах.”
Источник

Все материалы на сайте подготовлены специалистами в области хирургии, анатомии и профильных дисциплинах.
Все рекомендации носят ориентировочный характер и без консультации лечащего врача неприменимы.
Автор: Аверина Олеся Валерьевна, к.м.н., врач-патолог, преподаватель кафедры пат. анатомии и патологической физиологии, для Операция.Инфо ©
Грыжи передней стенки живота и паховой области – едва ли не самая распространенная патология в общей хирургии, единственным радикальным методом лечения которой считается операция – герниопластика.
Грыжа – это выпячивание органов живота, покрытых брюшиной, через естественные каналы или те места, которые недостаточно укреплены мягкими тканями. Изучение особенностей этого патологического процесса легло в основу целого направления медицинской науки – герниологии.
Грыжевое выпячивание – патология отнюдь не новая, известная человеку уже несколько тысячелетий. Незадолго до начала нашей эры предпринимались попытки оперативного лечения грыж, в средние века этим занимались цирюльники и даже палачи, прокалывая и отрезая участки содержимого грыжевого мешка или вводя туда различные растворы.
Отсутствие элементарных знаний в области анатомического строения грыж, несоблюдение правил асептики, невозможность адекватного обезболивания делали операции по грыжесечению практически бесполезными, а более половины больных были обречены на гибель после такого лечения.
 Переломным моментом в хирургическом лечении грыж стал конец 19 века, когда операции стало возможным проводить под наркозом и были разработаны принципы профилактики инфекционных осложнений. Неоценимый вклад в развитие герниопластики внес итальянский хирург Бассини, совершивший настоящий прорыв – после его операций рецидивы случались не более чем в 3% случаев, в то время как у других хирургов этот показатель достигал 70%.
Переломным моментом в хирургическом лечении грыж стал конец 19 века, когда операции стало возможным проводить под наркозом и были разработаны принципы профилактики инфекционных осложнений. Неоценимый вклад в развитие герниопластики внес итальянский хирург Бассини, совершивший настоящий прорыв – после его операций рецидивы случались не более чем в 3% случаев, в то время как у других хирургов этот показатель достигал 70%.
Главным недостатком всех известных способов герниопластики до второй половины прошлого столетия оставался факт натяжения тканей в области ушивания грыжевых ворот, что способствовало осложнениям и рецидивам. К концу ХХ века и эта проблема была решена – Лихтенштейн предложил использовать композитную сетку для укрепления брюшной стенки.
На сегодняшний день существует более 300 модификаций герниопластики, операции выполняются открытым доступом и лапароскопически, а метод Лихтенштейна и в нынешнем веке считается одним из самых эффективных и современных.
Разновидности операций при грыжах
Все вмешательства, проводимые для устранения грыжевых выпячиваний, условно делят на 2 разновидности:
- Натяжная герниопластика.
- Ненатяжное лечение.
Натяжной способ лечения грыжи осуществляется только за счет собственных тканей больного, которые сопоставляются в зоне грыжевых ворот и сшиваются. Главный недостаток – натяжение, при котором высока вероятность несостоятельности шва, неправильного рубцевания, что и обуславливает длительный реабилитационный период, болевые ощущения после операции и сравнительно высокий процент рецидивирования.
Ненатяжная герниопластика – более современный и высокоэффективный способ хирургического лечения грыж, когда отсутствие натяжения достигается использованием сеток из полимерных инертных материалов. Такая пластика грыжевых ворот снижает вероятность повторного выхода органов до 3% и меньше, заживление происходит быстро и безболезненно. Ненатяжной способ – наиболее часто используемый на сегодняшний день.

В зависимости от доступа герниопластика может быть:
- Открытой;
- Лапароскопической.
По возможности предпочтение отдается лапароскопической герниопластике как наименее травматичному варианту лечения, с меньшим риском осложнений. Кроме того, эти операции возможны у пациентов с тяжелыми сопутствующими заболеваниями.
Герниопластику проводят и под общим наркозом, и в условиях местной анестезии, что предпочтительнее у больных с патологией органов дыхания и сердечно-сосудистой системы. Эндоскопическая герниопластика (лапароскопия) требует эндотрахеального наркоза и миорелаксации.
Не глядя на великое множество способов пластики грыжевых ворот, все эти операции имеют сходные этапы:
- В начале хирург разрезает мягкие ткани и отыскивает место выпячивания.
- Содержимое грыжи либо «отправляется» обратно в брюшную полость, либо удаляется (по показаниям).
- Заключительный этап – пластика грыжи, которая происходит множеством известных способов в зависимости от варианта, строения и расположения грыжи.
Когда проводится герниопластика и кому она противопоказана?
Любую грыжу можно устранить радикально только хирургическим путем, консервативное лечение способно лишь замедлить прогрессирование и облегчить неприятные симптомы заболевания, поэтому уже само наличие грыжевого выпячивания можно считать поводом к операции, с которой, однако, хирурги не всегда спешат.
 Планируя герниопластику, врач оценивает пользу от предполагаемого вмешательства и возможные риски. Особенно это касается пожилых пациентов и лиц с тяжелой сопутствующей патологией. В большинстве случаев плановая операция переносится хорошо, но иногда случается, что с грыжей жить безопаснее, нежели проводить операцию, особенно, если для этого требуется общий наркоз.
Планируя герниопластику, врач оценивает пользу от предполагаемого вмешательства и возможные риски. Особенно это касается пожилых пациентов и лиц с тяжелой сопутствующей патологией. В большинстве случаев плановая операция переносится хорошо, но иногда случается, что с грыжей жить безопаснее, нежели проводить операцию, особенно, если для этого требуется общий наркоз.
Относительным показанием к хирургическому лечению грыжи живота считается наличие вправимого выпячивания небольшого размера, когда риск ущемления минимален, а общее состояние больного не нарушено. Способ выбирается индивидуально с учетом локализации грыжи.
Если грыжа не вправляется, то вероятность опасных осложнений, в числе которых и ущемление, возрастает в разы, поэтому хирурги таким пациентам настойчиво советуют оперироваться, сильно не откладывая лечение.
Абсолютными показаниями к герниопластике считаются:
- Ущемление грыжи – лечение будет экстренным;
- Рецидив после предыдущей операции грыжесечения;
- Выпячивание в зоне послеоперационных рубцов;
- Вероятность разрыва грыжи, если кожа над ней истончена или воспалена;
- Спаечная болезнь брюшной полости с нарушением проходимости кишки;
- Обтурационная непроходимость кишечника.
Существуют и препятствия к хирургическому иссечению грыжевых выпячиваний. Так, пациентам после 70 лет с заболеваниями сердца или легких в стадии декомпенсации операция противопоказана даже при гигантских размерах грыж (это не касается случаев ущемления, требующих неотложного лечения).
Беременным женщинам с грыжами живота хирург почти наверняка посоветует повременить с операцией, которую более безопасно будет провести после родов, лапароскопия и вовсе запрещена.
Острые инфекционные заболевания, сепсис, шок, терминальные состояния служат противопоказанием ко всем видам герниопластики, а выраженная степень ожирения делает невозможной лапароскопию.
Пациентам с циррозом печени, у которых имеется высокая портальная гипертензия с асцитом и варикозным расширением вен пищевода, при сахарном диабете, некорригируемом инсулином, тяжелой почечной недостаточности, серьезной патологии свертывания крови, а также больным с послеоперационными грыжами, появившимися после паллиативного лечения рака, в операции будет отказано в связи с высоким риском для жизни.
Современный уровень хирургической техники, возможность местного обезболивания и лапароскопического лечения делают герниопластику более доступной для тяжелых больных, а перечень противопоказаний постепенно сужается, поэтому в каждом случае степень риска оценивается индивидуально и, возможно, врач даст согласие на операцию после тщательнейшей подготовки больного.
Предоперационная подготовка
Предоперационная подготовка при планируемой герниопластике мало чем отличается от таковой при любом другом вмешательстве. При плановой операции хирург назначает оптимальную дату, до которой пациент в своей поликлинике проходит необходимые исследования:
- Общий и биохимический анализы крови;
- Исследование мочи;
- Флюорографию;
- ЭКГ;
- Обследования на ВИЧ, гепатиты, сифилис;
- Определение группы крови и резус-принадлежности;
- Анализ на свертываемость;
- УЗИ органов живота.
По показаниям могут быть проведены и другие процедуры.
Если больной принимает какие-либо препараты, то обязательно необходимо сообщить об этом врачу. Большую опасность при планировании операции могут представлять антикоагулянты и кроверазжижающие средства на основе аспирина, прием которых способен спровоцировать сильное кровотечение. Отменять их нужно не за день или два, поэтому лучше обсудить этот вопрос заранее, когда дата операции только выбирается.
Самое позднее – за сутки до операции пациент приходит в клинику с уже готовыми результатами анализов, некоторые исследования могут быть проведены повторно. Хирург еще раз осматривает грыжевое выпячивание, анестезиолог обязательно беседует о характере обезболивания и выясняет возможные противопоказания к тому или иному методу.
Накануне вмешательства больной принимает душ и переодевается, после ужина ничего не ест, питье допускается только по согласованию с врачом. При сильном волнении могут быть назначены легкие седативные препараты, в ряде случаев вентральных грыж обязательна очистительная клизма.
Утром пациент отправляется в операционную, где проводится общий наркоз либо вводится местный анестетик. Длительность вмешательства зависит от типа обработки грыжевых ворот и строения самой грыжи.
Особенностью вентральной грыжи очень большого размера считают увеличение внутрибрюшного давления во время погружения кишечника обратно, внутрь живота. На этом этапе возможно увеличение высоты стояния диафрагмы, из-за чего легкие будут расправляться в меньшем объеме, сердце может изменить свою электрическую ось, а со стороны самого кишечника возрастает риск пареза и даже непроходимости.
Подготовка при огромных вентральных грыжах обязательно включает максимальное опорожнение кишечника посредством клизмы или употребления специальных растворов для профилактики вышеперечисленных осложнений.
Варианты операций грыжесечения и способы пластики ворот грыжи
После обработки операционного поля и разреза мягких тканей хирург достигает содержимого грыжи, осматривает его и определяет жизнеспособность. Грыжевое содержимое при некрозе или воспалительном процессе удаляется, а если ткани (обычно – петли кишечника) здоровы, то они вправляются обратно самопроизвольно или рукой хирурга.
Для того, чтобы решить проблему раз и навсегда, очень важно выбрать оптимальный способ обработки ворот выпячивания – пластики. Абсолютное большинство операций на этом этапе совершаются ненатяжным способом.
Метод Лихтенштейна
Герниопластика по Лихтенштейну – самый распространенный и наиболее популярный вариант закрытия грыжевых ворот, который не требует длительной подготовки пациента, относительно прост в исполнении и дает минимум осложнений и рецидивов. Единственным недостатком его можно считать необходимость имплантации полимерной сетки, цена на которую может быть довольно высокой.

операция по Лихтенштейну
Этот тип операции возможен при большинстве разновидностей грыж – пупочной, паховой, бедренной. Место выхода органов укрепляется сеткой из синтетического материала, инертного по отношению к тканям пациента. Сетчатый имплант устанавливается под мышечный апоневроз, при этом разрезов мышц и фасцией не происходит – операция малотравматична, и это одно из основных ее преимуществ.
Герниопластика по Лихтенштейну проводится под общим наркозом или путем местной анестезии, открытым доступом или посредством эндоскопического вмешательства. При лапароскопии через один разрез возможно установить сетки сразу на оба паховых или бедренных канала в случае, если патология носит двусторонний характер.
Менее травматичной считается обтурационная герниопластика, которая очень схожа с методикой Лихтенштейна, но не требует вскрытия грыжи и сопровождается значительно меньшим разрезом кожи.
Видео: герниопластика по Лихтенштейну
Натяжная герниопластика по Бассини
Классическая операция, разработанная Бассини, применяется и в настоящее время. Она показана в качестве пластики паховых грыж и наилучший результат дает при небольшом объеме выпячивания, особенно, если оно возникло впервые.
Разрез до 8 см в длину делается немного отступя вверх от паховой связки, брюшина при этом не рассекается. Хирург отыскивает семенной канатик, вскрывает его и определяет грыжевой мешок, содержимое которого возвращается в живот, а часть оболочек отсекается. После ликвидации грыжи происходит пластика задней стенки пахового канала по Бассини – к связке подшивается прямая мышца живота, наверх помещается семенной канатик, после ушивается апоневроз наружной косой мышцы и покровные ткани.

пластика задней стенки пахового канала по Бассини
Способ Мейо
Грыжесечение по Мейо показано при пупочных выпячиваниях. Его относят к числу натяжных методов. Кожу разрезают продольно, обходя пупок слева, затем отсепаровывают кожу с клетчаткой от стенки грыжевого мешка и рассекают пупочное кольцо.
При методе Мейо пупочное кольцо рассекается поперек, при другой разновидности пластики пупочной грыжи – по Сапежко – разрез идет вдоль пупка.

пластика по Мейо
Когда грыжевой мешок полностью выделен, внутренняя его часть возвращают обратно в живот, а оболочку грыжи иссекают, зашивая серозный покров наглухо. При операции по методу Мейо сначала подшивается верхний апоневротический край прямой мышцы, потом – нижний, при этом последний укладывается под верхний и фиксируется, а при завершении пластики свободный верхний край апоневроза фиксируется к нижнему самостоятельным швом. Такая сложная последовательность наложения швов обеспечивает многослойность и прочность стенки живота в месте бывшего грыжевого выпячивания.
Лапароскопическая герниопластика
Лапароскопическое хирургическое лечение – самый щадящий метод при любой хирургической патологии. Эндоскопическая герниопластика с успехом применяется уже многие годы и показывает не только высокую эффективность, но и безопасность даже для тех пациентов, которым в открытой операции может быть отказано.
Преимущества лапароскопической герниопластики – это, прежде всего, быстрое восста?
