Рентгенограмма при ущемленной грыже
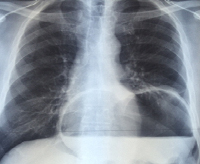
При хронических осложнениях грыж может развиваться клиника частичной кишечной непроходимости. На обзорной рентгенограмме органов брюшной полости отмечается гиперпневматоз и умеренное расширение в приводящей петле кишки.
При ущемлении грыж развивается клиника острой кишечной непроходимости, на обзорной рентгенограмме органов брюшной полости отмечаются уровни жидкости и «чаши Клойберга» (горизонтальные уровни жидкости с наличием газа над ними).
2. Симптом отклонения мошонки.
При натуживании больного грыжевое выпячивание дает отклонение вместе с мошонкой наружу.
Особенности обследования больных с синдромом грыжевого выпячивания:
1. При опросе больного необходимо определить:
Жалобы на:
А) Наличие выпячивания передней стенки живота:
Локализация выпячивания – паховый участок над пупартовой связкой, паховый участок ниже ее, пупочная зона, белая линия брюха, спигелева линия, зона ранее выполненной операции.
Б) Боль:
1.локализация боли (в зоне грыжевого выпячивания, по всему животу)
2.интенсивность боли (слабая, умеренная, сильная)
3.иррадиация боли (в предстательную железу у мужчин, во влагалища у женщин, в брюшную полость, в мошонку)
4.характер боли (постоянный, схваткообразный), связь с актом дефекации
5.были ли аналогичные приступы боли раньше
В) Последовательно указываются другие жалобы:
1.особенности отхождения кала и газов
2.тошнота, рвота
3.вправимость выпячивание в брюшную полость
4.вздутие живота
5.изменения температуры тела (в каких пределах повышенная)
6.изменения со стороны других органов и систем (дизурические расстройства при грыже паха возникают при наличии в грыжевом мешке мочевого пузыря)
Анамнез заболевания и жизни:
А) С чем связывает начало заболевания (поднятие избыточных тяжестей, кашель, пронос, перенесеные операции, особенно с дренированием брюшной полости, травмы живота)
Б) Когда и куда обратился за медицинской помощью:
1.какое получал лечение до поступления в клинику, его эффективность
2.когда доставленный в больницу (дата, время)
В) Возможные другие причины возникновения заболевания
Г) Условия жизни и труда, которые могли обусловить возникновение заболевания
Д) В женщин – акушерско-гинекологический анамнез:
1.количество беременностей
2.количество родов
3.дата последних месячных
4.были ли последние месячные вовремя
2.Физикальное обследование:
Осмотр:
А) Общий осмотр:
1.степень тяжести состояния больного
2.поведение больного: спокойное или беспокойное
3.температура тела, частота пульса
4.состояние языка (сухой, влажный)
5.состояние зева и миндалин
6.состояние нижних конечностей
Б) Осмотр:
Грудной клетки
Живота:
1.втянутый, вздутий
2.симметричный, асимметричный
3.степень участия передней брюшной стенки в акте дыхания
4.наличие выпячивания передней стенки живота (локализация)
Пальпация:
А) Пальпация выпячивания с определением консистенции, содержания грыжевого мешка и размеров.
Б) Определение местных проявлений заболевания при пальцевом исследовании выпячивания в паховой, бедренной, пупочной областях и по белой линии живота или послеоперационного рубца, пальпация паховых колец, определение симптома “кашлевого толчка”.
Проявления осложненных грыж: наличие выпячивания, невправимость выпячивания, при пальпации, негативный симптом “кашлевого толчка”
В) Определения перитонеальных симптомов и их локализация
Г) Определение симптомов со стороны других органов и систем
Перкусия:
А) Грудной клетки
Б) Живота:
Наличие тимпанита над грыжевым выпячиванием будет свидетельствовать о полостном органе в грыжевом мешке, а тупой звук – при наличии в мешке сальника или мочевого пузыря
Аускультация:
А) Грудной клетки
Б) Живота:
На основании полученных данных после опроса больного (жалобы, анамнез заболевания и жизни) и его физикального обследование (осмотр, пальпация, перкусия, аускультация) проводится обоснование предварительного диагноза.
3. Диагностическая программа с анализом данных дополнительных исследований:
По скорой помощи при подозрении на осложненные грыжи – подсчет количества лейкоцитов в крови, потом общеклинический анализ крови с выявлением изменений в лейкоцитарной формуле – ее сдвиг влево, увеличение СОЭ. Общеклинический анализ мочи (изменения возможны при скользящей грыже с мочевым пузырем в грыжевом мешке и при перитоните). Выполнение обзорной рентгенограммы брюшной полости при подозрении на наличие осложнений грыжи («чаши» Клойбера и затемнение).
4. Дифференциальный диагноз:
При синдроме грыжевого выпячивания проводится:
между осложненными грыжами (ущемление, невправимость, воспаление, копростаз) и неосложненными;
между паховыми грыжами и бедренными
между паховыми грыжами и липомами, опухолями, инфильтратом с воспалением лимфатических узлов в паховом участке, водянкой оболочек яичка и семенного канатика.
5. Клинический диагноз:
Указывается нозологическая единица и форма течения заболевания, имеющиеся осложнения, – на основании клинико-статистичной классификации (смотри Уніфіковані клініко-статистичні класифікації хвороб органів травлення. Відомча інструкція. Дзяк Г.В., Березницький Я.С., Філіпов Ю.О. з співав.- Київ, Дніпро-VAL, 2004).
6. Организационно лечебная тактика:
Определяется необходимость госпитализации для планового или ургентного оперативного вмешательства (показание к операции, предоперационная подготовка, послеоперационное ведение больного, с определением групп лекарственных препаратов и направлений их действия).
При лечении осложненных грыж важное значение имеет определение жизнеспособности защемленной кишки. Признаки жизнеспособности кишки: бледно-розовый цвет и блеск серозной оболочки, эластичность стенки кишки, наличие перистальтики и пульсации сосудов брыжейки. Если мероприятия к возобновлению жизнеспособности кишки не приносят результат, выполняют резекцию некротического участка кишки, дополнительно мобилизовав и удалив 35-40 см приводящей петли и 15-20 см отводящей петли кишки.
Контрольные вопросы относительно самопроверки подготовки к занятию:
1. Важность изучения течения заболеваний, которые относятся к синдрому грыжевому
выпячивания?
2. Что обнаруживают при опросе больного с синдромом грыжевого выпячивания ?
3. Почему важно обнаружить все жалобы, у больного с синдромом грыжевого выпячивания ?
4. Почему важно знать дату и время начала заболевания у больного с синдромом грыжевого выпячивания ?
5. Почему важно знать какое предыдущее лечение проводилось больному с синдромом грыжевого выпячивания ?
6. Как могут условия жизни и труда повлиять на возникновение и течение синдрома грыжевого выпячивания ?
7. Почему важна следующая последовательность в опросе больного: сбор жалоб, анамнеза болезни и жизни ?
8. Что обнаруживают при осмотре пахового участка ?
9. Почему возможно возникновение выпячивания в паховом участке ?
10. Какие изменения можно обнаружить при пальпации выпячивания стенки живота ?
11. Какие изменения можно обнаружить при пальцевом исследовании паховых колец ?
12. Особенности физиікального обследования больного с подозрением на защемленную грыжу ?
13. Особенности физикального обследования больного с подозрением на невправимую грыжу ?
14. Особенности физикального обследования больного с подозрением на копростаз и воспаление грыжи ?
15. Особенности физикального обследования больного с подозрением на паховую, бедренную, пупочную и вентральную послеоперационную грыжи ?
16. На чем базируется обоснование предварительного диагноза заболеваний при синдроме грыжевого выпячивания ?
17. По каким принципами формируется перечень заболеваний для проведения дифференциального диагноза ?
18. Почему в клиническом диагнозе важно отобразить не только нозологическую форму заболевания, но и его течение и осложнение ?
19. Почему для формирования клинического диагноза важно использовать клинико-статистичную классификацию болезней ?
20. Что важно определить при формировании лечебной тактики у больных с грыжами и для предупреждения синдрома “малой брюшной полости”?
Література
Базовая:
1. Хірургія. Том ІІ. Підручник за ред. Я.С. Березницького, М.П. Захараша, В.Г.
Мішалова.- Дніпропетровськ, Дніпро-VAL, 2007.
2. Материал лекций.
Дополнительная:
1.Методы исследования и манипуляции в клинической медицине. Под ред. Г.В. Дзяка и Я.С. Березницкого.- К.: Здоров`я, 1998.
2.Уніфіковані клініко-статистичні класифікації хвороб органів травлення. Відомча інструкція. Дзяк Г.В., Березницький Я.С., Філіпов Ю.О. з співав.- Київ, Дніпро-VAL, 2004.
3.Методика курації та схема написання навчальної історії хвороби (медичної карти
стаціонарного хворого). Симптоми та синдроми при хірургічних захворюваннях.
Навчально-методичний посібник. Березницький Я.С., Кабак Г.Г., Сулима В.П.
Дніпропетровськ, Антиколостома, 2004.
4.Тоскин К.Д., Жебровский В.В. Грыжи живота. М.: Медицина 1983.
5.Тоскин К.Д., Жебровский В.В. Грыжи брюшной стенки. М.: Медицина 1990.
МЕТОДИЧЕСКАЯ РАЗРАБОТКА
Источник
Это заболевание отличается тем, что трудно диагностируется на первых стадиях. Какими симптомами патология заявляет о себе? Как лечится и как её можно избежать?
О грыже пищеводного отверстия диафрагмы мы беседуем с врачом-гастроэнтерологом «Клиника Эксперт» Воронеж Юлией Геннадьевной Аичкиной.
— Юлия Геннадьевна, что представляет собой грыжа пищеводного отверстия диафрагмы?
— Это состояние (сокращённо ГПОД), вызванное смещением органов брюшной полости в средостение через пищеводное отверстие диафрагмы. Такая грыжа выступает одним из факторов риска развития гастроэзофагеальной рефлюксной болезни — эта патология сопровождается воспалением слизистой оболочки пищевода.
— Как часто встречается грыжа пищеводного отверстия диафрагмы?
— Если говорить о заболеваниях органов пищеварения, считается, что ГПОД стоит на одном из первых мест. Хотя это субъективная оценка, так как зачастую болезнь может протекать без явно выраженных симптомов. По некоторым данным, в России эта патология отмечается у 5-35 % жителей, у возрастных людей — до 50 %.
— Каковы причины возникновения грыжи пищеводного отверстия диафрагмы?
— Врождённые грыжи могут появляться из-за неравномерного развития мышц и отверстий диафрагмы, неполного опущения желудка в брюшную полость, слабости соединительной ткани в пищеводном отверстии диафрагмы. Однако в большинстве случаев встречаются приобретённые виды ГПОД. Этому способствует сочетанное воздействие различных факторов, один из основных среди них — слабость соединительнотканных структур и атрофия мышечных волокон.
Развитие грыжи может быть связано с подъёмом тяжести, запорами, избыточным весом, у женщин — с беременностью. Появлению ГПОД также способствуют хронический кашель, частая рвота. То есть речь идёт о факторах, повышающих внутрибрюшное давление.
Читайте материалы по теме:
Запоры у взрослых: ищем причины и избавляемся
Причём тут жир или от чего люди набирают вес?
— Как выглядят симптомы грыжи пищеводного отверстия диафрагмы?
— Её небольшие размеры, как правило, редко вызывают какие-то серьёзные проблемы. При грыже пищеводного отверстия диафрагмы человек начинает испытывать боли, стоит ей увеличиться. Пациент жалуется на такие неприятные ощущения, как изжога, отрыжка с кислым или горьковатым привкусом, боль и затруднение при глотании пищи, тяжесть в желудке, боли за грудиной, которые можно принять за признаки стенокардии или инфаркта миокарда. Перечисленные симптомы усиливаются после еды и физических нагрузок. Грыжа пищеводного отверстия диафрагмы также даёт о себе знать болью при кашле и метеоризме. Боль может ослабнуть или исчезнуть, если человек меняет положение тела. Ему становится легче после отрыжки, глубокого вдоха или рвоты. А вот при наклоне вперёд боль может усилиться.
Ещё одним проявлением заболевания может быть дисфагия — затруднённое прохождение пищи по пищеводу. Это особенно заметно, когда человек ест поспешно, «на ходу», когда пища жидкая или полужидкая, если глотать слишком холодную или слишком горячую воду.
— Как проводится диагностика грыжи пищеводного отверстия диафрагмы?
— Часто заболевание развивается бессимптомно и выявляется случайно при рентген-исследовании пищевода или желудка, либо при эндоскопическом обследовании (эзофагоскопия, гастроскопия). Обязательно назначается ЭКГ (для исключения патологии сердца), реже — КТ органов грудной клетки и средостения. В самых сложных случаях выполняется диагностическая лапароскопия.
Читайте материалы по теме:
Рентген желудка: вечная классика или шаг назад?
Где раздобыть смелость, чтобы решиться? Гастроскопия — БЕЗ страха!
Что выявляет электрокардиограмма?
— В чём заключается лечение грыжи пищеводного отверстия диафрагмы?
— При отсутствии проявлений болезни оно не требуется. Важно не допускать ожирения, поскольку излишний вес повышает внутрибрюшное давление. При возникновении симптомов заболевания терапевт или гастроэнтеролог может назначить консервативное медикаментозное лечение, направленное на предупреждение гастроэзофагеального рефлюкса (так называется обратное продвижение содержимого желудка в пищевод). При этом используются средства, подавляющие выработку соляной кислоты в желудке, снижающие кислотность уже образованного желудочного сока, нормализующие сократительную функцию желудка.
При больших размерах грыжи, язвах в пищеводе и неэффективной терапии пациенту рекомендуется операция, которая проводится лапароскопически. Оперативное лечение заключается в низведении желудка в брюшную полость и восстановлении отверстия в диафрагме с помощью различных методик.
— Возможно ли лечение грыжи пищеводного отверстия диафрагмы народными средствами?
— Однозначно нет.
— Есть ли при грыже пищеводного отверстия диафрагмы особенности в питании?
— Во-первых, питаться рекомендуется неторопливо, не на бегу, не переедая, потому что при этом человек неизбежно вместе с пищей проглатывает большие порции воздуха, а это повышает внутрижелудочное давление. Последний раз вечером лучше поесть не позже, чем за 3 часа до сна. Следует ограничить себя в употреблении таких продуктов, как жирное мясо, сало, не стоит увлекаться макаронами, вермишелью, хлебобулочной продукцией, сдобным печеньем и выпечкой. Также придётся с осторожностью относиться к острым приправам, жареным блюдам, газированным напиткам, алкоголю.
— Как предотвратить развитие грыжи пищеводного отверстия диафрагмы?
— Если наследственность мы изменить не можем, то устранить ситуации, вызывающие повышение внутрибрюшного давления, в наших силах. Для этого следует:
- нормализовать вес;
- с осторожностью относиться к поднятию тяжестей;
- устранить запоры;
- лечить болезни, сопровождающиеся хроническим кашлем;
- отказаться от курения и алкоголя;
- соблюдать правила здорового питания.
Записаться на приём к врачу-гастроэнтерологу можно здесь
ВНИМАНИЕ: услуга доступна не во всех городах
Беседовал Игорь Чичинов
Редакция рекомендует:
Что делать, если замучила изжога?
Как надо и как НЕ надо лечить гастрит
Как защитить желудок от язвы?
Живущие в кислоте: что мы знаем о хеликобактере пилори
Как не стать воздушным шариком? Избавляемся от газообразования в кишечнике
Для справки
Аичкина Юлия Геннадьевна
В 2015 году окончила Воронежский государственный медицинский университет им. Н.Н. Бурденко.
В 2017 году прошла ординатуру по специальности «Общая врачебная практика» и первичную переподготовку по гастроэнтерологии.
Ведёт приём в качестве врача-гастроэнтеролога в «Клиника Эксперт» Воронеж по адресу: ул. Пушкинская, 11.
Источник
Ущемленная диафрагмальная грыжа – неотложное состояние, возникающее при сдавлении узким кольцом грыжевых ворот анатомических структур, расположенных в области диафрагмы. Патология сопровождается выраженной болью, чаще в левой половине груди и живота, многократной рвотой, запором, метеоризмом. По мере нарастания симптомов развивается гипотония, тахикардия, одышка, нарушение сознания. Диагностируется на основании хирургического осмотра, данных рентгенографии органов грудной и брюшной полости. Лечение – хирургическое: выполняют рассечение грыжевых ворот, освобождение пережатого органа и герниопластику.
Общие сведения
Ущемленная диафрагмальная грыжа возникает при сдавлении грыжевого мешка с его содержимым в грыжевых воротах. В результате нарушается кровообращение пережатого органа, развивается ишемия, а затем и некроз ущемленных тканей. В состав грыжевой сумки может входить абдоминальный отрезок пищевода, петли тонкого и толстого кишечника, желудок, большой сальник. Ущемлению подвергаются до 20% всех диафрагмальных грыж, чаще – грыжи травматического и врожденного генеза. Наибольшую опасность ввиду выраженных кардиореспираторных нарушений представляет ущемление ложных врожденных грыж диафрагмы, не имеющих грыжевого мешка.

Ущемленная диафрагмальная грыжа
Причины ущемленной диафрагмальной грыжи
Вероятность ущемления не зависит от размеров грыжи и диаметра грыжевого кольца. Все виды диафрагмальных грыж (параэзофагеальные, врожденные и др.), за исключением аксиальной грыжи пищеводного отверстия, обладают склонностью к сдавлению. Существуют факторы, в результате воздействия которых увеличивается риск развития патологии:
- Травмы. Ущемленная грыжа возникает вследствие открытой или закрытой торакоабдоминальной травмы (ножевых ранений живота и груди, падений с высоты, тяжелых ДТП). В момент физического воздействия появляется дефект диафрагмы, через который органы (желудок, кишка др.) перемещаются в грудную полость и при напряжении мышц брюшного пресса (например, в результате боли) ущемляются.
- Операции. Сдавление органов может возникать после хирургических вмешательств на пищеводе (эзофагэктомии), диафрагме (удаление опухоли, резекция купола диафрагмы) в результате хирургической ошибки и оставления мышечного дефекта диафрагмы. Впоследствии через образовавшееся отверстие выходят и ущемляются близлежащие анатомические структуры.
- Повышение внутрибрюшного давления. Ущемление может спровоцировать резкий скачок давления внутри брюшной полости в результате кашля, тяжелых физических нагрузок, тяжелых родов, многократной рвоты, хронических запоров. При повышении давления происходит растяжение дефекта диафрагмы и выход грыжевого содержимого в плевральную полость. После возвращения давления на исходный уровень грыжевое кольцо сужается – возникает пережатие грыжевого мешка.
Патогенез
При ущемлении грыжевого содержимого в грыжевой сумке формируется замкнутая полость, которая может содержать различные анатомические структуры (пищевод, часть сальника, желудка, кишки). Сдавление сопровождается недостаточным кровоснабжением в ущемлённом участке органа и образованием на месте пережатия странгуляционной борозды. В результате нарушения питания развивается застой венозной крови и лимфы, который способствует появлению отека стенки сдавленного органа. Ишемизация приводит к постепенному отмиранию ущемленной структуры и образованию некроза. Происходит пропотевание плазмы и диапедез лейкоцитов, эритроцитов в грыжевую сумку, что сопровождается появлением вначале прозрачного, а затем розового или бурого транссудата. При ущемлении органов ЖКТ возникает постепенное разложение и гниение содержимого желудка или кишечника. Стенка пораженного органа истончается, токсические продукты распада диффундируют в грыжевой мешок, вследствие чего транссудат грыжевой сумки инфицируется и приобретает гнойный характер.
Классификация
Сдавление диафрагмальной грыжи может быть первичным и вторичным. Первичное возникает при одномоментной физической сверхнагрузке или травме. В результате образуется и странгулируется ранее не существовавшая грыжа. Вторичное ущемление возникает на фоне уже сформировавшейся диафрагмальной грыжи. По степени перекрытия просвета полого органа в гастроэнтерологии выделяют полные и неполные странгуляции. Исходя из механизмов развития патологии, различают два вида ущемления:
- Эластическое. Формируется вследствие выхода наиболее подвижных органов (кишка, желудок) через дефект диафрагмы под воздействием повышенного внутрибрюшного давления или в результате травмы. Внутренние органы, расположенные в грыжевом мешке, самостоятельно не вправляются, а при сужении грыжевого кольца, ущемляются. Данный вид сопровождается яркой клинической картиной и быстрым омертвлением тканей.
- Каловое. Образуется при чрезмерном наполнении и растяжении приводящей части кишки, расположенной в грыжевой сумке. Отводящая область кишечника при этом сдавливается в грыжевых воротах. Некроз формируется медленнее, чем при эластическом ущемлении, преобладающими являются симптомы непроходимости кишечника. Чаще возникает при длительном течении грыжи пищеводного отверстия.
Симптомы ущемленной диафрагмальной грыжи
Клиническая картина зависит от механизма ущемления и органа, вовлеченного в патологический процесс. Основным симптомом болезни является резкая выраженная боль в районе эпигастрия, левой половине живота и грудной клетке, подреберье слева. Болезненные ощущения могут носить схваткообразный характер и иррадиировать в лопатку, спину, подключичную область. Патология сопровождается многократной рвотой, не приносящей облегчения, характер которой зависит от уровня странгуляции. При ущемлении пищевода возникает рвота сразу после глотка жидкости, желудка – рвота фонтаном с примесью желчи или крови (рвота «кофейной гущей»). Сдавление тонкой кишки сопровождается большим количеством зловонной рвоты, толстой – редкой «каловой» рвотой. При полном пережатии желудка рвота отсутствует, пациенты жалуются на мучительные рвотные позывы.
У многих больных развивается типичная картина кишечной непроходимости: запор, вздутие живота, сухой язык, обложенный коричневым налетом. Ухудшается общее состояние пациента, нарастают симптомы интоксикации: возникает выраженная одышка, тахикардия, снижение АД, появляется вначале акроцианоз, а затем диффузный цианоз, холодный пот. Сознание угнетается до уровня оглушения и сопора.
Осложнения
Ущемление кишки сопровождается кишечной непроходимостью, которая при отсутствии экстренного лечения может привести к инфекционно-токсическому шоку. При перфорации ущемленной части кишки, переходе воспаления на брюшину или плевру возникает перитонит либо плеврит соответственно. Особую опасность представляет образование и прободение флегмоны грыжевого мешка, которое может сопровождаться проникновением инфекции в кровь и развитием сепсиса. Летальный исход при ущемленной грыже встречается в 20-40% случаев в зависимости от этиологии болезни, характера осложнений и сроков оказания неотложной помощи.
Диагностика
Ошибки во время диагностического поиска связаны не столько с трудностью диагностики, сколько с редкостью патологии и слабым знакомством торакальных и абдоминальных хирургов с клиникой ущемленной грыжи диафрагмы. Для верификации диагноза выполняют следующие обследования:
- Осмотр хирурга. Заподозрить ущемленную грыжу возможно уже на этапе сбора анамнеза. Специалист обращает внимание на травмы, операции в прошлом, наличие диафрагмальной грыжи. С помощью перкуссии и аускультации грудной клетки врач определяет тимпанические зоны, ослабление или отсутствие везикулярного дыхания, отставание пораженной половины во время акта дыхания.
- Рентгенография грудной клетки. Во время исследования удается обнаружить горизонтальный уровень жидкости над диафрагмой, газовый пузырь больших размеров. В тяжелых случаях визуализируется поджатое легкое и смещение органов средостения в здоровую сторону.
- Рентгенография органов брюшной полости. Во время обзорной рентгенографии определяются раздутые петли кишки, чаши Клойбера (при кишечной непроходимости). При контрастном исследовании ЖКТ можно обнаружить уровень сдавления (на уровне странгуляции происходит «обрыв контраста»).
В тяжелых или сомнительных случаях проводят МСКТ органов грудной, брюшной полости. При подозрении на ущемление кишки выполняют эндоскопическое исследование кишечника (интестиноскопию, колоноскопию). Дифференциальную диагностику следует проводить с различными заболеваниями, имеющими сходную клиническую картину и интенсивный болевой синдром:
- острая патология поджелудочной железы (панкреонекроз, панкреатит);
- мезентериальный тромбоз;
- непроходимость кишечника;
- острый коронарный синдром;
- заворот желудка, который может встречаться при диафрагмальных грыжах крупных размеров и релаксации диафрагмы.
Лечение ущемленной диафрагмальной грыжи
Данное заболевание относится к экстренной патологии и требует неотложного хирургического вмешательства, которое может осуществляться трансторакальным и чрезбрюшинным доступом. Во время операции рассекают грыжевое кольцо и аккуратно освобождают грыжевое содержимое. Проводят оценку жизнеспособности ущемленных тканей. При некрозе производят резекцию пораженного органа (части желудка, кишечника, сальника). Грыжевую сумку перевязывают в области шейки и иссекают, затем выполняют ушивание дефекта диафрагмы с пластикой грыжевых ворот. При нагноениях герниопластику проводят без использования аллопластических методов. На заключительном этапе операции устанавливают дренажи в грудную и брюшную полость. На протяжении всего периода лечения больному показана дезинтоксикационная, антибактериальная, противовоспалительная, обезболивающая терапия.
Прогноз и профилактика
Прогноз заболевания зависит от объема поражения ущемленного органа, времени диагностического поиска и сроков начала лечения. При своевременном обращении пациентов, вовремя проведенном оперативном вмешательстве и тщательном наблюдении в реабилитационном периоде прогноз благоприятный. Запущенные случаи с развитием обширного некроза, кишечной непроходимости и осложнений (перитонита, сепсиса) значительно ухудшают течение болезни и могут привести к летальному исходу. Основу профилактики составляет вовремя проведенное плановое лечение диафрагмальной грыжи и исключение факторов риска, способных спровоцировать ущемление.
Источник
