Рецидив паховой грыжи после лихтенштейна

Рецидив паховой грыжи (т.е. повторное появление грыжи на том же месте) – является самым главным послеоперационным осложнением после общехирургических осложнений (кровотечение, нагноение).
Несмотря на кажущуюся простоту, рецидив паховой грыжи, равно как и рецидив любой другой грыжи – это крайне сложная проблема. Именно это осложнение как раз и подтолкнуло несколько десятилетий назад к поиску новых нетрадиционных методов хирургического лечения. И если лечением первичных паховых и других грыж широко и активно занимаются хирурги стационаров общего профиля, то проблема рецидивных грыж должна решаться только в условиях специализированного грыжевого центра. На сегодняшний день ни один современный хирург не представляет себе лечение рецидивной грыжи без использования сетчатого импланта. Но при стандартном подходе, операции при рецидивных грыжах весьма травматичны и сложны технически.
Принципиально можно выделить два основных способа операции в зависимости от доступа: открытый и лапароскопический.
Открытый способ (через старый послеоперационный рубец в паховой области)
Основываясь на современных тенденциях, за 9 лет существования Грыжевого Центра, нами выработана определенная тактика лечения, показавшая, что даже такую сложную проблему зачастую (конечно же не всегда) можно решить простыми способами. Мы больше не будем повторяться, что все операции, выполняются только с применением сетчатых имплантов ( в нашем Центре это двухкомпонентные системы PerFix Plug фирмы BARD и подобные системы фирмы Tyco, последнее время стали появляться системы других производителей).
Все операции можно разделить условно на 3 вида, для каждого из которых есть свои строгие показания и противопоказания:
- классическая операция Лихтенштейна
- полная реконструктивная обтурационная паховая герниопластика
- частичная обтурационная герниопластика
Первые два вида при всех своих положительных качествах, основным из которых является надежность (т.е. крайне низкий риск рецидива) более сложны и длительны.
Выбор одной из трех методик определяется следующими факторами:
- вид пластики (передняя или задняя), выполненный при первой операции
- количество операций, выполненных ранее
- интраоперационная оценка (размеры, местонахождение грыжевых ворот, состояние тканей в области грыжевых ворот)
Операция Лихтенштейна
Показания: повторный рецидив, большие размеры дефекта пахового промежутка .
Выполняется нами лишь в 11% случаев. У всех пациентов имелся больших размеров дефект брюшной стенки – не менее 8 см. Операция произведена по классической технологии с подшиванием плоского сетчатого импланта по всему периметру непрерывным нерассасывающимся швом. Время госпитализации 1-2 суток.
Полная реконструктивная обтурационная паховая герниопластика
Показания: рецидив грыжи после ранее выполненных пластик передней стенки пахового канала с сохранением его анатомических структур.
Выполняется по стандартной методике (описание смотри на странице паховая грыжа), с использованием двухкомпонентной системы BARD Perfix Plug. Техника выполнения операции как и при первичных грыжа, но с дополняется фиксацией плоской части импланта швами в области лонного бугорка и нижнего края сетки с целью предупреждения её смещения. Время госпитализации 1-2 суток
Частичная обтурационная герниопластика
Показания: ранее была произведена пластика задней стенки пахового канала, с небольшим по размерам грыжевыми воротами
Выполняется в 50% случаев рецидива. Используется только моделированная часть импланта. Грыжевые ворота при этом имеют вид четкого плотного ригидного кольца. Во время операции они обтурируются (пломбируются ) моделированной частью импланта. Плоская часть протеза не используется. Эта техника операции очень проста в исполнении, наименее травматична и может быть выполнена под местной анестезией. Пациент выписывается в этот же день.
Преимущества: в большинстве случаев (почти 50%) удается избежать больших травмирующих реконструктивных вмешательств, койко-день не более 1 дня, легкий послеоперационный период, короткий срок реабилитации, любой вид анестезии (даже местная анестезия)
Лапароскопический способ
Данная операция выполняется по стандартной технологии. Сетчатый имплант вводится в брюшную полость и фиксируется в области грыжевых ворот изнутри.
Данный способ имеет свои преимущества перед открытой операцией только при двухсторонней рецидивной паховой грыже. Но с учетом сложности операции, необходимости использования сложного оборудования, и главное необходимости проведения операции только под общим эндотрахеальным наркозом, данная методика постепенно в мире теряет свою популярность в пользу открытого метода.
Источник
Паховая грыжа у детей: симптомы и лечение с операцией или без

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день…
Читать далее »
Одно из самых частых хирургических патологий у детей – паховая грыжа. Проявляется в виде овального или округлого выпячивания в паху и мошоночной зоне. Очень часто выявляется врачом неонатологом в первые часы жизни ребенка, либо педиатром в первом полугодии жизни малыша.
Содержание:
- Виды грыж в паху
- Причины проявления паховой грыжи у детей
- Основные симптомы паховой грыжи у детей
- Лечение паховой грыжи у детей
- Последствия и осложнения
- Последствия после операции паховой грыжи у детей
- Реабилитация и восстановление
- Упражнения
Аномальный процесс представляет собой характерное выпячивание в передних бедерных складочках малышей, в зоне щелевидного промежутка (канала), проходящего через толщу мышечных волокон в стенке нижнего отдела брюшины. Обусловлено выпячивание не заращением особого канала (вагинального отростка), который является проводником яичка, опускающегося в пах.
В грыжевой мешочек мальчишек могут попасть: различные части кишечных петель, или участки подвижного сальника. В грыжевой «кармашек» девчонок выпадают яйцеводы (трубы матки) и фиксирующие связки с яичником. Проявление патологии отмечается почти у 8% новорождённых и недоношенных малышей. Повышает вероятность образований выпячивания в паху у детей генетические патологии, провоцирующие развитее дисплазий соединительных тканей (с аномальным или недостаточным развитием).
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Не редко патологии в паху сочетаются:
- с ортопедическими заболеваниями – врожденной дисплазией бедренных суставов или их неполноценностью:
- с пороками неврологического характера;
- с врожденными пороками спинномозговых патологий.
Проявление паховой грыжи у мальчиков встречается почти в десять раз чаще, чем у девчонок. В большинстве случаев локализуется в правой зоне паха, лишь в 10% они встречаются с двусторонней локализацией. Двусторонняя локализация выпячивания проявляется у девочек изначально, хотя не исключены и другие варианты.
Виды грыж в паху
Паховое выпячивание может проявляться у детей в двух видах – прямой грыжей, проходящей через внутреннюю ямку паха, и косой грыжей, идущей через середину паховой связки. Среди форм косой паховой грыжи отличают канальную грыжу (дно грыжевого мешка размещающейся на уровне наружного отверстия пахового канала), канатиковую (дно грыжевого мешка располагается в паховом канале на разном уровне семенного канатика), пахово-мошоночную грыжу (дно грыжевого мешка спускается в мошонку, приводя к ее увеличению).
- локализация прямых грыж находится выше лобковой зоны живота;
- проявление косой разновидности характерно образованием в нижней лобковой зоне и опусканием в мошонку. Чаще являются врожденной патологией.
По своим характеристикам патологии бывают вправимыми и невправимыми:
- свойство самостоятельного вправления в брюшину имеют вправимые грыжи паховой зоны;
- невправимые выпячивания не поддаются манипуляциям и остаются неизменными.
Опасность самого существования у ребенка такого патологического образования обусловлена угрозой возможного ущемления органов в грыжевом мешочке грыжевыми воротами.

Причины проявления паховой грыжи у детей
Этиологический процесс связан с пролапсом сальника, кишечных петель и пристеночного листка брюшиной полости в узкую межмышечную щель – открытый влагалищный отросток. Именно этот орган играет важную роль в развитии выпячивания у малышей. Основная его роль – опущение женских и мужских половых органов, заложенных высоко в полости брюшины, на законное анатомическое место к концу третьего триместра беременности.
По завершению процесса опущения яичек на законное место, начинается процесс заращения (облитерации) «слепого кармана», который зависит от гормонального уровня матери и плода. Нарушение процесса облитерации создает предпосылки к развитию грыжевых и других патологий в области паха.
Развитие патологий врожденного характера обусловлено разными провокационными факторами:
- формирование грыж у мальчиков связано с аномальным развитием выходного отверстия паховой щели, что не дает возможность свободного опущения яичка малыша в мошоночное ложе, а так же в результате задержки продвижения яичка в волокнистой толще мышц брюшины, либо в паховой щели канала;
- у девочек формирование грыжевых мешков происходит вследствие патологии недоразвития круглых связок матки. В периоде антенатального развития расположение матка находится значительно выше анатомического положения. После родов начинается процесс постепенного опущения органов половой системы в свое законное, анатомическое ложе. Матка, связанная с внутрибрюшинной выстилкой, при опущении тянет ее вслед за собой, провоцируя образование складки. Мышечная несостоятельность стенок брюшины способствует развитию выпячивания этой складки в углублении поперечной фасции. Такая патология у девочек, обусловлена выпадением через «открытое кольцо» яичника и фаллопиевой (маточной) трубы.
К основным причинам развития патологии врожденного характера относят генетический фактор. Не само явление грыжевых образований у близких и дальних родственников, а генетическое наследование дефектов, нарушающих функции соединительных тканей.
Паховые грыжи приобретенного характера – у детей, редкое явление. Проявляются, главным образом, в пубертатном (подростковом) периоде. Являются следствием:
- слабости и неразвитости волокнистой структуры соединительных тканей брюшиной стенки;
- повреждения брюшины;
- повышенного давления внутри брюшины, спровоцированного криком или сильным плачем;
- непомерных физических нагрузок (подъем тяжестей).
Основные симптомы паховой грыжи у детей
Симптоматика патологического выпячивания в паховой области очень характерна. Проявляется припухлостью в области паха, увеличивается под действием напряжения (сильного крика, натуживания или чрезмерной активности деток). Растягивание грыжевого мешка до мошоночного дна формирует пахово-мошоночное образование. Имеет вытянутую форму с выступающей заметной частью. У мальчиков обычное выпячивание имеет овальную форму, у девочек – преимущественно круглое очертание.
Грыжевой мешочек имеет эластичную плотную структуру. У лежачего ребенка выпячивание может уменьшаться в размерах или полностью исчезать. В положении стоя – резко увеличиваться в размерах. При попытке вправления можно явно ощутить расширение отверстия кольца. Вправление выпячивания в брюшину проходит при легком его надавливании.
Попадание в грыжевой мешок петель кишечника вызывает легкий урчащий звук. Вправление не осложненных грыж не сопровождается болевым симптомом или другими неудобствами. Боль, жжение, развитие запоров – характерное проявление в случае осложненных процессов.
При малейшем подозрении на паховую грыжу у детей, необходима консультация врача специалиста (хирурга, уролога). От правильного поведения родителей зависит, как легко и результативно пройдет лечебный процесс, при подтверждении диагноза.
Лечение паховой грыжи у детей
Наличие патологии подтверждается УЗ диагностикой брюшины и зоны паха. Тактика лечебного протокола определяется по показаниям состояния грыжи, ее содержимого и размеров. Своевременность лечения предотвращает риск развития вероятных осложненных состояний.
Лечение без операции
Принцип лечение выпячивания у малышей до четырех лет – консервативная терапия, Направленна на укрепление тканей брюшины и мышц, прилегающих к щелевому каналу. Для этого применяются методики ЛФК, расслабляющий массаж и гимнастические упражнения. Самый распространенный метод консервативной медицины – односторонний, либо двусторонний поддерживающий бандаж.
Главное предназначение такого приспособления – удерживание органов брюшины и предотвращение выпадения их в грыжевой мешок. Одевают такой бандаж на ребенка только на период дневного бодрствования, в положении лежа. Исключением может быть болезнь ребенка, сопровождающаяся кашлем, тогда бандаж одевают и на ночь.
Следует отметить, что консервативные методики применяются, как временные меры, и когда имеются веские противопоказания к основному лечению – герниопластике.
Противопоказания хирургическому вмешательству
Относительным противопоказанием герниопластике могут служить ряд факторов, обусловленных:
- проявлением у детей экссудативного диатеза;
- возрастом малыша и несоответствием его веса;
- недавно перенесенными инфекционными болезнями;
- инфекционным носительством (латентный период).
Несоблюдение этих норм может стать причиной развития возможных осложнений в послеоперационном периоде.
Герниопластика
Наиболее оптимальный возраст для хирургического вмешательства – второе полугодие первого года жизни малыша. Более ранние сроки не рассматриваются, что связано с особыми условиями выхаживания малышей. Герниопластика не относится к разряду сложных операций. По времени занимает не более получаса.
Проводится двумя способами – закрытым или открытым. Открытая операция предусматривает стандартный метод хирургического разреза, длиной до 10 сантиметров. Открытый доступ позволяет быстро отсечь излишние ткани, формирующие грыжевой мешочек, «закрыть» грыжевое окно, используя соединительную ткань малыша и укрепить стенку брюшины аутопластикой или пропиленовой сеткой. Операция проводится под общим наркозом с применением новейших препаратов ингаляционных анестетиков, обеспечивающих легкий выход из наркоза.
Второй способ – лапароскопия, наиболее популярен. Доступ в брюшину проводится посредством трех небольших (2-3 см.) проколов в которые вводится хирургический инструментарий и видеокамера. Видеокамера транслирует все манипуляции хирурга на монитор. Лапароскопия относится к малоинвазивным методикам, позволяет справиться с патологией в короткое время с минимальной травматизацией тканей, на много сокращая реабилитационный период.

Последствия и осложнения
- Вместе с малышами растут и их паховые грыжи. Увеличение их размеров вызывает сдавливание петель кишечника, что ведет к полной, либо частичной его непроходимости.
- Синдром кишечной непроходимости провоцируют и воспалительные процессы в грыжевом мешке
- Ущемление органов – наиболее опасное состояние из всех осложнений паховых патологий. Приводит к воспалительным процессам тканей брюшины, их омертвлению, развитию нарушений функций кишечника острого характера.
Особенную опасность вызывают ущемления грыжевого выпячивания у девочек. Гибель яичников, в результате тканевого некроза, происходит всего за два часа.
Признаки защемления проявляются:
- мышечным напряжением и резким болевым синдромом в зоне паха;
- позывами рвоты и тошноты;
- чувством вялости и слабости, общим недомоганием;
- отечностью и покраснением паховой зоны;
- плотной структурой грыжевого выпячивания с признаками цианоза
Вправления ущемленных органов часто безуспешны. В таких случаях необходимо экстренное хирургическое вмешательство не позднее, чем через шесть часов. Операция в ранние сроки дает шанс на полное излечение заболевания.
Последствия после операции паховой грыжи у детей
Послеоперационные осложнения у детей – редкое явление, но все же бывают. Детские ткани и кожа нежные и очень ранимые. Неосторожное действие хирурга может легко их травмировать, что приводит к развитию различного рода осложнений. Сюда можно отнести и неправильно выбранную тактику операции, способствующую проявлению рецидивов. Осложнения могут проявиться:
- в виде высокой фиксации яичка;
- послеоперационным лимфоцеле – скоплением лимфы в оболочках яичка;
- нагноением швов;
- воспалением яичка и его придатков;
- тестикулярной атрофией – уменьшением яичка в размерах с утратой его функций;
- кровотечением и гематомой;
- болевой симптоматикой.
Реабилитация и восстановление

Растущий организм ребенка быстро приходит в норму после операции. Реабилитация пройдет без осложнений, если родители уделят максимум внимания своему чаду. Ребенку нужен рацион, исключающий задержки стула и вздутия живота. Рацион малыша должен быть составлен с учетом нормализации работы ЖКТ, не допуская перегрузки и сдавливания желудка.
Исключите из меню:
- блюда, вызывающие повышенное газообразование (дрожжевую выпечку, блюда из капусты, бобовых, помидор и редиса, яблок и винограда);
- блюда, способствующие образованию запоров и тяжести в желудке – мясо и рыбу, относящиеся к жирным сортам, консерванты и копчености, наваристые бульоны и пшеничную кашу;
- исключите напитки с газом, концентрированный чай и домашнее молоко.
Первые несколько дней готовьте малышу жидкую диетическую пищу – котлеты, мясо и рыбу на пару, напитки из сухофруктов и подсушенный белый хлеб, варенные яйца (1 в день).
Упражнения
Комплекс гимнастических упражнений, для укрепления мышц брюшной стенки, подбирает врач, индивидуально, в зависимости от вида хирургического вмешательства.
Не допускайте излишней активности ребенка. Соблюдайте все врачебные рекомендации, тогда реабилитационный период пройдет в самые короткие сроки.
Источник
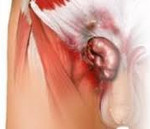
Рецидивная паховая грыжа — повторный выход органов брюшной полости через паховый канал после ранее выполненной герниопластики. Проявляется наличием выпячивания в области постгерниопластического рубца, тянущими болями в паху, дискомфортом при ходьбе, диспепсическими и дизурическими расстройствами. Диагностируется с помощью физикального осмотра, герниографии, сонографии пахового канала, МРТ области паха. Для лечения рекомендованы ненатяжные методы открытой и эндохирургической герниопластики. В редких случаях неблагоприятного течения заболевания у пожилых пациентов паховый канал ликвидируется.
Общие сведения
Рецидивное грыжеобразование — одно из наиболее частых осложнений паховых герниопластических операций. При использовании натяжных методов грыжесечения рецидив болезни возникает у 15-30% пациентов, переход на протезирующие техники позволил уменьшить этот показатель до 1-5%. Заболеванию более подвержены мужчины, что связано с большей распространенностью первичных грыж паха у представителей мужского пола и анатомическими особенностями строения их пахового канала. В полость грыжевого мешка рецидивного выпячивания обычно попадает петля тонкого кишечника, большой сальник, реже — мочевой пузырь, слепая, сигмовидная, нисходящая ободочная кишка, мочеточник, почка, у женщин — яичник, матка. Актуальность своевременной диагностики заболевания обусловлена риском ущемления.
Рецидивная паховая грыжа
Причины рецидивной паховой грыжи
Повторному образованию грыжевого выпячивания в паху способствуют технические нюансы предыдущей герниопластики, течение послеоперационного периода, индивидуальные особенности пациента. Специалисты в сфере герниологии, общей хирургии, гастроэнтерологии связывают формирование рецидивной грыжи с наличием таких этиологических факторов, как:
- Врачебные ошибки. Рецидивное грыжеобразование чаще всего вызвано неправильным выбором метода грыжесечения без достаточного учета анатомических особенностей строения пахового канала, срока существования дефекта, преморбидных особенностей пациента. Причиной повторной грыжи также могут стать нарушения техники операции, приводящие к неверному сопоставлению или натяжению сшиваемых тканей.
- Особенности послеоперационного периода. Вероятность расхождения швов, возникновения других видов несостоятельности стенок пахового канала после выполненного грыжесечения возрастает при развитии гнойно-воспалительного раневого процесса. Нормальному течению восстановительного периода препятствуют ранние нагрузки — поднятие тяжелых грузов, интенсивные занятия спортом с напряжением брюшного пресса.
- Реакция на установленный аллотрансплантат. Рецидивные грыжи при протезирующих методах пахового грыжесечения диагностируются редко, однако возрастающая популярность метода привела к увеличению общего количества таких осложнений. Повторное грыжевое выпячивание образуется при хроническом воспалении в зоне фиксации синтетического протеза к тканям или возникновении аутоиммунной реакции на материал имплантата.
- Сохранение предпосылок к грыжевой болезни. При наличии причин, спровоцировавших развитие первичной паховой грыжи, вероятен поздний рецидив. В группу риска входят больные пожилого возраста, астенического телосложения, страдающие заболеваниями, при которых повышается абдоминальное давление (запорами, аденомой предстательной железы, стриктурами уретры, бронхолегочной патологией с упорным кашлем).
По данным наблюдений, важную роль в формировании рецидивной грыжи играет наличие у пациента врожденной системной дисплазии соединительной ткани. Среди больных с повторным грыжеобразованием у 45-47% выявляются двухсторонние паховые грыжи, грыжевые выпячивания другой локализации (пупочные, бедренные, пищеводного отверстия диафрагмы). 19-20% пациентов страдает варикозной болезнью нижних конечностей, 3,5-4% — пролапсом митрального клапана, до 5% — дивертикулами мочевого пузыря, дивертикулезом тонкого кишечника. У 7-8% больных обнаруживаются стрии на коже.
Патогенез
Механизм формирования рецидивной паховой грыжи зависит от использованного ранее способа грыжесечения. При натяжных методах герниопластики разрушению восстановленных тканей обычно способствует прорезывание лигатурами. Патогенез грыжевого рецидива после пластики пахового канала с помощью синтетического имплантата основан на смещении протеза или его отрыве от точек фиксации. Выбор техники для укрепления передней стенки канала при слабости задней, недостаточное ушивание поперечной фасции, использование для пластики разволокненного апоневроза абдоминальных мышц, оставление широкого пахового промежутка, другие тактические и технические ошибки при выполнении различных видов герниопластики способствуют повторному грыжеобразованию с формированием нового грыжевого мешка в наиболее ослабленной зоне канала.
Классификация
Рецидивные грыжевые выпячивания паха принадлежат к категории приобретенных, отнесены к типу IV современной систематизации паховых грыж. На основании особенностей анатомического прохождения через структуры пахового канала выделяют прямые (IVa), косые (IVb), бедренные (IVc), комбинированные (IVd) повторные грыжи. Как и другие грыжевые образования, они могут быть вправимыми и невправимыми, неосложненными и осложненными. С учетом механизма грыжеобразования различают следующие виды рецидивных грыж по их локализации внутри пахового канала:
- Латеральный рецидив. Грыжевой дефект расположен рядом с глубоким паховым кольцом. Рецидивное грыжеобразование обусловлено нарушением техники обшивания семенного канатика.
- Срединный рецидив. Грыжа выходит в паховый канал в его средней части. Рецидивирование связано с разволокнением апоневроза или расхождением швов между ним и пупартовой связкой.
- Медиальный рецидив. Выпячивание выходит под кожу из наружного пахового отверстия. Возникает при укреплении передней стенки вместо ослабленной задней. Выявляется у 50-51% пациентов.
- Тотальный рецидив. Развивается в результате полного разрушения задней стенки канала. Отличается большими размерами и расположением по всей длине послеоперационного рубца.
- Ложный рецидив. Проявляется прямой рецидивной грыжей у больных, много лет назад прооперированных по поводу косой грыжи. Обнаруживается в 20-22% случаев повторного грыжеобразования.
Симптомы рецидивной паховой грыжи
Повторное возникновение заболевания чаще всего наблюдается в течение первых 3 лет после герниопластики. Основной признак рецидивной грыжи – появление в зоне послеоперационного рубца выпячивания, которое на начальных этапах может самопроизвольно вправляться в брюшную полость. Отмечаются постоянные тянущие боли в области паха, дискомфорт при ходьбе. По мере увеличения грыжи прогрессируют диспепсические расстройства (тошнота, снижение аппетита, хронические запоры, чувство неполного опорожнения кишечника). При попадании в грыжевой мешок части мочевого пузыря развиваются дизурические явления, боли при мочеиспускании. Общее состояние больных с рецидивом паховой грыжи обычно не нарушено.
Осложнения
При условии постоянной травматизации рецидивной грыжи может возникать пластический воспалительный процесс с формированием спаек, сращение содержимого грыжевого мешка с его стенками. Длительное течение заболевания вызывает нарушение моторной функции кишечника, задержку каловых масс, что чревато развитием острой кишечной непроходимости с сильными болями в животе, отсутствием стула, метеоризмом, многократной рвотой. Наиболее серьезное осложнение — ущемление паховой грыжи, которое приводит к нарушению кровоснабжения в петле кишки, ее некрозу, при отсутствии своевременной помощи зачастую осложняется перитонитом.
Диагностика
Постановка диагноза не представляет затруднений при наличии типичного выпячивания в паховой области и анамнестических сведений о проведении герниопластики. Сложности могут возникать при развитии болевого синдрома неясного генеза, который не сопровождается формированием пальпируемого образования, что требует проведения дополнительных диагностических мероприятий. Для верификации диагноза рецидивной паховой грыжи наиболее информативными являются:
- Физикальный осмотр. При помощи пальпации врач может определить наличие опухолевидного образования в области послеоперационного рубца, увеличивающегося во время кашля или натуживания. Проводится пальцевое исследование пахового канала, выявляется положительный симптом «кашлевого толчка».
- Герниография. При введении в полость брюшины контрастного вещества с помощью специальной иглы с мандреном удается обнаружить грыжу любых размеров, в том числе при ее атипичной локализации. Для улучшения визуализации грыжевого мешка проводят пробу Вальсальвы – просят больного натужиться в момент выполнения рентгенограммы.
- УЗИ пахового канала. Во время ультразвукового исследования оценивают локализацию и размеры рецидивной грыжи, визуализируют органы, расположенные в грыжевом мешке. С помощью сонографии можно детально изучить особенности анатомических структур паховой области, чтобы выбрать наиболее рациональный метод герниопластики.
- МРТ паховой области. Магнитно-резонансная томография имеет высокую чувствительность и специфичность, в 94% случаев позволяет достоверно исключить другую мышечно-сухожильную, абдоминальную и андрологическую патологию. Метод используется при недостаточной информативности других инструментальных исследований.
Лабораторные анализы крови и мочи имеют низкую диагностическую ценность, изменения показателей наблюдаются только при развитии осложнений рецидивной грыжи. Для исключения патологии со стороны органов малого таза проводится ультразвуковое исследование. Выполнение ирригоскопии, рентгенографии, МСКТ брюшной полости позволяет оценить состояние пищеварительного тракта. Дифференциальная диагностика производится с бедренной грыжей, паховой лимфаденопатией, туберкулезными холодными абсцессами, у мужчин – с гидроцеле, варикоцеле, гематоцеле, липомой семенного канатика, у женщин — с кистой круглой связки матки. Кроме осмотра хирурга-герниолога пациенту рекомендованы консультации гастроэнтеролога и онколога.
Лечение рецидивной паховой грыжи
Устранение повторно образовавшегося грыжевого дефекта выполняется хирургическим путем. Особенностями оперативных вмешательств при рецидивной грыже являются большая травматичность, необходимость глубокого проникновения в паховую область для надежного укрепления или воссоздания конкретных структур канала, широкое использование аллопластических материалов. При выборе метода герниопластики учитывают причины рецидива, состояние стенок, глубокого и наружного паховых отверстий, возраст пациента. Рекомендованными видами вмешательств являются:
- Открытая внебрюшинная аллопластика. Показана мужчинам репродуктивного возраста с предыдущей пластикой передней стенки. Сетчатым аллотрансплантатом укрепляется задняя стенка канала. При этом семенной канатик испытывает минимальное повреждающее воздействие, что позволяет предотвратить атрофию яичка и сохранить фертильность. В качестве альтернативы применяется полная реконструктивная обтурационная паховая герниопластика.
- Частичная обтурационная герниопластика. Рекомендована пациентам с ранее проведенной пластикой задней стенки и небольшими грыжевыми воротами. Отличается низкой травматичностью, возможностью проведения под местной анестезией, коротким реабилитационным периодом. Предполагает выполнение обтурации (пломбировки) грыжевых ворот моделированной частью протеза и предотвращение за счет этого выхода абдоминальных органов в просвет канала.
- Операция Лихтенштейна. Метод выбора при неоднократно рецидивирующей паховой грыже, больших размерах дефекта брюшной стенки, комбинированных образованиях. Преимущества вмешательства — отсутствие натяжения тканей за счет установки сетчатого протеза подходящей площади, низкий риск повторного рецидива (до 1%). При значительном разрушении канала в качестве альтернативной операции рекомендована его ауто- или аллопластическая реконструкция.
- Ликвидация пахового канала. Назначается в исключительных случаях больным старческого возраста, которым многократно выполнялась герниопластика. Первым этапом операции является орхиэктомия и удаление семенного канатика на стороне рецидивной грыжи, после чего грыжевые ворота ушиваются по стандартам лечения послеоперационных грыж. Радикальный подход предотвращает проведение повторных герниопластических вмешательств.
Вне зависимости от ранее использованных способов пластики открытые методы при наличии показаний могут заменяться эндохирургическими техниками (TAPP, TEP). На этапе предоперационной подготовки пациенту рекомендуется носить специальный бандаж, исключить факторы, способные повысить внутрибрюшное давление, — отказаться от физических нагрузок, проводить профилактику запоров, кашля.
Прогноз и профилактика
Исход заболевания зависит от наличия у больного сопутствующей патологии и своевременности диагностических мероприятий. Прогноз относительно благоприятный при небольшой паховой грыже, протекающей без осложнений. Риск многократного рецидивирования составляет от 18% до 43% в зависимости от типа проведенной операции. Профилактика рецидивных грыж включает тщательный выбор метода грыжесечения с учетом анатомических особенностей и состояния тканей, предупреждение развития послеоперационных гнойно-септических осложнений, терапию болезней, сопровождающихся увеличением внутрибрюшного давления, ограничение физических нагрузок.
Источник
