Протрузия мпд грыжа мпд
В случае аномального и неравномерного старения межпозвонковых дисков, возникают отдельные участки их неравномерного обезвоживания. Это приводит к неодинаковым физическим свойствам дисков, а затем – к их деструкции. Возникающие морфологические признаки (появление протрузий, грыж, возникновение остеофитов, спондилолистез, утолщение связок) вызывают проявления остеохондроза позвоночника. Своевременно отличить грыжу от протрузий диска очень важно. Это позволяет определиться со стратегией, тактикой лечения, дать прогноз.
Протрузии и грыжи в совокупности приводят к появлению клиники осложненного остеохондроза. Это рефлекторные синдромы — их около 85%, и компрессионные, или так называемые радикулопатии. Их около 15% от всех случаев дискогенной боли в спине.
К рефлекторным синдромам относятся так называемые признаки раздражения, они проявляются разнообразными мышечными, дистрофическими и сосудистыми нарушениями. Компрессионные синдромы, манифестируют, в основном выпадением, или отсутствием нормальной чувствительной или двигательной реакции. Если для первой группы признаков характерны боли, парестезии, вегетативные расстройства, то для симптомов второй группы уже будут свойственны зоны онемения и снижения чувствительности, появление парезов, или параличей, расстройств мочеиспускания.
Обычно симптомы рефлекторного звена существуют значительно дольше, приводя к появлению уплотнений поперечнополосатой мускулатуры, так называемого миофасциального (мышечно-тонического) синдрома, а виноваты в этом протрузии дисков. Причинами же компрессионной симптоматики чаще всего являются грыжи межпозвонковых дисков. Чем отличается протрузия от грыжи?
Что такое протрузия?
Каждый межпозвонковый диск состоит из хрящевой ткани, но его структура неоднородная. В центре находится более мягкая, эластичная ткань, которая называется пульпозное ядро. По периферии диска хрящевая ткань более плотная, она волокнистая, ее волокна расположены циркулярно, и напоминают многочисленные тонкие пояски, охватывающие диск по кругу. Это волокнистая ткань фиброзного кольца.
Задачей фиброзного кольца можно считать удерживание диска в геометрических пределах, смягчение ударной нагрузки. Говоря простым языком, пульпозное ядро выполняет роль жидкости — амортизатора в бочке, а наружное фиброзное кольцо – это железный обруч, который на эту бочку насажен.
При возникновении нагрузок докритического уровня возникает временная деформация дисков. Ткани пульпозного ядра смещаются, но, наткнувшись на наружное фиброзное кольцо, отпружинивают назад, и возвращаются на свое место. Этот процесс возможен при высокоэластичном, «молодом» диске. Но со временем, при прогрессировании обезвоживания, однажды возникает нагрузка уровня выше критической. Ткани пульпозного ядра уже не возвращаются на свое место, а контур диска изменяет свою нормальную конфигурацию. Так возникает протрузия.
Но при этом упругости и мощности наружных тканей фиброзного кольца ещё хватает, чтобы не разорваться и удерживать это выпячивание, которое иногда может составлять до половины окружности диска. Такое значительное увеличение площади хряща вызывает болезненность, поскольку начинает сдавливать нервные окончания, возникновение протрузий – это верная причина появления рефлекторных и мышечно-тонических синдромов.
Что собой представляет грыжа?
Грыжа, или грыжевое выпячивание, является следующей стадией развития протрузии, в большинстве случаев развивается непосредственно из неё. Чисто с морфологической стороны — грыжа это незамкнутая протрузия, у которой наружное фиброзное кольцо разорванное, и внутренняя ткань пульпозного ядра уже ничем не сдерживается.
Чаще всего, грыжевые выпячивания возникают в пояснично-крестцовом отделе позвоночника. Да, там межпозвонковые диски толще, крепче, но на них приходится и большая нагрузка. Вторая по частоте локализация грыж межпозвонковых дисков — это шейный отдел, а вот в грудном отделе грыжи образуются значительно реже. Этому есть свое биомеханическое объяснение: шейный отдел позвоночника имеет диски и позвонки не массивные, но при этом они должны обеспечивать подвижность головы, которая является довольно тяжелой частью тела.
Чем отличается грыжа от протрузии диска?
С точки зрения строения грыжа от протрузии отличается только лишь разорванными волокнами фиброзного кольца, нарушением его целостности. Это отличие в структуре протрузии и грыжи, тем не менее, имеет далеко идущие последствия:
- при протрузиях выстояние диска не настолько велико, а давление протрузии не настолько сильно, чтобы разорвать заднюю продольную связку;
- при межпозвонковых грыжах задняя продольная связка (в типичном месте) уже не выдерживает, разрывается (перфорирует), а грыжа пролабирует;
- ткань грыжи межпозвонкового диска спокойно проникает в эпидуральное пространство, задевая проходящие рядом корешки спинного мозга и соответствующие ветви радикулярных, или корешковых артерий;
- вначале будут усиливаться признаки рефлекторного раздражения, которые после развития отёка и блока проведения неврологического импульса изменятся на симптомы выпадения.
Как же будет проявляться характерная клиническая картина стабильной протрузии и вновь образовавшейся грыжи? Какие признаки у них будут общими, а какие – различными?
Симптомы протрузии и грыжи
Конечно, приведённые здесь признаки будут довольно общими, условными. В каждой конкретной клинической ситуации всё зависит от локализации, степени выраженности изменений окружающих тканей, от наличия остеофитов, индивидуальной реакции связок, их фиброзных изменений и так далее, вплоть до наличия сопутствующей патологии (сахарного диабета).
Общие симптомы
Общими симптомами у стабильной протрузии и вновь образовавшейся грыжи будут в первую очередь боли локального характера, на соответствующем уровне отдела позвоночника. Чаще всего возникает люмбалгия или люмбаго, как синоним острой корешковой боли в спине. Развитие болевого синдрома, в первую очередь, обусловлено раздражением болевых рецепторов задней продольной связки.
Этот болевой импульс будет периодическим при протрузии, поскольку она будет довольно часто при движениях раздражать заднюю связку, и особенно при обострении (переохлаждении, неловком движении).
Грыжа будет значительно сильнее раздражать связку, либо разорвет ее. Это вызовет очень сильную боль, при которой двигательная активность, и смена позы практически невозможна (острый приступ люмбаго).
При этом характерным признаком в обоих случаях будет напряжение околопозвоночных, или паравертебральных мышц. При осмотре у пациента будет заметна сглаженность поясничного лордоза, у него будет ограничена подвижность спины, а при пальпации околопозвоночные мышцы будут плотными и болезненными, особенно на стороне поражения.
Протрузия, особенно выраженная незначительно, перестает раздражать связку, острая боль вскоре изчезает, остаётся только её мышечный компонент. Грыжа, однажды нарушив её целостность, вызовет резкую боль, которая затем изменит свой характер с появлением компрессионных симптомов выпадения. Мышечный компонент в случае грыжи будет еще более выражен.
Различия в симптомах
Характерным для грыжи диска будет быстрое появление симптомов дискогенного радикулита, то есть воспаление корешков на сегментарном уровне. При протрузии болевая импульсация недостаточно сильна, чтобы вызвать рефлекторный отёк, ишемию, и набухание зоны вокруг деструкции диска.
При грыже отек мягких тканей вблизи межпозвонковых отверстий достаточно силен, и в начале, в первые сутки возникновения грыжи, также присутствует синдром раздражения спинальных корешков. Это вызывает симптоматику на соответствующем уровне. Поэтому кроме острой боли в спине, у пациентов возникают различные проводниковые боли. Так, при развитии грыжи пояснично-крестцового отдела позвоночника классическими будут очень сильные прострелы по задней и боковой поверхности бедра в подколенную ямку или даже до стопы, появление признаков раздражения чувствительных окончаний, такие, как ползание мурашек. Все это сопровождается выраженным напряжением мышц спины и ограничением подвижности.
Локализация болевого симптома.
Наряду с этим будут постепенно прогрессировать и симптомы следующей стадии неврологических расстройств – выпадения чувствительных и двигательных функций.
В данном случае, речь идет о сегментарных расстройствах чувствительности и движения. При этом частичный парез частичный паралич, или парез мышц развивается весьма быстро, иногда буквально через несколько минут после травмы, неловкого движения или появления острой боли. Человек уже сразу не может наступить на ногу. При сопутствующей окклюзии корешковой артерии, которая находится в позвоночном канале вместе с соответствующим сегментарным спинномозговым нервом, возникает резкое онемение.
В результате у пациента могут развиться такие двигательные расстройства, как паралич разгибателей стопы, петушиная походка, связанная с поражением малоберцового нерва. В данном случае больной будет высоко поднимать ногу, поскольку стопа будет свисать. При попытке поставить эту ногу на опору стопа будет, болтаясь, выбрасываться вперёд, затем хлопать носком об пол с невозможностью контролировать опускание стопы.
У пациента с грыжей могут возникнуть другие компрессионно-ишемические синдромы, связанные, например, с секвестрации грыжи, такие, как нарушение функции спинного мозга или синдром конского хвоста, но об этом рассказано отдельно. Их причиной можно считать самые тяжёлые неврологические расстройства, которые только возможно при грыже. Речь будет идти об остром спинальном инсульте ишемического типа, связанным с острой нехваткой спинномозгового кровообращения.
Основные принципы диагностики
Несмотря на то, что выше описывались исключительно клинические признаки, единственным способом, который позволяет точно и надежно отличить протрузию от грыжи, являются нейровизуализирующие методики, и в первую очередь — магнитно-резонансная томография (МРТ). Важно, что напряженность магнитного поля на кольце томографа должна быть не менее 1,5 Тл. Такая напряженность позволяет различить минимальные размеры образования, равные 1 мм, этого вполне достаточно, чтобы поставить верный морфологический диагноз протрузии или грыжи. Другие методы рутинной диагностики, такие как рентгенография и даже миелография будут неэффективны, поскольку они не могут показать хрящевую ткань, и, следовательно, природу процесса.
Снимок МРТ.
Есть ли разница в лечении?
Безусловно, разница в стратегии и тактике лечения есть. Грыжи довольно часто оперируют, и любой из видов оперативного лечения грыжи при наличии показаний более эффективен, чем консервативные методики. Так, в США каждый год проводится более 200 тысяч различных операций по поводу грыжи дисков, в Германии около 30 тысяч. В других развитых странах Западной Европы, например, в Чехии, число операций также велико, в связи с применением современных технологий, широким внедрением эндопротезирования дисков и высоким качеством жизни пациентов даже в отдаленном послеоперационном периоде.
Схема установки импланта.
Изначально протрузии и грыжи в первые сутки – двое будут лечиться одинаково, с целью снять существующий острый болевой синдром, нормализовать кровообращение в мышцах спины, а в случае грыжи — предупредить возникновения отека, ишемии сегментарных корешков и сосудов, развития симптомов выпадения. В случае прогрессирования острого неврологического дефицита, симптомов миелопатии пациент берется на операцию по неотложным показаниям.
Для этого применяются следующие способы лечения:
- применение НПВС короткими курсами внутримышечно, с последующим переходом на пероральные формы;
- применение миорелаксантов центрального действия;
- назначение кремов, гелей и мазей местно;
- в первые – вторые сутки – отказ от прогревания с целью избежать прогрессирования отека и боли;
- при неэффективности – назначение калийсберегающих диуретиков с целью снятия отека, выполнение паравертебральных новокаиновых блокад, в том числе с ГКС, назначение анальгетиков;
- при трансформации болевого синдрома в нейропатическую боль, с появлением ощущения жжения, гиперпатии, рекомендовано добавление противосудорожных препаратов, антидепрессантов.
Хондропротекторы, которые применяются перорально (препараты хондроитина, глюкозамина) не проявили своей доказательной эффективности в лечении осложненных форм остеохондроза позвоночника.
МРТ и рентгены после установки имплантов.
После улучшения состояния и достижения ремиссии, (обычно это случается на третий — пятый день), необходимо применению рационального ортопедического режима, ношение полужесткого корсета, освоение правильных движений, начало лечебной гимнастики и адекватных упражнений с целью уменьшения застоя в глубоких слоях мышц спины и ликвидации миофасциально – болевого синдрома. Затем присоединяются физиотерапевтические методы лечения, подводное вытяжение, электрофорез, магнитотерапия, различные виды медицинского массажа. Вместе с этим применяются методики иглорефлексотерапии, а в отдаленном периоде реабилитации показано санаторно-курортное лечение на бальнеологических курортах.
Показания к операции
Конечно, радикальное удаление единичной грыжи межпозвонкового диска показано только в условиях высокого развития медицины, на фоне соблюдения пациентом правил здорового образа жизни, когда возникновение грыжи диска изначально расценивается как чрезвычайное событие. Если большинство людей в зрелом возрасте не имеют лишнего веса, то у пациента не имеется отягчающего фактора рецидива, и оперативное лечение воспринимается и врачом, и пациентом, как наилучшее решение проблемы.
Прямое показание к операции.
В отечественных условиях нет системного подхода, связанного с выполнением плановых оперативных вмешательств по общим показаниям. Как правило, при протрузии имеется хроническое, рецидивирующее течение, боль, хотя и возвращается, но при обострениях, которые чаще всего связаны с резкими движениями и переохлаждениями, а отечественные пациенты очень терпеливы, и предпочитают общение с хирургами лишь при непосредственной угрозе жизни.
По исследованиям Vroomen и коллег (2002), было выявлено, что 73% пациентов с межпозвонковой грыжей в поясничном отделе позвоночника отмечали значительное улучшение самочувствия через 12 недель после возникновения первых симптомов, безо всякой операции.
Но всегда следует помнить, что облегчение при грыжах — явление временное, и по большей части, имеется риск продолжающейся травматизации, а также воспаления нервных корешков. В настоящее время показаниями к хирургическому лечению при грыжах и даже при протрузиях явлются:
- неэффективность противовоспалительной терапии, стойкое сохранение острой боли в спине в течение месяца после обострения или образования грыжи;
- прогрессирующее снижение силы в ногах (в руках или в мышцах туловища, соответственно локализации грыжи);
- прогрессирующее уменьшение чувствительности, либо расширение зоны онемения.
Как видно, среди этих показаний нет неотложных, которые свидетельствуют о вовлечении в процесс спинного мозга или структур конского хвоста. Здесь речь идёт о продолжающейся компрессии корешков грыжей на локальном уровне.
Как правило, для оперативного вмешательства используются стандартные методики — дискэктомия, микродискэктомия, эндоскопическое лечение при небольших размерах протрузий, лазерная энуклеация. В случае больших межпозвонковых грыж одним из наилучших способов оперативного вмешательства, сохраняющих высокое качество жизни, является дискэктомия с последующим эндопротезированием межпозвонкового диска.
Источник
Прежде чем излагать суть проблемы «протрузия межпозвонкового диска (МПД)» для лучшего усвоения изложенной далее информации необходимо, во-первых, осветить анатомическое строение МПД и, во-вторых, дать дефиницию (определение) такой патологии, как «грыжа», поскольку описывая МРТ-картину патологии МПД в каком-либо (чаще в поясничном) позвоночном двигательном сегменте (ПДС) врачи используют именно этот термин.
Чтобы не дублировать информацию в блоге (Неврология) о строении МПД Вам НЕОБХОДИМО прочитать в статье «Межпозвонковый диск» [читать]. Прочитали?! Тогда переходим к понятию «грыжа»: «Грыжа (лат. hernia) – это выхождение внутренностей, покрытых брюшиной, через естественное или патологическое отверстие в мышечно-апоневротическом слое брюшной стенки. Латинский термин Hernia означает разрыв части структуры». Таким образом «грыжа МПД» это медицинский неологизм, который несет в себе противоречие и может быть понят неверно (так как уже используется при описании некоторых патологических экструзий, например, брюшины или диафрагмы, где существуют совершенно иные анатомические отношения), но который в силу своего символического значения глубоко укоренился в медицине. Видимо причиной этого послужило то, что в дефиниции грыжи имеются такие слова, как «выхождение», «через … патологическое отверстие … в слое» и «разрыв части структуры». На этом пока остановимся, но к определению «грыжи» мы еще не раз будем возвращаться по ходу этой статьи.
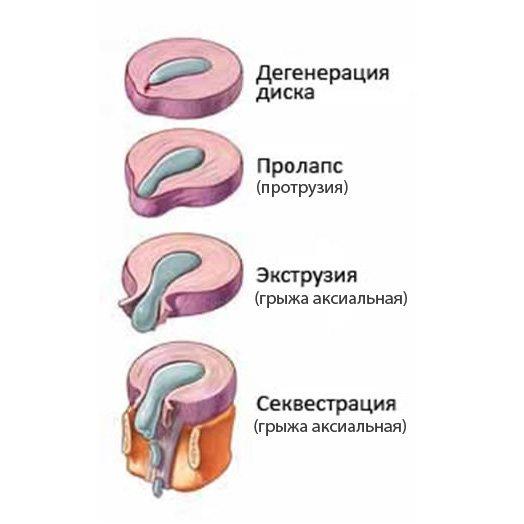
В трактовке патологии «протрузия МПД» существует различный подход: либо с позиций патологической анатомии (и патофизиологии), либо с позиции морфометрической. В первом случае (позиция патологической анатомии) протрузия МПД – это выбухание (или «выпячивание») МПД за пределы тел позвонков за счет растяжения фиброзного кольца без существенных его разрывов (или «разрывы выражены минимально»), т.е. протрузия – это начальная стадия грыжи МПД (см. дефиницию «грыжа» – «разрыв части структуры»), при которой материал пульпозного ядра внедряется во внутренние слои фиброзного кольца (указанный процесс, иногда обозначаемый как «интрузия», практически в 100% случаев происходит на фоне дегенеративного процесса – остеохондроза, который и приводит к снижению прочности и эластичности фиброзного кольца и другим патологическим процессам в пульпозном ядре, «работающим» содружественно с фиброзным кольцом). Естественно, что если произойдет полный разрыв фиброзного кольца и пульпозное ядро полностью выйдет (что есть по-научному «экструзия» или «полапс») в позвоночный канал (чаще всего ограничиваясь задней продольной связкой), то специалисты дадут заключение: «грыжа МПД … во всей своей завершенности» (см. дефиницию «грыжа» – «выхождение», «через … патологическое отверстие … в слое»).
По мнению некоторых специалистов в области вертебрологии «выпячивание МПД» за дорсальный (задний) контур тел позвонков не всегда является указанием на патологию, поскольку в норме существует физиологическое выпячивание диска, которое заключается в том, что наружный край фиброзного кольца (очень часто в нижне-поясничных ПДС) под действием осевой нагрузки выступает за линию, соединяющую края соседних позвонков. Это выпячивание заднего края диска в сторону позвоночного канала хорошо определяется на миелограммах, и при этом выстояние, как правило, не превышает 3 мм. При этом физиологическое выпячивание диска усиливается при разгибании позвоночника, исчезает или уменьшается – при сгибании. Поскольку «выпячивание» МПД является величиной «обратно-пропорциональной» величине высоты МПД, следует также учитывать и то, что высота последнего в течение суток непостоянна. После ночного отдыха высота их увеличивается, а к концу дня – уменьшается. Суточное колебание длины позвоночника может достигать 2 см. Патологическая протрузия межпозвонкового диска отличается от физиологической тем, что распространенное или локальное выпячивание фиброзного кольца приводит к сужению позвоночного канала и не уменьшается при движениях позвоночника.
Во втором случае (т.е. позиция морфометрическая) – протрузия МПД – это соответствие выпячивания МПД следующему критерию: «самое большое расстояние в любой плоскости между краями ткани диска, вышедшей за границы дискового пространства, меньше расстояния между краями основания в той же самой плоскости» или более доступно для понимания: «ширина между краями грыжи диска, меньше ширины у основания грыжи».
Но Вы можете спросить: «Почему в определении протрузии имеется слово «грыжа»? Ведь протрузия это как бы «пред-грыжа» или «до-грыжа», или «зачаток» будущей грыжи». Отвечаю! Многими специалистами, которые занимаются патологией позвоночника достигнута договоренность в том (причина которой не столь важна на данном этапе нашего повествования), что «грыжа диска – это любое фокальное смещение диска за пределы границы межпозвонкового пространства. В свою очередь это фокальное смещение может принимать форму протрузии или экструзии, определяемой формой смещенного материала (фокальный – значит менее 90° [25%] от всей окружности межпозвонкового диска).
При этом грыжа может быть отграниченной (фиброзным кольцом) или не отграниченной (то есть выходящей за пределы разорвавшегося фиброзного кольца). С их точки зрения это следует признать как «неоспоримую истину», в которую очень хорошо вписывается и то, что протрузия – это начальная стадия грыжи МПД (см. выше позицию патологической анатомии), и то что «грыжа МПД» – это грыжа, поскольку как бы там не было, а при любом выпячивании диска хоть минимальный, но разрыв фиброзного кольца есть. Исходя из этого, а также для того, чтобы преодолеть терминологическую путаницу некоторые авторы предлагают при формулировании диагноза использовать лишь один термин – «грыжа диска». При этом под «грыжей диска» можно понимать любое выпячивание края диска за линию, соединяющую края соседних позвонков, которое превышает физиологические пределы (в норме не более 2-3 мм).
Радиологические критерии диагностики грыжи диска (и компрессии корешковых структур) не стандартизованы. В настоящее время чаще используется классификация, разработанная объединенной целевой группой (Combined Task Forces – CTF) Северо-Американского спинального общества, Американского общества радиологии и Американского общества нейрорадиологии (в 2014 г. вышла вторая, обновленная версия). Согласно классификации CTF, выделяют нормальные поясничные диски, протрузии (фокальные и на широком основании) и экструзии. В обновленной версии, в отличие от предыдущей, исключено понятие выбухания диска (disc bulges), оценка которого порождала многочисленные разногласия среди специалистов, и сейчас это состояние отнесено к варианту нормы. Протрузией считается выпадение фрагментов диска <25% окружности, при этом длина выпавшего фрагмента меньше ширины основания. Соответственно экструзией считается такое выпадение фрагмента диска, при котором размер грыжи в любой плоскости превышает основание. Секвестрированная грыжа является подтипом экструзии, когда выпавший фрагмент теряет связь с основанием. Другим критерием отличия экструзии от протрузии служит отсутствие механических факторов сдерживания распространения (предполагается разрыв связочных структур), что определяется по наличию непрерывной линии низкоинтенсивного МРТ-сигнала вокруг грыжи. В классификации также оценивают направление миграции материала диска в сагиттальной и фронтальной плоскости, изменения окружающих тканей, генез грыжи.
Детальнее разобраться в том, что такое протрузия МПД (а также в том, что такое выпячивание МПД, экструзия МПД, пролапс МПД, грыжа МПД) Вы можете с помощью следующих источников:
статья «К вопросу о классификации и терминологии грыж межпозвонковых дисков» Н.Т. Зиняков, Н.Н. Зиняков, ГУЗ Областная больница №2, г. Ростов-на-Дону, Россия (журнал «Мануальная терапия» №3 (27) 2007) [читать];
материалы сайта www.radiographia.ru: «Дегенеративная патология межпозвоночных дисков. Терминология» [читать];
статья «Spine – Disc Nomenclature» Robin Smithuis, Radiology department of the Rijnland Hospital, Leiderdorp, the Netherlands, www.radiologyassistant.nl (перевод в предыдущей публикации) [читать];
глава из книги «Боль в спине»: Терминология и классификация патологии поясничного диска. Фокальное смешение ( Р.Г. Есин, О.Р. Есин, Г.Д. Ахмадеева, Г.В. Салихова, 2010) [читать];
рекомендации совместной специальной комиссии Североамериканского спинального общества, Американского общества спинальной радиологии и Американского общества нейрорадиологии: «Номенклантура и классификация изменений межпозвонковых поясничных дисков по данным визуализации» (перевод – Цориев А.Э., Областная больница №1, Екатеринбург, 2001) [читать];
статья «Протрузия и экструзия диска» Перфильев В.М., врач-нейрохирург высшей категории [читать];
статья «Межпозвонковый диск – норма и патология» (на laesus-de-liro.livejournal.com) [читать].
На компьютерной томограмме (КТ) протрузия МПД выглядит как выпячивание на уровне диска на широком основании с гладкими очертаниями, которое смещает эпидуральный жир и может вызвать вдавление на передней поверхности дурального мешка (рис. 1). Протрузия диска обычно сопровождается снижением высоты диска и иногда «вакуум-феноменом», которые обусловлены патологическими дистрофическими изменениями диска. На компьютерных томограммах «вакуум-феномен» внутри диска визуализируется, как очаг воздушной плотности (от – 850 до – 950 ед. Н) с четкими контурами (рис. 2).
Таким образом, компьютерно-томографическими признаками протрузии МПД являются:
■ асимметричное увеличение диаметра диска;
■ деформация дурального мешка и спинного мозга;
■ сужение субарахноидального пространства;
■ уменьшение объема эпидурального жира;
■ сужение межпозвонковых отверстий и сдавление нервных корешков;
■ «вакуум-феномен».
О МРТ-признаках протрузии межпозвонкового диска Вы можете прочитать в статье «МРТ-визуализация в дифференциальной диагностике грыжи и протрузии межпозвонкового диска» В. В. Зудин, А. Ю. Летягин, В. Я. Лаптев; Городская клиническая больница № 34, Новосибирск; Международный томографический центр СО РАН, Новосибирск; Новосибирская государственная медицинская академия (журнал «Вестник Новосибирского государственного университета. Серия: Биология, клиническая медицина». 2004. Т. 2. № 3. С. 31-36.) [читать].
Следует добавить также и то, что нередко в процессе МР-исследования врачи – лучевые диагносты, имеют сомнения в выборе окончательного диагноза при наличии протрузии. В отношении указанного сомнения дефинитивными аргументами в таких случаях должны стать классификационные подходы американского общества радиологии позвоночника (ASSR), согласно которым циркулярная протрузия, перекрывающая 75% окружности позвонка должна рассматриваться как грыжа МПД.
Лечить или не лечить протрузию МПД? Поскольку протрузия МПД рассматривается как одна из стадий грыжи МПД, то логичным будет применять в том или ином клиническом контексте методики лечения дегенеративно-дистрофической патологии позвоночника (НПВС, миорелаксанты, витаминотерапия, ФТЛ, мануальная терапия и т.д.), и показания к оперативному лечению грыжи межпозвонкового диска [читать].
Однако следует помнить, что сам по себе факт наличия протрузии (грыжи) МПД не является доказательством наличия «болезни», поскольку методы визуализации с высокой частотой выявляют дегенеративно-дистрофические изменения в позвоночнике даже у больных без боли в спине. Так, по данным МРТ поясничного отдела позвоночника асимптомные (т.е. без болевого и неврологического синдромов) грыжи МПД выявляются у лиц до 40 лет в 30 – 40% случаев, а у лиц старше 60 лет – в 100%. Дегенеративно-дистрофические изменения в позвоночнике, которые врачами часто диагностируются как остеохондроз, могут считаться лишь предпосылкой к возникновению боли в спине, но не ее непосредственной причиной.
Источник
