Промежностная грыжа после операции
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Список литературы
Другие названия и синонимы
Перинеальная грыжа.
Названия
Название: Промежностная грыжа.
Промежностная грыжа
Описание
Перинеальная грыжа. Выпячивание грыжи органов брюшной полости или таза в мягкие ткани промежности. Это проявляется наличием упругого образования в промежности, периодических или постоянных тянущих болей, дискомфорта при ходьбе, нарушений мочеиспускания, дефекации. Это диагностируется с помощью физического осмотра, вагинального обследования, цифрового ректального исследования, ультразвукового исследования грыжи, органов брюшной полости и таза. Она устраняется с помощью грыжи промежности, целиакии или комбинированной герниопластики с ушиванием дефекта ауто- или аллотрансплантатами.
Дополнительные факты
Перинеальные (промежностные) грыжи относятся к категории редких грыжевых образований, расположенных в тканях тазового дна. Обычно встречается в возрасте 40-60 лет, у женщин они рождаются в 5 раз чаще, чем у мужчин. По наблюдениям специалистов в области общей хирургии, грыжи, гастроэнтерологии, андрологии, акушерства и гинекологии, передние промежностные грыжи преобладают у женщин и задние грыжи у мужчин, что связано с анатомическими особенностями строения мочеполовой диафрагмы у представителей разных пол. Основные характеристики образований промежностных грыж в основном невелики, сложность диагностики обусловлена нетипичным положением и развитием жировой ткани в ягодичной области, складками промежности, частыми рецидивами, тенденцией к сдавливанию, из-за недостаточной эластичности «грыжа.
Промежностная грыжа
Причины
Появление грыжевых выпячиваний промежности обусловлено недостаточностью тазовых мышц, неспособных выдерживать нормальное или повышенное давление в брюшной полости. Вероятность грыжи межпозвонкового дефекта увеличивается, если у пациента есть родственники с различными грыжами, ожирением или истощением, астеническим телосложением. В группу риска входят пациенты со стигмой врожденной дисплазии соединительной ткани (миопия, подвывих и вывих хрусталика, сколиоз, плоскостопие, косолапость, косолапость, варикозное расширение вен, геморрой и т. Д. ). Анатомическим условием для грыжи промежности является наличие пузырно-мочеточниковой, маточно-ректальной ямки у женщин и кистозно-ректальной ямки у мужчин. Непосредственными причинами образования грыжи промежности являются:
• Слабость мышц тазового дна. Вероятность расхождения пучков мышечных волокон, образования дефектов связочно-фасциальных образований, образующих мочеполовую и тазовую диафрагму, возрастает при частых родах, при родах с многоплодной беременностью или большим плодом. Это связано с повышенной механической нагрузкой на тазовое дно, возникающей во время беременности и родов.
• Повреждение мышц промежности. Целостность тазовых мышц нарушается перинеотомией, эпизиотомией, разрывами промежности во время родов. Тазовые грыжи наблюдаются у пациентов, перенесших операции на брюшно-промежностном и промежностном доступе – иссечение прямой кишки из брюшной полости и промежности, удаление кист кожи, радикальная простатэктомия и т. Д.
Выход содержимого брюшной полости через ослабленные участки промежности способствует значительному, пунктуальному, периодическому или постоянному повышению внутрибрюшного давления. Грыжевой выпячивание может образоваться при попытках родов, напряжении при запорах, затрудненном мочеиспускании у пациентов с аденомой простаты, кашлем и поднятием тяжестей. Образование грыжи возможно при наличии крупных гигантских объемных образований в брюшной полости (забрюшинные шванномы, нефробласты, печеночный гемангиоэпителий и ).
Патогенез
Механизм образования грыжи промежности заключается в постепенном истончении слоев тазового дна в слабых местах с повышением давления в брюшной полости. Под действием собственного веса внутренние органы с окружающей их подкладкой брюшиной вводятся в мочеполовую или тазовую диафрагму, отслаиваются мышцы, растягиваются фасции, проникают в подкожную клетчатку, образуя грыжевые ворота и выпячивание. Образовавшаяся грыжа имеет грыжевой мешок, представленный теменной серозой, содержит органы малого таза и брюшнополостные органы и часто имеет тенденцию к росту. Обычно брюшина, которая выходит за пределы ворот грыжи, утолщается и подвергается фиброзной дегенерации из-за асептического воспалительного процесса.
Классификация
Систематизация промежностных грыж проводится с учетом их локализации. Анатомический подход учитывает особенности формирования грыжевого выпячивания и его содержание. Как и другие грыжи, промежностные образования могут быть неполными и полными, хорошими и плохими. Точкой отсчета для классификации проекции по определенному анатомическому типу является межсердатная линия, разделяющая область промежности на переднюю и заднюю части. Следовательно, они различают:
• Грыжи передней промежности. Они начинаются в моче-маточной ямке таза, проходят между седалищно-кавернозными мышцами, передними промежностными, луковично-кавернозными, выступающими в большие половые губы. Грыжевой мешок чаще всего содержит мочевой пузырь и женские половые органы.
• Задняя промежностная грыжа. Они происходят от маточно-ректального или моче-ректального углубления брюшной полости таза. Они пересекают мышцу, которая поднимает задний проход в седалищно-ректальную ямку. Обычно содержат кишечник, сальник, может сочетаться с выпадением прямой кишки.
Симптомы
Клиническая картина развивается постепенно. Мягкий, эластичный выступ появляется в середине больших половых губ или около заднего прохода. На начальном этапе пациент регулярно испытывает тянущие боли в области промежности или нижней части живота, которые со временем становятся постоянными и могут распространяться на ногу и нижнюю часть спины. С увеличением образования иногда отмечается дискомфорт при ходьбе. Женщины испытывают боль во время полового акта. Симптомы грыжи зависят от органов, которые заполняют грыжевой мешок. При попадании в протрузию мочевого пузыря отмечаются дизурические нарушения, недержание мочи и болезненное мочеиспускание. Хронический запор часто развивается из-за вовлечения в ректальный процесс. Общее состояние пациентов с грыжей промежности не нарушено.
Ассоциированные симптомы: Боль внизу живота у мужчин. Запор. Озноб. Рвота. Тошнота. Увеличение СОЭ.
Возможные осложнения
Если содержимое грыжи представляет собой петлю кишечника, может возникнуть кишечная непроходимость, проявляющаяся сильными болями в животе, задержкой стула, газа, повторной рвотой. При длительном течении заболевания, протрузионной травме и инфекции возможна мокрота промежности, характеризующаяся нарушением общего состояния больного (возникновение лихорадки, озноба, головной боли, тошноты), появлением локальных признаков воспаления. Наиболее серьезным осложнением заболевания является защемление грыжи промежности, что приводит к ишемии и некрозу содержимого грыжевого мешка. Если не лечить, риск вторичной инфекции с развитием перитонита увеличивается.
Диагностика
Диагностика может быть затруднена на начальных стадиях заболевания, когда грыжевой мешок небольшой и визуально не определяется. У представителей группы риска следует подозревать наличие промежностной грыжи при наличии характерной клинической картины. Диагностическое исследование направлено на тщательное обследование пациентов с целью исключения другой патологии. Для диагностики грыжи наиболее информативно:
• Физическое обследование. Пальпация и перкуссия являются основными средствами определения местоположения и размера пласта. У мужчин проводится дополнительное цифровое исследование прямой кишки для выявления задней грыжи промежности, а также сопутствующих патологий (простатит, аденома предстательной железы).
• Вагинальный экзамен. Обследование женских половых органов на гинекологическом стуле необходимо для выявления передней грыжи промежности, которая пальпируется как легкий выпячивание на передней стенке влагалища. Во время обследования берется мазок для бактериологического анализа микрофлоры, чтобы исключить инфекционный процесс.
• УЗИ промежностного выпячивания. Ультразвуковое сканирование проводится для подтверждения диагноза. Врач может оценить размер и содержание грыжевого мешка, а также состояние органов, входящих в его состав. Сонография имеет высокую диагностическую ценность при дифференциальной диагностике с другими объемными образованиями.
Изменения в лабораторных анализах крови (увеличение количества лейкоцитов, повышение СОЭ) наблюдаются только с осложнениями. Если мочевой пузырь попадает в грыжевой мешок во время клинического анализа мочи, можно определить содержание белка, слизи, повышенное содержание лейкоцитов и эритроцитов в поле зрения. Для исключения патологии из брюшной полости проводятся органы малого таза, рентгенография, УЗИ брюшной полости, цистоскопия и сигмоидоскопия.
Дифференциальный диагноз ставится при паховых, седалищных, бедренных грыжах, паховой лимфаденопатии, доброкачественных и злокачественных образованиях области промежности, кишечной непроходимости, у женщин – при бартолините, скините, у мужчин – при варикоцеле, гидроцеле, опухолях или эктопии яичка. Помимо осмотра хирурга, пациенту рекомендуется проконсультироваться с гастроэнтерологом, проктологом, гинекологом, урологом, андрологом и онкологом.
Лечение
Единственный метод устранения дефекта – герниопластика. Хирургическое вмешательство обычно выполняется в соответствии с планом. Неотложная операция необходима при нарушении грыжи. При неосложненном течении заболевания предпочтительнее доступ к промежности, благодаря которому удобнее закрывать грыжевые ворота после изоляции и удаления грыжевого мешка. С хорошо сохранившимися мышцами таза зашивается дефект между мышцами. При атрофии мышц аутопластика выполняется с помощью фрагмента большой ягодичной мышцы, апоневротической ткани или аллопластики с сетчатым синтетическим имплантатом. Возможное нарушение грыжевого выпячивания становится показанием к лапаротомии или комбинированному вмешательству, что позволяет провести качественный аудит органов и, при необходимости, провести их резекцию в здоровых тканях.
Список литературы
1. Абдоминальная хирургия/ Григорян Р. А. – 2006.
2. Грыжи живота. Учебное пособие/ Шимко В. В. , Сысолятин А. А. – 2010.
3. Атлас операций при грыжах живота/ Жебровский В. В. , Ильченко Ф. Н – 2004.
Источник
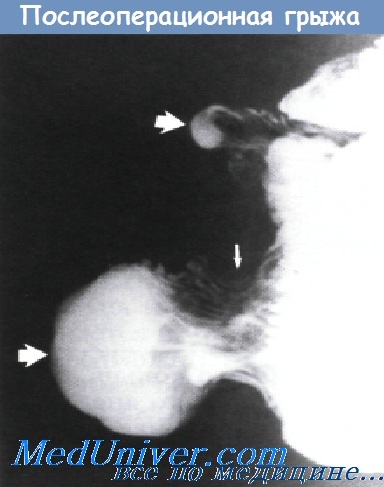
Послеоперационные грыжи. Лечение послеоперационных грыжПослеоперационные грыжи возникают чаще в области передней брюшной стенки, реже в поясничной; при этом грыжевое выпячивание выходит из брюшной полости, в области операционного рубца и располагается под кожей. По данным различных статистик, грыжи возникают, в 6-40% случаев после различного рода лапаротомий, в том числе* ранений брюшной полости. Основными причинами возникновения послеоперационной грыжи чаще всего являются нагноение операционной раны и перитонит. Среди других причин, способствующих развитию грыжи, следует отмстить беременность, сшивание апоневроза после операции тонкой кетгутовой нитью, атрофию мышц передней брюшной стенки вследствие пересечения нервов при лапаротомий и др. Диагностика послеоперационных грыж не представляет особых трудностей. Бросается в глаза наличие в области операционного рубца грыжевого выпячивания, покрытого рубцово-измененной и истонченной кожей. При пальпации можно прощупать органы брюшной полости, а после вправления их определить острые края грыжевых ворот, которые могут достигать огромных размеров. Наиболее часто больные жалуются на боли в животе, невозможность заниматься физическим трудом, запор, вздутие живота. Консервативное лечение послеоперационных грыж заключается в назначении поддерживающего пояса — бандажа, который должен изготовляться в специальных мастерских. Консервативное лечение следует применять при серьезных противопоказаниях к хирургическому лечению, которое является единственным радикальным методом.
Хирургическое лечение послеоперационных грыж заключается в выделении грыжевого мешка, разделении спаек между рубцово-измененной кожей и припаянными к ней органами, выпавшими в грыжу, препаровке тканей для пластического закрытия дефекта в брюшной стенке. Предоперационная подготовка при больших грыжах, помимо общепринятых мероприятий, заключается в постельном режиме больных в течение 1—2 нед. Живот стягивают пеленкой, чтобы выпавшие в грыжевой мешок органы были вправлены в брюшную полость. С той же целью больных иногда укладывают в кровать в положение Тренделенбурга. Ведение послеоперационного периода за последние годы претерпело некоторые изменения в сторону более активной тактики. Сразу по окончании операции живот стягивают пеленкой или простыней, которые служат импровизированным бандажом. Такого рода бандаж, с одной стороны, является мерой профилактики эвентрации в ближайшем послеоперационном периоде, а с другой — позволяет со 2-го дня начать дозированную активную гимнастику. Как показал опыт Всесоюзного научного центра хирургии, лечебная физкультура является важным мероприятием в профилактике сердечно-легочных осложнений, а также тромбоэмболии, тем более что у подобного рода больных при длительно существующей послеоперационной грыже анатомические взаимоотношения органов брюшной полости после операции изменяются: после вправления органов в брюшную полость уровень обоих куполов диафрагмы поднимается, что отражается на дыхательной емкости легких. Нередко возникающий после операции парез кишечника еще более усугубляет эту ситуацию. В связи с этим со 2-го дня после операции больного следует поворачивать на бок, с 3—5-го дня — сажать в постели, с 8—10-го дня больному разрешают вставать. Совершенно ясно, что стандартной схемы ведения больных в послеоперационном периоде не может быть, так как следует учитывать много различных факторов: возраст пациента, размеры грыжи, состояние мышц и апоневроза, сопутствующие заболевания и т. д. После выписки из стационара рекомендуется ношение эластического поддерживающего пояса — бандажа, запрещается тяжелая физическая работа. Необходимы режим литания с обращением внимания на регулярную функцию кишечника и гимнастика, направленная на укрепление мышц брюшной стенки. – Также рекомендуем “Пластика послеоперационных грыж. Анатомия и физиология брюшины” Оглавление темы “Болезни брюшины. Желудок”: |
Источник
Что такое послеоперационная грыжа?
Послеоперационная грыжа (она же вентральная грыжа, рубцовая грыжа) – состояние, при котором органы брюшной полости (кишечник, большой сальник) выходят за пределы брюшной стенки в области рубца, образовавшегося после хирургической операции.
Лечением послеоперационной грыжи занимается хирург. Обращаться к врачу желательно при первых признаках дискомфорта.
Симптомы послеоперационной грыжи
• болезненное выпячивание в области послеоперационного рубца;
• боль в животе, особенно при натуживании и резких движениях;
• тошнота, иногда рвота.
Методы диагностики послеоперационной грыжи
- обследование у хирурга;
- рентгенография желудка и двенадцатиперстной кишки;
- гастроскопия (ЭГДС, эзофагогастродуоденоскопия)
- герниография — рентенологический метод, заключающийся в введении в брюшную полость специального контрастного вещества с целью исследования грыжи;
- УЗИ грыжевого выпячивания;
- компьютерная томография (КТ) органов брюшной полости.
Заболевания с похожими симптомами
- пупочная грыжа;
- грыжа белой линии живота.
Течение послеоперационной грыжи
Послеоперационные грыжи на ранних стадиях являются вправимыми и не сопровождаются болевыми ощущениями. Однако при резком натуживании, падении, поднятии тяжести боли появляются и выпячивание увеличивается. При прогрессировании грыжи болевые ощущения усиливаются, приобретая иногда схваткообразный характер. Одновременно развиваются вялость кишечника, запор, метеоризм, тошнота, отрыжка, резко снижается активность больных, периодически наблюдаются каловые застои, сопровождающиеся интоксикацией.
Классификация послеоперационных грыж:
- малые — не изменяют общую конфигурацию живота;
- средние — занимают часть какой-либо области передней брюшной стенки;
- обширные — занимают область передней брюшной стенки;
- гигантские — занимают две, три и более областей.
Осложнения послеоперационной грыжи живота:
- ущемление — внезапное сдавление грыжевого содержимого в грыжевых воротах;
- копростаз — застой каловых масс в толстом кишечнике.
Неотложная помощь требуется при ущемлении послеоперационной грыжи и появлении следующих симптомов:
- тошнота, рвота;
- кровь в кале, отсутствие дефекации и отхождения газов;
- быстро нарастающая боль в животе;
- грыжа не вправляется при легком нажатии в положении лежа на спине.
Послеоперационные грыжи успешно лечатся хирургическим путем. При отсутствии лечения может сформироваться невправимая грыжа и развиться ее ущемление.
Причины появления послеоперационной грыжи
Послеоперационная грыжа является следствием ранее выполненного оперативного вмешательства. Определяющими причинами для ее развития служат:
- нагноение, воспаление операционного шва;
- хирургические ошибки, допущенные по ходу первой операции;
- повышенная физическая нагрузка после операции;
- нарушение режима ношения бандажа передней в послеоперационном периоде;
- недостаточные восстанавливающие силы и низкий иммунитет;
- ожирение;
- сильный кашель, рвота, запоры в послеоперационный период.
Профилактика послеоперационных грыж
ношение бандажа после операции на брюшной полости;
правильное питание;
нормализация веса;
ограничение физических нагрузок после операции.
Лечение послеоперационной грыжи
Избавиться от ослеоперационной грыжи можно только хирургическим путем. Виды операций (герниопластика):
1) Пластика местными тканями — ушивание дефекта апоневроза передней брюшной стенки. Пластика местными тканями возможна лишь при небольшом размере дефекта – менее 5 см. При устранении малых послеоперационных грыж допустимо местное обезболивание, в остальных ситуациях операция выполняется под наркозом.
2) Пластика с применением синтетических протезов — укрытие дефекта апоневроза при послеоперационной грыже синтетическим протезом. Существуют различные способы, отличающиеся различным расположением сетки в анатомических структурах передней брюшной стенки. Вероятность рецидива очень мала. Операция выполняется под наркозом.
Источник
