Послеоперационные грыжи методы хирургического лечения

Послеоперационные грыжи возникают чаще в области передней брюшной стенки, реже в поясничной; при этом грыжевое выпячивание выходит из брюшной полости в области операционного рубца и располагается под кожей. По данным различных статистик, грыжи возникают в 6-40% случаев после различного рода лапаротомий, в том числе ранений брюшной полости.
Основными причинами возникновения послеоперационной грыжи чаще всего являются нагноение операционной раны и перитонит. Среди других причин, способствующих развитию грыжи, следует отметить беременность, сшивание апоневроза после операции тонкой кетгутовой нитью, атрофию мышц передней брюшной стенки вследствие пересечения нервов при лапаротомии и др.
Послеоперационные грыжи – диагностика
Диагностика послеоперационных грыж не представляет особых трудностей. Бросается в глаза наличие в области операционного рубца грыжевого выпячивания, покрытого рубцово-измененной и истонченной кожей. При пальпации можно прощупать органы брюшной полости, а после вправления их определить острые края грыжевых ворот, которые могут достигать огромных размеров. Наиболее часто больные жалуются на боли в животе, невозможность заниматься физическим трудом, запор, вздутие живота.
Послеоперационные грыжи – консервативное лечение
Консервативное лечение послеоперационных грыж заключается в назначении поддерживающего пояса — бандажа, который должен изготовляться в специальных мастерских. Консервативное лечение следует применять при серьезных противопоказаниях к хирургическому лечению, которое является единственным радикальным методом.
Послеоперационные грыжи – хирургическое лечение
Хирургическое лечение послеоперационных грыж заключается в выделении грыжевого мешка, разделении спаек между рубцово-измененной кожей и припаянными к ней органами, выпавшими в грыжу, препаровке тканей для пластического закрытия дефекта в брюшной стенке.
Предоперационная подготовка при больших грыжах, помимо общепринятых мероприятий, заключается в постельном режиме больных в течение 1-2 нед. Живот стягивают пеленкой, чтобы выпавшие в грыжевой мешок органы были вправлены в брюшную полость. С той же целью больных иногда укладывают в кровать в положение Трепделенбурга.
Ведение послеоперационного периода за последние годы претерпело некоторые изменения в сторону более активной тактики. Сразу по окончании операции живот стягивают пеленкой или простыней, которые служат импровизированным бандажом. Такого рода «бандаж», с одной стороны, является мерой профилактики эвентрации в ближайшем послеоперационном периоде, а с другой — позволяет со 2-го дня начать дозированную активную гимнастику. Как показал опыт Всесоюзного научного центра хирургии, лечебная физкультура является важным мероприятием в профилактике сердечно-легочных осложнений, а также тромбоэмболий, тем более что у подобного рода больных при длительно существующей послеоперационной грыже анатомические взаимоотношения органов брюшной полости после операции изменяются: после вправления органов в брюшную полость уровень обоих куполов диафрагмы поднимается, что отражается на дыхательной емкости легких. Нередко возникающий после операции парез кишечника еще более усугубляет эту ситуацию. В связи с этим со 2-го дня после операции больного следует поворачивать на бок, с 3-5-го дня — сажать в постели, с 8-10-го дня больному разрешают вставать.
Совершенно ясно, что стандартной схемы ведения больных в послеоперационном периоде не может быть, так как следует учитывать много различных факторов: возраст пациента, размеры грыжи, состояние мышц и апоневроза, сопутствующие заболевания и т. д. После выписки из стационара рекомендуется ношение эластического поддерживающего пояса — бандажа, запрещается тяжелая физическая работа. Необходимы режим питания с обращением внимания на регулярную функцию кишечника и гимнастика, направленная на укрепление мышц брюшной стенки.
Для хирургического лечения послеоперационных грыж по средней линии живота наиболее рациональными являются способы Сапежко, Мартынова и Напалкова.
Послеоперационные грыжи – хирургическое лечение (Способ Мартынова)
 Апоневроз белой линии живота рассекают по краю влагалища правой прямой мышцы живота и сшивают внутренние края обоих влагалищ. Затем создают дупликатуру, накладывая оставшийся слева от белой линии лоскут апоневроза на переднюю стенку влагалища правой прямой мышцы живота. Швы шелковые, узловые.
Апоневроз белой линии живота рассекают по краю влагалища правой прямой мышцы живота и сшивают внутренние края обоих влагалищ. Затем создают дупликатуру, накладывая оставшийся слева от белой линии лоскут апоневроза на переднюю стенку влагалища правой прямой мышцы живота. Швы шелковые, узловые.
Операция послеоперационной грыжи по Мартынову, обозначения на рисунке: а – шейка грыжевого мешка ушита рядом узловых швов; наложение отдельных узловых швов на края влагалища прямых мышц живота; б – подшивание лоскута апоневроза к передней стенке правой прямой мышцы живота (Войленко В. Н. и др.).
Послеоперационные грыжи – хирургическое лечение (Способ Напалкова)
 Предложен автором при расхождении прямых мышц живота, но затем многие хирурги стали применять его с успехом для лечения послеоперационных грыж.
Предложен автором при расхождении прямых мышц живота, но затем многие хирурги стали применять его с успехом для лечения послеоперационных грыж.
После удаления грыжевого мешка брюшину зашивают непрерывным кетгутовым швом. Рассекают передний листок влагалищ обеих прямых мышц живота на 1,5 см от медиальных краев. Узловыми шелковыми швами сшивают медиальные края влагалищ. После этого накладывают второй ряд швов (также узловых) на латеральные края рассеченных передних листков влагалищ прямых мышц живота. В результате апоневроз по средней линии удваивается.
Послеоперационные грыжи – хирургическое лечение (Операция Петровского)
 При больших послеоперационных грыжах, расположенных в других отделах брюшной стенки, а также в поясничной области, описанные выше операции не могут быть выполнены из-за больших размеров дефекта.
При больших послеоперационных грыжах, расположенных в других отделах брюшной стенки, а также в поясничной области, описанные выше операции не могут быть выполнены из-за больших размеров дефекта.
В таких случаях во Всесоюзном научном центре хирургии применяется операция Петровского — создание дупликатуры из всех слоев брюшной стенки, кроме кожи. После иссечения рубцово-измененной кожи вместе с грыжевым мешком края апоневроза (и брюшины) берут на зажимы. Производят тщательную препаровку апоневроза вокруг дефекта брюшной стенки, удаляя клетчатку на протяжении 4-6 см с каждой стороны. Подготовив таким образом края апоневроза, их прошивают П-образными шелковыми швами. При завязывании П-образных швов остается лоскут апоневроза противоположной стороны, который пришивают узловыми швами, образуя дупликатуру.
Послеоперационные грыжи – лечение (Аллопластика)
Аллопластика послеоперационных грыж применяется очень редко, так как используемые в медицине полимеры, несмотря на их относительную биологическую инертность, все же являются инородными телами. В современной хирургии существует оправданная тенденция выполнять реконструктивные и пластические операции, используя собственные ткани организма. Однако в ряде случаев при очень больших грыжах закрыть грыжевые ворота каким-либо из описанных выше способов не представляется возможным и возникает необходимость в применении синтетических материалов. С целью аллопластики чаще других используют ткань или сетку, изготовленные из капрона или лавсана. Наш опыт показал, что синтетические материалы необходимо помещать в слоях между соединительнотканными образованиями. В тех случаях, когда синтетический материал был вшит в дефект брюшной стенки и покрыт снаружи лишь кожей с подкожной клетчаткой, нередко возникали инфекционные осложнения, которые заканчивались вынужденным удалением аллотрансплантата и рецидивом грыжи.
Источник
Этапы и техника операции при послеоперационной грыже
а) Показания для операции при послеоперационной грыже:
– Плановые: при установлении диагноза (после последней операции должно пройти не менее 3-х месяцев).
– Альтернативные операции: нет.
б) Предоперационная подготовка:
– Предоперационные исследования: ультразвуковое исследование; при больших грыжах должно быть выполнено тщательное исследование сердечно-легочной функции, учитывая, что вправление петель кишечника в брюшную полость увеличит внутрибрюшное давление.
– Подготовка пациента: возможна периоперационная антибиотикопрофилактика. Если вправление грыжевого содержимого невозможно из-за чрезмерной эвентрации, необходимо добиться значительного уменьшения веса и, возможно, применить предварительный курс нарастающего пневмоперитонеума на протяжении 14 дней.
в) Специфические риски, информированное согласие пациента:
– Рецидив (до 40% случаев)
– Расхождение раны (5% случаев)
– Имплантация синтетического материала
– Ограничение физических возможностей (с возможным влиянием на профессиональную деятельность)
г) Обезболивание. Общее обезболивание (интубация), местное обезболивание при небольших грыжах.
д) Положение пациента. Обычно лежа на спине.
е) Оперативный доступ зависит от предыдущей операции: иссечение старого рубца.
ж) Этапы операции:
– Доступ
– Иссечение фасции
– Диссекция в предбрюшинной плоскости
– Диссекция фасциального края
– Закрытие грыжевого дефекта «край в край»
– Трехслойное закрытие грыжевого дефекта
– Закрытие грыжевого дефекта с послабляющими разрезами
– Аплопластическое закрытие грыжевого дефекта
з) Анатомические особенности, серьезные риски, оперативные приемы:
– Закрытие «край в край» непрерывным нерассасывающимся швом допустимо только при устойчивых и надежных фасциальных краях, а также дефектах размером менее 3 см.
– Во всех других случаях слабость коллагена вынуждает к имплантации синтетической сетки.
– Синтетические сетки всегда должны устанавливаться как «подкладка», так как это дает лучшую устойчивость к нагрузке и обеспечивает более низкую частоту инфицирования.
– Синтетические сетки не должны находиться в прямом контакте с петлями кишечника (то есть, необходима интерпозиция сальника или использование рассасывающейся сетки).
– Обширные грыжи могут иногда потребовать доопераци-онной тренировки пневмоперитонеумом, чтобы получить необходимое увеличение объема брюшной полости.
– Из разнообразных доступных синтетических сеток следует использовать легкие, макропористые и частично рассасывающиеся материалы (например, Ultrapro, Ethicon, Inc., Somerville, NJ).
и) Меры при специфических осложнениях. При глубокой раневой инфекции аллопластический материал обычно не удаляется. Выполните хирургическую обработку, дренирование и ведите рану на вторичное заживление.
к) Послеоперационный уход:
– Медицинский уход: предпишите постоянное ношение упругого корсета в течение первых месяцев. Сообщите пациенту о необходимости снижения физической активности, особенно в течение первых 3-х месяцев.
– Возобновление питания: немедленно.
– Функция кишечника: могут быть назначены легкие пероральные слабительные средства с 3-4-го дня; также рекомендуйте избегать запоров в течение длительного периода.
– Активизация: сразу же.
– Физиотерапия: интенсивные дыхательные упражнения.
– Период нетрудоспособности: 2-4 недели, в зависимости от объема операции.
л) Этапы и техника операции при послеоперационной грыже:
1. Доступ
2. Иссечение фасции
3. Диссекция в предбрюшинной плоскости
4. Диссекция фасциального края
5. Закрытие грыжевого дефекта «край в край»
6. Трехслойное закрытие грыжевого дефекта
7. Закрытие грыжевого дефекта с послабляющими разрезами
8. Аллопластическое закрытие грыжевого дефекта
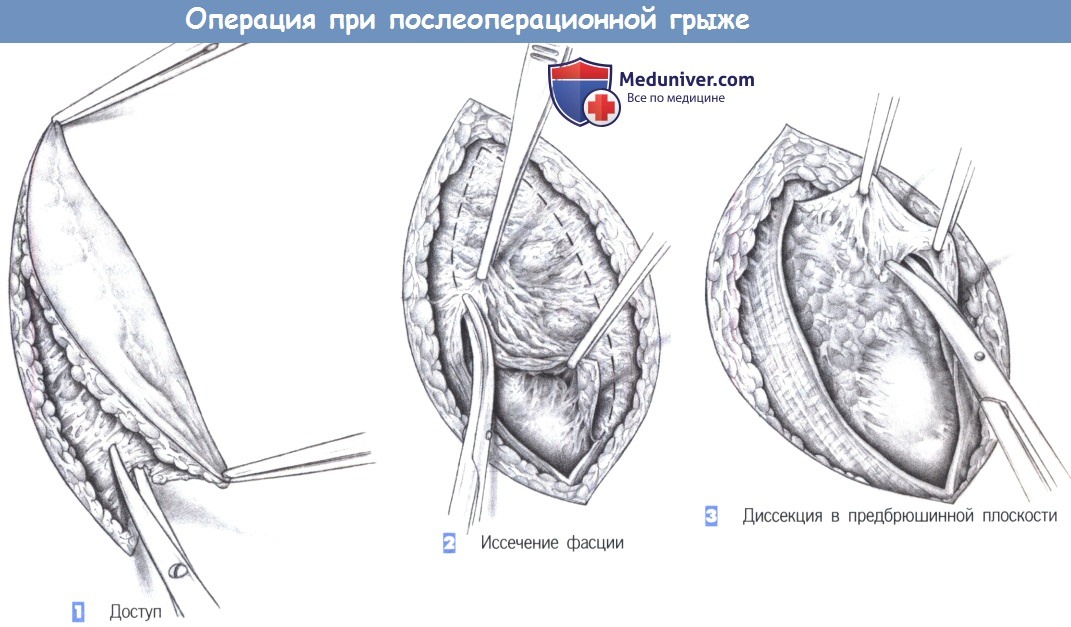
1. Доступ. Доступ включает иссечение кожного рубца и подкожного слоя.
2. Иссечение фасции. После обнажения фасциальной плоскости истонченная ткань иссекается до тех пор, пока не будут получены края, способные удерживать швы. Захват фасциальных краев острыми зажимами облегчает постепенное иссечение.
3. Диссекция в предбрюшинной плоскости. Со стороны брюшины рубец отделяется от подлежащих петель кишечника и постепенно мобилизуется из-под фасциальных краев. Вся рыхлая и неэластичная фасциальная ткань, не способная выдерживать нагрузки, должна быть иссечена.
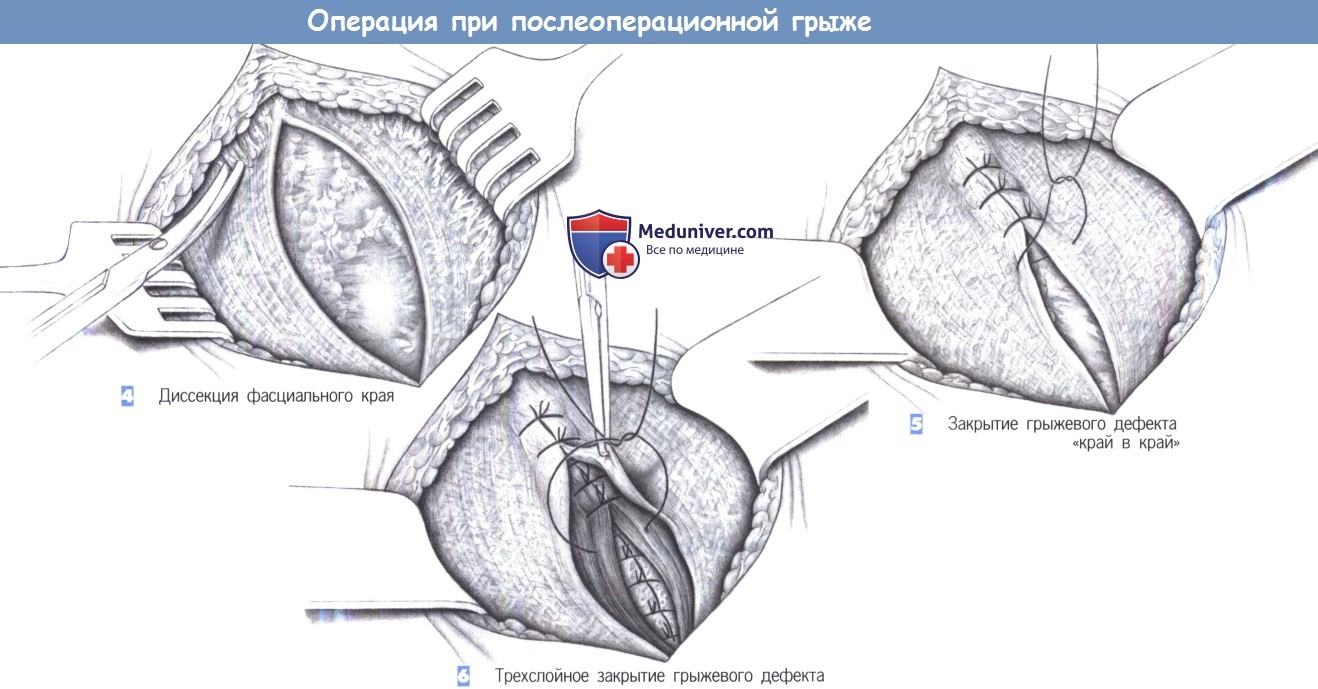
4. Диссекция фасциального края. Должен быть обнажен свободно доступный фасциальный край шириной 2-3 см со всех сторон дефекта.
В зависимости от выбора метода пластики этот край может быть обнажен еще шире.
5. Закрытие грыжевого дефекта «край в край». Меньшие дефекты могут быть закрыты без натяжения отдельными швами «край в край» (PGA или полипропилен 0). Этот принцип очевидно лучше создания дупликатуры фасции по Mayo-Dick, из-за лучшей перфузии взятых в шов краев.
6. Трехслойное закрытие грыжевого дефекта. Большие дефекты могут быть закрыты путем рассечения обоих листков влагалищ прямых мышц живота с последующим сшиванием трех слоев брюшной стенки.
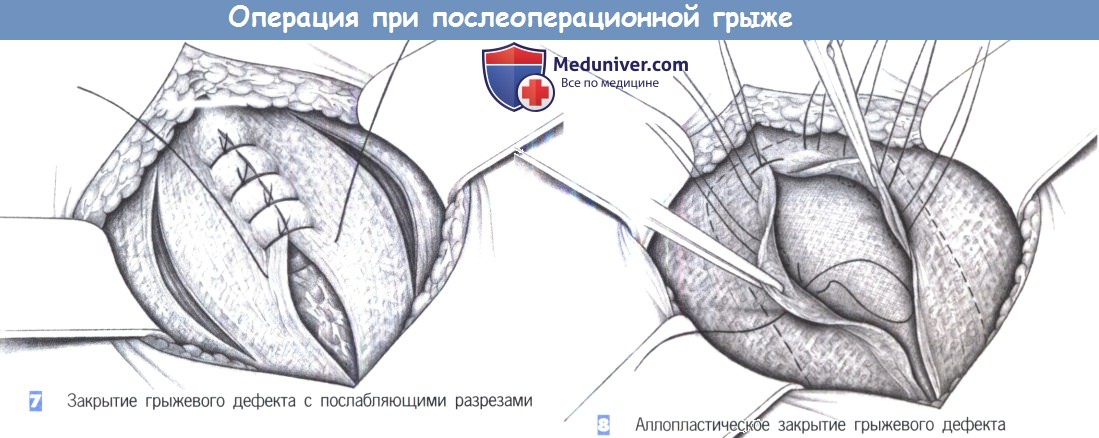
7. Закрытие грыжевого дефекта с послабляющими разрезами. Боковые послабляющие разрезы могут уменьшить чрезмерное напряжение на линии шва.
8. Аллопластическое закрытие грыжевого дефекта. Аллопластическое укрепление брюшной стенки показано при дефектах размером более 4 см. С этой целью брюшина ушивается, и между брюшиной и мышцами брюшной стенки в виде «подкладки» устанавливается полипропиленовая сетка. Чтобы предотвратить смещение, сетка должна фиксироваться несколькими стежками (полипропилен 2-0). Предбрюшинная пластика сеткой – безусловно, самая безопасная и эффективная техника при рецидивных и больших послеоперационных грыжах
– Также рекомендуем “Этапы и техника операции при грыже спигелиевой линии (полулунной линии)”
Оглавление темы “Техника операций”:
- Этапы и техника пластики бедренной грыжи через паховый и бедренный доступы
- Этапы и техника операции при эпигастральной грыже
- Этапы и техника операции при пупочной грыже
- Этапы и техника операции при послеоперационной грыже
- Этапы и техника операции при грыже спигелиевой линии (полулунной линии)
- Этапы и техника операции при паховой грыже у ребенка
- Этапы и техника операции при неопущении яичек (орхидопексия)
- Этапы и техника обрезания у мальчиков и мужчин
- Этапы и техника пилоротомии по Фреде-Рамштедту (пилоромиотомии по Weber-Ramstedt)
- Этапы и техника бедренной эмболэктомии (удаления эмбола из бедренной артерии)
Источник

Послеоперационные вентральные грыжи Лечение у профессора Пучкова К. В.
Послеоперационные грыжи, называемые также вентральными, характеризуются выходом органов брюшной полости или их частей через дефект мышечно-сухожильного каркаса, который расположен на передней стенке брюшины. Образуются послеоперационные грыжи только при наличии шва после проведенной операции. Таким образом, локализация этого вида грыж зависит от места хирургического вмешательства:
- область белой линии живота (также в районе пупка)
- слева и справа в подвздошной области — в этом случае возникает
- правая и левая подреберные области
- латеральная поясничная зона при вмешательстве на почках
- лобковая область — при выполнении урологических или гинекологических операций
послеоперационная паховая грыжа
Причины появления послеоперационных грыж
Механизм появления грыж связан с нагрузкой, которую испытывают ткани в зоне послеоперационного шва в результате повышенного внутрибрюшного давления, сокращения мышц. В случае невозможности соединительной ткани справиться с нагрузкой развивается дефект. Риск развития данной патологии возрастает при операционном доступе больших размеров. Решающим фактором в образовании грыжи может быть:
- Нагноение раны, а также дренирование или тампонада брюшной полости
- Недостаточное качество шовного материала при наложении швов, нарушения операционной техники. Следует заметить, что при проведении операции в специализированных клиниках, оснащенных качественным оборудованием, этот фактор практически не встречается.
- Наличие дополнительных заболеваний. При некоторых патологиях края операционной раны находятся под постоянном напряжением, что ведет к нарушению микроциркуляции и иннервации, в результате чего нарушается формирование плотного рубца. К таким заболеваниям можно отнести: запоры, аденому простаты, гипертонию, сахарный диабет, ишемию, атеросклероз, кашель при бронхите, ожирение и др. Неблагоприятным фактором также являются беременность и роды.
- Наследственность. На развитие заболевания немалое влияние оказывает системная дисплазия соединительной ткани — недостаток врожденного характера, который определяет прочность связок, сухожилий, послеоперационных рубцов. Люди с таким отклонением чаще других подвержены образованию вентральных грыж.
- На формирование рубца оказывает влияние также поведение пациента в послеоперационный период. Погрешности в диете, употребление алкоголя, излишнее физическое перенапряжение и др. способствуют повышению давления в брюшной полости, что увеличивает нагрузку на рубец.
- При проведении срочного хирургического вмешательства нередко возможность правильной предоперационной подготовки отсутствует, что ведет к возрастанию риска развития болезни.
- Как свидетельствует статистика, у онкологических больных (например, злокачественная опухоль яичника) послеоперационные грыжи развиваются гораздо чаще.
 Патент. Способ коррекции стресс-индуцированных изменений системы гемостаза при оперативных вмешательствах у пациентов с метаболическим синдромом
Патент. Способ коррекции стресс-индуцированных изменений системы гемостаза при оперативных вмешательствах у пациентов с метаболическим синдромом
Симптомы
Вначале послеоперационные грыжи легко вправляются, болевые ощущения при этом отсутствуют. При натуживании, поднятии тяжестей, при резком движении возникает дискомфорт, также увеличивается выпячивание. Постепенно выпуклость становится заметной, особенно при кашле или чихании. Боли, поначалу тянущие, со временем становятся схваткообразными. Присоединяются нарушения функции кишечника: метеоризм, запоры, расстройства. Нередко возникают трудности с мочеиспусканием.
 Патент. Способ коррекции стрессорной реакции и адаптационной стратегии организма при выполнении оперативных вмешательств
Патент. Способ коррекции стрессорной реакции и адаптационной стратегии организма при выполнении оперативных вмешательств
Пациент становится пассивным, в результате интоксикации организма больного беспокоят слабость, тошнота, рвота, возможно повышение температуры. Поначалу грыжа небольшого размера не вызывает деформации живота. Однако со временем дискомфорт усиливается, образования больших размеров могут нарушить работу всего организма.
При отсутствии лечения существует огромный риск развития осложнений. Среди наиболее часто встречающихся:
- Ущемление грыжи — сдавление содержимого грыжевого мешка в грыжевых воротах, вследствие чего возникает некроз тканей. Это осложнение в 8% приводит к летальному исходу.
- Воспаление — в органах, попавших в грыжевой мешок, развивается воспалительный процесс
- Копростаз — застой каловых масс в кишечнике.
При развитии любого из вышеперечисленных состояний возникают боли в области патологического очага, их интенсивность постепенно нарастает. Тошнота, рвота, задержка газов, наличие крови в каловых массах — при появлении любого из этих симптомов следует немедленно обратиться к специалисту.
Стадии болезни
Любая грыжа в своем развитии проходит несколько стадий.
- Поначалу стенки выходного отверстия достаточно упруги, размеры выпячивания незначительны — это вправляемые грыжи.
- Со временем грыжевое отверстие расширяется, под кожу проникает часть органов, грыжа становится постоянной. Вправляется она самостоятельно только в положении лежа, однако при вставании появляется вновь. Отсутствие лечения на этой стадии приводит к ухудшению состояния.
- Грыжевое отверстие широкое, на этом этапе грыжу можно вправить, только приложив определенные усилия.
- На этой стадии попытки вправить грыжу безуспешны, более того, нередко появляется болезненность — в такой ситуации помощь врача крайне необходима: велик риск ущемления.
Для определения стадии послеоперационной грыжи и показаний к операции, а также выбора правильной тактики хирургического лечения необходимо прислать мне на личный электронный адрес
puchkovkv@mail.ru
puchkovkv@mail.ru 
фото живота в прямой и боковой проекции в надутом и спокойном состоянии (можно снять телефоном), полное описание УЗИ брюшной полости и передней брюшной стенки, выписки предшествующих операций, желательно осмотр хирурга, указать возраст и основные жалобы. Тогда я смогу дать более точный ответ по вашей ситуации.
Диагностика
Диагностика заболевания в большинстве случаев затруднений не вызывает. Однако мобильные грыжи ввиду внешнего сходства следует дифференцировать от других объемных образований: липом, абсцессов и др. Также следует учитывать, что у людей, страдающих ожирением, на начальном этапе эффективны только методы специальной диагностики.
- При осмотре в месте послеоперационного рубца можно обнаружить ассиметричное выбухание, которое увеличивается при натуживании. Перкуторно определяется тимпанический звук, если в грыжевой мешок попали петли кишечника. Сальник или неполый орган дает притупленный звук. Через рубцовую ткань может просматриваться перистальтика кишечника.
- Исследование на кашлевой толчок — введя палец в грыжевые ворота, врач может ощутить толчок во время покашливания пациента.
- УЗИ брюшной стенки проводится для оценки состояния структур: ширины грыжевого дефекта, наличия грыжевых отверстий, спаек, а также с целью исключения частичной кишечной непроходимости и очагов воспаления.
- Также в комплексное обследование входят рентгенологические методы, эзофагогастродуоденоскопия, магнитно-резонансная и компьютерная томография.
- Гистологический анализ тканей, иссеченных во время оперативного лечения, может подтвердить присутствие очагов воспаления, злокачественных опухолей яичника и др.
Мой личный опыт использования сетчатых имплантов в лечении послеоперационных вентральный грыж насчитывает более 450 операций, выполненных открытым и лапароскопическим доступами, начиная с 1994 года. За это время было опубликовано много научных работ и авторских изобретений по вышеуказанной теме. Особенности собственных методов хирургического лечения вентральных грыж изложены в этом разделе.
Посмотреть видео операций при послеоперационных (вентральных) грыжах в моем исполнении Вы можете на сайте “Видео операций лучших хирургов мира”.
Лечение
Консервативная терапия практикуется очень редко, лишь при наличии противопоказаний к проведению операции. В таких ситуациях пациенту назначается диета, препятствующая развитию запоров и метеоризма. Также следует ограничить физические нагрузки. Обязательным является ношение специального бандажа.
Хирургическое лечение
Видео из операционной. Лапароскопическая операция по поводу большой послеоперационной вентральной грыжи
Тактика терапии подбирается индивидуально и зависит от размеров грыжи и ее локализации, стадии развития болезни и наличия осложнений, а также сопутствующих заболеваний пациента. При грыжах небольших размеров (до 2 см) , в крайних случаях (при хорошем состоянии соединительной ткани), проводится ушивание дефекта апоневроза. При грыжах большего размера, выполняется пластика с обязательным применением специального синтетического импланта, который размещают в области дефекта брюшной стенки разными способами, что обеспечивает отличный результат. Процент развития рецидива снижается в 3-4 раза. На протяжении нескольких недель протез прорастает соединительной тканью, образуя единый анатомический комплекс, надежно закрывающий дефект брюшной стенки.
Считается, что операции по поводу абдоминальных грыж являются относительно простыми по технике, в тоже время они по-прежнему могут быть достаточно сложными у конкретного пациента, в связи с большими размерами дефекта брюшной стенки или грыжевого мешка, выраженностью спаечного процесса в брюшной полости. Эти изменения требуют высокую компетенцию хирурга, иногда большую продолжительность операции и высокую стоимость материалов. Хирург, не имеющий опыта подобных операций, обычно испытывает затруднения при выборе оптимальной тактики лечения – открыто, лапароскопически, размер импланта, способ его фиксации и т. д. При этом он должен обладать знаниями и умениями в проведении открытой герниопластики и иметь большой опыт в лапароскопической хирургии.
Особое внимание следует уделить лечению послеоперационных грыж у пациентов с повышенным индексом массы тела, пожилых больных и пациентов, имеющих сопутствующие заболевания. В этой группе больных вентральные грыжи образуются чаще, осложнения наступают в 20-45% случаев.
Согласно статистическим данным и обширным рандомизированные исследованиям, проведение операции лапароскопическим методом имеет ряд преимуществ в сравнении с традиционным.
Собственно, лапароскопический доступ является сегодня «золотым стандартом» в лечении грыж. Малоинвазивность, использование сверхтонкого шовного материала, отличный косметический результат — основные достоинства метода.
Кроме того, современные имплантанты изготавливаются из сверхпрочного материала, а благодаря своим характеристикам эти конструкции невосприимчивы к инфекциям. Спустя некоторое время после операции отличить протез от ткани брюшины становится невозможным.
Исходя из уровня имплантации полипропиленовой сетки и ее отношению к апоневрозу обычно различают onlay (надапоневротическая пластика) (Рис.1) и inlay (подапоневротическая) (Рис.2) технологии. Данная классификация достаточно широко распространена в отечественной литературе.

Рис. 1. Пластика грыж onlay.

Рис. 2. Пластика грыж inlay.
Послеоперационный период
Благодаря современным методам лечения реабилитационный период после лапароскопической операции значительно сокращен, срок пребывания в клинике составляет 1-6 дней. Однако уже в первые сутки пациент может ходить, ему разрешается принимать жидкую пищу. И хотя восстановительный период зависит от множества факторов, пациент, как правило, через неделю может возвратиться к привычному образу жизни. Нужно учесть, что после проведенной операции больной должен носить специальный бандаж, тем более после иссечения послеоперационной грыжи большого размера. Также от пациента требуется неукоснительное соблюдение рекомендаций по питанию, разумная физическая активность, нормализация веса.
Прогноз
Безусловно, любая грыжа снижает физическую активность пациента, что не может не отразиться на его качестве жизни. При ущемлении вентральной грыжи летальность наступает в 8% случаев. Однако при своевременном обращению к врачу прогноз вполне удовлетворительный. В большинстве случаев удается достичь полного выздоровления. Использование современных технологий и инновационных шовных материалов, а также опыт хирургов гарантируют отличный результат.
Задать вопросы или записаться на консультацию
 «Когда вы пишете письмо, знайте: оно попадает мне на мою личную электронную почту. На все ваши письма я отвечаю всегда только сам. Я помню, что вы доверяете мне самое ценное – свое здоровье, свою судьбу, свою семью, своих близких и делаю все возможное, чтобы оправдать ваше доверие.
«Когда вы пишете письмо, знайте: оно попадает мне на мою личную электронную почту. На все ваши письма я отвечаю всегда только сам. Я помню, что вы доверяете мне самое ценное – свое здоровье, свою судьбу, свою семью, своих близких и делаю все возможное, чтобы оправдать ваше доверие.
Каждый день я по нескольку часов отвечаю на ваши письма.
Направляя мне письмо с вопросом, вы можете быть уверены, что я внимательно изучу вашу ситуацию, при необходимости запрошу дополнительные медицинские документы.
Огромный клинический опыт и десятки тысяч успешных операций помогут мне разобраться в вашей проблеме даже на расстоянии. Многим пациентам требуется не хирургическая помощь, а правильно подобранное консервативное лечение, в то время как другие нуждаются в срочной операции. И в том, и в другом случае я намечаю тактику действий и при необходимости порекомендую прохождение дополнительных обследований или неотложную госпитализацию. Важно помнить, что некоторым больным для успешной операции требуется предварительное лечение сопутствующих заболеваний и правильная предоперационная подготовка.
В письме обязательно (!) укажите возраст, основные жалобы, место проживания, контактный телефон и адрес электронной почты для прямой связи.
Чтобы я мог детально ответить на все ваши вопросы, прошу высылать вместе с вашим запросом сканированные заключения УЗИ, КТ, МРТ и консультаций других специалистов. После изучения вашего случая, я направлю вам либо подробный ответ, либо письмо с дополнительными вопросами. В любом случае я постараюсь вам помочь и оправдать ваше доверие, которое является для меня наивысшей ценностью.
Искренне ваш,
хирург Константин Пучков»
Источник
