Пластика при послеоперационной вентральной грыже

Вентральная грыжа – послеоперационная патология, которая представляет собой дефект каркаса мышечно-сухожильного комплекса брюшной стенки в районе рубца. Статистика говорит, что грыжа такого типа возникает у около 20 % оперированных пациентов. Из этого числа у половины больных патология возникает уже на первом году после вмешательства. Другая половина пациентов наблюдают появление грыжи в течение 5 лет.
Риск развития послеоперационной грыжи повышается, если хирургическое вмешательство проходило в экстренном порядке. Если патология появилась после иссечения грыжи, то такая патология называется рецидивной вентральной грыжей.
Причины вентральной грыжи
1.Наследственность
Развитие послеоперационной грыжи во многом зависит от системной дисплазии соединительной ткани. Это нарушение заключается во врожденном недостатке соединительной ткани, а также ее видов, что определяет прочность сухожилий, связок и послеоперационных рубцов. Больные, которые имеют данное отклонение, имеют все шансы на появление в периоде после операции вентральных грыж.
Выявить заболевание можно также по некоторым типичным признакам. Таким образом, более уязвимыми считаются люди с высоким ростом, тонкой кожей, астеническим телосложением, наличие грыж в анамнезе, пластичностью суставов. При присутствии двух или трех признаков дисплазии успешность пластической операции будет лишь в случае применения синтетических имплантов.
2.Нарушение регенерации (заживления ран)
Любое хирургическое вмешательство предусматривает проникновение в организм инструментария и перевязочного материала. Естественно, все проходит в стерильных условиях, однако случаются ситуации, когда в рану может попасть возбудитель инфекции. В таких случаях начинается воспаление и нагноение раны.
Угрозы жизни пациенту нет, но воспалительный процесс может существенно повлиять на формирование рубца, тем самым, делая его максимально восприимчивым и менее прочным. Это не означает, что грыжа появится обязательно, но риск ее развития повышается. Также непереносимость шовного материала, которая встречается довольно редко, может стать причиной отторжения и расхождения краев послеоперационной раны.
3.Пренебрежение постоперационным режимом
В этот комплекс причин входит невыполнение правил послеоперационного периода и пренебрежение рекомендациями специалистов и восстановительным режимом. Иногда такое легкомысленное отношение к себе может дорого обойтись пациенту. Всегда послеоперационная рана воспринимается визуально, то есть, снаружи. После 2-х недельного заживления раневых краев пациент чувствует улучшение состояния, и, видя рубцевание, начинает нагружать себя физически.
Процесс наружного рубцевания может проходить в пределах нормы, однако – это еще не показатель быстрого внутреннего заживления. Самой латентной в плане срастания является апоневротическая часть раны, которая отвечает за целостность брюшной стенки. У разных возрастных групп – индивидуальные сроки созревания рубца. У молодых людей – это 3-4 месяца, у людей после 50 лет – 6-8 месяцев, у пациентов с сопутствующими патологиями – до 1 года. Эти данные дают возможность врачу-хирургу ориентироваться в сроках назначения ношения бандажа и соблюдения реабилитационных мероприятий.
4.Сопутствующие патологии
Существует ряд заболеваний, которые сопровождаются повышением внутрибрюшного давления и ухудшением кровотока. К ним относятся:
Бронхиальная астма
Запоры
Бронхиты
Аденома простаты
Сахарный диабет
Гипертоническая болезнь
Атеросклероз
Ишемическая болезнь сердца
Ожирение и пр.
Таким образом, края раны испытывают постоянное напряжение, нарушается нормальная микроциркуляция и иннервация, что приводит к быстрому нарушению формирования плотного рубца. Если пациент страдает одним из перечисленных заболеваний, то риск появления вентральной грыжи соответственно возрастает. Уменьшить влияние соматических патологий можно, пройдя курс лечения и добившись стойкой ремиссии.
Важным моментом можно считать наличие лишних килограммов. Когда имеют место случаи огромных и многократно оперированных грыж, то подготовка к операции в обязательном порядке должна включать снижение веса до нормальных показателей.
5.Погрешности в наложении швов
Эта причина является самой редкой, однако техника наложения шва хирургом играет немаловажную роль. Неправильный выбор степени натяжения краев раны может со временем оказаться причиной образования дефектных участков и повторных грыж.
Диагностика вентральных грыж
Анализируя причины возникновения вентральных грыж, установление точного диагноза не представляет труда. Но есть категория пациентов, у которых из-за наличия лишнего веса и значительного жирового отложения на передней брюшной стенке диагностика может вызывать некоторые затруднения. В таких ситуациях вспомогательными методами – магнитно-резонансному исследованию, компьютерной томографии и УЗИ, можно выявить патологию.
Обследования
Перед операцией вентральной грыжи врачом назначается ряд необходимых обследований: общий анализ мочи, биохимический и общий анализ крови, анализы на ВИЧ, гепатит В, С, сифилис; при наличии грыж больших размеров – спирография, ЭКГ, наличие ФЛГ за текущий год. Пациенты старше сорока лет дополнительно направляются на консультацию к терапевту.
Показания к операции вентральной грыжи
Абсолютными показаниями к проведению оперативного вмешательства являются осложненные формы грыж – ущемление, при рецидивных и послеоперационных грыжах – спаечная кишечная непроходимость.
Операция вентральная грыжа
Вентральная грыжа лечится хирургическим методом. Небольшие дефекты устраняются с помощью закрытия местными тканями. Большие дефекты подобным образом устранить сложно из-за возможности нарушения кровообращения, повышения внутрибрюшного давления, вследствие чего может развиться дыхательная недостаточность.
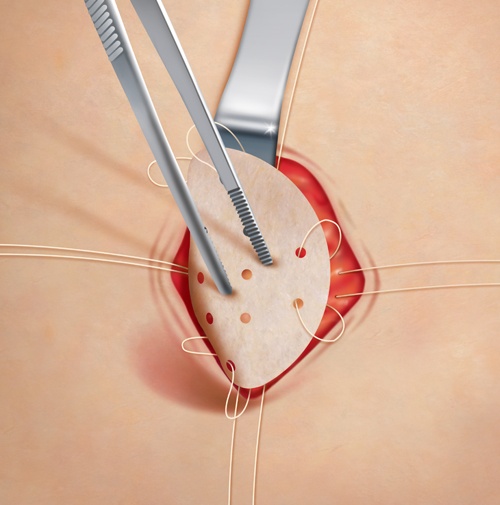
Поэтому при лечении во время операции вентральной грыжи больших размеров используется сетчатый имплантат, который позволяет закрывать большие дефекты, без опасений, что сетка может срастись с внутренними органами.
Вентральная грыжа: лечение, достоинства и недостатки
Натяжная герниопластика (традиционная)
Данная методика используется чаще всего и является самой древней. Суть самой операции состоит в ушивании дефекта хирургическим нерассасывающимся шовным материалом. Этот способ наиболее эффективен при вентральных грыжах небольших размеров, а также при отсутствии риска рецидивирования.
Достоинствами метода являются:
Простота техники
Доступность стоимости расходных материалов и оборудования
Недостатки:
Риск рецидивирования до 30%
Проблемы дыхательной системы вследствие натяжения раны
Выраженный болевой синдром
Ненатяжная герниопластика
Суть этого метода заключается в установке протеза из синтетического материала на место дефекта. В качестве заплатки используется полипропиленовая сетка, которая располагается между кожей и фасцией.
Достоинства метода:
Высокая надежность
Низкая вероятность рецидива
Низкий болевой синдром
Профилактика дыхательных расстройств
Сочетание полной пластической реконструкции с абдоминопластикой в случае значительных размеров грыж
Недостатки:
Дороговизна материалов
Высокий риск осложнений
Возможность отторжения
Ощущение пациентом присутствия чужеродного материала
Вероятность развития непроходимости кишечника в некоторых случаях
Лапароскопические методы (протезирующая герниопластика)
Это абсолютно новый и технически совершенный метод лечения вентральных грыж. В ходе операции в брюшную полость помещается сетчатый имплантат, не используя никаких разрезов. Это исключает последующее инфицирования раны.
Достоинства способа:
Малоинвазивность
Невыраженный или полностью отсутствующий болевой синдром
Исключение дальнейшего рецидива
Быстрое восстановление пациента
Возвращение к физическим нагрузкам в краткие сроки после операции
Недостатки:
Высокая стоимость материалов для вмешательства
Требование наличия высокотехнологичного оборудования
Необходимость дополнительного обучения персонала
Вентральная грыжа: операция лапароскопическим методом
Для проведения вмешательства хирург производит несколько проколов брюшной стенки. Для этого делаются небольшие разрезы, которые не травмируют мышечную часть, а только кожу. Этот факт благоприятно влияет на послеоперационный период, значительно сокращая его, и не доставляет болевых ощущений, что особенно важно для всех пациентов.
Проколы производятся хирургом специальным инструментарием – троакаром. По нему вводится в брюшную полость лапароскоп, к которому подключен источник света и передатчик изображения на монитор. Таким образом, специалист наблюдает за своими движениями изнутри тела.
С помощью дополнительных троакаров вводятся инструменты для выполнения операции. Через один троакар проводится зажим для захвата ткани, которым устанавливается сетчатый имплантат. Другим – закрепляется синтетическая сетка швами или специальными скобками.
Операция длится около 1 часа под общим наркозом. Пациент находится в стационаре 1-2 дня под полным контролем медицинского персонала во избежание непредвиденных осложнений и реакций организма.
Абдоминопластика
При наличии грыжи большого размера рекомендуется применение грыжесечения в сочетании с абдоминопластикой – хирургическая операция, корректирующая излишки жира, жировой ткани, растянутые мышцы передней брюшной стенки.
Реабилитационный период после хирургического вмешательства длится две-три недели, пять дней из которых, необходимо провести в стационаре. Занятия спортом и физические нагрузки допустимы через пару месяцев.
Предупреждение осложнений в раннем послеоперационном периоде
Послеоперационный период у пациентов, которые перенесли иссечение вентральной грыжи, очень индивидуален. Состояние больного зависит от многих факторов, в список которых включаются качество подготовки, объем операции и выбор хирургической методики. Однако, в любом случае, следует обратить внимание на комплексную профилактику осложнений, возможных после вмешательства любого вида. Таким образом, следует предпринять меры по предупреждению таких патологий:
Легочно-сердечная недостаточность
Застойная пневмония
Интоксикация и обезвоживание
Расстройства желудочно-кишечного тракта
Нарушение кровообращения в тканях
Пролежни
В послеоперационной стадии лечения следует проводить:
Ежедневные перевязки и пункции
Плотное бандажирование
Применение антибактериальных средств 5-6 дней
Комплексное введение витаминов группы В и С
Физиотерапевтические процедуры
Своевременное назначение и применение полного комплекса послеоперационных мероприятий позволит добиться быстрого заживления раны в большинстве случаев.
Реабилитация и временная нетрудоспособность
Стандартный срок пребывания больных в стационаре составляет от 3 до 7 дней. Однако современные методы лечения послеоперационных грыж дают возможность многим больным отправляться домой уже на следующий день. Временная нетрудоспособность также зависит от локализации грыжи, от ее размера и возрастной категории пациента. Послеоперационная реабилитация может составлять 3-6 недель, но физическими нагрузками стоит заняться не ранее, чем через полгода, когда пройдет полная эволюция рубца. Рекомендовано заниматься лишь дозированным и легким трудом.
На протяжении всего восстановительного периода следует носить специальное белье или бандаж, особенно после иссечения больших вентральных грыж. Отдельный совет пациентам, которые употребляют табак: следует немедленно отказаться от вредной привычки! Табакокурение не способствует быстрому восстановлению тканей, а, наоборот, вызывает длительную регенерацию и ломкость сосудов.
Профилактика послеоперационных грыж
Учитывая этиологию, патогенез и принципы лечения вентральных грыж, можно определить меры профилактики заболевания. Базовым аргументом считается создание благоприятных условий для обеспечения своевременной диагностики и поддержания здорового образа жизни. Сюда входит комплекс мероприятий по организации занятий физической культурой, общим оздоровлением, систематические профилактические осмотры. Особую роль следует отвести послеоперационным больным, которые страдают заболеваниями с повышением внутрибрюшного давления (запоры, патологии дыхательной системы, аденома предстательной железы и пр.).
Немаловажную роль играет гигиена беременности, питания, а также предупреждение инфицирования, соблюдение асептических и антисептических норм. Наряду с этим стоит и квалификация медицинского персонала, который должен проходить необходимую сертификацию и практику. Именно от действий пластического хирурга, от выбора пластики вентральной грыжи, бережного отношения к тканям и грамотного дренирования раны может зависеть успех лечения.
Вас интересует операция при вентральной грыже в СПб и цены на нее, задайте свои вопросы опытному пластическому хирургу – Андриевскому Андрею Николаевичу. Для этого просто напишите письмо на почту doctor@plastiksurgery98.ru или воспользуйтесь формой обратной связи.
Кроме того, Вы можете договориться о консультации, позвонив Андрею Николаевичу по телефону (921) 946-53-20. Он обязательно поможет Вам!
Записаться на прием:
Задать вопрос!
Источник

Все материалы на сайте подготовлены специалистами в области хирургии, анатомии и профильных дисциплинах.
Все рекомендации носят ориентировочный характер и без консультации лечащего врача неприменимы.
Автор: Аверина Олеся Валерьевна, к.м.н., врач-патолог, преподаватель кафедры пат. анатомии и патологической физиологии, для Операция.Инфо ©
Грыжи передней стенки живота и паховой области – едва ли не самая распространенная патология в общей хирургии, единственным радикальным методом лечения которой считается операция – герниопластика.
Грыжа – это выпячивание органов живота, покрытых брюшиной, через естественные каналы или те места, которые недостаточно укреплены мягкими тканями. Изучение особенностей этого патологического процесса легло в основу целого направления медицинской науки – герниологии.
Грыжевое выпячивание – патология отнюдь не новая, известная человеку уже несколько тысячелетий. Незадолго до начала нашей эры предпринимались попытки оперативного лечения грыж, в средние века этим занимались цирюльники и даже палачи, прокалывая и отрезая участки содержимого грыжевого мешка или вводя туда различные растворы.
Отсутствие элементарных знаний в области анатомического строения грыж, несоблюдение правил асептики, невозможность адекватного обезболивания делали операции по грыжесечению практически бесполезными, а более половины больных были обречены на гибель после такого лечения.
 Переломным моментом в хирургическом лечении грыж стал конец 19 века, когда операции стало возможным проводить под наркозом и были разработаны принципы профилактики инфекционных осложнений. Неоценимый вклад в развитие герниопластики внес итальянский хирург Бассини, совершивший настоящий прорыв – после его операций рецидивы случались не более чем в 3% случаев, в то время как у других хирургов этот показатель достигал 70%.
Переломным моментом в хирургическом лечении грыж стал конец 19 века, когда операции стало возможным проводить под наркозом и были разработаны принципы профилактики инфекционных осложнений. Неоценимый вклад в развитие герниопластики внес итальянский хирург Бассини, совершивший настоящий прорыв – после его операций рецидивы случались не более чем в 3% случаев, в то время как у других хирургов этот показатель достигал 70%.
Главным недостатком всех известных способов герниопластики до второй половины прошлого столетия оставался факт натяжения тканей в области ушивания грыжевых ворот, что способствовало осложнениям и рецидивам. К концу ХХ века и эта проблема была решена – Лихтенштейн предложил использовать композитную сетку для укрепления брюшной стенки.
На сегодняшний день существует более 300 модификаций герниопластики, операции выполняются открытым доступом и лапароскопически, а метод Лихтенштейна и в нынешнем веке считается одним из самых эффективных и современных.
Разновидности операций при грыжах
Все вмешательства, проводимые для устранения грыжевых выпячиваний, условно делят на 2 разновидности:
- Натяжная герниопластика.
- Ненатяжное лечение.
Натяжной способ лечения грыжи осуществляется только за счет собственных тканей больного, которые сопоставляются в зоне грыжевых ворот и сшиваются. Главный недостаток – натяжение, при котором высока вероятность несостоятельности шва, неправильного рубцевания, что и обуславливает длительный реабилитационный период, болевые ощущения после операции и сравнительно высокий процент рецидивирования.
Ненатяжная герниопластика – более современный и высокоэффективный способ хирургического лечения грыж, когда отсутствие натяжения достигается использованием сеток из полимерных инертных материалов. Такая пластика грыжевых ворот снижает вероятность повторного выхода органов до 3% и меньше, заживление происходит быстро и безболезненно. Ненатяжной способ – наиболее часто используемый на сегодняшний день.

В зависимости от доступа герниопластика может быть:
- Открытой;
- Лапароскопической.
По возможности предпочтение отдается лапароскопической герниопластике как наименее травматичному варианту лечения, с меньшим риском осложнений. Кроме того, эти операции возможны у пациентов с тяжелыми сопутствующими заболеваниями.
Герниопластику проводят и под общим наркозом, и в условиях местной анестезии, что предпочтительнее у больных с патологией органов дыхания и сердечно-сосудистой системы. Эндоскопическая герниопластика (лапароскопия) требует эндотрахеального наркоза и миорелаксации.
Не глядя на великое множество способов пластики грыжевых ворот, все эти операции имеют сходные этапы:
- В начале хирург разрезает мягкие ткани и отыскивает место выпячивания.
- Содержимое грыжи либо «отправляется» обратно в брюшную полость, либо удаляется (по показаниям).
- Заключительный этап – пластика грыжи, которая происходит множеством известных способов в зависимости от варианта, строения и расположения грыжи.
Когда проводится герниопластика и кому она противопоказана?
Любую грыжу можно устранить радикально только хирургическим путем, консервативное лечение способно лишь замедлить прогрессирование и облегчить неприятные симптомы заболевания, поэтому уже само наличие грыжевого выпячивания можно считать поводом к операции, с которой, однако, хирурги не всегда спешат.
 Планируя герниопластику, врач оценивает пользу от предполагаемого вмешательства и возможные риски. Особенно это касается пожилых пациентов и лиц с тяжелой сопутствующей патологией. В большинстве случаев плановая операция переносится хорошо, но иногда случается, что с грыжей жить безопаснее, нежели проводить операцию, особенно, если для этого требуется общий наркоз.
Планируя герниопластику, врач оценивает пользу от предполагаемого вмешательства и возможные риски. Особенно это касается пожилых пациентов и лиц с тяжелой сопутствующей патологией. В большинстве случаев плановая операция переносится хорошо, но иногда случается, что с грыжей жить безопаснее, нежели проводить операцию, особенно, если для этого требуется общий наркоз.
Относительным показанием к хирургическому лечению грыжи живота считается наличие вправимого выпячивания небольшого размера, когда риск ущемления минимален, а общее состояние больного не нарушено. Способ выбирается индивидуально с учетом локализации грыжи.
Если грыжа не вправляется, то вероятность опасных осложнений, в числе которых и ущемление, возрастает в разы, поэтому хирурги таким пациентам настойчиво советуют оперироваться, сильно не откладывая лечение.
Абсолютными показаниями к герниопластике считаются:
- Ущемление грыжи – лечение будет экстренным;
- Рецидив после предыдущей операции грыжесечения;
- Выпячивание в зоне послеоперационных рубцов;
- Вероятность разрыва грыжи, если кожа над ней истончена или воспалена;
- Спаечная болезнь брюшной полости с нарушением проходимости кишки;
- Обтурационная непроходимость кишечника.
Существуют и препятствия к хирургическому иссечению грыжевых выпячиваний. Так, пациентам после 70 лет с заболеваниями сердца или легких в стадии декомпенсации операция противопоказана даже при гигантских размерах грыж (это не касается случаев ущемления, требующих неотложного лечения).
Беременным женщинам с грыжами живота хирург почти наверняка посоветует повременить с операцией, которую более безопасно будет провести после родов, лапароскопия и вовсе запрещена.
Острые инфекционные заболевания, сепсис, шок, терминальные состояния служат противопоказанием ко всем видам герниопластики, а выраженная степень ожирения делает невозможной лапароскопию.
Пациентам с циррозом печени, у которых имеется высокая портальная гипертензия с асцитом и варикозным расширением вен пищевода, при сахарном диабете, некорригируемом инсулином, тяжелой почечной недостаточности, серьезной патологии свертывания крови, а также больным с послеоперационными грыжами, появившимися после паллиативного лечения рака, в операции будет отказано в связи с высоким риском для жизни.
Современный уровень хирургической техники, возможность местного обезболивания и лапароскопического лечения делают герниопластику более доступной для тяжелых больных, а перечень противопоказаний постепенно сужается, поэтому в каждом случае степень риска оценивается индивидуально и, возможно, врач даст согласие на операцию после тщательнейшей подготовки больного.
Предоперационная подготовка
Предоперационная подготовка при планируемой герниопластике мало чем отличается от таковой при любом другом вмешательстве. При плановой операции хирург назначает оптимальную дату, до которой пациент в своей поликлинике проходит необходимые исследования:
- Общий и биохимический анализы крови;
- Исследование мочи;
- Флюорографию;
- ЭКГ;
- Обследования на ВИЧ, гепатиты, сифилис;
- Определение группы крови и резус-принадлежности;
- Анализ на свертываемость;
- УЗИ органов живота.
По показаниям могут быть проведены и другие процедуры.
Если больной принимает какие-либо препараты, то обязательно необходимо сообщить об этом врачу. Большую опасность при планировании операции могут представлять антикоагулянты и кроверазжижающие средства на основе аспирина, прием которых способен спровоцировать сильное кровотечение. Отменять их нужно не за день или два, поэтому лучше обсудить этот вопрос заранее, когда дата операции только выбирается.
Самое позднее – за сутки до операции пациент приходит в клинику с уже готовыми результатами анализов, некоторые исследования могут быть проведены повторно. Хирург еще раз осматривает грыжевое выпячивание, анестезиолог обязательно беседует о характере обезболивания и выясняет возможные противопоказания к тому или иному методу.
Накануне вмешательства больной принимает душ и переодевается, после ужина ничего не ест, питье допускается только по согласованию с врачом. При сильном волнении могут быть назначены легкие седативные препараты, в ряде случаев вентральных грыж обязательна очистительная клизма.
Утром пациент отправляется в операционную, где проводится общий наркоз либо вводится местный анестетик. Длительность вмешательства зависит от типа обработки грыжевых ворот и строения самой грыжи.
Особенностью вентральной грыжи очень большого размера считают увеличение внутрибрюшного давления во время погружения кишечника обратно, внутрь живота. На этом этапе возможно увеличение высоты стояния диафрагмы, из-за чего легкие будут расправляться в меньшем объеме, сердце может изменить свою электрическую ось, а со стороны самого кишечника возрастает риск пареза и даже непроходимости.
Подготовка при огромных вентральных грыжах обязательно включает максимальное опорожнение кишечника посредством клизмы или употребления специальных растворов для профилактики вышеперечисленных осложнений.
Варианты операций грыжесечения и способы пластики ворот грыжи
После обработки операционного поля и разреза мягких тканей хирург достигает содержимого грыжи, осматривает его и определяет жизнеспособность. Грыжевое содержимое при некрозе или воспалительном процессе удаляется, а если ткани (обычно – петли кишечника) здоровы, то они вправляются обратно самопроизвольно или рукой хирурга.
Для того, чтобы решить проблему раз и навсегда, очень важно выбрать оптимальный способ обработки ворот выпячивания – пластики. Абсолютное большинство операций на этом этапе совершаются ненатяжным способом.
Метод Лихтенштейна
Герниопластика по Лихтенштейну – самый распространенный и наиболее популярный вариант закрытия грыжевых ворот, который не требует длительной подготовки пациента, относительно прост в исполнении и дает минимум осложнений и рецидивов. Единственным недостатком его можно считать необходимость имплантации полимерной сетки, цена на которую может быть довольно высокой.

операция по Лихтенштейну
Этот тип операции возможен при большинстве разновидностей грыж – пупочной, паховой, бедренной. Место выхода органов укрепляется сеткой из синтетического материала, инертного по отношению к тканям пациента. Сетчатый имплант устанавливается под мышечный апоневроз, при этом разрезов мышц и фасцией не происходит – операция малотравматична, и это одно из основных ее преимуществ.
Герниопластика по Лихтенштейну проводится под общим наркозом или путем местной анестезии, открытым доступом или посредством эндоскопического вмешательства. При лапароскопии через один разрез возможно установить сетки сразу на оба паховых или бедренных канала в случае, если патология носит двусторонний характер.
Менее травматичной считается обтурационная герниопластика, которая очень схожа с методикой Лихтенштейна, но не требует вскрытия грыжи и сопровождается значительно меньшим разрезом кожи.
Видео: герниопластика по Лихтенштейну
Натяжная герниопластика по Бассини
Классическая операция, разработанная Бассини, применяется и в настоящее время. Она показана в качестве пластики паховых грыж и наилучший результат дает при небольшом объеме выпячивания, особенно, если оно возникло впервые.
Разрез до 8 см в длину делается немного отступя вверх от паховой связки, брюшина при этом не рассекается. Хирург отыскивает семенной канатик, вскрывает его и определяет грыжевой мешок, содержимое которого возвращается в живот, а часть оболочек отсекается. После ликвидации грыжи происходит пластика задней стенки пахового канала по Бассини – к связке подшивается прямая мышца живота, наверх помещается семенной канатик, после ушивается апоневроз наружной косой мышцы и покровные ткани.

пластика задней стенки пахового канала по Бассини
Способ Мейо
Грыжесечение по Мейо показано при пупочных выпячиваниях. Его относят к числу натяжных методов. Кожу разрезают продольно, обходя пупок слева, затем отсепаровывают кожу с клетчаткой от стенки грыжевого мешка и рассекают пупочное кольцо.
При методе Мейо пупочное кольцо рассекается поперек, при другой разновидности пластики пупочной грыжи – по Сапежко – разрез идет вдоль пупка.

пластика по Мейо
Когда грыжевой мешок полностью выделен, внутренняя его часть возвращают обратно в живот, а оболочку грыжи иссекают, зашивая серозный покров наглухо. При операции по методу Мейо сначала подшивается верхний апоневротический край прямой мышцы, потом – нижний, при этом последний укладывается под верхний и фиксируется, а при завершении пластики свободный верхний край апоневроза фиксируется к нижнему самостоятельным швом. Такая сложная последовательность наложения швов обеспечивает многослойность и прочность стенки живота в месте бывшего грыжевого выпячивания.
Лапароскопическая герниопластика
Лапароскопическое хирургическое лечение – самый щадящий метод при любой хирургической патологии. Эндоскопическая герниопластика с успехом применяется уже многие годы и показывает не только высокую эффективность, но и безопасность даже для тех пациентов, которым в открытой операции может быть отказано.
Преимущества лапароскопической герниопластики – это, прежде всего, быстрое восстановление с минимальными болезненными ощущениями и хороший эстетический результат, а основные недостатки – необходимость проведения общего наркоза с использованием миорелаксантов и значительная продолжительность вмешательства.
При эндоскопической герниопластике хирург делает три небольших разреза на стенке живота, через которые вводятся инструменты. В брюшную полость нагнетается газ для улучшения обзорности, затем хирург тщательно осматривает органы, отыскивает грыжу, определяет ее точный объем, расположение, особенности анатомии. Вариант пластики выбирается индивидуально – возможно как ушивание, так и имплантация полимерной сетки.
При крупных грыжах, когда лапароскопия может быть травматичной в качестве способа выделения мешка, а также в отсутствие технических возможностей выделить содержимое посредством лапароскопии возможно сочетание открытого доступа с кожным разрезом на первом этапе операции и эндоскопической установки сетки на завершающем.
Послеоперационный период и осложнения
При благоприятном течении послеоперационного периода швы на коже удаляются к концу первой недели, после чего пациента выписывают домой. Следующие несколько недель прооперированные больные постепенно возвращаются к привычному образу жизни, соблюдая рекомендации врача и следуя некоторым ограничениям. На полное восстановление может уйти от трех месяцев до полугода.

В раннем послеоперационном периоде при необходимости назначаются анальгетики. Важно соблюдать диету, препятствующую запорам, так как любое напряжение стенки живота может спровоцировать рецидив или расхождение швов.
Первые несколько недель запрещаются активные физические упражнения, подъем тяжестей – на длительный срок, полезно ношение специальных бандажей. После того, как швы заживут, врач порекомендует начинать упражнения для укрепления мышц пресса, чтобы предупредить повторное грыжеобразование.
Операции герниопластики практически всегда хорошо переносятся и относительно редко дают осложнения, но все же они возможны:
- Воспалительный и гнойный процесс в области послеоперационной раны;
- Рецидивирование;
- Повреждение окружающих органов, нервов или сосудов в процессе операции;
- Сильное натяжение тканей, прорезывание шовных нитей;
- Премещение сетчатого имплантата относительно места его первоначальной установки;
- Спаечная болезнь;
- Отторжение имплантата.
Операции грыжесечения чаще всего проводятся бесплатно в обычных хирургических отделениях, но желающие повысить комфортность лечения и качество используемых материалов, а также выбрать конкретного специалиста могут прооперироваться платно. Цена на герниопластику начинается от 15-20 тысяч рублей при грыжах до 5 см, выпячивания большего размера потребуют и больших вложений – до 30 тысяч. Установка сетчатого имплантата обойдется в среднем в 30-35 тысяч рублей.
Видео: герниопластика пупочной грыжи
Источник
