Пластика грыж по ру
Бедренные грыжи составляют 5-8% всех грыжевых образований. Они часто ущемляются, а после выполнения хирургического вмешательства часто рецидивируют. Бедренные грыжи значительно чаще возникают у женщин, что обусловлено большими размерами таза и бедренного кольца.
Грыжевыми воротами бедренных грыж могут служить сосудистая и мышечная лакуны и щели в лакунарной связке. В большинстве случаев бедренная грыжа выходит через выполненную жировой клетчаткой медиальную часть сосудистой лакуны, которая при наличии грыжи превращается в бедренный канал. Бедренные грыжи могут также располагаться и кпереди или сзади от влагалища бедренных сосудов: hernia femoralis и hernia retrovascularis. Грыжа сосудистой лакуны проходит через щель в лакунарной связке. Грыжи в области бедренного нерва в мышечной лакуне (hernia Hesselbachi) возникают редко.
Направление грыжевого мешка, как правило, имеет нисходящий характер. Однако иногда грыжевой мешок может уходить вверх и располагаться над паховой связкой, а также на передней поверхности гребешковой мышцы (грыжа Клоке). Нередко грыжевой мешок у мужчин проникает в мошонку, а у женщин – в большую половую губу.
Как правило, клиническое течение бедренных грыж бессимптомно. Даже при развитии ущемления пациент чаще отмечает появление болей в брюшной полости, нежели в области бедра. Таким образом, возникающий болевой синдром при ущемлении и острая кишечная непроходимость – одни из первых клинических проявлений заболевания. Местные клинические проявления бедренной грыжи зависят от её размеров; при малых её размерах она может определяться только лишь в виде небольшой выпуклости чуть ниже паховой связки.
Дифференциальную диагностику бедренной грыжи проводят с варикозным расширением большой подкожной вены, аневризмой бедренной артерии и лимфоаденопатиями бедра.
Хирургическое лечение бедренных грыж
Предложенные методы хирургического лечения бедренных грыж не обеспечивают полного и надёжного закрытия бедренного канала. Узость бедренного канала, непосредственная близость бедренной вены, атипичное расположение запирательной артерии определяют технические трудности оперирования этого вида грыж. Хирургические вмешательства при бедренных грыжах выполняют в основном открытым способом. В зависимости от доступа к грыжевым воротам различают бедренные, паховые и внутрибрюшинные способы операции. При проведении пластики возможно дополнительное применение синтетических эксплантатов, которые используют в виде «patch» («затычка»). Оперативное вмешательство проводят обычно под местной или спинальной анестезией.
Местную анестезию проводят из четырёх точек:
1) на 4 см ниже верхней передней подвздошной ости;
2) на уровне лобкового бугорка;
3) на 5 см выше грыжевого выпячивания;
4) на 5 см ниже грыжевого выпячивания.
При анестезии прерывается проводимость по подвздошно-паховому и подвздошно-подчревному нервам. Кожу и подкожную клетчатку обезболивают по линии разреза. После обнажения грыжевого мешка раствор анестетика вводят дополнительно по медиальной, верхней и нижней сторонам грыжевого мешка. Ввиду близости бедренной вены не рекомендуют вводить раствор с латеральной стороны грыжевого мешка. Фасцию и гребенчатую мышцу анестезируют дополнительно.
Бедренный способ Бассини
Эта операция по своей технике наиболее проста и применяется особенно широко. Разрез кожи длиной 8-10 см выполняют параллельно и тотчас ниже паховой связки. Обнажают паховую связку, нижний участок апоневроза наружной косой мышцы живота и грыжевой мешок. Грыжевой мешок следует выделять как можно выше. Для этого его переднюю стенку освобождают от жировой клетчатки и окружающих фасциальных оболочек, которые особенно выражены ближе к шейке. Оболочками мешка служат решётчатая пластинка и поперечная фасция. Их идентификация облегчается введением 0,5% раствора новокаина в область шейки грыжевого мешка. Выделение грыжевого мешка с латеральной стороны, где к нему тесно прилежит бедренная вена, необходимо проводить с особой осторожностью. При выделении грыжевого мешка следует помнить, что с медиальной стороны может находиться мочевой пузырь, а снизу – большая подкожная вена. Следует проводить тщательный гемостаз, коагулируя и перевязывая проходящие в этой области притоки бедренной и большой подкожной вен.
Если грыжевые ворота необходимо расширить, их рассекают в медиальном направлении, пересекая лакунарную связку. Любое другое направление грозит травмой бедренных сосудов или паховой связки. Важное практическое значение при выделении грыжевого мешка имеют и некоторые аномалии расположения сосудов в зоне бедренного канала. Прежде всего необходимо помнить об атипичном отхождении запирательной артерии от нижней надчревной артерии у 20-30% пациентов. В этих случаях запирательная артерия может интимно прилегать к шейке грыжевого мешка, охватывая её спереди, медиально и отчасти сзади. Подобная анатомическая аномалия известна под названием «corona mortis» («венец смерти»). Повреждение запирательной артерии может привести к опасному кровотечению. Тактика послойного рассечения тканей при постоянном визуальном контроле предохраняет от возможного ранения этой артерии, а при случайном повреждении облегчает остановку кровотечения и перевязку сосуда.
После вскрытия грыжевого мешка и вправления содержимого в брюшную полость шейку грыжевого мешка циркулярно освобождают от внутренней поверхности грыжевых ворот, прошивают, перевязывают, а сам мешок отсекают. При скользящей грыже мочевого пузыря шейку мешка ушивают изнутри кисетным швом без прокалывания стенки мочевого пузыря. Культю грыжевого мешка анатомическим пинцетом перемещают за пределы грыжевых ворот в сторону брюшной полости.
Прежде чем приступить к пластике грыжевых ворот, необходимо с помощью маленького тугого марлевого тупфера тщательно очистить паховую, верхнюю лобковую и лакунарную связки, убрать жировую клетчатку из бедренного канала и обязательно увидеть бедренную вену. Глубокое отверстие бедренного канала суживают, сшивая задний и нижний края паховой связки с верхней лобковой связкой. Для этого необходимы крутые атравматические иглы и нерассасывающиеся прочные синтетические нити. Бедренную вену во время наложения швов тупым крючком защищают от возможного повреждения иглой. При случайном проколе вены иглой нужно прижать кровоточащее место марлевым тупфером и подержать до полной остановки кровотечения (обычно 5-7 мин). При разрыве стенки бедренной вены, сопровождающемся массивным и опасным кровотечением, необходимо хорошо обнажить вену на протяжении, взять её на турникеты и дефект в стенке закрыть сосудистым швом.
При пластике грыжевых ворот первым лучше наложить латеральный шов, его не завязывать, а оба конца нити захватить зажимом. Для этого на расстоянии 1 см или чуть меньше от бедренной вены прошивают паховую связку, которую после этого вторым крючком оттягивают кверху, чтобы обнажить и прочно захватить в шов верхнюю лобковую связку. Далее в медиальном направлении накладывают последующие швы. Всего накладывают 2-4 подобных шва на расстоянии 0,5-1,0 см друг от друга. Перед завязыванием швов провизорным стягиванием проверяют качество этих швов. Хорошее закрытие грыжевых ворот проверяют при натуживании пациента. При этом следует обращать внимание и на то, чтобы латеральный шов не сдавливал бедренную вену.
Вторым рядом швов (3-4 шва) соединяют серповидный край широкой фасции бедра и гребешковую фасцию и тем самым укрепляют поверхностное отверстие бедренного канала. Накладываемые швы не должны сдавливать большую подкожную вену. Далее рану послойно ушивают.
Основной недостаток способа Бассини – трудность высокой перевязки грыжевого мешка и ушивания глубокого отверстия бедренного канала. Типичная ошибка – сшивание паховой связки не с верхней лобковой связкой, а с гребешковой фасцией. В подобном случае вероятность рецидива грыжи весьма велика.
Паховый способ Руджи-Парлавекьо
Паховый способ лечения бедренной грыжи позволяет более надёжно выделить и укрепить грыжевые ворота. Данный способ пластики особенно следует использовать у мужчин, поскольку у них в 50% случаев одновременно с бедренной грыжей возникает паховая грыжа.
Впервые паховый способ радикального лечения бедренной грыжи подробно описал G. Ruggi (1892). В 1893 г. другой итальянский хирург Parlavecchio, помимо сужения бедренных грыжевых ворот, предложил одновременно закрывать также и паховые грыжевые ворота. В последующем этот способ также был модифицирован многими авторами.
Разрез кожи и подкожной клетчатки проводят так же, как и при паховой грыже, над паховой связкой. Апоневроз наружной косой мышцы живота рассекают вдоль его волокон. Семенной канатик или круглую связку матки освобождают от окружающих тканей, берут на держалку и отводят кверху. Заднюю стенку пахового канала осматривают в целях выявления сопутствующих паховых грыж. Затем поперечную фасцию рассекают над паховой связкой параллельно ей от медиального края глубокого пахового кольца до лобкового бугорка. Таким образом, попадают в околобрюшинное пространство, где брюшина покрыта более или менее выраженной предбрюшинной жировой клетчаткой. Осторожно отодвигая марлевым шариком клетчатку кверху, находят и выделяют шейку грыжевого мешка, которую берут на провизорную держалку.
Грыжевое содержимое вправляют в брюшную полость, надавливая на грыжевое выпячивание. Потягивая за шейку мешка и пересекая имеющиеся сращения со стенками бедренного канала, мешок переводят в паховую область. Затем мешок прошивают, перевязывают синтетической нитью как можно выше и отсекают. Марлевым шариком освобождают верхнюю лобковую, лакунарную и паховую связки, а также влагалище бедренных сосудов. Грыжевые ворота закрывают путём сшивания нижнего края внутренней косой и поперечной мышц, а также верхнего края рассечённой поперечной фасции с верхней лобковой и паховой связками. Чтобы снизить нагрузку на ткани, делают послабляющий разрез влагалища прямой мышцы живота. При широком глубоком паховом кольце его ушивают до нормальных размеров, накладывая дополнительные швы на поперечную фасцию. Семенной канатик или круглую связку матки укладывают на мышцы. Края рассечённого апоневроза наружной косой мышцы живота сшивают край в край непрерывным швом.
Паховый способ Ривса
При атрофии и рубцовом перерождении внутренней косой и поперечной мышц и разволокнении поперечной фасции эффективность применения способа Руджи-Парлавекьо становится сомнительной. В этой ситуации с успехом может быть применена ненатяжная пластика с использованием синтетического сетчатого протеза.
Выделение и обработку грыжевого мешка производят так же, как и при способе Руджи-Парлавекьо. Поперечную фасцию широко отслаивают от брюшины для размещения в этом пространстве сетчатого протеза. Нижнюю часть полипропиленовой сетки подворачивают за Куперову связку и фиксируют так же, как и при методике Лихтенштейна. Верхнюю часть сетчатого протеза размещают в предбрюшинном пространстве позади поперечной фасции и фиксируют сквозными трансмускулярными П-образными швами.
B.C. Савельев, Н.А. Кузнецов, С.В. Харитонов
Источник
– через наружное отверстие пахового канала вводят желобоватый зонд Кохера, и рассекают по нему апоневроз наружной косой мышцы на протяжении 5-6 см;
– тупфером отслаивают апоневроз наружной косой мышцы от подлежащих тканей так, чтобы снизу была видна паховая связка, а сверху – внутренняя косая и поперечная мышцы живота;
– марлевой держалкой (или тупым крючком) оттягивают кверху семенной канатик (или круглую связку матки у женщин) вместе с внутренней косой и поперечной мышцами живота, после чего обнажается поперечная фасция;
– поперечную фасцию рассекают по зонду Кохера и проникают в предбрюшинное клетчаточное пространство (рис.25.1).
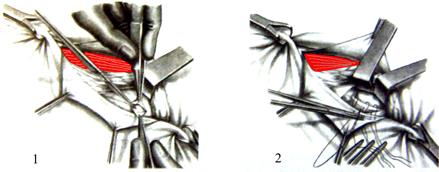
Рис. 25. Способ пластики грыжевых ворот
при бедренных грыжах по Руджи-Рейху-Парлавеччио:
1 – рассечение поперечной фасции живота;
2- подшивание паховой связки к гребенчатой связке.
– в предбрюшинном клетчаточном пространстве отыскивают шейку грыжевого мешка перед его вступлением во внутреннее отверстие бедренного канала.
– грыжевой мешок выводят в паховый канал и вскрывают его в области дна.
– выполняют ревизию грыжевого содержимого.
– перевязывают и отсекают шейку грыжевого мешка.
– 2-3 шелковыми узловыми швами подшивают паховую связку к гребенчатой связке (рис. 25.2) позади семенного канатика (способ Руджи). В результате паховая связка несколько перемещается вниз, увеличивая высоту пахового промежутка, что создает благоприятные условия для образования прямых паховых грыж в дальнейшем. Во избежание этого к гребенчатой связке подшивают вместе с паховой связкой нижние края внутренней косой и поперечной мышц живота, что одновременно с ликвидацией бедренного кольца устраняет и паховый промежуток (способ Парлавеччио).
III. Ушивание операционной раны.
Пластика грыжевых ворот при не осложненных и
ущемленных врожденных паховых грыжах у детей
(для педиатрического факультета)
У детей при не ущемленных грыжах используют пластику пахового канала по Ру-Краснобаеву, которая заключается в образовании дупликатуры апоневроза наружной косой мышцы живота без вскрытия пахового канала.
Показания: Не осложненные и ущемленные врожденные грыжи пахового канала у детей.
Инструментальное обеспечение:
-муляж пахового канала;
-скальпель, ножницы, желобоватый зонд Кохера, тупые и острые крючки, пинцет анатомический, пинцет хирургический, кровоостанавливающие зажимы, иглодержатель Гегара, круглая изогнутая игла, шелк № 4-6, кетгут № 1-2, шелк № 1-2.
Техника:
I. Оперативный доступ:
– разрез кожи параллельно внутренним 2/3 паховой связки и на 1,5-2 см выше ее. Апоневроз наружной косой мышцы живота не рассекать!
II. Оперативный прием:
2.1. Обработка грыжевого мешка:
– выделение тупым способом из семенного канатика (круглой связки матки) небольшого участка грыжевого мешка;
– рассечение выделенного участка грыжевого мешка;
– ревизия грыжевого содержимого;
– вправление (резекция) грыжевого содержимого;
– прошивание и перевязка грыжевого мешка проксимальнее рассеченного участка (рис. 26.1);
– пересечение грыжевого мешка дистальнее места перевязки (лигатуры).
2.2. Пластика грыжевых ворот:
– первым накладывают узловой шелковый шов (№0 или 2/0 в зависимости от возраста) на ножки наружного пахового канала и внутреннего угла паховой вязки. При этом следует избегать глубокого вкола иглы во избежание по-
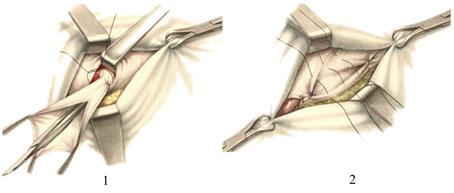 Рис. 26. Пластика передней стенки пахового канала по Ру-Краснобаеву:
Рис. 26. Пластика передней стенки пахового канала по Ру-Краснобаеву:
1.- перевязка грыжевого мешка у поверхностного пахового кольца;
2 – наложение сосбаривающих швов на апоневроз наружной косой мышцы живота.
вреждения крупных кровеносных сосудов (а. et v.femoralis), лежащих позади паховой связки;
– проведение “пробы на мизинец” (суженное отверстие наружного пахового кольца должно пропускать кончик мизинца);
– на образовавшуюся складку апоневроза накладывают узловые шелковые швы (№2/0), которые захватывают его в сборку и подтягивают к паховой связке (рис. 26.2).
Таким образом, передняя стенка пахового канала будет состоять из трех слоевапоневроза наружной косой мышцы живота .
III. Ушивание операционной раны.
Пластика по Мартынову используется при ущемленных грыжах у детей. Верхний лоскут апоневроза наружной косой мышцы подшивают к паховой связке, не захватывая в шов края внутренней косой и поперечной мышц. Далее создают дупликатуру, подшивая нижний лоскут апоневроза к верхнему лоскуту шелковыми узловыми швами.
Показания: ущемленные косые паховые грыжи у детей.
Инструментальное обеспечение:
-муляж пахового канала;
-скальпель, ножницы, желобоватый зонд Кохера, тупые и острые крючки, пинцет анатомический, пинцет хирургический, кровоостанавливающие зажимы, иглодержатель Гегара, круглая изогнутая игла, шелк № 4-6, кетгут № 1-2, шелк № 1-2.
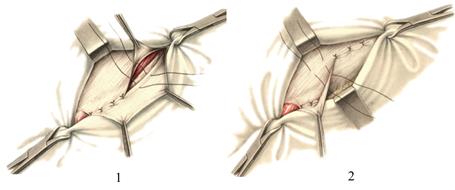
Рис. 27. Пластика передней стенки пахового канала по Мартынову:
1 – подшивание верхнего листка апоневроза наружной косой мышцы живота к паховой связке; 2 – подшивание нижнего листка апоневроза наружной косой мышцы живота к верхнему листку.
Техника:
I. Оперативный доступ:
– разрез кожи параллельно и на 1,5-2 см выше паховой связки с рассечением апоневроза наружной косой мышцы живота.
II. Оперативный прием:
2.1. Обработка грыжевого мешка(как у взрослых).
2.2. Пластика грыжевых ворот:
– отдельными узловыми шелковыми швами подшить верхний листок апоневроза наружной косой мышцы живота к паховой связке (рис. 27.1) кпереди от семенного канатика (круглой связки матки);
– отдельными узловыми шелковыми швами подшить нижний листок апоневроза наружной косой мышцы живота к верхнему листку (рис. 27.2);
Таким образом, передняя стенка пахового канала будет состоять из двух слоев: верхний и нижний листки апоневроза наружной косой мышцы живота.
III. Ушивание операционной раны.
Гастростомия по Витцелю
Показания: для проведения искусственного питания больного. Накладывается на непродолжительное время.
Инструментальное обеспечение:
– формоловый препарат желудка;
-скальпель, ножницы, пинцет анатомический, круглая изогнутая игла, кетгут № 1-2, иглодержатель Гегара, резиновая трубка, шелк № 1-2.
Техника:
I. Оперативный доступ:
– верхняя срединная лапаротомия.
II. Оперативный прием:
– желудок вывести в операционную рану;
– к передней стенке желудка, на середине расстояния между малой и большой кривизной, вдоль его длинной оси уложить резиновую трубку;
– над трубкой наложить 6-8 узловых серозно-мышечных шелковых шва (рис. 28а);
– у привратникового конца трубки (вокруг места предполагаемого разреза), наложить шелковый серозно-мышечный кисетный шов (рис. 28б);
– скальпелем или троакаром в центре кисетного шва проделать сквозное отверстие, ввести в него трубку;
– затянуть кисетный шов. Поверх него наложить дополнительный ряд из узловых 2-3 серозно-мышечных швов (рис. 28в);
– сделать контрапертуру (дополнительный разрез брюшной стенки);
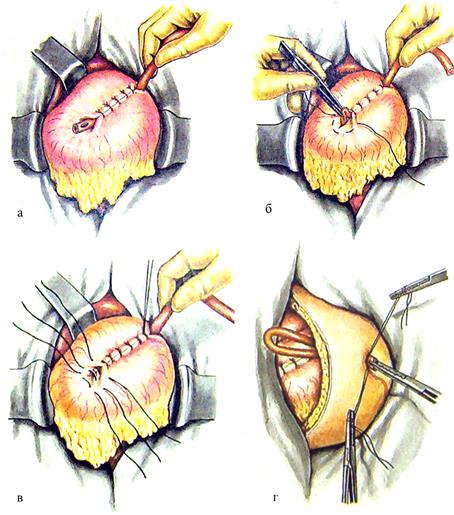
Рис. 28. Гастростомия по Витцелю:
а – фиксация трубки к передней стенке желудка серозно-мышечными швами;
б – ведение трубки в желудок; в – наложение поверх кисетного шва отдельных узловых серозно-мышечных швов; г – выведение трубки через контрапертуру.
– через контрапертуру провести зажим, захватить им держалки и “привратниковый” конец трубки, и вывести их через разрез наружу (рис. 28г);
– переднюю стенку желудка по окружности трубки подшить серозно-мышечными швами к краям париетальной брюшины (гастропексия);
– нити-держалки завязывают после прошивания ими кожи выше или ниже трубки, а затем отводят вокруг трубки и вновь завязывают.
III. Ушивание операционной раны.
Гастростомия по Топроверу
Показания: Для постоянного искусственного питания больного при неоперабельном раке глотки, пищевода, кардиального отдела желудка, рубцовых сужениях, ранениях, ожогах пищевода, эзофагитах, тяжелых черепно-мозговых травмах и т.д.
Инструментальное обеспечение:
-желудок;
-скальпель, ножницы, пинцет анатомический, круглая изогнутая игла, кетгут № 1-2, иглодержатель Гегара, резиновая трубка, шелк № 1-2.
Техника:
I. Оперативный доступ: левосторонняя трансректальная лапаротомия.
II. Оперативный прием:
– желудок вывести в операционную рану;

Рис. 29 Гастростомия по Топроверу:
1 – три кисетных шва на передней стенке желудка.
2 – внешний вид свища Топровера:
а – в свищ введена трубка; б – свищевое отверстие имеет переход “кожа-слизистая”
– на середине расстоянии между малой и большой кривизной наложить 3 кисетных шелковых шва так, чтобы между ними расстояние было от 1 до 1,5 см. (рис. 29.1). Концы нитей не завязывать, а взять на зажимы;
– в центре первого кисетного шва скальпелем сделать разрез длиной 1 см и в его просвет ввести трубку не менее чем на 4 см.;
– начиная с первого, поочередно затянуть кисетные швы;
– стенку желудка на уровне третьего кисетного шва подшить шелковыми серозно-мышечными узловыми швами к париетальной брюшине в нижний угол раны;
– оставшиеся края разреза париетальной брюшины ушить наглухо шелковыми узловыми швами;
– на уровне второго кисетного шва подшить стенку желудка к прямой мышце живота и ее влагалищ шелковыми серозно-мышечными узловыми швами;
– на уровне первого кисетного шва стенку желудка подшить к коже серозно-мышечными узловыми швами с образованием перехода “кожа-слизистая”.
III. Ушивание операционной раны:разрез кожи выше и ниже свища зашить наглухо.
Трубку удалить и вставлять только на время кормления. Отверстия, окаймленные переходом “кожа-слизистая” никогда самостоятельно не закрываются. Свищ устраняется операцией по закрытию губовидного свища.
Переднее впередиободочное горизонтальное
Источник
