Параколостомическая грыжа фото у

Параколостомическая грыжа (ПКГ) — это выпячивание органов живота, покрытых брюшиной, через патологически сформированные отверстия в области кишечной стомы. Заболевание проявляется периодической или постоянной болью, косметическим дефектом, затруднениями при пользовании калоприемником. Для диагностики ПКГ проводится физикальное обследование пациента, с целью уточнения диагноза назначается рентгенография пассажа бария и УЗИ. В большинстве случаев показана хирургическая коррекция грыжи с последующим закрытием колостомы или сетчатой аллопластикой. Небольшие бессимптомные грыжевые выпячивания подлежат консервативному лечению.
Общие сведения
Параколостомические (парастомальные) грыжи — наиболее распространенное осложнение после вмешательств по выведению колостомы. Анатомическая особенность ПКГ заключается в том, что одной из стенок грыжевого мешка является стенка выведенной кишки. В зависимости от техники хирургического вмешательства патологические образования встречаются у 10-60% пациентов. Грыжи, связанные с наложением колостомы, развиваются в 3 раза чаще, чем после илеостомы. Осложнение в основном возникает у людей старше 75 лет, а также страдающих сопутствующим сахарным диабетом или онкологическими болезнями.
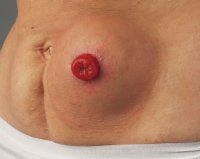
Параколостомическая грыжа
Причины
Основным этиологическим фактором формирования грыж признаны гнойно-воспалительные процессы в параколостомической области. Воспаление нарушает процессы заживления раны, способствует формированию спаек в брюшной полости. Образование грыжевого выпячивания невозможно без наличия факторов риска, которые подразделяются на 3 группы:
- Предрасполагающие. Включают конституциональные особенности человека: недостаточность мышечного каркаса передней брюшной стенки, истощение или ожирение, синдром слабости соединительной ткани. Риск появления параколостомической грыжи повышается у многократно рожавших женщин, которые имеют перерастянутые мышцы живота.
- Производящие. К ним относят упорные запоры, затрудненное мочеиспускание, приступы мучительного кашля. Эти факторы способствуют внезапному повышению внутрибрюшного давления с дальнейшим выпячиванием органов через параколостомическое отверстие. Такая же ситуация возникает при поднятии тяжестей.
- Особенности формирования стомы. При выведении кишки через косые мышцы живота частота осложнения превышает 20%, тогда как при проведении через прямую мышцу — до 3%. Вероятность параколостомической грыжи возрастает при формировании слишком большого отверстия в апоневрозе либо при прочной фиксации брюшины к стенке живота.
Патогенез
Механизм развития параколостомической грыжи связан с особенностями операции по формированию кишечной стомы. Традиционные хирургические вмешательства предполагают образование замкнутого пространства между выведенным концом кишки и стенками живота. Этот «карман» по форме напоминает воронку и имеет узкое отверстие, которое направлено в латеральную сторону.
Таким образом, сальник и петли тонкой кишки не могут свободно перемещаться по левому боковому каналу живота, как это происходит в норме. При повышении внутрибрюшного давления брюшные органы выходят в сформировавшийся карман. Чаще всего грыжевые ворота образуются около латеральной полуокружности колостомы. Грыжевой мешок постепенно увеличивается, его содержимым могут быть петли толстой и тонкой кишки, большой сальник.
Классификация
По диаметру образования грыжи подразделяют на небольшие (до 10 см), большие (10-20 см), гигантские (более 20 см). По отношению к колостоме выпячивания бывают локализованы с одной стороны от выведенной кишки либо имеют кольцевое расположение вокруг стомы. На основе анатомических особенностей строения грыжевого мешка английский хирург Х.Б. Делвин в 1983 году предложил выделять 4 типа параколостомических грыж:
- Интерстициальная. Грыжевой мешок локализован между мышцами передней стенки живота. Такие грыжи характеризуются асимметричным увеличением колостомы и цианозом кожи вокруг нее.
- Подкожная. Выпячивание проходит вблизи стенки толстого кишечника и располагается на уровне подкожной клетчатки. Мышечные слои брюшной стенки в процесс не вовлекаются.
- Интрастомальная. При данном осложнении подвижные органы живота проникают в выходное отверстие выведенной кишки, но не выпячиваются наружу через колостому.
- Чрезстомальная. Самый редкий тип параколостомической грыжи, когда органы брюшной полости выходят непосредственно через колостому.
Симптомы параколостомической грыжи
По характеру течения грыжи бывают бессимптомными либо сопровождающимися клиническими проявлениями. Бессимптомное или малосимптомное течение характерно для образований небольшого размера, которые не нарушают пассаж каловых масс по кишечнику. Ведущим симптомом параколостомических выпячиваний большого диаметра является боль. Сначала болевые приступы беспокоят при смене положения тела, наклонах, а затем принимают постоянный характер.
Пациенты жалуются на наличие выпячивания в параколостомической зоне, которое болит при надавливании или трении одеждой. В начале грыжа самостоятельно вправляется в брюшную полость, исчезает в положении лежа. В дальнейшем произвольное или ручное вправление органов становится невозможным. Характерно постепенное увеличение образования в размерах. Кожа над грыжей имеет обычный цвет и температуру.
Патогномоничное проявление параколостомической грыжи — нарушение ритма испражнения кишечника. У больных с колостомой со временем устанавливается регулярная порционная дефекация 2-3 раза в день. При развитии грыжевого выпячивания частота выделения кала возрастает до 10-20 раз в сутки, усиливается выделение газов. Частые дефекации сменяются продолжительными запорами.
При нарушениях стула возникают трудности в использовании калоприемника, а при больших выпячиваниях это становится практически невозможным. Такие проблемы оказывают серьезное психологическое давление на человека: пациент с параколостомической грыжей становится раздражительным, тревожным. Больные избегают контактов с друзьями и семьей, что еще более усугубляет невротические реакции.
Осложнения
При длительном существовании параколостомической грыжи наблюдается рубцовое сужение выходного отверстия кишки, что сопровождается тяжелой толстокишечной непроходимостью. Частая травматизация выпячивания провоцирует воспаление в грыжевом мешке, которое заканчивается формированием спаек между кишечными петлями. Реже наступает выпадение петли кишечника через колостому из-за возрастания внутрибрюшного давления.
Опасным осложнением параколостомической грыжи является ущемление органов в грыжевых воротах, которое вызывает ишемию и некроз участка кишечника. В результате формируется флегмона, которая постепенно распространяется по всей полости брюшины с развитием гнойного или калового перитонита. Состояние относят к прогностически неблагоприятным, у ослабленных больных оно нередко заканчивается смертью.
Диагностика
Для постановки диагноза параколостомической грыжи опытному хирургу достаточно произвести физикальный осмотр пациента в горизонтальном и вертикальном положении. Врач обращает внимание на размеры и форму выпячивания, возможность его самостоятельного вправления. Производится пальцевое исследование грыжевых ворот. Чтобы уточнить диагноз, назначают инструментальные методы:
- Рентгенологическое исследование. Рентгенография пассажа бария по кишечнику в динамике проводится для визуализации содержимого грыжевого мешка, установления анатомических взаимоотношений петель тонкой кишки. На рентгенограммах удается обнаружить признаки спаечного процесса.
- Сонография. УЗИ параколостомической грыжи — быстрый и неинвазивный способ визуализации органов, которые находятся внутри грыжевого мешка. Методика помогает выявить осложнения — наличие воспалительного процесса и экссудата, спайки между петлями кишечника.
Лечение параколостомической грыжи
Консервативная терапия
Избежать оперативного лечения возможно при маленьких параколостомических грыжах, которые никак клинически не проявляются. Пациентам подбирают соответствующий калоприемник и детально объясняют особенности его использования. Рекомендуется ограничение физической активности, специальную диету для профилактики запоров. Больные подлежат регулярному диспансерному наблюдению у хирурга.
Хирургическое лечение
Абсолютными показаниями к операции служит наличие большой или гигантской параколостомической грыжи, клинических проявлений или осложнений. Хирурги определяют тактику оперативного вмешательства с учетом общего состояния больного и тяжести основного заболевания, по поводу которого накладывалась стома:
- Закрытие временной колостомы. Во время реконструктивной операции ликвидируется кишечная стома и восстанавливается анатомическая целостность кишечника. Вмешательство обеспечивает хорошие отдаленные результаты, возвращает больных к полноценной жизни.
- Реконструктивная операция. Зачастую в абдоминальной хирургии прибегают к герниопластике параколостомической грыжи с применением сетчатого протеза, поскольку такая операция имеет минимальный риск рецидива. Реже проводят иссечение грыжевого мешка и реконструкцию колостомы без пластики.
Прогноз и профилактика
Современные хирургические методики позволяют устранить негативные проявления параколостомической грыжи и значительно снижают вероятность рецидива. Сочетание оперативных и реабилитационных мероприятий улучшает качество жизни больных, поэтому прогноз благоприятный. Вызывают опасение ПКГ, развивающиеся на фоне опухолевого процесса, которые трудно поддаются лечению. Профилактика заключается в ликвидации производящих факторов риска.
Источник
Послеоперационные вентральные грыжи (ПВГ) образуются в области послеоперационного рубца и возникают у 3—10% больных после всех лапаротомий [3, 8]. Причины возникновения ПВГ разнообразны, наиболее часто (около 70%) они образуются после экстренных операций. Большое значение в возникновении ПВГ имеет состояние передней брюшной стенки (атрофия мышц, истончение апоневроза, фасций). Способствующими факторами являются ожирение, беременность вскоре после операции, ранняя физическая нагрузка [5]. Появление ПВГ ведет к снижению качества жизни больного и ограничению физической активности. У грыженосителей обычно наблюдается деформация живота, послеоперационные рубцы в значительной степени обезображивают переднюю брюшную стенку. Изменение внешнего вида живота накладывает отпечаток на характер человека, влияет на его личную жизнь, профессиональную и социальную функции [6].
Хирургическое лечение больных с ПВГ является сложной и до конца не решенной проблемой герниологии. Это обусловлено в первую очередь распространенностью заболевания и увеличением числа больных пожилого возраста с сопутствующими заболеваниями, такими как ожирение, атеросклероз, сахарный диабет и др., которые являются причиной выраженных трофических нарушений и ухудшают процессы регенерации в ране [2, 7].
Большое значение герниологи придают выбору материала для изготовления сетчатого протеза и совершенствованию хирургической техники [4]. Ежегодно в мире производится около 1 млн имплантаций сетчатых протезов, из них более 90% используют при лечении грыж брюшной стенки [8]. Применяемые в настоящий момент для укрепления грыжевых ворот полипропиленовые сетки обладают рядом положительных свойств: они служат каркасом для врастания соединительной ткани, ареактивны, неканцерогенны, долговечны, устойчивы к жидкостным средам организма и к инфекции [1, 3, 6]. Неудивительно, что за последние годы их использование получило довольно широкое распространение, известность и высоко оценены врачами и больными.
Изучены результаты лечения 23 больных с параколостомическими грыжами. Возраст больных колебался от 45 до 69 лет. Мужчин было 6, женщин — 17. Размер грыжевого выпячивания варьировал от 15 до 30 см (рис. 1). В 21 наблюдении ранее была произведена операция по поводу рака прямой кишки, больные получили в стационаре многокурсовую лучевую и химиотерапию. Двое были оперированы в экстренном порядке по поводу ножевого ранения брюшной полости с выведением двуствольной превентивной колостомы. В 20 наблюдениях выполнено ушивание колостомы и закрытие грыжевых ворот полипропиленовой сеткой по методике onlay без натяжения; 3 больным произведена операция закрытия грыжевых ворот местными тканями с применением полипропиленовой сетки по методике оnlay с реконструкцией колостомы вне имплантата.
 Рис. 1. Большая параколостомическая грыжа у больной Д., 69 лет.
Рис. 1. Большая параколостомическая грыжа у больной Д., 69 лет.
Сетка соткана из полипропиленовых нитей, плетение сетки снижает риск развития бактериальной инфекции и способствует прорастанию коллагеновых волокон. Сетка не рассасывается и не разрушается под действием ферментов, сохраняет свою прочность, целостность в течение всей жизни больного, обеспечивая постоянную поддержку передней брюшной стенки. Растяжимость в обоих направлениях позволяет сетке адаптироваться к различным нагрузкам, ее прочность на разрыв составляет 14 кг/см2.
Всем больным с ПВГ осуществляли комплексное обследование, включающее общие анализы крови и мочи, биохимическое исследование крови (определение содержания белка, билирубина, креатинина, мочевины, глюкозы, показателей свертываемости). Производили рентгеноскопию грудной клетки, ФЭГДС, УЗИ органов брюшной полости и малого таза, некоторым больным выполняли компьютерную томографию, исследование функции внешнего дыхания методом спирографии. Состояние гемодинамики определяли по показателям частоты пульса, АД, ЭКГ. Качество жизни больных оценивали с помощью опросника. При наличии сопутствующих заболеваний назначали консультацию смежных специалистов.
Предоперационная подготовка больных с ПВГ заключалась в профилактике резкого повышения внутрибрюшного давления, прежде всего в предупреждении пареза кишок, возникающего вследствие травмы при разъединении спаек и перемещении содержимого грыжевого мешка в брюшную полость. С учетом этого в комплексной предоперационной подготовке больных особое значение придавали максимально возможному очищению кишок и уменьшению их объема. Назначали бесшлаковую диету. Кроме того, в течение всего периода предоперационной подготовки назначали слабительные средства (фортранс), а также очистительные клизмы утром и вечером. Больным с ожирением III степени проводили курс лечения для снижения массы тела в отделении разгрузочной диетотерапии. Для адаптации дыхательной и сердечно-сосудистой систем к повышенному внутрибрюшному давлению применяли специальный комплекс лечебной и дыхательной гимнастики и бандажирование живота у больных с вправимой грыжей. Профилактика осложнений со стороны раны заключалась в санации очагов инфекции до операции, использовании перед операцией гигиенического душа. При наличии варикозной болезни вен нижних конечностей больных оперировали в эластичных бинтах для профилактики тромбоэмболии легочной артерии.
Все операции производили под эндотрахеальным наркозом, длительность хирургического вмешательства составила 1,5—2,5 ч. В 20 наблюдениях выполнена пластика брюшной стенки с одномоментным закрытием колостомы. В первую очередь закрывали колостому внебрюшинно. Затем повторно санировали операционную рану и переходили непосредственно к пластическому этапу операции. Реконструкцию передней брюшной стенки выполняли без натяжения с использованием полипропиленовой сетки в связи с истончением анатомических структур и наличием большого грыжевого дефекта. Моделирование имплантата проводили интраоперационно в соответствии с размером дефекта мягких тканей плюс 5 см сетки в каждую его сторону. Сетку фиксировали к окружающим тканям узловыми швами по периметру через 1—1,5 см полипропиленовой нитью. Подкожную клетчатку подшивали к эндопротезу для уменьшения полости над ним и оставляли дренажи по Редону на 3—5 сут.
В 3 наблюдениях пластика брюшной стенки произведена с реконструкцией колостомы. Операция была разделена на этапы. Первым этапом колостому ушивали, брюшную стенку над ней санировали. Вторым этапом производили срединную лапаротомию с ревизией органов брюшной полости. Содержимым грыжевого мешка были петли тонкой кишки и большой сальник, которые с техническими трудностями выделяли из грыжевого мешка со стороны брюшной полости и перемещали в брюшную полость. Практически только после этого можно было закончить мобилизацию колостомы. Грыжевой мешок резецировали, выполняли пластику грыжевых ворот местными тканями, поверх швов фиксировали по периметру сетку узловыми швами через 1—1,5 см полипропиленовой нитью. Кожный лоскут над протезом ушивали, в подкожную клетчатку устанавливали дренажи по Редону на 3—5 сут. Третьим этапом двуствольную колостому переводили в одноствольную. Показания к переводу были следующие: 1) наличие протяженной постлучевой стриктуры прямой кишки и анального канала; 2) укороченная петля сигмовидной кишки; 3) сведение риска гнойно-септических осложнений до минимума. Проксимальную культю выводили параректально в левом подреберье вне сетки. Переднюю брюшную стенку послойно восстанавливали (рис. 2).
 Рис. 2. Вид брюшной стенки через 8 лет после пластики местными тканями с применением полипропиленовой сетки по методике оnlay с реконструкцией колостомы вне имплантата у больной Н., 63 лет.
Рис. 2. Вид брюшной стенки через 8 лет после пластики местными тканями с применением полипропиленовой сетки по методике оnlay с реконструкцией колостомы вне имплантата у больной Н., 63 лет.
Послеоперационный период составил в среднем 11,5 сут. У 22 больных раны зажили первичным натяжением. У одной больной после реконструкции колостомы образовалась серома, которую вскрыли в нижнем углу послеоперационной раны.
Лечение в послеоперационном периоде было направлено на предупреждение сердечно-легочных расстройств, повышения внутрибрюшного давления, пареза кишок, тромбоэмболических осложнений и нагноения в области раны. Больных с большими и гигантскими грыжами после операции переводили в отделение интенсивной терапии. Для профилактики тромбоэмболических осложнений все больные получали антибиотики и антикоагулянты (клексан, фраксипарин) в день операции и в течение последующих 3—5 дней. Профилактика осложнений со стороны раны заключалась в инъекциях антибиотика из группы цефалоспоринов (такс-о-бид 1 г) за 2 ч до операции и ежедневно в течение 5 дней после нее.
Использовали дыхательную гимнастику, активный постельный режим 1—2 сут в палате интенсивной терапии. Физические нагрузки увеличивали с учетом индивидуальной переносимости.
При изучении результатов выполненных операций в сроки от 1 года до 9 лет рецидива ПВГ не отмечено.
Таким образом, пластика брюшной стенки с применением полипропиленовой сетки по методике оnlay является эффективным методом лечения при параколостомических послеоперационных вентральных грыжах как с закрытием колостомы, так и с реконструкцией колостомы вне имплантата.
При пластике параколостомических послеоперационных вентральных грыж, авторы выбрали Onlay-способ пластики грыжевого дефекта. В последнее время при больших послеоперационных вентральных грыжах среди хирургов имеется больше сторонников ненатяжной пластики полипропиленовыми сетками по способу Inlay и Sublay, в зависимости от локализации грыжи на передней брюшной стенке. Тем не менее, хорошие отдаленные результаты, полученные авторами, убедительно доказывают правильность выбора способа фиксации полипропиленовой сетки в месте выведения колостом.
Заключение члена редколлегии проф.
В.П. Сажина
Источник
