Параэзофагеальная грыжа и скользящая грыжа разница
Грыжа пищеводного отверстия диафрагмы (хиатальная грыжа) – это патологическое состояние, характеризующееся смещением в грудную полость через отверстие в диафрагме определенных внутренних органов из брюшной полости – верхней части желудка, нижнего (абдоминального) отдела пищевода, желчного пузыря, кардии желудка и петель тонкого кишечника.
Грыжа пищеводного отверстия диафрагмы — это нередко встречаемая болезнь, с которой тесно взаимосвязано другое заболевание — гастроэзофагеальная рефлюксная болезнь (ГЭРБ). Обе эти патологии являются достаточно распространенными заболеваниями.
В среднем, диафрагмальная грыжа встречаются у 5% всего населения нашей страны. При том факте, что данные заболевания могут приводить к серьезным осложнениям, а также довольно значимо снижают качество жизни пациентов, в аспектах его диагностики еще остаются нерешенные вопросы, особенно в нашей стране, где у врачей нередко бывает ограничен арсенал диагностических методик.
Актуальность проблемы подчеркивает, то что оперативному лечению диафрагмальной грыжи и ГЭРБ посвящен отдельный раздел, называемый антирефлюксной хирургией. Однако и консервативные методы лечения на сегодняшний день изучены достаточно подробно и тоже имеют место в лечении этих болезней. Актуальным вопросом является определение того момента, когда консервативное лечение неэффективно и заболевание следует лечить хирургически. Врачам амбулаторного звена важно осознавать, как вести таких пациентов без операции и после операции.
Чаще всего это связано с ослаблением френо-эзофагеальной связи из-за истончения эластичных волокон и повышения внутрибрюшного давления
Гастроэзофагеальная болезнь и стойких рефлюкс (заброс содержимого желудка в пищевод) связан с недостаточностью нижнего пищеводного сфинктера и высокая частота и/или длительность заброса содержимого желудка в пищевод. Все это происходит во время переходящего расслабления нижнего пищеводного сфинктера при которых антирефлюксный барьер между пищеводом и желудком исчезает на 10-15 секунд.
Это связано с высоким градиентом давления между желудком и пищеводом:
- у части больных из-за нарушения эвакуации из желудка;
- у другой части – из-за повышения внутрибрюшного давления.
Виды диафрагмальных грыж
Это заболевание чаще имеет приобретенный характер, но часто обусловлено наследственной предрасположенностью.
Грыжа пищеводного отверстия диафрагмы составляет 98% всех диафрагмальных грыж и занимает 2-3 место среди всех гастроэнтерологических болезней.
Врожденные грыжи обусловлены различными пороками внутриутробного развития плода, сопровождаются врожденным укорочением пищевода и достаточно часто сочетаются с эмбриональными пороками других органов и систем. Этот вид грыжи диагностируется сразу после рождения, и требуют незамедлительного хирургического вмешательства.
Приобретенная грыжа пищеводного отверстия развивается в связи с прогрессирующей слабостью, потерей эластичности, атрофией или дистрофическими изменениями связочного аппарата диафрагмы в области пищеводного отверстия.
Исходя из анатомических особенностей, грыжи пищеводного отверстия диафрагмы подразделяют:
- Скользящие.
- Параэзофагеальные.
- Смешанные.
В патологиях этого типа совмещаются проявления двух механизмов: параэзофагеального и аксиального.
Причины развития
Главной причиной формирования диафрагмальной грыжи являются инволютивные изменения связок пищеводного отверстия диафрагмы, поэтому чаще эта патология развивается у лиц пожилого возраста (от 50 до 70% у пациентов старше 65 лет), а также при патологиях с внезапным критическим и/или систематическим повышением внутрибрюшного давления:
- при тяжелом физическом труде с резкими наклонами или подъеме тяжестей;
- при патологиях ЖКТ (хронических запорах, метеоризме, хронических запорах), а также при заболеваниях, которые сопровождаются различными нарушениями моторики (гипермоторных дискинезиях, хроническом гастродуодените, язвенной болезни желудка);
- при беременности;
- при патологиях с выраженным хроническим кашлем (бронхиальной астмой, бронхоэктатической болезни, эмфиземе легких);
- при ожирении.
Предрасполагающими факторами при формировании диафрагмальной грыжи считаются:
- наследственная слабость связочного аппарата, предрасположенность к формированию грыж (бедренной, белой линии живота, паховых, пупочных);
- заболевания, связанные со слабостью соединительной ткани;
- избыточная масса тела;
- возраст более 50 лет;
- деформации грудной клетки;
- никотиновая зависимость;
- прием нестероидных противовоспалительных препаратов;
- травмы брюшной полости.
Симптомы грыжи пищеводного отверстия
У 50% пациентов протекает бессимптомно. Часто эту патологию неожиданно диагностируют при проведении эндоскопических обследований или рентгенографии органов грудной клетки.
Симптомы проявляются при присоединении гастроэзофагеального рефлюкса:
- пищеводные;
- внепищеводные.
Реже симптомы связаны с самой грыжей:
- кардиореспираторные – одышка, тахикардия, нарушения дыхания, цианоз в связи со смещением средостения, чаще после еды;
- схваткообразные боли в эпигастрии или за грудиной из-за повышения внутрибрюшного давления;
- признаки непроходимости кишечника.
Пищеводные симптомы:
- жжение и боль за грудиной, в эпигастрии (верхней части живота) или левом подреберье;
- изжога;
- отрыжка кислым или воздухом, может провоцировать кашель.
Признаки усиливаются после еды, в положении лежа или при наклонах.
Реже возникает чувство затруднения глотания (дисфагия).
Внепищеводные симптомы:
- Бронхолегочной синдром – хронический кашель, ухудшение течения бронхиальной астмы, легочной фиброз.
- Отоларингологический синдром – хронический рефлюкс-ларингит, першение в горле, осиплость/потеря голоса, сухой кашель, фарингит, синусит, рецидивирующий отит.
- Стоматологический – кариес, дентальные эрозии, реже афтозный стоматит.
Лечение диафрагмальной грыжи зависит от размера и течения заболевания – преимущественно используются консервативные методы лечения, но при осложненном течении грыжи и больших размерах используют хирургические методы.
Диагностика
Приоритетными методами диагностики при грыже пищеводного отверстия диафрагмы считаются:
- эзофагогастродуоденоскопия;
- рентгенография пищевода и желудка.
Также при необходимости применяют:
- манометрию пищевода;
- рН-импеданс-метрию;
- компьютерную томографию.
Длительная рН-импеданс-метрию – это “золотой стандарт” выявления патологического гастро-эзофагеального рефлюкса и регистрирует не только заброс кислого содержимого, но и любой жидкости или воздуха.
Осложнения
Основным осложнением ГПОД является рефлюкс-эзофагит. На фоне регулярного заброса желудочного содержимого (соляной кислоты и ферментов пищеварения) в просвет пищевода происходят воспалительные изменения пищеводной стенки, которые могут быть выражены в различной степени.
Длительное существование рефлюкс-эзофагита приводит к раковому перерождению стенки пищевода.
Лечение грыжи пищеводного отверстия диафрагмы
При первых проявлениях ГПОД лечение начинают с консервативных мероприятий. Чаще всего в клинике ГПОД на первый план выходят симптомы рефлюкс-эзофагита.
По этой причине показано консервативное лечение, направленное в первую очередь на устранение этих клинических проявлений. Прежде всего, это рациональный режим питания и диета, дополненная медикаментозной терапией.
Немедикаментозное лечение:
- Отказ от курения.
- Снижение массы тела.
- Избегать переедания.
- Прекращать прием пищи за 2 часа до сна.
- Приподнять изголовье кровати.
- Избегать повышения внутрибрюшного давления.
- Индивидуальные диетические рекомендации, особенно избегать продуктов, провоцирующих изжогу.
- Избегать препаратов, снижающих тонус сфинктера пищеводного отверстия.
Лекарственные препараты:
- антациды — блокируют соляную кислоту в желудочном соке;
- H2-антигистаминовые средства — уменьшают количество вырабатываемой соляной кислоты;
- ингибиторы протонного насоса — также снижают выработку соляной кислоты («Омез», «Омепразол», «Гастрозол», «Ранитидин», «Пантопразол»);
- прокинетики — улучшают состояние слизистой желудка и пищевода, оптимизируют их моторику, избавляют от болевых ощущений и тошноты («Мотилак», «Мотилиум», «Метоклопрамид», «Ганатон», «Итомед», «Тримебутин»).
- витамины группы В — ускоряют регенерацию тканей желудка.
Однако единственным радикальным и самым эффективным лечением, устраняющим причины и проявления ГПОД, является хирургическое лечение.
Операция показана и при отсутствии результата или при малой эффективности от проведённой консервативной лекарственной терапии более года.
Хирургическое лечение ГПОД — это низведение желудка в брюшную полость, ликвидация ворот грыжи и выполнение антирефлюксной операции.
Источник
Сб, 06/09/2014 – 14:39
#1
![]()
Не на сайте
Был на сайте: 3 года 5 месяцев назад
Зарегистрирован: 17.01.2012 – 08:49
Публикации: 285
R картина у них практически одна, кто нибудь может объяснить кратко и вкрадчиво.
Сб, 06/09/2014 – 21:00
#2
![]()
Не на сайте
Был на сайте: 2 часа 17 минут назад
Зарегистрирован: 28.09.2008 – 18:50
Публикации: 6339
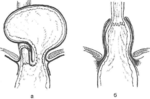
имхо: Очевидно вы имеете ввиду, в чём разница между аксиальными и параэозофагеальными грыжами пищеводного отверстия диафрагмы. Аксиальные (осевые ) грыжи пищеводного отверстия диафрагмы, характеризуются смещением грыжевого мешка по оси пищевода , при этом кардия расположена выше купола диафрагмы; при параэозофагеальных грыжах каридия находится на своём месте, при этом грыжевой мешок расположен рядом с пищеводом имеющим обычный ход.
P.S. На приведённой схеме аксальная грыжа обозначена как скользящаяя (она вероятно скользящаяя, в том смысле, что нефисированная, но по механизму формироваения, кончечно аксиальная ( осевая).
Сб, 06/09/2014 – 23:57
#3
![]()
Не на сайте
Был на сайте: 6 часов 32 минуты назад
Зарегистрирован: 25.11.2013 – 20:50
Публикации: 16013
“Слушай всех, прислушивайся к немногим, решай сам”.©
Вс, 07/09/2014 – 14:47
#4
![]()
Не на сайте
Был на сайте: 3 года 5 месяцев назад
Зарегистрирован: 17.01.2012 – 08:49
Публикации: 285
Спс. Получается диафрагмальная грыжа включает в себя параэзофагеальную, а не как самостоятельный вид. просто вот в чем вопрос, я уже несколько раз видел как мои коллеги пишут в заключении: параэзофагеальная грыжа стоит дифференцировать с диафрагмальной. то бишь они неправильно пишут?
с аксиальной мне все понятно.
Вс, 07/09/2014 – 15:40
#5
![]()
Не на сайте
Был на сайте: 6 часов 36 минут назад
Зарегистрирован: 20.12.2009 – 17:28
Публикации: 6950
Дмитрий86 wrote:
Спс. Получается диафрагмальная грыжа включает в себя параэзофагеальную, а не как самостоятельный вид. просто вот в чем вопрос, я уже несколько раз видел как мои коллеги пишут в заключении: параэзофагеальная грыжа стоит дифференцировать с диафрагмальной. то бишь они неправильно пишут?
с аксиальной мне все понятно.
То бишь…они просто до конца не разобрались…вот и весь сказ.
Основа – грыжа ПИЩЕВОДНОГО отверствия диафрагмы….а уж аксиальная она или параэзофагеальная – задача рентгенолога разобраться…ибо это весьма важно для оперирующего.
Вс, 07/09/2014 – 16:10
#6
![]()
Не на сайте
Был на сайте: 4 дня 17 часов назад
Зарегистрирован: 16.11.2008 – 22:16
Публикации: 14092
Дмитрий86 wrote:
параэзофагеальная грыжа стоит дифференцировать с диафрагмальной. то бишь они неправильно пишут?
Тнм более неясно, кому они адресуют пожелания дифференцировать.
Андрей Юрьевич
Пнд, 08/09/2014 – 10:55
#7
![]()
Не на сайте
Был на сайте: 3 года 5 месяцев назад
Зарегистрирован: 17.01.2012 – 08:49
Публикации: 285
все понял спс, терь буду смело писать параэзофагеальная и никаких дифф диагнозов
Пнд, 08/09/2014 – 18:43
#8
![]()
Не на сайте
Был на сайте: 4 дня 17 часов назад
Зарегистрирован: 16.11.2008 – 22:16
Публикации: 14092
Дмитрий86 wrote:
все понял спс, терь буду смело писать параэзофагеальная и никаких дифф диагнозов
Вот это меня и настораживает. А вы можете показать хотя бы одну такую грыжу из собственных наблюдений (или наблюдений коллег)?
Андрей Юрьевич
Пнд, 08/09/2014 – 21:23
#9
![]()
Не на сайте
Был на сайте: 6 часов 36 минут назад
Зарегистрирован: 20.12.2009 – 17:28
Публикации: 6950
Андрей Юрьевич wrote:
Дмитрий86 wrote:
все понял спс, терь буду смело писать параэзофагеальная и никаких дифф диагнозов
Вот это меня и настораживает. А вы можете показать хотя бы одну такую грыжу из собственных наблюдений (или наблюдений коллег)?
Очевидно Андрей Юрьевич намекает на ЭТО:
“Среди всех грыж ПОД аксиальная встречается в 98,6-99,3 % случаев, из которых кардиальные – в 95,9%, кардиофундальные – в 2,3 % и субтотальные – в 0,4 % случаев. Параэзофагеальные грыжи и “врожденный короткий пищевод” составляют 0,4-1,4 % и 0,3 % случаев соответственно.”
“Собственно параэзофагеальная грыжа характеризуется тем, что кардия не изменяет своего положения – остается фиксированной под диафрагмой, а тот или иной орган брюшной полости (например, дно и большая кривизна желудка) смещается в средостение рядом с пищеводом и появляется возможность их ущемления.
Параэзофагеальные грыжи встречаются очень редко. Б. В.Петровский и соавт. (1965 г.) выделяют следующие виды параэзофагеальных грыж:
I. параэзофагеальные ГПОД: фундальная; антральная; кишечная (тонкокишечная и толстокишечная); комбинированная кишечно-желудочная; сальниковая;
II. гигантские ГПОД: субтотальная желудочная; тотальная желудочная.”
Пример с Радиомеда
https://www.radiomed.ru/cases/nablyudenie-morozova-ai-fiksirovannaya-paraezofagealnaya-gryzha-pishchevodnogo-otverstiya-diafПример с Радиографии
Пример с Радиографии
https://radiographia.ru/node/3848
и в заключение….
Приложения:
Пнд, 08/09/2014 – 21:59
#10
![]()
Не на сайте
Был на сайте: 4 дня 17 часов назад
Зарегистрирован: 16.11.2008 – 22:16
Публикации: 14092
Именно так, Викто Григорьевич.
Андрей Юрьевич
Пнд, 08/09/2014 – 22:02
#11
![]()
Не на сайте
Был на сайте: 4 года 10 месяцев назад
Зарегистрирован: 24.10.2012 – 22:55
Публикации: 2915
Войти Зарегистрироваться
Источник
Грыжа пищеводного отверстия диафрагмы (ГПОД) — это патологическое состояние, при котором содержимое брюшной полости выходит в средостение через пищеводное отверстие диафрагмы [1].
Концепция ГПОД или хиатальной грыжи была разработана в 1951 г. Allison, который впервые обнаружил, что существует связь между наличием ГПОД и эзофагитом [2]. Действительно, при гастроэзофагеальной рефлюксной болезни (ГЭРБ) и ГПОД наблюдается множество схожих клинических симптомов, в том числе гастроэзофагеальный рефлюкс, который в случае ГПОД возникает из-за неадекватного сокращения волокон и молекулярных изменений в мышечных клетках диафрагмы, что, в свою очередь, препятствует работе нижнего пищеводного сфинктера и приводит к нарушению пищеводного клиренса [2].
Воздействие кислоты на пищевод индуцирует повреждение слизистой оболочки, а затем и трансмуральное повреждение, что может вызвать укорочение пищевода и тем самым сместить место пищеводно-желудочного перехода выше уровня пищеводного отверстия диафрагмы [2].
Еще одним важным фактором, который способствует развитию ГПОД, является нарушение работы фиксирующего аппарата пищевода. При частых рвотах, чрезмерном напряжении мышц передней брюшной стенки и повышенном внутрибрюшном давлении (ожирение, многоплодная беременность) может произойти ослабление френоэзофагеальной мембраны, дегенерация эластических тканей, расширение ножек диафрагмы с последующим формированием ГПОД.
Помимо перечисленных факторов, возникновению ГПОД способствуют:
- операции на пищеводе и желудке (эзофагокардиомиотомия, гастрэктомия);
- торакоабдоминальная аневризма аорты;
- нарушения костной системы, обусловленные декальцинацией и дегенерацией костной ткани;
- врожденные аномалии скелета, ЖКТ [25].
Существует международная классификация хиатальных грыж. По ней различают четыре типа ГПОД.
Грыжи I типа — это скользящие грыжи пищевода, где гастроэзофагеальное соединение смещается над диафрагмой. Желудок остается в своем обычном продольном положении [7], дно желудка локализуется ниже пищеводно-желудочного перехода.
Грыжи II типа — это чистые параэзофагеальные грыжи. Гастроэзофагеальное соединение остается в нормальном анатомическом положении, но часть дна желудка проходит через пищеводное отверстие диафрагмы.
Грыжи III типа представляют собой комбинацию типов I и II, когда через пищеводное отверстие диафрагмы выходят пищеводно-желудочное соединение и дно желудка.
Грыжи IV типа характеризуются наличием анатомический структуры, отличной от желудка, выходящей из брюшной полости через пищеводное отверстие в средостение (сальник, толстая/тонкая кишка).
Более 95 % ГПОД относятся к I типу; при этом встречаются и самые тяжелые эпизоды ГЭРБ, в т. ч. пищевод Барретта.
Помимо перечисленных типов хиатальных грыж, в зарубежной литературе можно встретить термин «гигантская параэзофагеальная грыжа» (giant paraesophageal hernia, GPEH). Тем не менее, четкого определения этот термин не имеет: одни специалисты говорят о том, что GPEH можно считать хиатальную грыжу, через которую вышло > 30 % желудка, другие же пишут, что к GPEH относятся грыжи с выходом > 50 % желудка в средостение [5].
В России наибольшей популярностью пользуется анатомо-рентгенологическая классификация ГПОД [3]:
- Скользящая (аксиальная, осевая) грыжа характеризуется тем, что абдоминальная часть пищевода, кардия и фундальная часть желудка могут через расширенное пищеводное отверстие диафрагмы свободно проникать в грудную полость и возвращаться обратно в брюшную (при перемене положения тела больного).
- Параэзофагеальная грыжа — конечная часть пищевода и кардия остаются под диафрагмой, но часть фундального отдела желудка проникает в грудную полость и располагается рядом с грудным отделом пищевода.
- Смешанный вариант грыжи — сочетание аксиальной и параэзофагеальной форм.
Зачастую ГПОД протекает бессимптомно, потому нередко является случайной находкой во время рентгенологического или эндоскопического исследований.
В случае клинически значимой ГПОД могут наблюдаться как пищеводные (отрыжка, изжога, одинофагия, тошнота, рвота), так и экстрапищеводные симптомы (фарингит/ ларингит, осиплость голоса, загрудинные боли, разрушение зубной эмали и др.) [4].
Диагноз хиатальной грыжи устанавливается инструментально. К основным методам диагностики ГПОД относятся:
- лучевые методы: рентгенография органов грудной клетки, рентгеноскопия пищеводно-желудочного перехода с использованием контрастного вещества per os, нативная компьютерная томография (КТ) органов грудной полости;
- эндоскопические методы: эзофагогастродуоденоскопия (ЭГДС), пищеводная манометрия, пищеводная pH-метрия [3].
На обычной рентгенограмме органов грудной клетки можно увидеть:
- ретрокардиальный уровень жидкости — характерный признак параэзофагеальной ГПОД;
- внутриорганный газ — если в средостение через хиатальную грыжу попали петли кишечника.
Рентгеноскопия пищеводно-желудочного перехода с пероральным использованием контрастного вещества информативна с точки зрения визуализации собственно пищеводно-желудочного перехода и его локализации относительно диафрагмы.
КТ полезна в неотложной ситуации для пациентов с подозрением на заворот содержимого параэзофагеальной грыжи или странгуляционную непроходимость.
ЭГДС необходима для оценки состояния слизистой пищевода, желудка и двенадцатиперстной кишки, а также для определения расположения желудка относительно пищевода.
Пищеводная манометрия необходима для оценки диафрагмальных ножек и расположения нижнего пищеводного сфинктера. Вместе с манометрией также проводится pH-метрия для уточнения факта наличия ГЭРБ и оценки ее тяжести.
NB! Стандартом диагностики является сочетание ЭГДС с рентгеноскопией пищеводно-желудочного перехода. Последнее можно выполнять и с барием, и с водорастворимым контрастом, однако последнего в случае ГПОД лучше избегать, т. к. такие пациенты имеют повышенный риск аспирации с исходом в аспирационный пневмонит [3].
При случайном выявлении хиатальной грыжи, т.е. при ее бессимптомном течении, никакого специфического лечения не требуется.
В ситуации, когда ГПОД выявляется на фоне существующего рефлюкс-эзофагита и умеренной ГЭРБ, необходимо консервативное лечение ГЭРБ, основу которого составляют изменение образа жизни и пищевых привычек, а также медикаментозная терапия (ингибиторы протонной помпы, антациды, опционально-эрадикационная терапия).
При наличии хиатальной грыжи в сочетании с ГЭРБ тяжелого течения, в т.ч. устойчивой к терапии, необходимо хирургическое лечение.
В случаях странгуляции грыжевого содержимого и/или явлений непроходимости — желудочной или кишечной — необходимо экстренное хирургическое вмешательство.
Оперативное устранение хиатальных грыж проводится под эндотрахеальным наркозом через лапароскопический доступ. Пациент находится в положении лежа на спине. В качестве профилактики венозных тромбоэмболических осложнений (ВТЭО) обязательно использование компрессионного трикотажа. Устанавливается мочевой катетер [2].
Первый (10 мм) троакар (А) устанавливается в околопупочной области выше и слева от пупка, примерно в 15 см от мечевидного отростка (рис.1) [4].
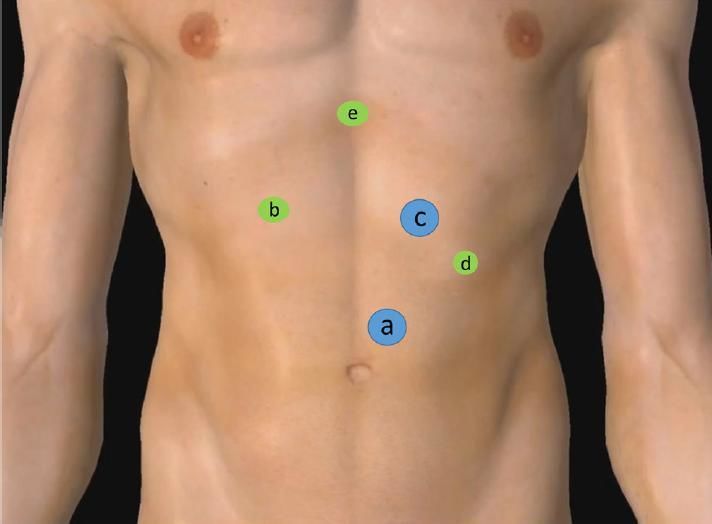
Рисунок 1 | Расположение троакаров. Зеленым цветом указываются троакары толщиной 5 мм, синим — троакары толщиной 10 и 12 мм.
Порт А отводится под лапароскоп (чаще всего — 30- или 45-градусная оптика), потому он должен быть расположен в описанном выше месте для полноценной визуализации верхнего этажа брюшной полости и средостения. Четыре других троакара устанавливаются под визуальным контролем со стороны брюшной полости в следующих местах:
- троакар толщиной 5 мм — для левой руки оператора (В) — на расстоянии 7–11 см от мечевидного отростка вдоль края правой реберной дуги;
- порт толщиной 12 мм — для правой руки оператора (C) — на расстоянии 12 см от мечевидного отростка вдоль края левой реберной дуги;
- порт толщиной 5 мм — для ассистента (D) — на расстоянии 5 см от правого порта хирурга вдоль левой реберной дуги;
- еще один порт толщиной 5 мм устанавливается отдельно чуть ниже мечевидного отростка (Е) (через него заводится ретрактор печени).
Несмотря на существование различных типов ГПОД, основные оперативные приемы и этапы актуальны во всех случаях.
Основными этапами хирургического лечения ГПОД являются [4]:
- приведение желудка и грыжевого мешка в интраабдоминальное положение;
- иссечение грыжевого мешка;
- достижение адекватной интраабдоминальной длины пищевода;
- закрытие пищеводного отверстия диафрагмы (крурорафия, в т.ч. с использованием сетчатых имплантатов [5]);
- антирефлюксные процедуры (различные виды фундопликации).
После хирургического лечения также необходимо проведение консервативной терапии (ингибиторы протонной помпы, симптоматическая терапия), а также последующая модификация образа жизни и соблюдение диеты (стол №1 с последующим расширением). Только в этом случае после хирургического лечения может быть достигнут благоприятный исход [6].
В случае систематического нарушения диеты, частого переедания, гиподинамии есть вероятность рецидива хиатальной грыжи, для устранения которого потребуется повторное хирургическое вмешательство [5].
Источники:
- Roman S., Kahrilas P. J. The diagnosis and management of hiatus hernia //bmj. – 2014.
- Yu H. X. et al. Esophageal hiatal hernia: risk, diagnosis and management //Expert review of gastroenterology & hepatology. – 2018.
- Затевахин И. И. и др. Абдоминальная хирургия. – 2016. – С. 410-412.
- Siegal S. R., Dolan J. P., Hunter J. G. Modern diagnosis and treatment of hiatal hernias //Langenbeck’s archives of surgery. – 2017.
- Dallemagne B. et al. Treatment of giant paraesophageal hernia: pro laparoscopic approach //Hernia. – 2018.
- Kohn G. P. et al. Guidelines for the management of hiatal hernia //Surgical endoscopy. – 2013.
Источник
