Остеохондроз шейного отдела с грыжами дисков

В большинстве случаев причиной болей в шейном отделе позвоночника является остеохондроз или межпозвоночные грыжи. Как отличить остеохондроз от грыжи, если заболевания имеют схожую симптоматику: болезненность в шее, между лопаток, онемение ноги или руки. Поставить правильный диагноз помогут инструментальные и клинические исследования, а также особенности протекания каждой из болезней.
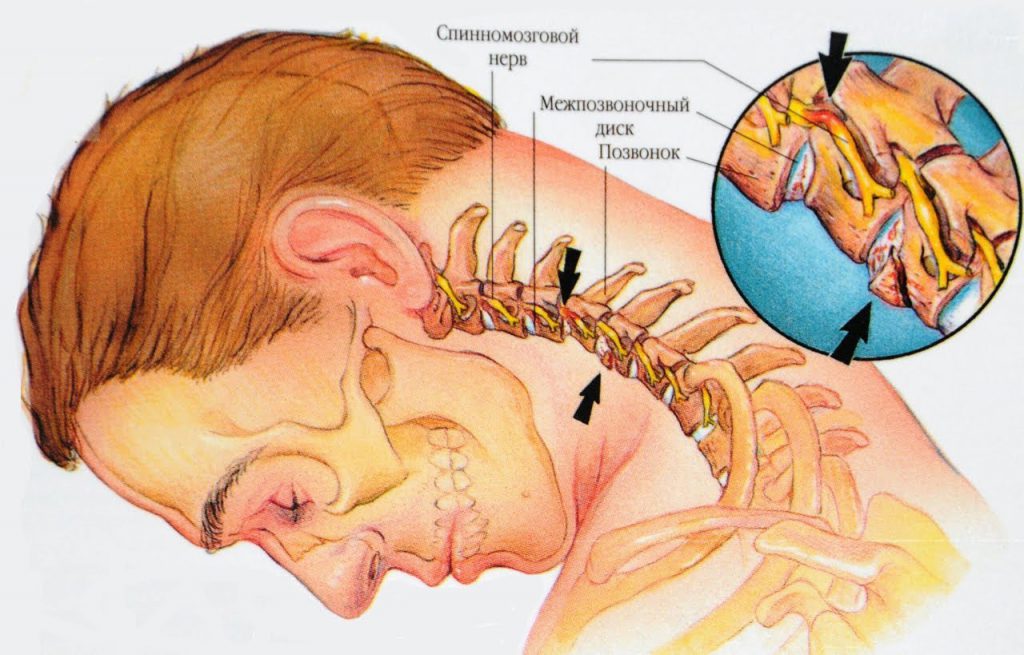
Шейный остеохондроз: клиническая картина и причины возникновения
Остеохондроз представляет собой заболевание дегенеративно-дистрофического характера, при котором происходит поражение дисков позвоночного столба и прилегающих к ним сочленений. Остеохондроз позвоночника классифицируют на шейный, грудной, крестцовый и поясничный в зависимости от локализации патологического процесса. Нарушение метаболизма приводит к деформации межпозвоночных дисков и снижению их эластичности. Расстояние между позвонками сокращается, нервные окончания спинного мозга сдавливаются.
В результате проявляются такие симптомы остеохондроза как:
- фибромиалгия (мышечно-скелетная боль) в руках и шее;
- снижение подвижности;
- мигрень;
- скачки АД (артериального давления);
- хроническая усталость;
- затрудненное дыхание;
- нарушение осанки.
Особенности протекания остеохондроза шейного отдела позвоночника можно узнать из видео.
Главная причина возникновения остеохондроза – неравномерная нагрузка на позвоночный столб. Спровоцировать ее могут «сидячая» работа, ожирение, длительное нахождение в статичной позе.
В группе риска пациенты с плоскостопием или слабыми мышцами спины, а также женщины, предпочитающие туфли на шпильке. Кроме повышенной нагрузки на позвоночник спровоцировать остеохондроз может:
- нарушение метаболизма;
- эндокринные болезни;
- нехватка витамина В, С и D;
- травмы позвоночника.
Обычно первые симптомы проявляются в 25-27 лет, но пациенты не обращают на них внимания. Поэтому диагностируют патологию в 35-40 лет, когда патологический процесс начинает прогрессировать.
Грыжа шейного отдела: симптоматика и провоцирующие факторы
Межпозвоночная грыжа – результат прогрессирования остеохондроза, при котором происходит дегенеративные изменения фиброзного кольца, именуемые протрузией: замена фиброзной ткани на рубцовую, не обладающую необходимой прочностью и эластичностью. Постепенно рубцевание приводит к ослаблению фиброзного кольца и его разрыву, на месте которого образуется грыжа.
Кроме остеохондроза спровоцировать появление грыжи шейного отдела позвоночника могут:
- спондилез;
- спондилартроз;
- травмы позвоночника.
Отличия грыжи от остеохондроза в особенности симптоматики:
- Пациента беспокоит приступообразная боль в задней части шеи, которая усиливается при поворотах головы или чихании.
- Отнимается или немеет рука при защемлении нервных окончаний спинного мозга.
- Наблюдаются частые головокружения.
- Нарушаются координация и походка.
- Ухудшается память.
Разновидностью патологии является грыжа Шморля – проваливание хрящевой ткани диска в губчатую ткань верхнего или нижнего позвонка. Такое заболевание протекает бессимптомно и определяют его при проведении рентгенологического исследования.
Отсутствие адекватной терапии может привести к ущемлению спинного мозга, проявляющемуся дыхательным параличом, спастическим параличом нижних конечностей и предплечий. Такое состояние требует немедленной госпитализации пациента, так как представляет опасность для жизни.
Остеохондроз и грыжа: общие признаки и отличительные особенности
Грыжа является осложнением остеохондроза шейного отдела позвоночника, поэтому заболевания имеют схожую клиническую картину и общие причины возникновения. Распознать образование можно по более яркой симптоматике – пациента мучают постоянные сильные боли, нарушается походка, ухудшается общее самочувствие. Эти признаки позволяют врачу заподозрить переход остеохондроза на новую стадию и появление межпозвоночных грыж.
Поставить окончательный диагноз позволяют инструментальные и клинические методы исследования, общие для обоих патологий.
Методы диагностики
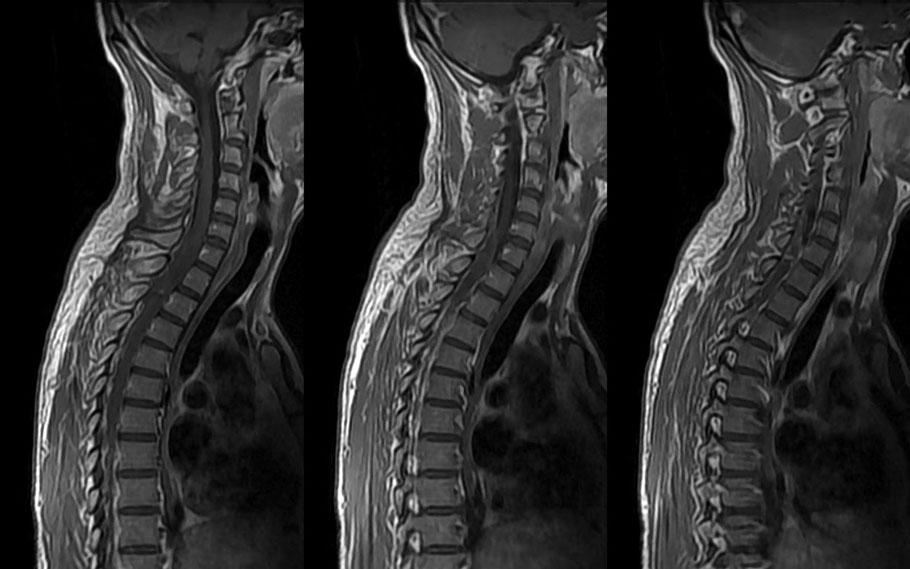
Не стоит заниматься самодиагностикой. Патологии позвоночника требуют консультации у врача хирурга или ортопеда. Врач проводит первичный осмотр, собирает анамнез имеющихся у пациента хронических заболеваний и направляет на:
- УЗИ сосудов шеи;
- МРТ (магнитно-резонансную томографию) шейного отдела;
- КТ (компьютерную томографию).
Клинические анализы крови и мочи не информативны при болезнях позвоночника, но позволяют подтвердить или исключить наличие воспалительного процесса.
Лечение
Лечение болезней позвоночника – комплексное. А количество терапевтических мероприятий зависит от стадии патологии. Чем раньше выявлено заболевание, тем легче с ним справиться.
Общие принципы терапии
Терапия патологий направлена на устранение болезненности. Для этого назначают:
- НПВС (нестероидные противовоспалительные средства);
- обезболивающие препараты местного или системного воздействия.
Восстановить метаболизм в хрящевой ткани диска помогают хондопротекторы. Популярным средством лечения остеохондроза шеи является препарат Дона, он стимулирует регенерацию хряща и устраняет воспалительный и деструктивный процесс в сочленении.
Если патология прогрессирует, дополнительно назначают миорелаксанты для снятия мышечного спазма. Сильные болевые приступы при грыжах устраняют при помощи новокаиновой блокады.
В дополнение к медикаментозному лечению показана физиотерапия:
- электрофорез;
- массаж шариками су джок;
- магнитолечение;
- применение лазера и ультразвука;
- аппликации с лечебной грязью.
Массаж, мануальная терапия и физиопроцедуры разрешается использовать только во время ремиссии. В противном случае они могут спровоцировать прогрессирование патологии.
Йога и лечебная гимнастика позволяют ускорить процесс выздоровления. Спортивные методики направлены на восстановление двигательной активности, активизации кровообращения в пораженном участке позвоночника. Все упражнения выполняют в щадящем режиме с минимальной нагрузкой на позвоночный столб. Под запретом резкие повороты и наклоны, которые могут повредить капсулу межпозвоночного диска и привести к резкому ухудшению самочувствия пациента.
Особенности лечения межпозвоночных грыж
Разница в терапии остеохондроза и грыжи шейного отдела позвоночника в том, что в первом случае достаточно консервативного лечения, а грыжи, сопровождающиеся сильным болевым или миелопатическим синдромом, требуют оперативного вмешательства.
Все операции по устранению межпозвоночных грыж классифицируют на:
- Переднюю цервикальную дискэктомию, при которой хирург производит надрез до 4 см на передней части шеи, через который удаляется межпозвоночный диск, заменяя его костной тканью. Спустя короткое время позвонки срастаются. Для усиления прооперированного участка позвоночника может устанавливаться титановая пластина.
- Передняя дискэктомия с искусственным кейджем. Операция аналогична предыдущей, но вместо фрагмента костной ткани устанавливается специальная вставка – кейдж.
- Установка импланта межпозвоночного диска. Искусственный протез, установленный на месте удаленного диска, соответствует функциональности сочленения, что позволяет сохранить подвижность сегмента, минимизировав риск возникновения грыжи соседних дисков.
Возможные осложнения
При соблюдении схемы лечения, назначенной врачом, консервативная терапия практически не вызывает осложнений. А вот риск неблагоприятных последствий при хирургическом вмешательстве сохраняется всегда. Возможны такие проблемы:
- травматизация кровеносных сосудов, трахеи или пищевода;
- повреждение голосовых связок;
- не срастание прооперированных позвонков;
- повреждение корешка нерва спинного мозга;
- попадание инфекции в цереброспинальную жидкость.
Ответы на вопросы
Влияет ли остеохондроз на продолжительность жизни?
Нет, но качество жизни и двигательная активность резко снижается.
Могут ли грыжи привести к параличу?
Да, защемление корешков нерва спинного мозга может стать причиной паралича нижних конечностей.
Влияет ли остеохондроз на беременность?
Да, заболевание осложняет процесс вынашивания малыша. Чтобы этого избежать, женщина должна укрепить мышечный корсет при планировании беременности. В этом поможет плавание, йога, спортивная ходьба.
Заключение
Заболевания позвоночника – не приговор. Они даже не являются основанием для освобождения от службы в армии. Хрящевая ткань способна к регенерации, поэтому болезни хорошо поддаются лечению. Самостоятельно отличить остеохондроз от грыжи позвоночника очень сложно, в связи с чем при появлении дискомфорта следует обратиться к врачу и строго соблюдать все его рекомендации. Это позволит быстро справиться с недугом и предотвратить развитие опасных осложнений.
Источник
Межпозвонковая грыжа — осложнение остеохондроза, в шейном отделе оно возникает в 8% всех случаев. Его особенностью является медленное развитие и внезапное обострение. При этом неявный дискомфорт и периодические боли сменяются резкими прострелами. Грыжа говорит о разрыве целостности фиброзного кольца диска и выпадении пульпы ядра в спинномозговой канал. Она проявляется чаще всего после 45-55 лет и может приводить к инвалидности.
Особенности заболевания
В начале своего развития грыжа особо себя не проявляет, специфических симптомов у нее нет. Человек жалуется на неприятные ощущения в шее, при поворотах головы ощущается хруст. Это уже тот сигнал, когда следует обследоваться. Также становится трудно дотронуться подбородком до груди при опускании головы. В последствии боли становятся острыми и спонтанными. Симптоматика нарастает, локализация боли зависит от того, в каком промежутке между семи шейных позвонков находится грыжа.
СПРАВКА. Если выпавшая пульпа защемлена, возможен резкий прострел с отдачей в руку или плечо. Провокаторами боли становятся подъем тяжестей, травмы, ожирение, старение.
Типичные общие жалобы при грыже ШОХ:
- головные боли, головокружение, онемение темени и затылка;
- ограниченность движений;
- скачки артериального давления;
- нарушение осанки;
- боли в спине;
- шум в ушах;
- ухудшение зрения;
- парестезии языка;
- похудение одной из конечностей.

Защемления нервов или артерий в шее могут стать источниками головной боли.
Клиническая картина от места локализации:
- Грыжа между 1 и 2 шейным позвонком – бессонница, эмоциональная лабильность, проблема с координацией, небольшое головокружение и шум в ушах, боли с одной стороны головы.
- 2 и 3 позвонок — мурашки в области темени, неустойчивость настроения, потливость головы и шеи, ухудшение вкусовых восприятий, панические атаки.
- 3 и 4 позвонок – здесь проходят нервные волокна к ушам, зубам и щекам. Нередко они грыжей защемляются. На фоне этого идет ухудшение слуха, зрения и обоняния.
- 4-5 позвонки — проблемы с мимическими мышцами, учащение патологий носа и ушей. При этом трудно согнуть шею, поднять руку, болит предплечье.
- 5-6 позвонки — здесь проходит пучок нервных волокон в глотку и голосовые связки, поэтому отмечают хриплость голоса, ощущение инородного тела в глотке, склонность к ангинам, боли в запястье, дрожание рук, онемение в предплечье.
- 6-7 позвонки — слабость и покалывание в трицепсе, хронический кашель, одышка и сиплость голоса.
- 7 шейный и 1 грудной — проблемы с щитовидной железой и парестезии в мизинце, возможны бурсит или артрит рук, частые бронхиты. Ухудшается мелкая моторика, снижается чувствительность кожи рук, они становятся ватными.
Медикаментозное лечение
Лечением остеохондрозов и грыж на первом этапе занимается невролог. Консервативная терапия проводится в течение 6 месяцев. При неэффективности показано хирургическое вмешательство.
Цели консервативного лечения:
- устранение болевых проявлений и спазма мышц;
- ликвидация воспаления;
- улучшение микроциркуляции.

Сирдалуд расслабляет мышце шеи и оказывает обезболивающий эффект.
Лечить грыжу позвоночника принято препаратами:
- НПВС. Снимают одновременно отек, боли и воспаление. В первые дни нестероидными назначают в виде уколов: Денебол, Диклофенак, Кетанол, Индометацин. Далее уже таблетки: Нимесил, Мовалис, Ибупрофен.
- Миорелаксанты. Снимают спазмы мышц и устранение болей: Сирдалуд, Мидокалм, Тизалуд.
- Анальгетики. Применяются для уменьшения болей. Хорошо себя зарекомендовали Трамадол, Оксадол, Амбене, Аркоксиа.
- Хондропротекторы. Используются для подпитывания диска: Хондроитин, Структум, Дона.
- Дополняется общее лечение местным: нестероидными мазями — Вольтарен, Диклофенак, Ибупрофен, Бутадион, Фастум гель, Финалгон, Апизатрон. Для усиления эффекта можно попробовать аппликации с любой мазью и добавлением Димексида. Этот препарат позволяет глубже проникнуть мази в кожу и сам обладает противовоспалительным и болеутоляющим действием.
- При сильных болях практикуются новокаиновые блокады, анестетики могут сочетаться с нестероидными или глюкокортикоидами.
- Лечение грыжи шейного отдела позвоночника требует обязательного назначения витаминов: B, E, D, C, A.

Хондроитин — хондропротектор, который помогает остановить дегенеративные явления при шейном остеохондрозе.
Физиотерапия при грыже
Физиотерапевтические методы должны быть направлены на вытяжение больной шеи. Такое лечение начинают после стихания острых проявлений – обычно это происходит через 2-3 недели после начала медикаментозного лечения. В это время острота воспаления уже стихает. Дополнительное воздействие физиопроцедур позволит избежать рецидивов обострений клинической симптоматики.
Путем физиотерапии достигаются следующие эффекты:
- устранение болевых ощущений;
- снятие воспаления и спазма мышц;
- уменьшение отечности;
- нормализация тонуса мускулатуры;
- ускорение восстановления чувствительности и регенерации в тканях.
Среди методов можно отметить:
- Массаж (классический и точечный) – назначается на последнем этапе, когда речь идет уже о реабилитации. Проводиться он должен квалифицированным массажистом. Позволяет расслабиться скованным мышцам, снять боли в них и улучшить кровоток.
- Мануальная терапия – роль квалифицированного специалиста здесь особенно важна. Если его нет, мануальное лечение лучше заменить другим.
Помимо вышеперечисленного показаны следующие процедуры:
- аппликации;
- парафинотерапия электрофорез (ионофорез) с применением определенных лекарственных препаратов;
- ультразвуковое лечение;
- КВЧ-терапия;
- лечение грязями (пелоидотерапия);
- фонофорез;
- магнитотерапия;
- лазеротерапия;
- УВТ (ударно-волновая терапия) — применение акустических ударных волн невысокой мощности.
- гирудотерапия;
- ЛФК;
- иглоукалывание;
- ношение ортезов;
- йога;
- кинезиотерапия;
- тейпирование спины специальным хлопковым эластичным пластырем;
- вытяжение петлей Глиссона и пр.

Йога при шейном остеохондрозе обладает профилактическими свойствами — снятие спазмов, расслабление и укрепление мышц шеи.
Иглоукалывание
Такая процедура является подвидом физиотерапии и оказывает хорошее противовоспалительное действие, так как способствует выбросу в кровь кортизола. Суть лечения заключается в воздействии на особые активные точки на коже посредством их раздражения. Через них сигнал поступает к внутренним органам и системам.
В результате воздействия приток крови к пораженному участку усиливается, а, значит, улучшается питание и уменьшается воспаленная отечность. Стимулируется выработка собственных эндорфинов с анальгезирующими свойствами. Скрытые возможности организма иглотерапия усиливает и защемленные нервы высвобождаются.
Ортопедические воротники
Ношение ортезов (воротники Шанца) в течение определенного периода при лечении шейного остеохондроза обязательно. Это необходимо по той причине, что позвонки принимают в это время свое правильное анатомическое расположение и не подвергаются травмам. На период сна воротник не снимается.
Отзывы о воротниках исключительно положительные. Улучшение общего самочувствия заметно сразу. Уходят боли, спазмы, отеки в руках и шее. Подбор воротника индивидуален.
Важно! Долго носить ортезы нельзя, потому что возникает атрофия мышц.
Хирургическое лечение
В лечении остеохондрозов обычно помогает консервативное лечение — пусть и медленно, а при грыже чаще всего приходится уповать на хирургию. Консервативное лечение продолжается максимально на протяжении 12 недель, после чего уже должны быть результаты. Отсутствие положительной динамики указывает на необходимость радикального вмешательства, то есть необходимо поврежденный диск удалить. Другое показание к операции — большой размер грыжевого выпячивания, появление неврологической симптоматики с нарушением функции органов, например, непроизвольность мочеиспускания, наличие миелопатии (повреждение самого спинного мозга), ухудшение мозгового кровообращения, угроза инсульта в результате этого.

Хирургическое вмешательство, при шейном остеохондрозе, проводится лишь в 5% случаев. Операция имеет множество рисков и возможных осложнений.
Способов оперативного вмешательства достаточно много и выбор остается за врачом:
- Передняя дискэктомия совместно с остеосинтезом — вначале спереди шеи делают разрез в 4 см. Далее поэтапно отслаивают сосуды, мышцы и нервы. Открывают доступ к позвоночнику. Пострадавший диск, который стал причиной сдавления, удаляют. После этого на его месте остается полость, которую заполняют специальной костной массой. В дальнейшем она просто сращивает между собой позвонки. Для сохранения подвижности иногда устанавливают искусственный диск.
- Установка импланта межпозвоночного диска — искусственный протез, установленный на месте удаленного диска, соответствует функциональности сочленения, что позволяет сохранить подвижность сегмента, минимизировав риск возникновения грыжи соседних дисков. Или для усиления прооперированного участка позвоночника может устанавливаться титановая пластина.
- Передняя дискэктомия с искусственным кейджем — операция аналогична предыдущей, но вместо фрагмента костной ткани устанавливается специальная вставка – кейдж. Он представляет собой некое подобие шайбы, имеющей полость для заполнения остеоиндуктивным материалом.
- Дискэктомия микроэндоскопическим методом — производится микроскопический надрез. Часто для этого метода делают надрез с задней стороны шеи. В дальнейшем действия хирурга заключены в удалении частями поврежденного диска.
- Задняя дискэктомия – применяется редко. Поскольку необходимо делать полноценный надрез сзади, а это часто оборачивается осложнениями с повреждениями проходящих здесь нервных волокон.
Профилактика в домашних условиях
Предупредить межпозвонковую грыжу шейного отдела позвоночника полностью при органических заболеваниях практически невозможно, но зато можно свести к минимуму риск ее возникновения. Для этого нужно свести к минимуму все возможные факторы риска.
Итак, профилактика требует соблюдения следующих правил:
- держать осанку;
- не перегружать нагрузками позвоночник;
- поднимать тяжести правильно;
- при длительных статических нагрузках шею почаще ее разминать;
- следить за своими неудобными позами;
- правильно организовать сон – ортопедический матрас и маленькая подушка.

Правильное положение тела при сидячей работе — залог здоровья ваших суставов.
Важно! Шейный остеохондроз жизнь, конечно, не укоротит, но снизить ее качество он очень даже может. Поэтому не откладывайте визит к врачу.
Видео с упражнениями при грыже в шейном отделе позвоночника
Остеохондроз, несмотря на свое причисление к разряду неизлечимых патологий, все-таки терапии поддается. При его диагностировании даже не освобождают от армии. Но самостоятельность лечения исключается.
После выявления четкой локализации грыжи на начальных ее стадиях развития результаты лечения достигаются прекрасные. Самостоятельно найти у себя грыжу позвоночника, конечно, невозможно, как минимум, для этого нужен рентген. После диагностики все предписания врача должны соблюдаться неукоснительно.
Источник
