Операция грыжи позвоночника седалищного нерва
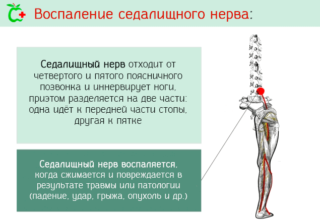
Защемление или воспаление седалищного нерва вызывает острую боль в пояснице, распространяющуюся вниз по задней поверхности ноги. У пациентов возникает онемение в конечности, трудности со сгибанием коленного сустава, появляется хромота. Боль усиливается при движении, кашле, смехе.
Причины и методы лечения
 Основными причинами невропатии являются:
Основными причинами невропатии являются:
- спазм грушевидной мышцы;
- поясничный стеноз (сужение позвоночного канала);
- компрессия межпозвонковой грыжей;
- спондилез, образование остеофитов;
- опухоли;
- инфекционные процессы и эндокринные расстройства в организме.
Лечение невропатии начинается с консервативной терапии. Пациентам назначают противовоспалительные таблетки и мази, новокаиновую блокаду, миорелаксанты, прижигание седалищного нерва, физиотерапию и ЛФК. Продолжительное лечение ишиаса не всегда оказывается эффективным. При отсутствии положительных результатов консервативной терапии прибегают к оперативному вмешательству.
Показания и противопоказания к проведению операции
Безрезультатное лечение консервативными методами приводит к хроническому болевому синдрому. У пациента существенно снижается уровень жизни, появляется депрессия. Подвижность конечности ограничивается, при тяжелых приступах пропадает полностью. Показаниями к операции являются:
- неэффективность консервативной терапии, проводимой в течение 6-12 недель;
- нарушения функционирования органов малого таза (мочевого пузыря, кишечника);
- хроническая острая боль в конечности;
- прогрессирующая слабость в ногах;
- остеохондроз;
- спондилоартроз;
- стеноз позвоночного канала.
Технологические разработки медицины обеспечили эндоскопический доступ к оперируемой области. Среди предлагаемых современных методик — использование лазера и радиочастотного излучения. Любой вид хирургического вмешательства является серьезной нагрузкой для организма, поэтому показан не всем пациентам.
 Противопоказания:
Противопоказания:
- нарушение свертываемости крови;
- беременность;
- патологии сердечно-сосудистой системы;
- обострение язвенной болезни;
- психические расстройства (при проведении лазерной дискэктомии);
- инфекционно-воспалительные процессы в организме.
Хирургическое лечение устраняет причину, вызвавшую невропатию, предотвращает рецидив ишиаса в будущем. Результатом операции является снятие компрессии на седалищный нерв.
Виды операций при ишиасе и техника выполнения
При ущемлении седалищного нерва пациенту могут быть предложены различные техники проведения хирургического вмешательства. Оптимальный метод подбирается с учетом индивидуальных особенностей человека, причин развития проблемы и степени поражения.
К основным методам хирургического вмешательства, показанным при ишиасе, относятся:
- Микродискэктомия – удаление пораженного диска вместе с грыжей через небольшой надрез длиной 2-3 см. Хирург использует операционный микроскоп для изучения нервных корешков. Вырезание выпячивающейся грыжи происходит специальными инструментами. Во время процедуры связки и мышцы не затрагиваются. Операция проходит под общей анестезией. Время работы хирурга не превышает 30 минут, а пребывание пациента в стационаре четырех дней. Показатель эффективности составляет 90%, у незначительного количества пациентов наблюдается рецидив патологии.
- Фасетэктомия – вырезание фасеточных суставов. Процедура открывает доступ к спинномозговому каналу. Выполняется под общим наркозом.
- Пункционная лазерная дискэктомия – пациент лежит на боку, операция проводится под местным обезболиванием. Для пункции диска применяются специальные иглы. Их положение контролирует рентген аппарат. Лазерная вапоризация (удаление тканей) проводится ниодимовым ИАГ-лазером. В отличие от более ранней методики — открытой дискэктомии — не требуется выполнение разреза. Пункции показаны при небольшом диаметре грыжи, они выполняются через проколы кожи. Время процедуры 20-45 минут.
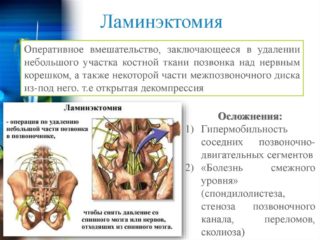
- Ламинэктомия – иссечение дужки позвонка над нервным корешком. Освобожденное пространство способствует восстановлению кровоснабжения. Процедура связана с разрезанием и раздвиганием тканей и мышц, мешающих доступу к позвоночнику. Длина надреза составляет 4-10 см, после окончания манипуляций ткани послойно сшиваются. Продолжительность ламинэктомии — 1-3 часа. В процессе хирургического вмешательства происходит удаление грыжи, остеофитов и других образований, сдавливающих нерв. Операция не рекомендуется при возможности проведения другого вмешательства, являющего менее инвазивным.
- Перкутанная автоматизированная дискэктомия – эндоскопическая техника отличается минимально инвазивным доступом. Операция проводится с помощью специального аппарата. Она показана при выпячивании диска в полость спинного мозга.
- Радиочастотная термальная аннулопластика – воздействие на межпозвоночный диск происходит с помощью высокой температуры. Ее производит ток высокой частоты. Метод заключается в заваривании дефектов и уплотнении фиброзного кольца. Процедура отличается коротким периодом реабилитации и не оставляет следов на теле пациента.
Хирургическое вмешательство при защемлении седалищного нерва позволяет быстро избавиться от боли, вернуться к нормальному образу жизни.
Операции, связанные с невропатией, отличаются высоким риском повреждения спинномозговых корешков. Впоследствии боль может усилиться. В некоторых случаях возникает нестабильность позвонка, двигательные расстройства. К операционным осложнениям относится инфицирование раны, кровотечение.
Реабилитационный период
 Продолжительность восстановления после проведенной операции зависит от типа хирургического вмешательства. Пациенту назначают препараты для восстановления кровообращения, анальгетики, профилактическую терапию антибиотиками. Для предотвращения тромбоза рекомендуется ношение компрессионных чулок. Вставание с кровати происходит спустя несколько часов, в некоторых случаях через сутки.
Продолжительность восстановления после проведенной операции зависит от типа хирургического вмешательства. Пациенту назначают препараты для восстановления кровообращения, анальгетики, профилактическую терапию антибиотиками. Для предотвращения тромбоза рекомендуется ношение компрессионных чулок. Вставание с кровати происходит спустя несколько часов, в некоторых случаях через сутки.
Пациентам в период реабилитации показаны физиотерапевтические процедуры и лечебная гимнастика. Запрещается подъем тяжестей. Для поддержания позвоночника и скорейшей регенерации тканей врачи советуют ношение ортопедического корсета. После проведения микродискэктомии к физическому труду приступают через 2-3 недели.
Отзывы пациентов
Хирургическое лечение ишиаса — это один из случаев, когда врач только рекомендует операцию, а решение принимает пациент. Перед процедурой он получает полную информацию о возможных негативных последствиях и неблагоприятном исходе. На хирургическое вмешательство идут больные, которые не имеют возможности и желания заниматься продолжительным консервативным лечением, сочетающим постельный режим и введение стероидных препаратов. Существующие малоинвазивные хирургические методы, использование лазера вместо скальпеля сокращают период реабилитации и снижают риски появления осложнений. По отзывам об операции при защемлении седалищного нерва пациенты быстро восстанавливаются. У них начинается новый этап в жизни, без постоянного болевого синдрома.
Источник
Седалищный нерв, начинаясь в поясничном отделе позвоночника, проходит, разветвляясь, по всей длине ноги и достигает пальцев и пятки. Защемление седалищного нерва – это одно из часто возникающих состояний на фоне остеохондроза поясничного отдела позвоночника.
Отсутствие своевременно принятых мер способно привести к развитию хронического болевого синдрома и осложнений, связанных с нарушениями функции седалищного нерва.
1
Чем защемляется седалищный нерв?
Схематичное изображение грыжи межпозвонкового диска, вызывающей ущемление седалищного нерва
Характер проявления заболевания зависит от причины, приведшей к патологическому состоянию седалищного нерва:
Причина | Характерные черты клинической картины |
Грыжа межпозвонкового диска | Симптомы развиваются остро: боль сопровождается онемением, локализованным в зоне ветвления седалищного нерва. Рентгенограмма может отразить смещение позвонков. Магнитно-резонансная томограмма визуализирует грыжевое выпячивание межпозвонкового хрящевого диска |
Сдавление напряженными мышцами или отечными мягкими тканями | Симптомы могут развиваться на протяжении нескольких дней, постепенно прогрессируя. Возникновению болезненности предшествует:
Возникновение такого нарушения возможно, например, во время беременности у женщин, особенно на поздних сроках, когда нагрузка на пояснично-крестцовый отдел прогрессивно возрастает |
Сдавление седалищного нерва костным отломком при переломе тела позвонка или одного из его отростков | Характерно острое начало, которому предшествует травма в поясничной области позвоночника. Диагноз подтверждается рентгенологически |
Сдавление метастазом | Болевой синдром, сопутствующие ему парестезии и другая симптоматика развиваются постепенно. Предположить наличие метастазов можно, основываясь на анамнестических данных. Рентгенологический диагноз подтверждается в случае сопутствующей деструкции позвонка или его отростков |
Перелом позвонка с отломками, способными сдавить нервный корешок
Упражнения для позвоночника в домашних условиях
2
Клиника
Основным проявлением ущемления седалищного нерва является болевой синдром, локализованный в нижней части спины, иррадиирующий в бедро и диффузно распространяющийся по ноге.
Локализация болезненности и парестезий при нейропатии седалищного нерва
Характерным признаком является односторонняя локализация болезненности, локализованной в нижней части поясничного отдела позвоночника и ягодице, иррадиирующей в заднюю поверхность бедра.
Техника оценки симптома Кернига
В разные периоды развития заболеванию характерны следующие признаки:
- Боль в поясничном отделе позвоночника, которая усиливается при ходьбе, кашле, чихании или наклоне. Иррадиация болевых ощущений в ногу. Объективным подтверждением наличия болевого синдрома являются вынужденное положение пациента, а также признаки натяжения (симптомы Кернига и Брудзинского).
- Чувство онемения или появления посторонних ощущений (покалывания, пощипывания) по ходу ветвления седалищного нерва.
- Слабость в мышцах, иннервируемых ветвями седалищного нерва.
- Гипотрофия (уменьшение в объеме) мышц, иннервируемых этим нервом. Данный симптом проявляется при длительно существующем нарушении функции седалищного нерва и является признаком защемления нервного ствола.
Техника вызывания симптома Брудзинского
Основные симптомы и лечение защемления седалищного нерва
3
Что делать?
В зависимости от происхождения болевого синдрома направления лечения могут быть разными:
Причина защемления | Методы лечения |
Грыжа межпозвонкового диска |
|
Воспаление мягких тканей вследствие переохлаждения |
|
Перелом позвонка |
|
Метастаз или доброкачественная опухоль |
|
Невралгия седалищного нерва (ишиас): причины и лечение болезни
3.1
Лечение в фазе обострения остеохондроза
Лечение в остром периоде должно быть комплексным:
- воздействующим на симптомы заболевания;
- устраняющим последствия нарушений функции нерва;
- по возможности, устраняющим причину ущемления нерва.
3.1.1
Немедикаментозные методы
Лечение данной патологии осуществляется комплексно – наряду с фармакотерапией применяются и немедикаментозные методы лечения:
- Охранительный режим. При острой боли необходим следующий комплекс мероприятий:
- постельный режим (покой для поясничного отдела и пораженной конечности) вплоть до снижения интенсивности болевого синдрома;
- при умеренно выраженной боли достаточно частичного ограничения двигательной активности (необходимо избегать физической нагрузки, не следует бегать и поднимать тяжести);
- при интенсивно выраженной боли – полный покой на протяжении нескольких суток (до 5 дней).
- Ортопедический режим – подразумевает ношение специальных ортезов, предназначенных для иммобилизации пораженного отдела позвоночника. В зависимости от причины защемления нерва специалист порекомендует полужесткий, имеющий каркас, корсет или мягкий ортез (пояс).
- Воздействие на проекцию болевого синдрома сухим теплом. Источник тепла должен лишь не намного превышать температуру тела.
- Физиотерапия – является хорошим дополнением к медикаментозной терапии, ускоряет выздоровление и позволяет сократить продолжительность приема фармацевтических препаратов. При отсутствии противопоказаний физиолечение начинают после снятия острых болей. Для воздействия на патологический очаг могут использоваться лекарственные препараты, проникновению которых внутрь тканей способствуют физиотерапевтические воздействия: анестетики (Новокаин, Лидокаин), противовоспалительные средства (мазь с гидрокортизоном или гели, содержащие нестероидные противовоспалительные вещества). В рамках данного направления показаны; магнитотерапия, лазерная терапия, Амплипульс, электромиостимуляция, Парафино-озокеритные аппликации.
- При отсутствии противопоказаний на выходе из обострения применяются массаж и мануальная терапия.
Мягкий ортез для поясничного отдела
3.1.2
Медикаментозное лечение
Фармакотерапия, призванная снять обострение остеохондроза, осуществляется по нескольким направлениям:
| Действие лекарственных средств | Названия препаратов | Примечания |
|---|---|---|
| Обезболивающее и противовоспалительное |
| Лекарственная форма и способ применения (внутрь в таблетках или в виде уколов) определяется лечащим врачом в индивидуальном порядке и зависит от выраженности симптомов и возможностей пациента |
| Миорелаксанты |
| Сособствуют уменьшению мышечного спазма, благодаря чему уменьшается интенсивность болевого синдрома |
| Диуретики (при выраженном воспалении показан короткий курс) |
| Способствуют выведению из организма лишней жидкости, благодаря чему уменьшается степень отечности тканей |
| Вазоактивные, антиоксидантные, противоишемические препараты |
| Расширяя периферические кровеносные сосуды, лекарства этой группы улучшают питание тканей (мягких тканей конечности и самого нервного ствола), препятствуют развитию гипотрофии мышечной ткани, характерной для длительного протекания болезни. Восстановление микроциркуляции – обязательное условие успешной борьбы с гипотрофией тканей |
| Антиконвульсанты | Карбамазепин, лекарственные средства группы триптанов (Суматриптан, Зомиг, Релпакс) | Применение показано в случае развития радикулопати, характеризующейся наличием нестерпимых, стреляющего характера, болей |
| Витамины |
| Применение витаминов группы В положительно сказывается на трофике нервной ткани и работе нервной системы в целом |
3.2
Лечебные мероприятия в период ремиссии
В межприступном периоде показано систематическое занятие лечебной гимнастикой. Регулярное выполнение специальных комплексов упражнений способствует укреплению паравертебральной мускулатуры.
При выполнении гимнастики следует избегать резких движений и чрезмерной амплитуды, вызывающей болевые ощущения.
Приучать мышцы к нагрузке необходимо постепенно.
3.3
Тактика при межпозвонковой грыже
Лечебная тактика при грыже межпозвонкового хрящевого диска определяется особенностями течения заболевания, размерами грыжевого выпячивания, выраженностью симптоматики.
3.3.3
Показания к консервативной терапии
Консервативные методы лечения при межпозвонковой грыже применяются в следующих случаях:
- небольшой размер грыжевого выпячивания;
- отсутствие риска сдавления или ущемления спинного мозга;
- наличие противопоказаний к хирургическому вмешательству (данный параметр зависит от общего состояния здоровья человека, наличия сопутствующих заболеваний и степени тяжести их протекания);
- хорошо купирующийся болевой синдром.
В рамках безоперационного лечения применяются следующие методы:
| Метод | Комментарии |
|---|---|
| Медикаментозная терапия | Лечение направлено на снятие боли и других признаков воспаления в виде отечности и нарушения функции пораженного спинномозгового сегмента. Показано использование НПВС и глюкокортикостероидов, а также большое значение имеет антиоксидантное воздействие |
| Физиолечение и рефлексотерапия | Способствуют нормализации микроциркуляции и лимфотока в пораженных тканях |
| Ортопедический режим (ношение бандажа), мануальная терапия, тракция позвоночного столба (сухое вытяжение или тракция под водой) | Способствуют предотвращению компрессии нервного корешка |
| Консультации по изменению образа жизни, коррекции двигательного режима | Помогают предотвратить развитие рецидивов |
3.4
Показания к оперативному лечению
Показания к хирургическому вмешательству принято делить на абсолютные и относительные.
Первые – это обстоятельства, при которых хирургическое вмешательство неизбежно. Операция в этих случаях требуется немедленно. К данной группе состояний относят:
- Выраженные нарушения со стороны функций тазовых органов (так называемый синдром “конского хвоста”). Состояние проявляется задержкой или учащением мочеиспускания, изменениями со стороны половых функций, возникновением запоров.
- Атрофия мышц пораженной нижней конечности, возникновение парезов, связанных со сдавлением спинномозгового нервного корешка. Состояние проявляется нарушением сгибания и разгибания стопы.
- Секвестрирование грыжи, характеризующееся выпадением пульпозного ядра. Секвестр ущемляет нервные корешки, вызывая резкую острую боль.
К относительным показаниям принято относить неэффективность (или низкую эффективность) консервативных терапевтических мероприятий на протяжении двух месяцев.
3.5
Лечение народными средствами
Специалисты по народной медицине рекомендуют следующие рецепты для борьбы с защемлением седалищного нерва:
- Отвар из семян конского каштана (две чайные ложки лекарственного сырья на 500 мл кипятка). Отвар нагревать на водяной бане на протяжении 15 минут. Далее отвар следует процедить и остудить. Принимать по 100 мл перед каждым приемом пищи.
- Настой из высушенных цветков календулы (две столовые ложки цветков на два стакана кипятка). Настаивать в плотно закрытой емкости не менее 2 часов. Процеженный настой принимать внутрь по 100 мл перед приемом пищи – от 3 до 4 раз в сутки.
- Ванна с хреном. Свежее корневище весом 100 г измельчить при помощи мясорубки, завернуть в марлю и поместить в теплую ванну. Продолжительность процедуры – не более 5 минут.
Лечение народными средствами имеет ряд преимуществ:
- небольшое количество побочных эффектов и противопоказаний;
- доступность большей части ингредиентов.
Однако имеются и отрицательные стороны: народные рецепты не в силах повлиять на развитие заболевания в случае сдавления спинномозгового нервного корешка костным отломком, грыжевым выпячиванием или секвестром. В случае выраженного воспалительного процесса такое лечение не заменит и противовоспалительной медикаментозной терапии.
Самостоятельное применение народных средств в домашних условиях без предварительной диагностики способно привести к ухудшению состояния вследствие затягивания патологического процесса, особенно если боль вызвана механическим повреждением нервного ствола. Поэтому такая терапия должна применяться только по согласованию с лечащим врачом.
Источник
