Лечение грыжи в шее лазером
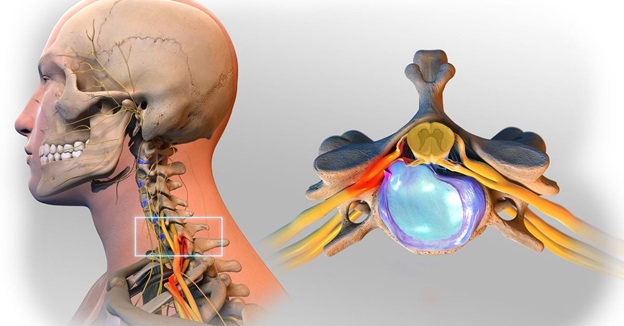
Постоянное развитие технологий в медицине коснулось и оперативного вмешательства при грыжах межпозвонковых дисков. Основные приоритеты развития — это малоинвазивность и быстрота возвращения пациента к активной жизни. Постепенно отходят в прошлое дискэктомия открытым доступом, травматичные операции, связанные с удалением дужек позвонков, например, ламинэктомия. Им на смену пришло следующее поколение операций: микродискэктомия, которая проводится с помощью операционного микроскопа с минимальным разрезом.
МРТ, грыжа.
Но есть и методы оперативного лечения, которые позволяют обойтись вообще без разрезов. Это эндоскопическая дискэктомия, микроэндоскопическое вмешательство, а также лечение грыжи позвоночника лазером. О чём идёт речь? В чём состоит смысл этого метода, каковы его преимущества и недостатки? Кому он показан и противопоказан, как готовиться к процедуре, и как проводится лечение грыжи диска лазером?
Суть методики
Нужно помнить, что лазеротерапия с целью воздействия на грыжу на самом деле является частью малоинвазивной хирургии. И те, кто думают, что, применяя этот вид лечения, можно вообще обойтись без операции, неправы. Как можно говорить о консервативном способе лечения, когда межпозвонковая грыжа или ее фрагменты превращаются в пар, и этот пар под высоким давлением выводится наружу?
Выпаривание грыжи — настоящее оперативное вмешательство. Но лазерные способы деструкции грыж дисков или изменения их структуры не требуют основных атрибутов обычных операций, и протекают без разрезов, без кровопотери и боли, и поэтому не требуют введения эндотрахеального или внутривенного наркоза. Вполне достаточно местного обезболивания.
Далее будет рассмотрено лечение межпозвонковой грыжи с помощью лазерного излучения подробно. Но вначале следует выяснить, какие у этого метода есть преимущества и недостатки.
Видео процедуры
Достоинства лазерного воздействия
У этой методики большое количество преимуществ, но все они будут актуальны, если у пациента дефект диска небольшой и «свежий». Каковы эти достоинства?
Следующие показатели и аргументы делают лазерные методы влияния на патологически измененный диск одними из лучших в наше время:
- средняя продолжительность вмешательства не превышает 45 минут, это позволяет госпитализировать пациента всего лишь на два или три дня, и на следующий день после процедуры выписать;
- методики имеют очень низкое количество осложнений, менее 0,1%;
- при проведении лазерных вмешательств невозможно случайно повредить корешки и другие структуры. Пациент находится под местной анестезией и всегда может сказать врачу о неприятных ощущениях, например о том, что возникло чувство «ползания мурашек» в ноге, или подергивание мышц. Этот контакт позволяет сразу же нейрохирургу принять меры;
- лазерные методы не оставляют рубцов на коже, и нет никакого косметического дефекта;
- поскольку нет никаких разрезов, и манипуляций с позвонками, то нет риска развития нестабильности, как при классической ламинэктомии;
- с другой стороны, нет и риска в получении неподвижного блока, как при операциях спондилодеза, который ограничивает подвижность пациента;
- можно применять лазерные методы лечения грыж неоднократно в разных отделах позвоночного столба;
- очень важным является отсутствие общего наркоза. Как следствие, процедура не имеет высокого риска, свойственного обычным операциям у пожилых, а также с наличием сопутствующей патологии;
- лазерное лечение грыж, пожалуй, является самым безопасным методом. При необходимости оно может применяться даже в период беременности и грудного вскармливания, поскольку в кровоток женщины не попадают вещества для наркоза, которые могут неблагоприятно воздействовать на малыша.
Однако у этих методов существуют и определенные недостатки.
Недостатки
Прежде всего, отсутствует большой объём научных данных, который позволяет уверенно говорить об отдаленном периоде, поскольку методика применяется сравнительно недавно. Никто не знает, как повлияет лазерное лечение на структуру диска у пациента через 30, 40, и более лет. Также:
- этот вид лечения не является радикальным. Так, если говорить о протезировании диска, который с большим успехом проводят в странах Западной Европы, например в Чехии, Германии, то можно считать, что человек получает практически новый диск и возврат к свободе движений. После лазерных манипуляций у него остаётся старый диск, и зачастую с измененной структурой;
Протезирование диска.
- следующий недостаток — это появление рецидивов, и иногда возникает необходимость повторного вмешательства. Но почти всегда такие резидуальные явления и необходимость повторного лечения связаны не с неправильной технологией проведения операции, а с несоблюдением правил здорового образа жизни, предписанных врачом;
- иногда, при испарении большого объема диска, может быть слишком быстрый подъём температуры окружающих тканей. Если проводить вмешательство слишком быстро, то они могут быть термически повреждены. Такой ожог может ухудшать течение в периоде заживления, и даже приводить к появлению неприятных ощущений и возникновению болевого синдрома в связи с фиборозированием и спаечным процессом;
- довольно высокая стоимость лечения. Но в условиях Российской Федерации недочетом является тот факт, что пациенты обращаются к нейрохирургам так поздно, что грыжи уже превышают максимально допустимые для лазерной коррекции размеры и структуру, что служит основным противопоказанием к лазерному лечению.
Показания к лазерным методам лечения
В различных статьях, посвящённых лечению осложнений компрессионно-ишемических проявлений остеохондроза, то есть протрузий и грыж, можно прочитать, что показанием к оперативному вмешательству являются:
- устойчивые боли, которые не купируются лекарственными препаратами;
- прогрессирование нарушений чувствительности с расширением зон;
- прогрессирующая слабость в мышцах, их гипотрофия, то есть развитие пареза, например, слабость в стопе, хлопающая или свисающая стопа, необходимость поднимать высоко ногу. В более мягком варианте — это снижение сухожильных рефлексов, ахиллова и коленного, если речь идёт о грыжах пояснично-крестцового отдела позвоночника.
Но все эти показания являются относительными. Лазером можно успешно лечить грыжу в том и только в том случае, если пациент «укладывается» в правило двух шестёрок. То есть:
- грыжа старше 6, максимум 7 месяцев, уже застаревшая, и количество воды в ней уже недостаточное для вапоризации и деструкции с помощью лазера;
- размер её не должен превышать 6 мм.
На практике нейрохирурги в России сталкиваются, как правило, с запущенными ситуации и чаще всего – с застарелыми и множественными, обызвествленными грыжами. В таком случае будут показаны традиционные виды лечения, и из малоинвазивных оперативных вмешательств следует рассматривать микродискэктомию и эндоскопическое удаление грыжи.
Противопоказания
Существует ряд состояний, когда лазерное излучение может принести больше вреда, чем пользы. Противопоказаны лазерные методики лечения грыж дисков в том случае, если:
- в этом сегменте существует аномалия костной структуры позвонков, например, наличие двусторонних грыж Шморля;
- при значительном сужении, или стенозе спинномозгового канала в месте предполагаемого вмешательства;
- по данным рентгеновского исследования, МРТ в межпозвонковом диске есть признаки дисцита, то есть воспаления, а в окружающей костной ткани позвонков имеются признаки спондилита.
Наконец, не используется лазерная технология в случае секвестрированной грыжи. Крайне нежелательно использовать лазерные методы, как уже говорилось выше, при больших размерах грыж, превышающих 6 мм. Конечно, никто не запрещает пациенту настаивать на этом методе лечения, но есть риск неполного удаления грыжи, и особенно в том случае, если пациент старше 50 лет, и у него есть разрывы в фиброзном кольце, то есть имеется высокий риск появления повторных протрузий и грыж в этом сегменте.
Безусловное противопоказание к лечению грыж лазером — это смещение позвонков и их выраженная нестабильность, опухоль в данном сегменте, даже доброкачественная гемангиома. С полным перечнем противопоказаний пациент знакомится на первичном приеме нейрохирурга, когда подбирается вид оперативного лечения. Как следует готовиться к лазерному лечению?
Секвестрированная грыжа на мрт.
Подготовка к процедуре
Прежде всего, стоимость одного койко-дня в странах с высоким уровнем развития медицины довольно высокая, и поэтому все анализы и исследования пациент выполняет амбулаторно. К ним относится выполнение компьютерной и магнитно-резонансной томографии с нужным разрешением, ЭКГ, общий анализ крови и мочи, исследование глюкозы крови, необходимые анализы на ВИЧ и сифилис.
Если нужно, то при наличии сопутствующих хронических заболеваний может потребоваться и разрешение соответствующих специалистов. Затем терапевт, выдает заключение о возможности проведения вмешательства на межпозвонковых дисках (в плане отсутствия противопоказаний).
Пациент приходит в клинику с соответствующим нейрохирургическим отделением, причём за час-полтора до оперативного вмешательства. Затем предстоит приём лечащего нейрохирурга, а также анестезиолога, несмотря на отсутствие общего наркоза. Накануне поступления в клинику пациенту нужно не есть и не пить с вечера, это оправданная мера предупреждения. Даже при отсутствии общего обезболивания может быть непредсказуемая реакция на местный анестетик, например, тошнота или даже рвота.
Затем пациент переодевается в стерильное белье и доставляется в операционный зал. Примерно через час, после окончания лазерного вмешательства он транспортируется в палату наблюдения, где и находится в течение 24 часов. Вставать и ходить можно уже в конце первого дня, то есть в день операции. Как правило, на следующий день пациент выписывается домой.
Положение пациента на операционном столе.
Подробности вмешательства
В настоящее время во всех странах с развитой медициной, например, США, Израиле, Германии, Чехии существуют три основных способа лазерного лечения грыж межпозвоночных дисков. Это:
- лазерная вапоризация, при которой испаряется часть диска, представляющая собой грыжу, или анатомический дефект.
При проведении лазерной вапоризации обезболивают кожу, подкожную клетчатку, поверхностные мышцы и связки позвоночника в необходимом сегменте. Затем производится прокол мягких тканей, и полую полужесткую, иглу, закрытую мандреном и способную изгибаться, проводят через межпозвонковое отверстие к необходимому диску.
После того, как под оптическим контролем достигнуто необходимое место, по ней проводят тонкий лазерный светодиод, на конце которого находится мощный инфракрасный лазер, излучающий определённое количество энергии. В этой же трубке есть и свободный канал, по которому должны обратно отводиться возникающее пары после закипания воды, входящей в хрящи диска. Проводя аналогию с огнестрельным оружием — это канал для отвода пороховых газов. Он нужен, чтобы не повышалось давление в зоне работы высокоэнергетического лазера.
В итоге размеры грыжи уменьшаются, внутридисковое давление тоже снижается, и зачастую прямо на операционном столе пациент говорит о полном исчезновении болевого синдрома.
Говоря простым языком, вапоризация — это высушивание грыжи мощным лазером, и уменьшение ее объема, при этом давление и уровень боли уменьшается.
- Второе вид малоинвазивной лазерной хирургии — лазерная реконструкция.
При этом не создаётся такого высокого энергетического излучения, и грыжа не испаряется, а только лишь изменяет структуру диска. Лазер умеренно нагревает хрящевую ткань примерно до 70 градусов по Цельсию.
Лазерная реконструкция это более «гуманный» способ лечения. Если при вапоризации происходит разрушение и испарение той ткани, которая уже никуда не годится, то лазерная реконструкция применяется в том случае, когда больших протрузий и грыж нет, но по данным томографии в диске существует много трещин, и они могут послужить причинами будущих разрывов фиброзного кольца.
Вследствие нагрева межпозвонкового диска он получает дополнительный стимул к заживлению этих трещин. Говоря простым языком, диск «склеивается», и причиной такого явления считается кавитационный эффект, или образование микропузырьков. После этого лечения хрящ улучшает свою структуру не сразу, а в течение нескольких месяцев. Но вот боль и риск образования грыжи уменьшается уже через 3 месяца.
Реконструкция — это лечебная попытка восстановить диск под действием лазерного излучения низкой мощности. Поэтому в том случае, если грыжа большая, или обызвествилась, или уже произошел разрыв фиброзного кольца, то этот метод будет бесполезен.
Послеоперационный период
Несмотря на то, что пациента на следующий день выписывают, он должен придерживаться как можно тщательно рекомендаций нейрохирурга, невролога, специалиста по лечебной физкультуре, врача-терапевта. Основные рекомендации сводятся к следующему:
- в течение 10 дней, при отсутствии противопоказаний, необходимо профилактировать воспалительный процесс в зоне лазерного воздействия.
Для этого применяются препараты из группы НПВС, из группы желательно селективных ингибиторов циклооксигеназы 2 типа. Обычно это (по МНН) кетопрофен, мелоксикам, нимесулид. Но во время приема следует помнить о противопоказаниях, при наличии обострения эрозивного гастрита и язвенной болезни желудка и двенадцатиперстной кишки, поскольку эти средства увеличивают риск эрозии и кровотечения;
- в течение месяца после операции запрещаются полностью любые физиопроцедуры, проводятся только лишь рассасывающие методики, например, магнитотерапия;
- физические упражнения можно применять только через месяц-полтора, следует также отказаться от посещения бассейна, как минимум в течение 4 недель после оперативного вмешательства;
- запрещаются интенсивные нагрузки на оперированный отдел позвоночника, такие как перенос тяжелых вещей, ремонт автомобиля, работа в саду;
- обычные нагрузки в виде работы по дому возможны, но при этом очень желательно в течение месяца после операции носить полужесткий корсет (при операциях на грыжах грудного и поясничного отдела). Его роль — не ограничивать обычный объем движений, но препятствовать случайным резким и быстрым наклонам и поворотам, которые могут ухудшать процесс восстановления тканей после лазерного вмешательства.
Шрамы после операции на спине.
Как показывает клиническая практика, именно несоблюдение этих правил, ощущение себя полностью здоровым и приводит к тому, что пациенту требуется повторное оперативное вмешательство на оперированном сегменте.
Плановый визит к нейрохирургу, к неврологу, обычно назначается через 2 месяца, так же, как и последующие визуализирующие обследования. Это связано с тем, что около 8 недель после операции проходит процесс организации фиброзного кольца, а внутри диска нормализуется физиологическое давление. Что касается рекомендации по соблюдению правил здорового образа жизни, то они очень просты. Это нормализация массы тела, укрепление мышц спины и брюшного пресса, то есть занятия лечебной гимнастикой и плаванием, регулярное прохождение курсов физиотерапевтических процедур и массажа.
Корсет для спины.
В том случае, если пациент хочет дополнительно поберечься, то ношение полужесткого корсета или воротника Шанца в случае грыж шейного отдела будет показано при планировании значительных нагрузок, например во время мытья окон, или хозяйственных работ. Эти несложные устройства предохранят спину или шею от чрезмерных движений, которые могут быть угрожающими по развитию вторичных, рецидивирующих протрузий и грыж.
Стоимость проведения лазерного лечения
Какова же стоимость этой современной операции на позвоночнике? Конечно, в ценообразовании играют роль множество факторов. На них влияет квалификация и опыт врача, сложность случая и наличие дополнительных факторов риска, необходимость использования тех или иных импортных приборов, а также количество дней, проведенных на стационарном лечении.
Гораздо выше цены в столицах, Москве и Санкт-Петербурге, но можно сказать, что чрезкожная вапоризация пораженного межпозвонкового диска, в среднем составляет от 150 до 250 тысяч рублей, в зависимости от сложности случая и выбранной клиники.
Если же брать цены на престижные мировые клиники, то они будут в разы дороже. Так, пребывание в течение 5 дней в клинике Топ Ихилов в Израиле и операция по удалению — 28000 долларов, проведение МРТ — 1500 долларов, за соответствующие консультации — от 500 долларов за одну. Соответственно, этот пакет «все включено» обойдется около 30 тысяч долларов. В Европе цены на лазерное лечение межпозвонковых дисков колеблется от 10 до 20 тысяч евро, в Турции и Индии — от 3 до 4 тысяч долларов США. Конечно, это самые общие данные.
В заключение следует немного сказать об отзывах пациентов. Читать отзывы других пациентов перед тем, как лечь на операцию, даже такую малоинвазивную — весьма пагубная практика. Каждый человек представляет собой отдельный и уникальный клинический случай, и любой отрицательный отзыв никогда не будет сопровождаться рассказом о том, как пациент нарушал предписание врача. Может быть, он и не осознавал, что он в раннем послеоперационном периоде ведёт себя не так как нужно. В результате отзыв получится отрицательным, хотя лечение было проведено правильно, и по показаниям.
С другой стороны, положительные отзывы могут побудить пациента выбрать именно эту клинику и этого врача, но его личная ситуация будет изначально отличаться от тех пациентов, у которых не возникло риска рецидива. Поэтому на основе отзывов делать выводы можно только в том случае, когда всем предлагается совершенно одинаковый товар, и этот метод вряд ли будет полезен в медицине.
Источник
Анатомически в шейном отделе позвоночника размеры позвонков и дисков меньше, чем в грудном и поясничном отделах. Кроме того, в шейном отделе очень узкий спинальный канал. Поэтому, даже маленькие грыжи дисков могут приводить к компрессии спинного мозга или корешков. Лечение грыжи шейного отдела позвоночника (особенное хирургическое) также имеет определенные сложности из-за лабильности и анатомической сложности шеи.

Профилактика
Грыжа шейного отдела позвоночника диагностируется в том случае, если происходит выход вещества ядра диска и выпячивание с давлением на нервные структуры, располагающиеся на уровне локализации грыжи.
Хотя грыжа шейного отдела позвоночника может иметь различный генез (дегенеративный или травматический), тем не менее, симптомы обычно начинаются спонтанно.
Боль в верхней конечности, обусловленная грыжей шейного отдела позвоночника возникает из-за того, что материал грыжи диска сдавливает корешок, вызывая боль, которая распространяется вдоль нервного пути вниз по руке. Наряду с болью в руках, могут появиться такие симптомы как онемение и покалывание руке и в кончиках пальцев. Эти симптомы могут сопровождаться слабостью мышц.
Причины
- Грыжа диска в шейном отделе позвоночника возникает из-за повторяющихся нагрузок или, реже, из-за одного травматического инцидента. Риск появление грыжи диска может повышаться из-за вибрационного стресса, подъема тяжестей, длительного нахождение в положение, сидя, несчастных случаев, с хлыстовой травмой шейного отдела позвоночника.
- Остеохондроз (дегенеративное заболевание дисков) может быть обусловлен как естественными процессами старения, так следствием плохого питания, курения, образа жизни и характера работы.
- Грыжа диска шейного отдела позвоночника может возникнуть в результате травмы шеи, включая хлыстовые травмы, или черепно-мозговой травмы и вследствие повторяющихся нагрузок.
- Цервикальная радикулопатия возникает вторично из-за компрессии нервного корешка, материалом грыжи диска, стеноза или воспаления, медиатором которого являются протеогликаны, которые выделяются грыжей диска. Курение и определенный комплекс движений связанных с профессией также могут способствовать развитию цервикальной радикулопатии.
- Генетическая детерминированность. Было доказано ,что несколько генов связаны с дегенерацией межпозвоночных дисков. Было показано, что мутация в генах, кодирующих белки, участвующие в регуляции внеклеточного матрикса, такие как MMP2 и THBS2, способствует развитию грыжи диска.
Симптомы
Грыжа диска в шейном отделе позвоночника может вызвать множество симптомов в области шеи, руки, предплечья и кисти, а также частей плеча. Паттерны боли и неврологический дефицит во многом определяются расположением грыжи межпозвоночного диска.
Шейный отдел позвоночник состоит из 7 позвонков. Они пронумерованы сверху вниз от C1 до C7. Нервный корешок, на который воздействует грыжа диска – это корешок, который выходит из позвоночника на этом уровне, поэтому на уровне C5-C6 происходит воздействие на корешок C6.
Например:
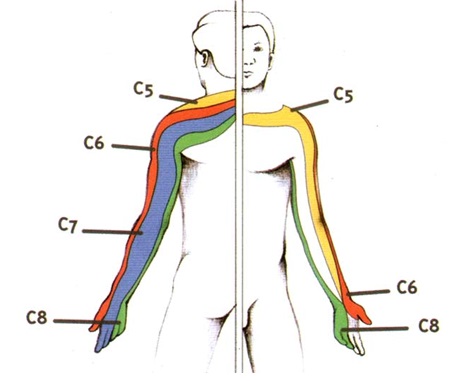
- C4-C5 (нервный корешок C5): грыжа диска на этом уровне может вызвать боль в плече и слабость в дельтовидной мышце, в верхней части плеча и, как правило, не сопровождается такими симптомами, как онемение или покалывание.
- C5-C6 (нервный корешок C6): грыжа диска C5-C6 может вызвать слабость в бицепсах и мышцах разгибателя запястья. Онемение и покалывание вместе с болью могут распространяться до большого пальца кисти. Грыжа диска на этом уровне встречается в шейном отделе позвоночника чаще всего.
- C6-C7 (нервный корешок C7): грыжа межпозвоночного диска в этой области может вызвать слабость в трицепсах и мышц разгибателей пальцев кисти. Онемение и покалывание вместе с болью могут иррадиировать в трицепсы и в средний палец. Этот уровень локализации грыжи диска в шейном отделе позвоночника встречается также часто.
- C7-T1 (нервный корешок C8): этот уровень локализации грыжи диска расположен в самой нижней части шеи, где шейный отдел позвоночника соединяется с грудным отделом. Грыжа диска здесь может вызвать слабость в руке, а также боль , онемение и покалывание, с распространением до мизинца кисти.
Это типичные боли и нарушения чувствительности связаны с грыжей диска шейного отдела позвоночника, но они не являются абсолютно одинаковыми у всех пациентов и симптомы могут варьировать.
Болевой синдром при компрессии грыжей диска в шейном отделе позвоночника называется шейным радикулитом.
Диагностика
Предварительный диагноз грыжи шейного отдела позвоночника врач может поставить на основании симптоматики и данных физикального обследования. Но учитывая то, что похожая симптоматика может быть и при других заболеваниях, клинический диагноз может быть выставлен только при использовании объективных методов диагностики.
Рентгенография – метод не имеет большого значения для диагностики грыжи диска, так как можно визуализировать только изменения в костных тканях.
МРТ
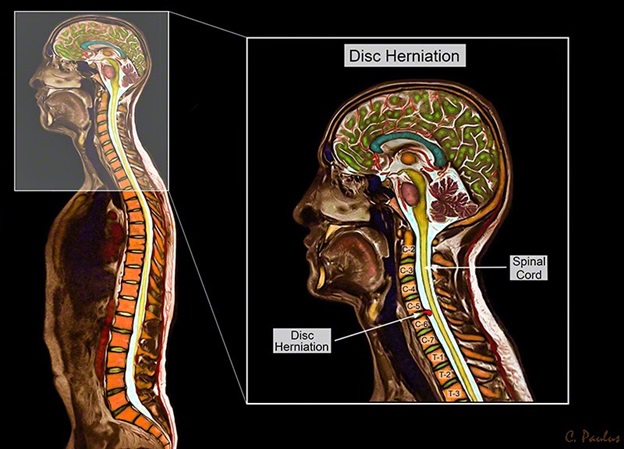
МРТ шейного отдела позвоночника является лучшим методом диагностики грыжи диска. МРТ сканирование может быть выполнено как с контрастом, так и без контраста. МРТ позволяет обнаружить, какой диск поврежден и есть ли компрессия корешка .
МРТ также позволяет хорошо визуализировать изменения в структуре костной ткани или опухоли, абсцессы, изменения в спинном мозге (стеноз). Кроме того, МРТ абсолютно безвредно и может быть назначено неоднократно (для контроля динамики).
Компьютерная томография
КТ (МСКТ) для диагностики грыжи диска в шейном отделе позвоночника значительно уступает по информативности МРТ, но в некоторых случаях может быть использовано в качестве инструментального метода исследования, особенно в тех случаях, когда есть противопоказания для МРТ.
ЭМГ (ЭНМГ)- эти методы исследования используются для определения и дифференциальной диагностики нарушений проводимости по нервам. ЭМГ может также помочь исключить другие синдромы компрессии нервов, такие ??как синдром запястного канала , плечевой плексит, неврит локтевого нерва , синдром торакального выхода.
Лабораторные исследования
Лабораторные исследования необходимы для исключения других заболеваний (ревматоидного артрита, анкилозирующего спондилоартрита, синдрома Рейтера и ревматической полимиалгии). Эти исследования могут включать следующие анализы:
Ревматоидный фактор (повышенный при ревматоидном артрите)
HLA-B27 (положительный при анкилозирующем спондилите)
Скорость оседания эритроцитов (повышенная при ревматической полимиалгии)
Кроме того, анализы крови позволяют исключить инфекционные процессы, такие как дисцит, эпидуральный абсцесс или остеомиелит позвонков:
Изменения количества лейкоцитов (повышенное, со сдвигом влево- при бактериальной инфекции)
Посев крови (положительный при наличии инфицирования)
Скорость седиментации эритроцитов (повышенная при инфекции)
Дифференциальный диагноз
Грыжу диска шейного отдела позвоночника необходимо дифференцировать со следующими состояниями:
- Цервикальный стеноз
- Цервикальная зигапофизарная (фасеточная) артропатия
- Дисцит
- Эпидуральный, субдуральный или интрадуральный абсцесс
- Остеомаляция
- Заболевание паращитовидной железы
- Полимиалгия ревматическая
- Анкилозирующий спондилоартрит
- Синдром Рейтера
- Энтеропатический артрит
- Диффузный идиопатический скелетный гиперостоз
Лечение
ЛФК
Физические упражнения позволяют улучшить проприоцептивные навыки и способствуют сохранению стабильной, безопасной и безболезненной позы шеи во время напряженной деятельности.
Цервикоторакальная стабилизация требует укрепления и координации мышц шеи, плечевых и лопаточных мышц. Для стойкой стабилизации необходимо также укрепление мышц поясничного отдела и нижних конечностей.
Упражнения для стабилизации должны проводиться систематически, от простого к сложному. Изометрические и изотонические резистивные упражнения проводятся на специальных тренажерах, с использованием эластичных лент и свободных весов. Программа упражнений позволяет перераспределять векторы нагрузки на другие отделы позвоночника.
Систематические физические упражнения по подобранной программе помогают сформировать правильный стереотип движений и быструю автоматическую цервикоторакальную стабилизацию в повседневной деятельности.
- Тракционная терапия. Вытяжение на специальных тракционных столах позволяет уменьшить давление на нервный корешок и снизить симптоматику. Но метод лечения эффективен не у всех пациентов .
- Мануальная терапия. Аккуратные ручные манипуляции могут помочь уменьшить дисфункцию суставов позвонков. Этот тип мягких манипуляций называется мобилизацией. Интенсивные манипуляции в шее не рекомендуются, так как могут усугубить неврологическую симптоматику
- Остеопатия. Мягкие остеопатические манипуляции и специальные методы для восстановления нормального движения суставов шеи могут быть полезны для уменьшения боли при грыже позвоночника в шейном отделе .
- Изменение активности. Некоторые виды деятельности могут усугублять боль при грыже диска, и разумно избегать этих действий, чтобы не раздражать нервный корешок: подъем тяжестей (например, более 20 кг), деятельность, которая может вызвать повышенную вибрацию и давление на шейный отдел позвоночника (катание на лодках, езда на снегоходах, бег и т. д.), а также движения, связанные с интенсивной ротацией или запрокидыванием головы.
Корсетирование. В некоторых случаях ( особенно пи выраженном мышечном спазме и болях ) может быть рекомендовано ношение шейного воротника, что позволяет уменьшить нагрузку на шею .
Лекарственные препараты.
Как правило, при остром болевом синдроме, в первую очередь, рекомендуется прием препаратов НПВП.
Опиаты назначаются редко, только при выраженном болевом синдроме.
Миорелаксанты или антидепрессанты могут помочь уменьшить нейропатическую боль, снять мышечный спазм и улучшить сон.
Шейные эпидуральные инъекции стероидов или селективные блокады нервных корешков могут быть назначены для уменьшения воспаления и выраженного болевого синдрома. Эти инъекции могут быть очень эффективными при лечении грыжи диска в шейном отделе позвоночника , если они сопровождаются комплексной программой реабилитации.
Физиотерапия – позволяет уменьшить отек и воспаление. В то же время ,физиопроцедуры улучшают регенерацию тканей
Иглорефлексотерапия. Это метод лечения очень эффективен для восстановления проводимости по нервам ,так как нарушения чувствительности и моторных функций нередко возникают при компрессии корешка .
Оперативное лечение
Большинство эпизодов боли в руке из-за грыжи позвоночника в шейном отделе будут разрешаться в течение периода, от нескольких недель до нескольких месяцев. Если же болевой синдром длится дольше 6-12 недель или если боль и другие неврологические симптомы нарастают, то тогда операция может стать единственным вариантном лечения.
Как правило, оперативное лечение назначается при стойкой, резистентной к лечению симптоматике.
Оперативное лечение грыжи диска в шейном отделе позвоночника, как правило, имеет мало осложнений. Почти у 95% пациентов, которым провели операцию, отмечалось уменьшение симптоматики.
Операция при грыже диска в шейном отделе позвоночника может быть выполнена несколькими способами:
- Передняя шейная дискэктомия и фиксация: удаляется часть разрушенного диска, который сдавливает корешок. После удаления грыжи межпозвоночного диска пространство диска может быть заполнено костным трансплантатом или кейджем для фиксации позвонков .
Замена диска искусственным имплантом: может выполняться во время передней дискэктомии, вместо фиксации.
- Минимально инвазивная микроэндоскопическая дискэктомия: удаление грыжи проводится с помощью эндоскопической техники, хирург делает крошечный разрез в задней части шеи. Этот метод менее травматичный, чем традиционная дискэктомия.
- Правильный стереотип подъема тяжестей
- Правильная осанка (сидя стоя во время движения и во время сна)
- Адекватно подобранная программа физических упражнений для укрепления мышц и туловища
- Эргономичное рабочее место
- Отсутствие избыточного веса
- Позитивное отношение к жизни и адекватная реакция на стрессы
Задняя шейная дискэктомия:удаляется часть разрушенного диска, который давит на нервный корешок.
Профилактика
Источник
