Клинические рекомендации по хирургии грыжи
Содержание
- Описание
- Причины
- Классификация
- Симптомы
- Диагностика
- Дифференциальная диагностика
- Анатомия и патанатомия
- Лечение
- Прогноз
- Профилактика
Названия
Название: K41 Бедренная грыжа.

K41 Бедренная грыжа
Описание
Бедренная грыжа – опухолевидное выпячивание, образующееся при выходе петель кишечника и сальника за пределы брюшной полости через бедренное кольцо. Бедренные грыжи проявляются наличием мешковидного выпячивания в области бедренного треугольника в вертикальном положении тела, болью; при ущемлении грыжи возможно развитие кишечной непроходимости. Бедренная грыжа распознается в ходе осмотра хирурга и проведения дополнительной диагностики – УЗИ грыжевого выпячивания, ирригоскопии, герниографии, УЗИ малого таза и мочевого пузыря. При выявлении дефекта производится операция грыжесечения (герниопластики).
Причины
Анатомо-физиологическими предпосылками образования бедренной грыжи являются факторы, приводящие к ослаблению брюшной стенки: быстрая потеря веса, травмы брюшной стенки, многочисленные беременности, наследственная слабость брюшной стенки у детей до года, постоперационные рубцы, нарушение иннервации брюшной стенки, вывихи бедра (в т. Врожденные).
К непосредственным производящим факторам относят ситуации, связанные с повышением внутрибрюшного давления: физическое усилие, затрудненное мочеиспускание, упорный кашель, запоры, затяжные роды Эти факторы могут воздействовать как однократно (например, подъем тяжести), так и длительно (длительный кашель при коклюше, хроническом бронхите).
Классификация
По локализации бедренные грыжи могут быть двусторонними и односторонними. В соответствии с клиникой бедренные грыжи делятся на вправимые, невправимые и ущемленные. При вправимых дефектах содержимое грыжевого мешка легко возвращается в брюшную полость. Невправимые бедренные грыжи могут быть вправлены только частично или совсем не поддаются вправлению в брюшную полость. Ущемленные бедренные грыжи характеризуются внезапно возникшим сдавлением элементов грыжевого содержимого грыжевыми воротами. При ущемлении бедренной грыжи могут развиться опасные состояния: острая кишечная непроходимость, некроз или гангрена кишки, перитонит.
В зависимости от места формирования бедренного канала различают грыжу сосудистой лакуны (латеральную, внутривлагалищную, тотальную) и грыжу мышечной лакуны (грыжу Гассельбаха). В процессе формирования бедренной грыжи выделяют три стадии: начальную, неполную и полную.
В начальной стадии грыжевой мешок расположен за пределами внутреннего бедренного кольца. На этой стадии бедренная грыжа трудно различима клинически, однако может сопровождаться пристеночным (рихтеровским) ущемлением. При неполной (канальной) стадии грыжевое выпячивание находится внутри бедренного канала, в границах поверхностной фасции. Полная стадия характеризуется выходом грыжи из бедренного канала в подкожную клетчатку бедра, иногда – в половую губу у женщин или мошонку у мужчин. Обычно бедренная грыжа диагностируется уже в полной стадии.
Симптомы
В начальной и неполной стадии бедренная грыжа проявляется дискомфортом в паховой области или нижних отделах живота, которые усиливаются при ходьбе, беге и другой физической активности. Иногда в этих стадиях бедренная грыжа протекает бессимптомно и впервые проявляется только в связи с пристеночным ущемлением.
Полная бедренная грыжа характеризуется появлением видимого грыжевого выпячивания в пахово-бедренной складке. Грыжевое выпячивание, как правило, имеет небольшие размеры, гладкую поверхность, полусферическую форму; располагается под паховой складкой. Грыжевое выпячивание появляется в положении стоя или при натуживании; после вправления исчезает, что сопровождается характерным урчанием.
При наличии в грыжевом мешке петель кишечника во время перкуссии определяется тимпанит. Важным дифференциально-диагностическим критерием вправимой бедренной грыжи служит положительный симптом кашлевого толчка. В редких случаях при бедренной грыже может возникать отек нижней конечности на соответствующей стороне, обусловленный сдавлением бедренной вены, ощущение «ползания мурашек» и онемения. При попадании в грыжевой мешок мочевого пузыря развиваются дизурические расстройства.
К осложнениям бедренной грыжи относят ее воспаление и ущемление, копростаз. Воспаление бедренной грыжи может протекать по серозному и гнойному типу. Обычно сначала воспаляется грыжевое содержимое (аппендикс, кишка, придатки матки ), реже воспаление переходит на грыжевой мешок с кожных покровов. Воспаленная бедренная грыжа становится отечной, возникает гиперемия кожи, усиливаются боли, повышается температура тела. В отдельных случаях развивается перитонит.
При ущемленной бедренной грыже развивается острое нарушение кровоснабжения и иннервации органов, составляющих грыжевое содержимое. При этом грыжа увеличивается в размерах, становится невправляемой, плотной, резко болезненной при пальпации. Возникают сильные боли в области ущемления или во всем животе, развивается задержка стула и газов. Длительное ущемление бедренной грыжи может привести к некрозу органов и развитию кишечной непроходимости. В этом случае появляется икота, тошнота, повторная рвота, схваткообразные боли.
Диагностика
Отсутствие ярких проявлений в начальных стадиях заболевания затрудняет раннюю диагностику бедренной грыжи. При распознавании бедренной грыжи учитывается типичная симптоматика (наличие сферического выпячивания в области бедренного треугольника в вертикальном положении и вправимость в положении лежа, симптом кашлевого толчка и ), аускультативные данные (выслушивание перистальтических шумов), перкуторное определение тимпанита и В ходе пальпации грыжевого мешка можно определить характер его содержимого, уточнить размеры грыжевого канала и вправляемость бедренной грыжи.
Дифференциальная диагностика
Бедренную грыжу в процессе диагностики дифференцируют от паховой грыжи, липомы, лимфаденита, натечного абсцесса, варикозно расширенных вен, тромбофлебита, аневризмы бедренной артерии, метастазов злокачественных новообразований. Для определения содержимого грыжевого мешка проводится ультразвуковое сканирование грыжевого выпячивания, ирригоскопия, УЗИ мочевого пузыря и малого таза.
Анатомия и патанатомия
В абдоминальной хирургии (оперативной гастроэнтерологии) бедренные грыжи встречается в 5-8% случаев от общего числа грыж живота. Бедренная грыжа чаще развивается у женщин (соотношение с мужчинами 4:l) ввиду анатомических особенностей строения таза и у детей первого года жизни вследствие физиологической слабости соединительной ткани брюшной стенки. Бедренная грыжа образуется в результате выхода органов брюшной полости (большого сальника, петель кишечника) за пределы брюшной стенки через патологический бедренный канал. Бедренные грыжи имеют коварное течение и довольно часто ущемляются.
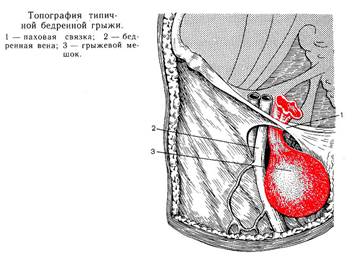
Компоненты бедренной грыжи представлены грыжевыми воротами, грыжевым мешком и грыжевым содержимым. Воротами бедренной грыжи служит бедренный канал – патологический ход в мышечно-фасциальном пространстве бедренного треугольника. Бедренный канал имеет внутреннее отверстие (бедренное кольцо), наружное отверстие (овальную ямку) и стенки, образованные паховой связкой, широкой фасцией бедра, стенкой бедренной вены. Бедренный канал длиной 2-3 см идет в вертикальном направлении.
Грыжевой мешок бедренной грыжи образован предбрюшинной клетчаткой, поперечной фасцией, клетчаткой сосудистой лакуны, решетчатой фасцией. Грыжевым содержимым мешка при бедренной грыже обычно служат большой сальник и петли тонкой кишки, реже – толстая кишка (аппендикс и слепая кишка – справа, сигмовидная – слева), мочевой пузырь, яичник с маточной трубой – у женщин, яичко – у мужчин.
Лечение
Консервативные подходы к лечению бедренной грыжи отсутствуют; при выявлении заболевания показано хирургическое вмешательство – грыжесечение с пластикой дефекта (герниопластика). В хирургии разработано множество способов и модификаций оперативных вмешательств, которые в зависимости от используемого доступа делятся на паховые (способ Руджи, Парлавеччио) и бедренные (способ Бассини, Локвуда, Герцена и ), а по способу закрытия грыжевых ворот могут быть простыми и пластическими.
Операция при бедренной грыже предполагает вскрытие грыжевого мешка, осмотр его содержимого, при необходимости – резекцию измененного сальника, вправление грыжевого содержимого в брюшную полость, перевязку и иссечение грыжевого мешка и пластику грыжевого канала. Герниопластика может производиться с использованием собственных тканей пациента или синтетических материалов (полимерных сеток). При ущемленной бедренной грыже может потребоваться выполнение срединной лапаротомии с резекцией нежизнеспособного участка кишечника.
Прогноз
В большинстве случаев при неущемленной бедренной грыже прогноз хороший. Наибольшее количество рецидивов отмечается при бедренных способах грыжесечения. При отсутствии лечения может сформироваться невправимая бедренная грыжа, в 82—88% случаев возникает ущемление.
Профилактика
Профилактика развития бедренной грыжи состоит в укреплении мышц передней брюшной стенки, ограничении физических нагрузок, ношение бандажа в течение беременности, правильном питании, устранении надсадного кашля. Предотвратить жизнеугрожающие осложнения позволяет как можно более раннее радикальное лечение бедренной грыжи.
Источник
КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ (ПРОТОКОЛЫ) ПО ОКАЗАНИЮ СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ ПРИ УЩЕМЛЕННОЙ ГРЫЖЕ
Автор: М.В. Ромашкин-Тиманов, старший научный сотрудник научно-методического отдела организации скорой медицинской помощи Санкт-Петербургского НИИ скорой помощи им. И.И. Джанелидзе
Ущемленная грыжа – внезапное или постепенное сдавление содержимого грыжи в ее воротах.
Ущемление является самым опасным осложнением грыжи. Летальность больных возрастает с возрастом, варьируя между 3,8 и 11%. Некроз ущемившихся в грыже органов наблюдается не менее чем в 10% случаев.
По частоте встречаемости наблюдаются:
1) ущемленные паховые грыжи;
2) ущемленные бедренные грыжи;
3) ущемленные пупочные грыжи;
4) ущемленные послеоперационные вентральные грыжи;
5) ущемленные грыжи белой линии живота;
6) ущемленные грыжи редких локализаций.
Ущемленная грыжа может сопровождаться острой кишечной непроходимостью, которая протекает по механизму странгуляционной кишечной непроходимости, выраженность которой зависит от уровня странгуляции.
При всех видах и формах ущемленной грыжи тяжесть расстройств имеет прямую зависимость от временного фактора, что определяет неотложный характер диагностических и эвакуационных мероприятий.
Код по МКБ-10 Нозологическая форма
K46.0 Неуточненная грыжа брюшной полости с непроходимостью
без гангрены
K46.1 Неуточненная грыжа брюшной полости с гангреной
ОКАЗАНИЕ СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ НА ДОГОСПИТАЛЬНОМ ЭТАПЕ
Больные с жалобами на боли в животе, симптомами острой кишечной непроходимости, должны быть целенаправленно осмотрены на наличие грыжевых выпячиваний в типичных местах выхода наружных грыж: проекции наружных паховых колец (справа и слева от симфиза выше паховой связки), пупочного кольца, белой линии живота, проекции овальной ямки (область бедренного треугольника).
При наличии послеоперационных рубцов должна быть выполнена детальная пальпация всей длины имеющегося у больного послеоперационного рубца на предмет определения грыжевых выпячиваний.
Дополнительно осматриваются места выхода наружных грыж редких локализаций:
1. передне-медиальная сторона внутренней поверхности бедра – запирательная грыжа.
2. линия, соединяющей пупок и переднюю верхнюю ость подвздошной кости – грыжи полулунной линии (спигелиевые грыжи).
3. поясничная область треугольник Пети и пространство Грюнфельда-Лесгафта – поясничные грыжи.
4. проекция большого и малого седалищного отверстия – седалищные грыжи.
Осмотр больного производится как в положении стоя, так и лежа.
Ущемленная грыжа распознается по:
внезапно наступившим болям в области ранее вправлявшейся грыжи, характер и интенсивность которых зависит от пострадавшего органа;
невозможности вправления ранее свободно вправлявшейся грыжи;
увеличению в объеме грыжевого выпячивания;
напряжению и болезненности в области грыжевого выпячивания;
отсутствию передачи «кашлевого толчка»;
грыжевое выпячивание в лежачем положении не уменьшается, приобретает четкие контуры.
При наличии ущемленной грыжи с непроходимостью без гангрены у больного к местным симптомам ущемления присоединяются симптомы острой кишечной непроходимости:
• схваткообразные боли в области грыжевого выпячивания;
• жажда, сухость во рту;
• тахикардия > 90 уд. в 1 мин.;
• периодически повторяющаяся рвота;
• задержка отхождения газов;
• при обследовании определяются вздутие живота, усиление перистальтики, «шум плеска».
При наличии ущемленной грыжи с гангреной к вышеперечисленным симптомам присоединяются:
• симптомы эндотоксикоза;
• лихорадка;
• грыжевое выпячивание отечное, горячее на ощупь;
• имеется гиперемия кожи и отек подкожной клетчатки, распространяющийся за пределы грыжевого выпячивания;
• возможно наличие крепитации в окружающих грыжевое выпячивание тканях.
Ущемленную грыжу на догоспитальном этапе следует дифференцировать с такими заболеваниями как:
1. Лимфаденит
2. Варикозное расширение большой подкожной вены.
3. Новообразования пупочной области (mts).
4. Абсцессы, инфильтраты.
На догоспитальном этапе при дифференцировке диагноза между ущемленной грыжей и другим заболеванием все сомнения должны быть решены в пользу диагноза «Ущемленная грыжа».
Диагноз или обоснованное предположение (равно как и сомнения) о наличии у больного ущемленной грыжи являются основанием для немедленного направления больного в стационар, имеющий хирургическое отделение, бригадой скорой медицинской помощи в положении лежа на носилках.
На догоспитальном этапе запрещается производить вправление ущемленной грыжи и вводить обезболивающие препараты.
При самостоятельном вправлении ущемленной грыжи на догоспитальном этапе, если время, прошедшее от факта ущемления до факта вправления составляет менее 1 часа – больной может быть оставлен на месте с рекомендациями повторного осмотра в условиях поликлиники. Если время, прошедшее от факта ущемления до факта вправления грыжи составляет более 1 часа – больной должен быть направлен в стационар для дальнейшего динамического наблюдения.
ОКАЗАНИЕ СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ НА ГОСПИТАЛЬНОМ ЭТАПЕ В СТАЦИОНАРНОМ ОТДЕЛЕНИИ СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ (СтОСМП)
При поступлении больного в СтОСМП выполняются диагностические мероприятия, направленные на постановку окончательного диагноза. Все диагностические мероприятия должны быть выполнены в течение 1 часа.
В СтОСМП производится врачебный осмотр и выполняются:
1. Лабораторные исследования:
клинический анализ крови (С),
биохимический анализ крови (уровень глюкозы крови, билирубин креатинин, мочевина) (С),
клинический анализ мочи (С).
2.Инструментальные исследования:
Обзорная рентгенография брюшной полости (А).
ЭКГ (С)
УЗИ брюшной полости и грыжевого выпячивания – по показаниям (А)
Если в СтОСМП устанавливается диагноз «Ущемленная грыжа», то это является основанием для немедленного осмотра больного ответственным дежурным хирургом стационара для принятия окончательного решения.
Диагноз «Ущемленная грыжа» служит показанием к неотложной операции в сроки не более 2 часов после поступления больного в стационар после предоперационной подготовки.
Решение о выполнении экстренного оперативного вмешательства по поводу ущемленной грыжи является основанием для предоперационного осмотра больного дежурным терапевтом.
Предоперационная подготовка при ущемленной грыже с непроходимостью без гангрены в СтОСМП включает следующие мероприятия:
1. Опорожнение мочевого пузыря и гигиеническая подготовка области оперативного вмешательства и всей передней брюшной стенки.
2. Перед операцией больному ставится желудочный зонд и эвакуируется желудочное содержимое. Зонд сохраняется до вводного наркоза в операционной для предотвращения регургитации.
При наличии у больного ущемленной грыжи с гангреной в СтОСМП в качестве предоперационной подготовки дополнительно выполняются следующие мероприятия:
выполняется катетеризация периферической вены для проведения инфузионной терапии, целесообразно введение кристаллоидов до 400 мл в час (С).
за 30 минут до операции внутривенно вводится антибиотики (цефалоспорины III поколения и метронидазол – 100 мл) (А,1+).
для ранней профилактики ишемических и реперфузионных поражений выполняется внутривенное введение инфузионных растворов субстратных антигипоксантов (мафусол – 400 мл, реамберин – 400 мл) (А).
Из стационарного отделения скорой медицинской помощи больные с окончательным диагнозом направляются в операционную.
Все больные с не определившимся диагнозом нуждаются в госпитализации на хирургическое отделение для динамического наблюдения и уточнения диагноза. При вправлении ущемленной грыжи в СтОСМП показана госпитализация на хирургическое отделение стационара для динамического наблюдения.
25.05.2017 | 17:57:52
Источник
Клинические рекомендации по лапароскопической герниопластике
вентральных и послеоперационных грыж (Международное общество по эндохирургии грыж – International Endohernia Society (IEHS)) – Часть 1
R. Bittner • J. Bingener-Casey • U. Dietz • M. Fabian • G. S. Ferzli • R. H. Fortelny •
F. Köckerling • J. Kukleta • K. LeBlanc • D. Lomanto • M. C. Misra • V. K. Bansal •
S. Morales-Conde • B. Ramshaw • W. Reinpold • S. Rim • M. Rohr • R. Schrittwieser •
Th. Simon • M. Smietanski • B. Stechemesser • M. Timoney • P. Chowbey
Поступило в редакцию: 17 июня 2013 года / Принято к публикации: 5 августа 2013 г. / Опубликовано в Интернете: 11 октября 2013 г.
© Защищено авторским правом, 2013 г. Данная статья опубликована в свободном доступе на сайте
Резюме. Клинические рекомендации, которые отражают самые современные стандарты диагностики и лечения, все чаще и чаще определяют процесс принятия решения в повседневной практике врача. В их разработке принимает участие международная группа экспертов, которая учитывает индивидуальный опыт специалистов и, прежде всего, результаты сравнительных исследований. Положения и рекомендации формулируются на основе результатов важных научных исследований, опубликованных в рецензируемых журналах, и оцениваются строго в соответствии с критериями доказательной медицины. В связи с этим клинические рекомендации имеют особенно большое значение для повседневной практики молодого хирурга, помогая ему принять оптимальное решение при выборе тактики для конкретного пациента среди разнообразных и сложных вариантов. Опытные хирурги также могут извлечь для себя пользу, поскольку в силу большой занятости им часто трудно успевать следить за всеми новыми публикациями, число которых ежедневно растет. Все клинические рекомендации требуют регулярного обновления, которое осуществляется, как правило, каждые 3 года, в соответствии с динамикой развития научного прогресса в конкретной области медицины. Настоящие клинические рекомендации посвящены технике лапароскопической пластики грыж передней брюшной стенки, включая тактику ведения пациентов в ходе операции, и представляют собой первое всеобъемлющее руководство по данной тематике. В этом выпуске журнала «Surgical Endoscopy» опубликована первая часть клинических рекомендаций, включающая разделы, посвященные основной информации, показаниям к операциям, ведению пациентов в периоперационном периоде и ключевым моментам хирургических методик. В следующей части (Часть 2) будут рассмотрены осложнения операций и сравнительный анализ открытых и лапароскопических хирургических методик.
Электронные дополнительные материалы Он-лайн версия данной статьи (doi:10.1007/s00464-013-3170-6) содержит дополнительные материалы, которые доступны только авторизованным пользователям.
R. Bittner (следует направлять корреспонденцию)
Центр лечения грыж Роттенбурга-на-Неккаре, «Вингхофер Медикум», Ронтгенстр. 38, 72108 Роттенбург, Германия (Hernia Center Rottenburg am Neckar, Winghofer Medicum, Rontgenstr. 38, 72108 Rottenburg, Germany)
E-mail: *****@***de
J. Bingener-Casey
Отделениегастроэнтерологическойиобщейхирургии, «МайоКлиник», 200 ФерстстритСВ, Рочестер, штатМиннесота 55905, США (Division of Gastroenterological and General Surgery, Mayo Clinic, 200 First Street SW, Rochester, MN 55905, USA)
U. Dietz
Кафедраобщей, абдоминальной, сосудистойипедиатрическойхирургии (кафедрахирургии №1), УниверситетскаябольницаВюрцбург, Обердуеррбахерштрассе 6, 97080 Вюрцбург, Германия (DepartmentofGeneral, Visceral, Vascular, andPediatricSurgery (DepartmentofSurgeryI), UniversityHospitalofWuerzburg, OberduerrbacherStrasse 6, 97080 Wurzburg, Germany)
M. Fabian – B. Ramshaw
Кафедраобщейхирургии, «ГалифаксХелс», Дейтона-Бич, штатФлорида, США (Department of General Surgery, Halifax Health, Daytona Beach,
FL, USA)
G. S. Ferzli – S. Rim – M. Timoney
Кафедрахирургии, Лютеранскиймедицинскийцентр, Научныйцентрздоровья «SUNY», 65 КромвельАвеню, Бруклин, Статен-Айленд, Нью-Йорк, США (Department of Surgery, Lutheran Medical Center, SUNY Health Science Center, 65 Cromwell Avenue, Brooklyn, Staten Island, NY, USA)
R. H. Fortelny
Кафедраобщей, абдоминальнойионкологическойхирургии, «Вильхельминенспиталь», 1171 Вена, Австрия (Department of General, Visceral and Oncological Surgery, Wilhelminenspital, 1171 Vienna, Austria)
F. Köckerling
ОтделениехирургиииЦентрмалоинвазивнойхирургии, «ВивантесХоспиталь», НеБергштрассе 6, 13585 Берлин, Германия (Department of Surgery and Center for Minimally Invasive
Surgery, Vivantes Hospital, Neue Bergstrasse 6, 13585 Berlin,
Germany)
J. Kukleta
Клиника общей, абдоминальной хирургии и хирургии брюшной стенки, «Им Парк Клиник», Гроссмюенстерплац 9, 8001 Цюрих, Швейцария (General, Visceral, Abdominal Wall Surgery, Klinik Im Park, Grossmuensterplatz 9, 8001 Zurich, Switzerland)
K. LeBlanc
Институт малоинвазивной хирургии, программа предоставления стипендий и грантов, Группа хирургов Батон-Руж Богоматери Лэйк Физишн Групп, Батон-Руж, штат Луизиана, США (Minimally Invasive Surgery Institute and the Fellowship Program, Surgeons Group of Baton Rouge of Our Lady of the Lake Physician Group, Baton Rouge, LA, USA)
D. Lomanto
Центр малоинвазивной хирургии, Расширенный хирургический учебный центр KTP, Школа медицины YYL, Национальная университетская больница, Кент Ридж Винг 2, 5 Ловер Кент Ридж Роад, Сингапур 119074, Сингапур (Minimally Invasive Surgical Center, KTP Advanced Surgical Training Center, YYL School of Medicine, National University
Hospital, Kent Ridge Wing 2, 5 Lower Kent Ridge Road,
Singapore 119074, Singapore)
В Части 3 будет представлен материал по технологии имплантации сеток, профилактике грыжеобразования, вопросам техники, новым технологическим разработкам, поясничным и другим редким грыжам, а также учебные/образовательные материалы.
Ключевые слова: Доказательная медицина клинические рекомендации Лапароскопическая герниопластика вентральных грыж Показания для хирургического лечения Ведение пациентов в периоперационном периоде
В клинических рекомендациях содержатся самые передовые стандарты диагностики и лечения. Критики подобной практики выступают против внедрения клинических рекомендаций, поскольку, с их точки зрения, они ограничивают свободу действий врача при выборе тактики ведения пациента в соответствии с собственным клиническим опытом и, таким образом, ограничивают свободу выбора лечения.
Тем не менее, несоблюдение клинических рекомендаций может повлечь за собой неблагоприятный исход для пациента. Именно поэтому так важно разъяснять преимущества и важность рекомендаций всем практикующим специалистам. В этой связи они должны основываться на доказательных данных и формулироваться международной группой экспертов, которая распределяет рекомендации (по уровню доказательности) в соответствии с установленными критериями доказательной медицины (EBM).
Послеоперационные и вентральные грыжи достаточно широко распространены. Герниопластика грыж подобных типов составляет повседневную практику общего и абдоминального хирурга. В одной только Германии ежегодно проводится около 50000 подобных операций. И, несмотря на то, что операции по поводу абдоминальных грыж являются относительно простыми по технике, они по-прежнему могут быть достаточно сложными у конкретного пациента, сопровождаясь такими последствиями, как длительное и болезненное течение заболевания, в том числе и с летальным исходом.
Операция по поводу грыжи передней брюшной стенки по своему принципу является пластической, реконструктивной. Интерпретация клинических данных и хирургическая техника могут быть достаточно непростыми, например, необходимо принимать во внимание размеры дефекта брюшной стенки или грыжевого мешка, выраженность спаечного процесса, требуемую компетенцию хирурга, продолжительность операции и стоимость материалов.
Хирург, не имеющий опыта подобных операций, обычно испытывает затруднения при выборе оптимальной тактики лечения. Клинические рекомендации помогают преодолеть эти трудности. Главным условием создания надежных клинических рекомендаций является наличие качественных опубликованных исследований, имеющих высокий уровень доказательности по классификации доказательной медицины.
В самом начале разработки клинических рекомендаций критики выражали обеспокоенность по поводу того, что результаты клинических исследований не достаточны для получения ответов на многие важные вопросы. Этот аргумент заслуживает серьезного отношения, однако при поиске в ресурсе PubMed словосочетание «вентральные грыжи» встречалось в 8000 публикациях, а «послеоперационные грыжи» в 2700 публикациях. Ниже перечислены обязательные условия разработки надежных клинических рекомендаций:
(1) Международная группа экспертов, чья квалификация подтверждена их публикациями в рецензируемых журналах
(2) Два эксперта рабочей группы для решения конкретных вопросов
(3) Полная прозрачность процесса формулирования клинических рекомендаций и открытое взаимодействие между участниками экспертной группы
(4) Итоговая консенсусная конференция для утверждения окончательной версии клинических рекомендаций.
Разработка данных клинических рекомендаций была проведена по аналогии с разработкой «Клинических рекомендаций для лапароскопического (TAPP) и эндоскопического (TEP) лечения паховых грыж (Международное общество по эндохирургии грыж [IEHS])» (Surg Endosc 2011;25:2773–2843).
M. C. Misra – V. K. Bansal
Отделение малоинвазивной хирургии, «Ж П Н Апекс Траума Сентер», Всеиндийский институт медицинских наук, Ангари Нагар, Нью Дели 110029, Индия (Division of Minimally Invasive Surgery, J P N Apex Trauma Centre, All India Institute of Medical Sciences, Angari Nagar, New Delhi 110029, India)
S. Morales-Conde
Отделразработоквмалоинвазивнойхирургии, Университетскаябольница, ВирджендельРосио, Севилья, Испания (Unit of Innovation in Minimally Invasive Surgery, University Hospital, Virgen del Rocı´o, Seville, Spain)
| Из за большого объема этот материал размещен на нескольких страницах: 1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 |
Источник

