Этапы грыжесечения ущемленной грыжи
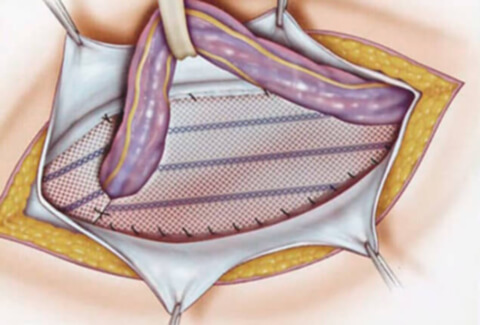
1. Обезболивание (местная анестезия, так как наркоз приводит к релаксации мышц и самопроизвольному вправлению ущемленного органа до его ревизии).
2. Оперативный доступ к грыжевому мешку.
3. Выделение грыжевого мешка из окружающих тканей до шейки.
4. Вскрытие грыжевого мешка в области дна.
5. Фиксация ущемленного органа.
6. Рассечение грыжевых ворот для снятия ущемления.
7. Определение жизнеспособности органа (цвет, пульсация сосудов, волны перистальтики). Для ускорения восстановления жизнеспособности петлю кишки обкладывают марлевыми салфетками, смоченными горячим физраствором. При восстановлении жизнеспособности кишки ее вправляют в брюшную полость. Если кишка не жизнеспособна, переходят на общий наркоз и выполняют резекцию органа из нового доступа. При ущемлении большого сальника его сразу резецируют.
8. Далее этапы соответственно неосложненной грыже.
Критерии жизнеспособности ущемленной кишки.
Наиболее ответственным моментом операции является оценка жизнеспособности ущемленнойпетли кишечника. Критериями жизнеспособности кишки служат восстановление ее тонуса и физиологической окраски после освобождения из ущемляющего кольца, гладкость и блеск серозной оболочки, отсутствие странгуляционной борозды, наличие пульсации брыжеечных сосудов, сохранность перистальтики. При наличии всех указанных признаков, кишка признается жизнеспособной и погружается в брюшную полость.
В противном случае при ущемлении грыжи требуется проведение резекции участка кишки с наложением анастомоза «конец в конец». При невозможности выполнения резекции некротизированной кишки накладывается кишечный свищ (энтеростома. колостома).
Топографо-анатомические особенности скользящих грыж. Представить схему скользящей грыжи. Анатомическое обоснование диагностики скользящей грыжи во время операции.
Скользящая грыжа это дефект, который выражен выхождением внутренних органов из «привычной» полости, через существующее или сформированное по той или иной причине отверстие без утраты целостности оболочек, покрывающих органы. Выпячивание органа может происходить под кожу, во внутренние полости и карманы, а также в межмышечную область.
По анатомической классификации можно выделить следующие виды скользящей грыжи:
Внутрибрюшные;
Диафрагмальные;
Наружные.
Внутрибрюшные выпячивания скользящего типа
Скользящее выпячивание
К внутрибрюшным скользящим грыжам можно отнести выпячивание в области сальниковой сумки, сигмовидной кишки, слепой кишки и связок Трейца. Встречается данный вид скользящих образований редко, примерно в 25% случаев.
Развивается патология вследствие ослабевания мышечных структур в районе определенного органа. Данный вид выпячиваний часто сопровождается осложнениями, выраженными ущемлением содеВнутрибрюшные образования требуют постоянного наблюдения, потому как при увеличении внутреннего давления может произойти защемление, которое требует срочной медицинской помощи. К причинам развития подобных патологий можно отнести особенности строения человеческого организма, которые образуются вследствие приобретенных или наследственных свойств. Возникнуть патологическое образование может вследствие незаращения брюшинного отростка в детском возрасте, что приводит к недоразвитию кремастера.
Особенности диафрагмальных скользящих выпячиваний
Наиболее распространенной патологией среди диафрагмальных выпячиваний является скользящая грыжа пищеводного отверстия диафрагмы. Данная патология характеризуется наличием дефекта в области диафрагмы, через которую часть желудка смещается в район грудной клетки. При скользящей форме выпячивания наблюдается смещение желудка совместно с его кардинальной частью.
Скользящая хиатальная грыжа появляется вследствие ослабевания мышечных структур в районе пищевода в результате старения организме, наличия атипичных клеток, травм или хирургических операций или же при унаследованном дефекте диафрагмального отверстия. При повышении внутрибрюшного давления часть желудочной области и пищевода поднимаются вверх вследствие слабости мышечных структур.ржимого грыжевого мешка.
Паховая грыжа скользящего типа образуется довольно часто, примерно в 75% случаев. Можно выделить прямую и косую грыжу, развивающуюся в паху. Среди анатомических особенностей скользящего выпячивания выделяются большие размеры образования, наличие больших грыжевых ворот, толстых стенок грыжевого мешка. Встречается подобная патология чаще у людей пожилого возраста.
Скользящий тип выпячивания в области паха
Среди характерных черт грыжевой патологии в области паха можно выделить образование грыжевого мешка в области брюшной стенки и висцеральной брюшины, покрывающей соскальзывающий орган на небольшом промежутке. Скользящая паховая грыжа может защемиться, что характерно и для иных форм и видов выпячивания. При ущемлении косой грыжи в паху требуется проведение операционного вмешательства по методике Боброва-Жерара, Спасокукоцкого и Кимбаровского.
При лечении прямой грыжи рекомендуется использовать методику Бассини и Кукуджанова. Особенным моментом при проведении хирургического вмешательства считается вскрытие грыжевого мешка. Именно поэтому перед началом операции рекомендуется определить область окончания париетальной брюшины вовлеченного органа и проводить вскрытие вдали от нее. Содержимое грыжевого мешка вправляют, после чего накладывают кисетный шов изнутри. Избыток мешка отсекается, выпяченный орган возвращается на место и шов затягивается.
Источник
Обезболевание.
Оперативный
доступ к грыжевому
мешку.Выделение
грыжевого мешка из окружающих тканей
до шейки.Вскрытие
грыжевого мешка в области дна и
вправление его
содержимого.Обработка шейки грыжевого мешка (перевязывается с
прошиванием в области
ворот).Отсечение
грыжевого мешка дистальнее уровня
перевязки.Пластика
грыжевых
ворот.
Способы
пластики грыжевыхворот:
Ненатяжные
(пластика
по Лихтенштейну, пластика
с
использованием объемного протеза PHS)Натяжные
Простые способы – закрытие дефекта брюшной
стенки с помощьюшвов.Реконструктивные
способы – изменение конструкции
грыжевых ворот с целью ихукрепления.
Этапы грыжесечения при ущемленной грыже
Обезболивание
(местная анестезия, так как наркоз
приво- дит
к релаксации мышц и самопроизвольному
вправлению ущемленного органа до его
ревизии).Оперативный
доступ к грыжевому
мешку.Выделение
грыжевого мешка из окружающих тканей
до шейки.Вскрытие
грыжевого мешка в области
дна.Фиксация
ущемленного
органа.Рассечение
грыжевых ворот для снятия
ущемления.Определение
жизнеспособности органа (цвет, пульсация
сосудов,
волны перистальтики). Для ускорения
восстанов- ления жизнеспособности
петлю кишки
обкладывают
мар- левыми
салфетками,
смоченными
горячим
физраствором. При восстановлении
жизнеспособности кишки ее вправ-
ляют
в брюшную полость. Если кишка
не
жизнеспособна, переходят на общий
наркоз
и
выполняют
резекцию
органа из нового доступа. При ущемлении
большого сальника его
сразу
резецируют.Далее
этапы
соответственно
неосложненной
грыже.
Особенности оперативного леченияскользящей грыжи
При скользящей грыже одной из стенок
грыжевого мешка является стенка полого
органа, покрытого
брюшиной мезопери-
тонеально или экстраперитонеально.
Чаще всего этомочевой
пузырь или слепаякишка.
Скользящая грыжа диагностируется
на этапе обработки грыжевого мешка.
По месту перехода брю-
шины на орган
накладывается внутренний кисетный шов,
и ме- шок
отсекается дистальнее.
Орган вместе с остатком грыжевого
мешка вправляется в брюшную полость и
производится пласти-
ка грыжевых
ворот.
Способы пластики при паховых грыжах
Все современные способы пластики
пахового каналапри
паховых грыжах можно разделить на
две большие группы:
укрепление
передней стенки пахового канала (только
при
небольших, начальных грыжах у молодых
лю- дей);укрепление
задней стенки пахового
канала.
Способы укрепления передней стенки пахового канала
СпособМартынова
Впереди семенного канатика подшивается
к паховой связке
медиальный лоскут наружной косой
мышцы живота, а
лате- ральный–
поверх медиального.
Таким образом,
создается дуб-
ликатура из лоскутов рассеченного апоневроза.
Преимущества:
прочный
рубец из однородных
тканей;отсутствует
тяга мышц на паховую
связку.
Недостатки:
не
изменяется величина пахового
промежутка.
Способ Жирара
Впереди семенного канатика узловыми
капроновымишва-
ми подшивают свободные края
внутренней косой и поперечной мышц
живота к паховой связке.
Затем к связке подшивают ме-
диальный лоскут апоневроза наружной
косой мышцы живота,
и латеральный лоскут укладывают
поверх медиального и подши-
вают рядом узловых швов.
Вновь образованное наружное коль-
цо пахового канала должно пропускать
конец указательного пальца.
Преимущества:
создается довольно прочныймышечно-
апоневротический слой переднейстенки пахового канала.
Недостатки:
два
ряда швов к паховой связке могут привести
к ее разво-
локнению;недостаточая
прочность рубца первого ряда в связи
с не- однородностью
тканей.
Источник
1. Обезболивание (местная анестезия, так как наркоз приводит к релаксации мышц и самопроизвольному вправлению ущемленного органа до его ревизии).
2. Оперативный доступ к грыжевому мешку.
3. Выделение грыжевого мешка из окружающих тканей до шейки.
4. Вскрытие грыжевого мешка в области дна.
5. Фиксация ущемленного органа.
6. Рассечение грыжевых ворот для снятия ущемления.
7. Определение жизнеспособности органа (цвет, пульсация сосудов, волны перистальтики). Для ускорения восстановления жизнеспособности петлю кишки обкладывают марлевыми салфетками, смоченными горячим физраствором. При восстановлении жизнеспособности кишки ее вправляют в брюшную полость. Если кишка не жизнеспособна, переходят на общий наркоз и выполняют резекцию органа из нового доступа. При ущемлении большого сальника его сразу резецируют.
8. Далее этапы соответственно неосложненной грыже.
Паховые грыжи
Различают врожденные и приобретенные, косые и прямые паховые грыжи. Косыми паховыми грыжами называются такие, при которых грыжевой мешок входит через глубокое паховое кольцо, проходит через весь паховый канал и выходит через по-верхностное паховое кольцо. Грыжевой мешок располагается под наружной семенной фасцией, а элементы семенного канатика – кпереди и медиально от грыжевого мешка. В зависимости от степени развития различают следующие виды косых паховых грыж:
1. начальная;
2. канальная;
3. собственно паховая;
4. пахово-мошоночная.
Косая паховая грыжа может быть врожденной и приобретенной.
Пластика грыжевых ворот при косых паховых грыжах направлена на укрепление передней стенки пахового канала, так как в процессе прохождения канала грыжевой мешок растягивает и истончает апоневроз наружной косой мышцы живота. Но это допустимо только при небольших, начальных грыжах у молодых людей. В остальных случаях необходимо укреплять заднюю стенку пахового канала.
Прямыми паховыми грыжами называются такие, при которых грыжевой мешок с внутренними органами проходит через медиальную паховую ямку и направляется в поверхностное паховое кольцо. При этом поперечная фасция (задняя стенка пахового канала) растягивается или разрушается, а грыжа находится вне семенного канатика. Прямые грыжи не спускаются в мошонку, так как этому мешает расположение внутренних пучков мышцы, поднимающей яичко, которые препятствуют продвижению книзу грыжевого выпячивания. Ввиду того, что внутренняя ямка расположена как раз против наружного отверстия пахового канала, грыжевой мешок идет в прямом направлении.
Пластика грыжевых ворот при прямых паховых грыжах направлена на укрепление задней стенки пахового канала, так как в процессе выхода грыжи эта стенка истончается или разрушается.Оперативное лечение грыж
Особенности оперативного лечения скользящей грыжи
При скользящей грыже одной из стенок грыжевого мешка является стенка полого органа, покрытого брюшиной мезоперитонеально или экстраперитонеально. Чаще всего это мочевой пузырь или слепая кишка. Скользящая грыжа диагностируется на этапе обработки грыжевого мешка. По месту перехода брюшины на орган накладывается внутренний кисетный шов, и мешок отсекается дистальнее. Орган вместе с остатком грыжевого мешка вправляется в брюшную полость и производится пластика грыжевых ворот.
Способы пластики при паховых грыжах
Все современные способы пластики пахового канала при паховых грыжах можно разделить на две большие группы:
1. укрепление передней стенки пахового канала (только при небольших, начальных грыжах у молодых людей);
2. укрепление задней стенки пахового канала. Способы укрепления передней стенки пахового канала
Способ Мартынова
Впереди семенного канатика подшивается к паховой связке медиальный лоскут наружной косой мышцы живота, а латеральный – поверх медиального. Таким образом, создается дуб- ликатура из лоскутов рассеченного апоневроза.
Преимущества:
1. прочный рубец из однородных тканей;
2. отсутствует тяга мышц на паховую связку. Недостатки: не изменяется величина пахового промежутка.
Способ Жирара
Впереди семенного канатика узловыми капроновыми швами подшивают свободные края внутренней косой и поперечной мышц живота к паховой связке. Затем к связке подшивают медиальный лоскут апоневроза наружной косой мышцы живота, и латеральный лоскут укладывают поверх медиального и подшивают рядом узловых швов. Вновь образованное наружное кольцо пахового канала должно пропускать конец указательного пальца.
Преимущества: создается довольно прочный мышечно-апоневротический слой передней стенки пахового канала.
Недостатки:
1. два ряда швов к паховой связке могут привести к ее разволокнению;
2. недостаточая прочность рубца первого ряда в связи с неоднородностью тканей.
Читайте также:
Рекомендуемые страницы:
©2015-2020 poisk-ru.ru
Все права принадлежать их авторам. Данный сайт не претендует на авторства, а предоставляет бесплатное использование.
Дата создания страницы: 2016-02-16
Нарушение авторских прав и Нарушение персональных данных
Источник
Области применения
По месту локализации грыжевых ворот грыжи делятся на 5 типов:
- Паховые грыжи — выпячивание происходит в область пахового канала. Это наиболее распространенный тип грыж брюшной стенки.
- Пупочные грыжи — выпячивание сальника и петель кишечника происходит через пупочное кольцо.
- Бедренные грыжи — происходит выхождение за пределы бедренного канала фрагмента большого сальника и кишечника. Симптомы — появление опухолевидного образования на границе паха и бедра (ниже паховой складки), боли при ходьбе.
- Грыжи белой линии живота — наиболее часто располагаются по средней линии выше или возле пупка, что связано с наибольшей предрасположенностью к расхождению волокон соединительной ткани именно в этих местах.
- Диафрагмальные грыжи — как правило, располагаются в области пищеводного отверстия диафрагмы. Бывают врожденными и приобретенными (посттравматические грыжи). Грыжа пищеводного отверстия диафрагмы может приводить к забросу содержимого желудка в пищевод, с развитием хронического воспаления. В дальнейшем длительное течение воспалительного процесса может приводить к развитию злокачественных опухолей пищевода.
К грыжам более редких локализаций относятся грыжи мечевидного отростка грудины, сухожильной перемычки прямой мышцы живота, полулунной линии, пупочного канатика, а также поясничные, седалищные, промежностные и запирательные грыжи.
Также грыжевое выпячивание может сформироваться в связи с послеоперационным дефектом брюшной стенки, возникающим при неправильном анатомо-физиологическом доступе, избыточной физической нагрузке в послеоперационном периоде или при нагноении послеоперационной раны. В этом случае герниопластика выполняется не ранее чем через 6-12 месяцев после первой операции.
Виды грыжесечения
Грыжесечение делится на несколько видов по типу пластики тканей брюшной стенки:
- пластика местными тканями (аутопластика), используются собственные ткани больного;
- аллопластика, примененяются синтетические материалы (сетка, протез) или донорские ткани;
- комбинированный вариант (аллопластика+аутопластика).
Золотым стандартом операций по ликвидации паховой грыжи является пластика по Лихтенштейну. Ее особенностью является техника выполнения без натяжения прилежащих тканей. Использование саморассасывающейся композитной сетки дает превосходные результаты при этом методе герниопластики. Подобная методика также применяется при грыжах разных типов локализации.
Натяжная пластика дает, по сравнению с ненатяжной, значительно большее количество рецидивов, так как нагрузка на швы увеличивается в несколько раз, а соединительная ткань в месте дефекта брюшины зачастую довольно рыхлая и тонкая.
Показания к плановому грыжесечению
В плановом порядке оперируются небольшие грыжевые выпячивания, поддающиеся самостоятельному вправлению. В любом случае хирургическое вмешательство неизбежно, так что тянуть с операцией не стоит.
Показания к экстренному грыжесечению:
- осложненное течение грыж любой локализации;
- ущемление грыжи в области ворот, может развиваться после значительной физической нагрузки с выпячиванием в грыжевой мешок большого количества содержимого. Это осложнение опасно развитием некроза тканей, при ущемлении петель кишечника оно ведет к кишечной непроходимости;
- невозможность самостоятельного вправления вследствие развития спаечного процесса между содержимым и стенками грыжевого мешка;
- копростаз (закупорка грыжи каловыми массами) — чаще встречается у пациентов старческого возраста;
- воспалительный процесс, в том числе развитие аппендицит (червеобразный отросток попадает в грыжевой мешок).
Предоперационная подготовка к герниопластике
Речь о длительной подготовке вести можно только в случае планового оперативного вмешательства. Для того чтобы правильно подготовиться к операции, необходимо выполнить ряд диагностических процедур и лабораторных клинических исследований. Существует стандартный пакет лабораторных анализов перед полостной операцией:
- Общий анализ крови, включающий в себя лейкоцитарную формулу и количество тромбоцитов;
- Коагулограмма (оценка состояния белков свертывающей системы пациента на момент исследования);
- Исследование биохимических показателей (показатели уровня трансаминаз, общий белок, креатинин, щелочная фосфатаза и др.);
- Определение группы крови и резус-фактора;
- Исследование на ВИЧ, гепатиты В и С, реакция Вассермана .
В обязательном порядке больному, готовящемуся к операции, назначается ЭКГ, флюорография, общий анализ мочи. При наличии показаний добавляются другие исследования. Например, УЗИ брюшной области, грыжевого выпячивания или компьютерная томография, фиброгастродуоденоскопия, фиброколоноскопия.
Подготовка накануне плановой операции:
- запрет на прием пищи (с 18.00) и воды (с утра);
- удаление волос с операционного поля;
- очистка кишечника очистительной клизмой или специальными препаратами.
Пациентам с варикозным расширением вен перед, во время и после операции необходимо применение компрессионного трикотажа (для профилактики тромбоэмболических осложнений).
Как проходит операция
Существует два типа хирургического вмешательства при грыжах различной локализации:
Операция открытым способом
В отличие от лапароскопической операции, этот вид хирургического вмешательства проходит как под общим наркозом, так и под местной анестезией. При иссечении неосложненной паховой и бедренной грыжи небольшого размера часто используется эпидуральная анестезия.
Сама операция состоит из 4-х этапов:
- Открытие доступа к грыжевому мешку путем послойного рассечения тканей.
- Выделение и освобождение (или иссечение) грыжевого мешка
- Закрытие грыжевых ворот при помощи различных видов пластики.
- Послойное ушивание послеоперационной раны.
При развитии ущемления грыжи, длительном сроке с момента ущемления и омертвении содержимого грыжевого мешка вследствие сдавления, применяется оперативное вмешательство двумя доступами — через грыжевое выпячивание и через брюшную полость. Пораженные петли кишечника удаляются, целостность кишечника восстанавливается, затем проводится вмешательство в области грыжевого выпячивания. При развитии значительных воспалительных изменений тканей пластика в области выпячивания не всегда может быть произведена одномоментно.
Снятие швов производится на 8-10 день после операции.
Лапароскопическая герниопластика
При этом виде хирургического вмешательства используется только общая анестезия.
Операция проходит при использовании специальной аппаратуры (лапароскопа) позволяющей добиться четкой визуализации операционного поля. Для удобства выполнения хирургических манипуляций брюшная полость заполняется углекислым газом. Разрез брюшной полости при этом не производится. С помощью троакаров и особых миниатюрных хирургических инструментов производится доступ в брюшную полость и пластика грыжевых ворот сетчатой «заплатой» из синтетического материала. Трансплантат надежно фиксируется танталовыми швами или скобами и со временем прорастает соединительной тканью и сосудистой сеткой, качественно обеспечивая целостность брюшной стенки.
Среди преимуществ лапараскопического метода следует отметить:
- гораздо более короткий срок реабилитации (до 2-х недель);
- отсутствие необходимости пребывания в стационаре (зачастую выписка происходит в день операции);
- снижение риска рецидива и осложнений (в связи с более равномерно распределенной нагрузкой на швы);
- значительно лучший визуально-косметический эффект (отсутствие заметных шрамов).
Противопоказания к лапароскопической операции:
- выраженное ожирение;
- ущемление грыжи;
- сепсис;
- декомпенсированная форма сердечно-сосудистых заболеваний, серьезные патологии органов дыхания;
- не поддающийся медикаментозной коррекции сахарный диабет;
- выраженный тромбофлебит;
- цирроз печени;
- большая часть онкологических заболеваний.

Как действует герниопластика
Благодаря восстановлению анатомической целостности брюшинного пространства, пациенты значительно смогут улучшить качество жизни, возобновить физические нагрузки, избавиться от болевого синдрома и визуальных дефектов своего тела. Улучшается работа пищеварительной системы, пациент становится спокойнее — теперь ему не нужно жить в постоянном страхе ожидания внезапного обострения, которое может случиться в самый неподходящий для этого момент.
Перечень дополнительных специалистов и процедур которые могут понадобиться
Перед операцией необходимо исключить ряд патологий, которые могут дать серьезные осложнения во время самого хирургического вмешательства. Вам может понадобиться консультация:
- кардиолога (выявление и лечение сердечно-сосудистой патологии);
- сосудистого хирурга (для исключения риска тромбоэмболии при варикозном расширении вен);
- анестезиолога (для выбора оптимального способа анестезии);
- гастроэнтеролога (при наличии сопутствующих заболеваний органов брюшной полости, таких как холецистит, язвенная болезнь, панкреатит);
- эндокринолога (для страдающих сахарным диабетом).
После герниопластики следует пройти курс реабилитации с поэтапным усилением физической нагрузки для профилактики послеоперационных осложнений. Пациентам с избыточной массой тела не лишней будет консультация диетолога. Необходимо тщательно выполнять предписания хирурга и специалиста по реабилитации по поводу режима питания и двигательной активности.
Источник
