История болезни параэзофагеальная грыжа
[22,1 ] . .. : : . 1. … 2. :40 3. : 4. : 5. : 6. : 7. :14.11.02 8. : ). : III ). : ). : ; , , , ; ; ; 15 . 6-7 . Anamnesis morbi 1978 , , , 5-7 . . . , . 2000 . 6-7 , , . 2002 , ( ), , , . (25 /, ), . , , , . 6-7 12-15 . . . Anamnesisvitae 1932 1- . . . , . . -. : 25 , 16- 3- . . . , , , . : 12 , 5-7 28 , , . : . : (), – , , . : , , . : . . , . . , . 3 . : : , . : 1967 – . 1971 – , . 1985,1999 . 1986 Statuspraesens . . , , . . – 157 ., -52 . 36,6 . – . . . . : – (); ; – . , , . , . , . . , , . – , – 1,5 . – . . . , , , . . – . . . . . . . . , . . . . . . , . . . . . , . 16 . : . . . . . l. parasternalis, l. medioclavicularis. l. acillaris media, l. paravertebalis . . , . . I . – , l. medioclavicularis, l. acillars media, l. scapularis, , . II 4 . VII . : 5 ., 6 . l. parasternalis 4- – l. medioclavicularis 6- – l. acillaris anterior 7- 7- l. acillaris media 8- 8- l. acillaris posterior 9- 9- l. scapularis 10- 10- l. paravertebralis 11 11 . . – , , . (, , ) . – . 1. : : , . : , , . 2. : , , , II . 1 . . . III , II , II . , , , 3- . , , . IV 1 . V l. axillaris anterior III l. sternalis sinistra : 12 . IV V 1 . l. media clavicularis IV l. sternalis sinistra : 6 . . , . 64 . . , , , . , , . ( , , , , , , ). . 110(100)/70 . .. . ; , . , . , . , , , . , , . . . – , . : 8 7 6 4 3 2 1 1 2 3 4 5 7 8 6 5 4 3 2 1 1 2 3 4 5 7 8 , , , . . . . . : , – . , . ( , , ), . –: , 1,5 , , , . , , 2 , , , . – . . ( ), , , , , , . . . , , , , -, – . . . , . , , . . VI VI VII X 1 . 2 . 6 . . : 8 . 9 . 10 . . , , , , . , , . IX XI 6×4 . . . . . – . . , . . , . . , . , , , . . . . , , , , . , , , . , , , . – , , . , . . , . , . . . . : : 1. . RW, HBs–Ag, . 2. . 3. 4. . 5. . 6. 7. (18.11.02.) . 140 120-160 / 5,0 4,2-5,4 10 / 178 180-320 10 / 2 2-15 / 4,9 4,0-10,8 10 / 2 1-6 % 65,4 47-72 % 36 19-37 % 8 3-11 % 1 0,5-5 % () HIV() (18.11.02) (18.11.02) : 100 .; 36 ; 106%; 2,91 /. : (19.11.02.) . 6,5 6,0-8,0 /% 4,0 3,5-5,0 /% 1,2 0,7-1,4 /% 0,8 0,1-1,0 /% 0,2 0,0-0,3 /% . 4,5 2,5-4,5 /% 96 80-120 /% 19 10-20 /% 6,4 /% (19.11.02) 60 – 1020 5,0 0,140% N 1-2 /. 0-1-2 /. : . (17.12.01) 69/. . 0,10 . Q 0,20 . QRS : , , A-V- . (17.11.02) , , ; , , . . (20.11.02) 4-5 ., . . 1-1.2 . . . . . , 12- . 2 . : , , , ; . , . , ; ; , 17 .; – , . (19.11.02) , – . . , . 36 . . , , . . . . , ; , . : (?). (?). . . : : III : : . : : ; , , ; ; ; 15 . 6-7 ; : (16 ), , ; : , , ; – : – , , , II-III III , . . , , , , , . ( ), . , , , . . . , ; , . , , , . , , , . , . , , , , . / . , , . : , , , – . . , . : , , , . , , – , . 1. . , . : . 3-4 . /. . . 10-15% ( ); , ; ; (IV ); . ( ). 2. – . , , , , . , , . [22,1 ] |
Источник
Паспортная часть
ФИО: Андрющенко Валентина Алексеевна
Возраст: 5.03. 1950г
Пол: женский
Место работы: пенсионерка
Диагноз направившего учреждения: Гастрит с повышенной кислотообразующей функцией. ГЭРБ.
Дата поступления в больницу:17.04.13
Диагноз при поступлении: Гастрит с повышенной кислотообразующей функцией. ГЭРБ.
Клинический диагноз: Фиксированная параэзофагеальная грыжа пищеводногоотверстия диафрагмы 2 ст. Рефлюкс-эзофагит.
Дата операции:18.04.13
Название операции: Крурорафия, фундопликация по Ниссену.
Исход заболевания:
Жалобы
При поступлении больная предъявляет жалобы на постоянную отрыжку воздухом, чаще в покое, изжогу возникающая как после еды, так и натощак, особенно при наклоне туловища и в положении лежа, дискомфорт в области эпигастрии, чувство голода.История заболевания
Считает себя больной около года когда появились частая отрыжка воздухом и изжога после еды, к врачу не обращалась. Спустя некоторое время отрыжка воздухом беспокоила постоянно, изжога возникала как после еды, так и натощак, присоединились чувство дискомфорта в эпигастрии, спазмы в области желудка, больная обратилась в больницу. После проведенного обследования (ФЭГДС ) былпоставлен диагноз Гастрит с повышенной кислотообразующей функцией. ГЭРБ. Лечилась у гастроэнтеролога больницы Радиоприбор без эффекта.
Больная была направлена в больницу № 7 г. Запорожья с целью обследования, уточнения диагноза и лечения.
История жизни
Родилась 5.03.1950г. Росла и развивалась в соответствии с возрастом. Жилищно-бытовые условия хорошие.
В школу пошла в 7 лет, получила среднее испециальное образование. Трудовую деятельность начала с 22 лет. Рабочий день был нормирован, работа не была связана с какими-либо профессиональными вредностями.
В настоящий момент у больной менопауза . Menses с 14 лет , цикл регулярный. Беременности две , двое родов . Роды в срок, без особенностей .
Вредных привычек не имеет .
Из детских инфекций перенесла ветряную оспу , не часто болела ОРЗ . Травм и операцийне было . Гемотрансфузии отрицает . Туберкулёз , ЗППП , вирусный гепатит , опухоли отрицает . В контакте с инфекционными больными не была .
Наследственный анамнез не отягощён .
Аллергические реакции не отмечает .
Настоящее состояние больного (Status praesens objectivus).
Состояние больной удовлетворительное.
Температура тела 36,7oС.
Сознание ясное.
Положение активное.
Выражение лица невыражает каких-либо болезненных процессов.
Рост 156 см , вес 56 кг. Телосложение правильное. Конституциональный тип нормостенический.
Кожные покровы и видимые слизистые чистые, обычной окраски, влажные. Эластичность и тургор тканей сохранены. Кровоизлияния, сыпи и рубцы на коже и слизистых оболочках отсутствуют.
Подкожная жировая клетчатка умеренно развита, толщина кожной складки в областиугла лопатки около двух сантиметров. Отеков нет.
Лимфатические узлы – затылочные, околоушные, подчелюстные, подбородочные, шейные, надключичные, подключичные, подмышечные, локтевые, паховые, подколенные, не пальпируются, кожа над ними без изменений.
Мышцы развиты умеренно, тонус их сохранен. Атрофии мышц при осмотре не обнаружено. Контрактур, уплотнений в мышцах нет.
Кости без патологическихизменений. Искривлений позвоночника, за исключением физиологических, нет. Болезненности при пальпации, перкуссии костей нет.
Суставы обычной формы, безболезненны, кожа над ними без изменений. Движения в суставах сохранены в полном объёме, без хруста, свободные. Болезненности при пальпации суставов нет.
Система дыхания
Состояние верхних дыхательных путей
Дыхание свободное, осуществляетсячерез нос, выделений из носа нет. При осмотре гортани изменений в ней не определяется. Голос без осиплости.
Осмотр грудной клетки
Форма грудной клетки нормостеническая, эпигастральный угол близок к прямому. Западаний и выпячиваний в над- и подключичных пространствах нет. Ширина межрёберных промежутков около 1,5 см, направление рёбер косое. Обе половины грудной…
Источник
Московский Государственный
Медико- Стоматологический Университет
с курсом
эндохирургических технологий
Заведующий кафедрой:
профессор Э.В. Луцевич
Преподаватель:
ассистент А.А. Синьков
История болезни
Куратор:
Дата курации:
25.05.2003
Москва 2003 г.
Паспортные
данные:
Ф.И.О.: | |
Возраст: | 1928 год рождения |
Семейное положение: | замужем |
Образование: | среднее специальное |
Профессия, | Пенсионер |
Место жительства: | |
Поступила в | 10.04.2003 |
Дата операции | 22.04.2003 |
Жалобы при
поступлении:
на боль в левом
эпигастрии и за грудиной, возникающие
после приема пищи, усиливающиеся в
горизонтальном положении и при наклоне
туловища вперед; на изжогу и отрыжку
кислым.
Кроме того,
предъявляла жалобы на боли и ограничение
подвижности в коленных, голеностопных,
плечевых суставах, а так же в мелких
суставах костей рук.
Anamnesis
morbi:
Считает
себя больной более 20 лет, когда стала
отмечать вышеперечисленные жалобы. С
течением времени характер их проявления
нарастал. Тем не менее к врачу по их
поводу не обращалась.
В
феврале 2003 года находилась на стационарном
лечении в терапевтическом отделении
МСЧ №47 по поводу деформирующего
полиостеоартроза, где после проведенного
комплексного обследования была переведена
в I
хирургическое отделение для лечения в
плановом порядке.
Anamnesis
vitae:
Родилась
в 1928 году в семье служащих. В детстве
росла и развивалась правильно, от
сверстников не отставала. Замужем, имеет
2 детей. Отмечает
наличие
генетической предрасположенности к
коронарному атеросклерозу.
Перенесенные
заболевания: ОРВИ, ОРЗ, частые пневмонии.
Вредных привычек не имеет.
Сопутствующие
заболевания: деформирующий полиостеоартроз
с поражением коленных, голеностопных,
плечевых суставов, мелких суставов
костей рук ФН 2-3 ст.; хроническая
железодиффицитная анемия ( в стадию
ремиссии ); артериальная гипертензия 2
ступени 1 степени; ИБС, стенокардия
напряжения 2 функциональный класс, НК-
1 ст.
1986 году перенесла
операцию по поводу катаракты обоих
глаз.
Аллергологический
анамнез не отягощен.
Status
praesens:
Общее
состояние больной удовлетворительное,
сознание ясное, положение активное.
Конституция нормостеническая, осанка
сутуловатая, походка медленная. Рост
174 см. Вес 70 кг. tо
тела 36,6. Кожа и слизистые обычного цвета.
Выявляется деформация коленных,
голеностопных, плечевых суставов, мелких
суставов костей рук.
Дыхательная
система:
Конституция
нормостеническая, межреберные промежутки
сглаженные, грудная клетка симметрична.
Искривления позвоночника нет. Границы
легких не изменены, перкуторный звук
легочный, аускультативно определяется
везикулярное дыхание над всей поверхностью
легких.
Сердечно-
сосудистая система:
Границы
сердца расширены влево. Тоны сердца
приглушены, ритм правильный. Шумы
отсутствуют. ЧСС= 80 в 1 мин. АД 130/80.
Система
органов пищеварения:
Язык
влажный, обложен белесоватым налетом
по всей поверхности. Живот не вздут,
симметричный, равномерно участвует в
акте дыхания; мягкий, болезненный в
эпигастрии. Печень, желчный пузырь и
селезенка не пальпируется. Размеры
печени: 9-9-8 см.
Система
органов мочеотделения:
Дизурических
расстройств нет. Симптом Пастернацкого
отрицателен с обеих сторон.
Предварительный
диагноз:
Скользящая
грыжа пищеводного отверстия диафрагмы.
План
обследования:
Общий
анализ кровиОбщий
анализ мочиБиохимический
анализ кровиКоагулограмма
ЭКГ
Рентгеноконтрастное
исследование пищеводно- гастрального
переходаЭзофагогастродуоденоскопия
Консультация
терапевтаRW
ВИЧ
Данные
лабораторных и инструментальных методов
обследования:
Соседние файлы в предмете Хирургия
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
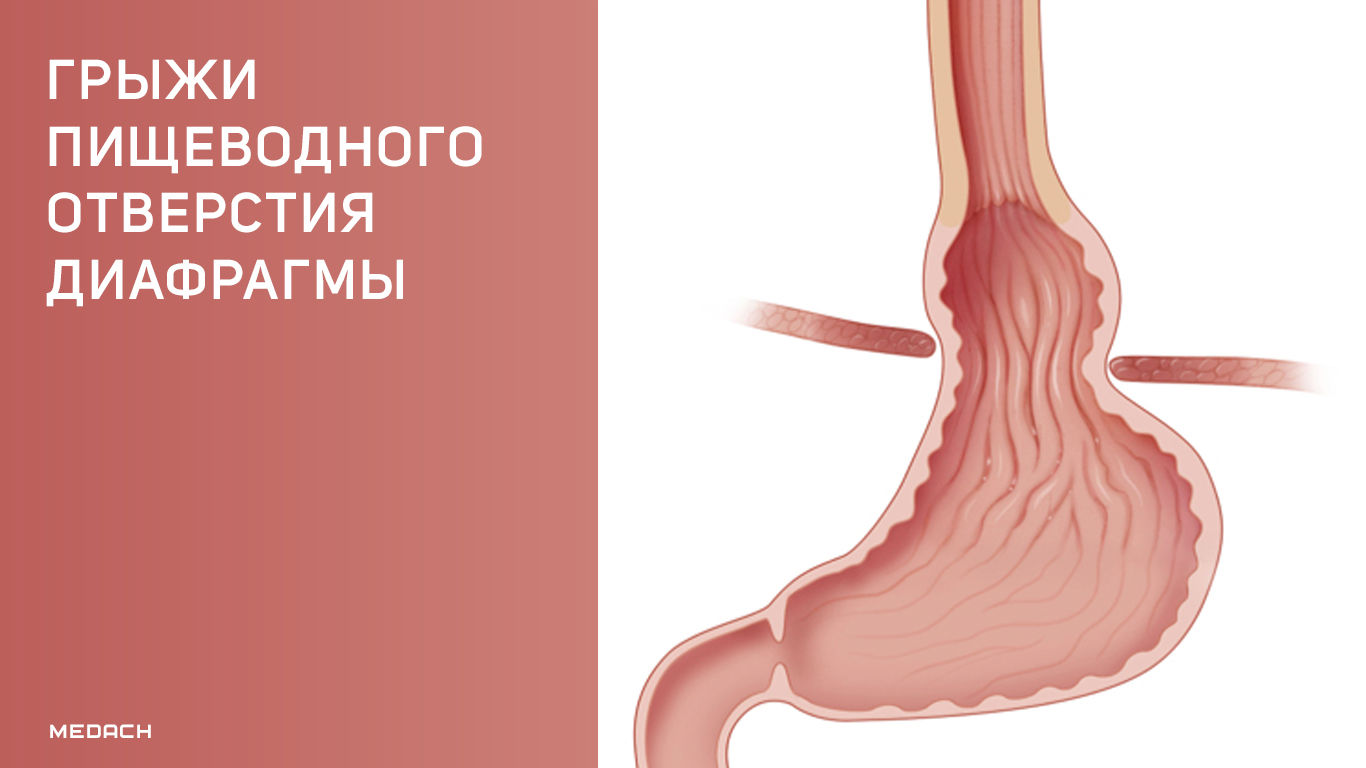
Грыжа пищеводного отверстия диафрагмы (ГПОД) — это патологическое состояние, при котором содержимое брюшной полости выходит в средостение через пищеводное отверстие диафрагмы [1].
Концепция ГПОД или хиатальной грыжи была разработана в 1951 г. Allison, который впервые обнаружил, что существует связь между наличием ГПОД и эзофагитом [2]. Действительно, при гастроэзофагеальной рефлюксной болезни (ГЭРБ) и ГПОД наблюдается множество схожих клинических симптомов, в том числе гастроэзофагеальный рефлюкс, который в случае ГПОД возникает из-за неадекватного сокращения волокон и молекулярных изменений в мышечных клетках диафрагмы, что, в свою очередь, препятствует работе нижнего пищеводного сфинктера и приводит к нарушению пищеводного клиренса [2].
Воздействие кислоты на пищевод индуцирует повреждение слизистой оболочки, а затем и трансмуральное повреждение, что может вызвать укорочение пищевода и тем самым сместить место пищеводно-желудочного перехода выше уровня пищеводного отверстия диафрагмы [2].
Еще одним важным фактором, который способствует развитию ГПОД, является нарушение работы фиксирующего аппарата пищевода. При частых рвотах, чрезмерном напряжении мышц передней брюшной стенки и повышенном внутрибрюшном давлении (ожирение, многоплодная беременность) может произойти ослабление френоэзофагеальной мембраны, дегенерация эластических тканей, расширение ножек диафрагмы с последующим формированием ГПОД.
Помимо перечисленных факторов, возникновению ГПОД способствуют:
- операции на пищеводе и желудке (эзофагокардиомиотомия, гастрэктомия);
- торакоабдоминальная аневризма аорты;
- нарушения костной системы, обусловленные декальцинацией и дегенерацией костной ткани;
- врожденные аномалии скелета, ЖКТ [25].
Существует международная классификация хиатальных грыж. По ней различают четыре типа ГПОД.
Грыжи I типа — это скользящие грыжи пищевода, где гастроэзофагеальное соединение смещается над диафрагмой. Желудок остается в своем обычном продольном положении [7], дно желудка локализуется ниже пищеводно-желудочного перехода.
Грыжи II типа — это чистые параэзофагеальные грыжи. Гастроэзофагеальное соединение остается в нормальном анатомическом положении, но часть дна желудка проходит через пищеводное отверстие диафрагмы.
Грыжи III типа представляют собой комбинацию типов I и II, когда через пищеводное отверстие диафрагмы выходят пищеводно-желудочное соединение и дно желудка.
Грыжи IV типа характеризуются наличием анатомический структуры, отличной от желудка, выходящей из брюшной полости через пищеводное отверстие в средостение (сальник, толстая/тонкая кишка).
Более 95 % ГПОД относятся к I типу; при этом встречаются и самые тяжелые эпизоды ГЭРБ, в т. ч. пищевод Барретта.
Помимо перечисленных типов хиатальных грыж, в зарубежной литературе можно встретить термин «гигантская параэзофагеальная грыжа» (giant paraesophageal hernia, GPEH). Тем не менее, четкого определения этот термин не имеет: одни специалисты говорят о том, что GPEH можно считать хиатальную грыжу, через которую вышло > 30 % желудка, другие же пишут, что к GPEH относятся грыжи с выходом > 50 % желудка в средостение [5].
В России наибольшей популярностью пользуется анатомо-рентгенологическая классификация ГПОД [3]:
- Скользящая (аксиальная, осевая) грыжа характеризуется тем, что абдоминальная часть пищевода, кардия и фундальная часть желудка могут через расширенное пищеводное отверстие диафрагмы свободно проникать в грудную полость и возвращаться обратно в брюшную (при перемене положения тела больного).
- Параэзофагеальная грыжа — конечная часть пищевода и кардия остаются под диафрагмой, но часть фундального отдела желудка проникает в грудную полость и располагается рядом с грудным отделом пищевода.
- Смешанный вариант грыжи — сочетание аксиальной и параэзофагеальной форм.
Зачастую ГПОД протекает бессимптомно, потому нередко является случайной находкой во время рентгенологического или эндоскопического исследований.
В случае клинически значимой ГПОД могут наблюдаться как пищеводные (отрыжка, изжога, одинофагия, тошнота, рвота), так и экстрапищеводные симптомы (фарингит/ ларингит, осиплость голоса, загрудинные боли, разрушение зубной эмали и др.) [4].
Диагноз хиатальной грыжи устанавливается инструментально. К основным методам диагностики ГПОД относятся:
- лучевые методы: рентгенография органов грудной клетки, рентгеноскопия пищеводно-желудочного перехода с использованием контрастного вещества per os, нативная компьютерная томография (КТ) органов грудной полости;
- эндоскопические методы: эзофагогастродуоденоскопия (ЭГДС), пищеводная манометрия, пищеводная pH-метрия [3].
На обычной рентгенограмме органов грудной клетки можно увидеть:
- ретрокардиальный уровень жидкости — характерный признак параэзофагеальной ГПОД;
- внутриорганный газ — если в средостение через хиатальную грыжу попали петли кишечника.
Рентгеноскопия пищеводно-желудочного перехода с пероральным использованием контрастного вещества информативна с точки зрения визуализации собственно пищеводно-желудочного перехода и его локализации относительно диафрагмы.
КТ полезна в неотложной ситуации для пациентов с подозрением на заворот содержимого параэзофагеальной грыжи или странгуляционную непроходимость.
ЭГДС необходима для оценки состояния слизистой пищевода, желудка и двенадцатиперстной кишки, а также для определения расположения желудка относительно пищевода.
Пищеводная манометрия необходима для оценки диафрагмальных ножек и расположения нижнего пищеводного сфинктера. Вместе с манометрией также проводится pH-метрия для уточнения факта наличия ГЭРБ и оценки ее тяжести.
NB! Стандартом диагностики является сочетание ЭГДС с рентгеноскопией пищеводно-желудочного перехода. Последнее можно выполнять и с барием, и с водорастворимым контрастом, однако последнего в случае ГПОД лучше избегать, т. к. такие пациенты имеют повышенный риск аспирации с исходом в аспирационный пневмонит [3].
При случайном выявлении хиатальной грыжи, т.е. при ее бессимптомном течении, никакого специфического лечения не требуется.
В ситуации, когда ГПОД выявляется на фоне существующего рефлюкс-эзофагита и умеренной ГЭРБ, необходимо консервативное лечение ГЭРБ, основу которого составляют изменение образа жизни и пищевых привычек, а также медикаментозная терапия (ингибиторы протонной помпы, антациды, опционально-эрадикационная терапия).
При наличии хиатальной грыжи в сочетании с ГЭРБ тяжелого течения, в т.ч. устойчивой к терапии, необходимо хирургическое лечение.
В случаях странгуляции грыжевого содержимого и/или явлений непроходимости — желудочной или кишечной — необходимо экстренное хирургическое вмешательство.
Оперативное устранение хиатальных грыж проводится под эндотрахеальным наркозом через лапароскопический доступ. Пациент находится в положении лежа на спине. В качестве профилактики венозных тромбоэмболических осложнений (ВТЭО) обязательно использование компрессионного трикотажа. Устанавливается мочевой катетер [2].
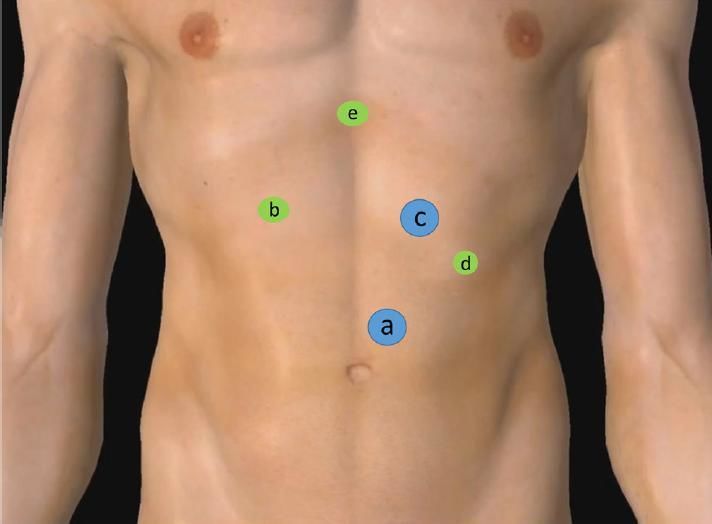
Первый (10 мм) троакар (А) устанавливается в околопупочной области выше и слева от пупка, примерно в 15 см от мечевидного отростка (рис.1) [4].

Рисунок 1 | Расположение троакаров. Зеленым цветом указываются троакары толщиной 5 мм, синим — троакары толщиной 10 и 12 мм.
Порт А отводится под лапароскоп (чаще всего — 30- или 45-градусная оптика), потому он должен быть расположен в описанном выше месте для полноценной визуализации верхнего этажа брюшной полости и средостения. Четыре других троакара устанавливаются под визуальным контролем со стороны брюшной полости в следующих местах:
- троакар толщиной 5 мм — для левой руки оператора (В) — на расстоянии 7–11 см от мечевидного отростка вдоль края правой реберной дуги;
- порт толщиной 12 мм — для правой руки оператора (C) — на расстоянии 12 см от мечевидного отростка вдоль края левой реберной дуги;
- порт толщиной 5 мм — для ассистента (D) — на расстоянии 5 см от правого порта хирурга вдоль левой реберной дуги;
- еще один порт толщиной 5 мм устанавливается отдельно чуть ниже мечевидного отростка (Е) (через него заводится ретрактор печени).
Несмотря на существование различных типов ГПОД, основные оперативные приемы и этапы актуальны во всех случаях.
Основными этапами хирургического лечения ГПОД являются [4]:
- приведение желудка и грыжевого мешка в интраабдоминальное положение;
- иссечение грыжевого мешка;
- достижение адекватной интраабдоминальной длины пищевода;
- закрытие пищеводного отверстия диафрагмы (крурорафия, в т.ч. с использованием сетчатых имплантатов [5]);
- антирефлюксные процедуры (различные виды фундопликации).
После хирургического лечения также необходимо проведение консервативной терапии (ингибиторы протонной помпы, симптоматическая терапия), а также последующая модификация образа жизни и соблюдение диеты (стол №1 с последующим расширением). Только в этом случае после хирургического лечения может быть достигнут благоприятный исход [6].
В случае систематического нарушения диеты, частого переедания, гиподинамии есть вероятность рецидива хиатальной грыжи, для устранения которого потребуется повторное хирургическое вмешательство [5].
Источники:
- Roman S., Kahrilas P. J. The diagnosis and management of hiatus hernia //bmj. – 2014.
- Yu H. X. et al. Esophageal hiatal hernia: risk, diagnosis and management //Expert review of gastroenterology & hepatology. – 2018.
- Затевахин И. И. и др. Абдоминальная хирургия. – 2016. – С. 410-412.
- Siegal S. R., Dolan J. P., Hunter J. G. Modern diagnosis and treatment of hiatal hernias //Langenbeck’s archives of surgery. – 2017.
- Dallemagne B. et al. Treatment of giant paraesophageal hernia: pro laparoscopic approach //Hernia. – 2018.
- Kohn G. P. et al. Guidelines for the management of hiatal hernia //Surgical endoscopy. – 2013.
Нашли опечатку? Выделите фрагмент и нажмите Ctrl+Enter.
Источник
