История болезни дорсопатия грыжа
Дорсопатии – это группа заболеваний позвоночника и близлежащих тканей, которые вызывают боли в туловище и конечностях, не связанные с патологиями внутренних органов. Болевой синдром бывает острым или хроническим, усиливается при резких движениях, чихании, кашле. Может сочетаться с ограничением подвижности, слабостью мышц, нарушениями чувствительности, сосудистыми, трофическими расстройствами. Диагноз дорсопатии устанавливается на основании жалоб, объективного осмотра, данных рентгенографии, КТ, МРТ, других исследований. Лечение – лекарственная терапия, физиотерапия, массаж, ЛФК. Операции требуются редко.
Общие сведения
Дорсопатии – обширная и разнородная группа болезней, включающая воспалительные, дегенеративные, посттравматические, наследственные и другие патологии позвоночника, сопровождающиеся болевым синдромом. Занимают первое место по распространенности среди заболеваний опорно-двигательного аппарата. Являются третьей по частоте причиной стойкой утраты трудоспособности после сердечно-сосудистых болезней, злокачественных опухолей. Могут диагностироваться в любых возрастных группах, чаще выявляются у людей среднего и пожилого возраста.
Дорсопатии
Причины дорсопатий
По мнению специалистов, ведущей причиной широкой распространенности дорсопатий является изменение образа жизни, связанное с автоматизацией, снижением среднего уровня физической активности, узкой специализацией, обуславливающей наличие однообразных нефизиологических нагрузок на костно-мышечную систему. Факторами, способствующими развитию дорсопатий, являются:
- Особенности обучения. Продолжительное пребывание в сидячем положении в процессе школьного обучения может стать причиной изменений мышечного тонуса, формирования нарушений осанки, сколиоза, плоской спины, патологического кифоза, лордоза.
- Малоподвижность. Повсеместное использование механических транспортных средств, интернета, мобильных телефонов, широкое распространение офисных профессий влекут за собой снижение физических нагрузок, детренированность, на фоне которой чаще возникают травмы, развиваются дегенеративные заболевания.
- Производственные факторы. Длительное сохранение статической позы, чрезмерные нагрузки на определенные группы мышц, вибрация, работа в условиях низких температур и повышенной влажности оказывают негативное влияние на опорно-двигательный аппарат, способствуют перенапряжению мышц, формированию воспалительных, дегенеративных патологий.
- Психоэмоциональное напряжение. Постоянные стрессовые воздействия вызывают напряжение отдельных групп мышц, изменение мышечного тонуса, двигательных стереотипов. Хроническим стрессам особенно подвержены руководители, преподаватели, врачи, представители силовых, финансовых структур.
- Избыточный вес. Нагрузка на позвоночник возрастает пропорционально увеличению массы тела, поэтому люди с лишним весом страдают от перегрузок даже в условиях умеренной активности. Ситуация усугубляется склонностью к гиподинамии, обусловленной плохой переносимостью физических нагрузок.
- Наследственность. Существует наследственная предрасположенность к некоторым заболеваниям костей, мышц, суставов и связок, а также передающаяся по наследству слабость соединительной ткани, создающая благоприятные условия для развития патологий опорно-двигательной системы.
Другими предрасполагающими обстоятельствами считаются плоскостопие, заболевания нижних конечностей, сопровождающиеся нарушением физиологических механизмов стояния и ходьбы. Патология нередко провоцируется неправильным поднятием тяжестей. У женщин определенную роль играет беременность. Исследователи отмечают значение курения, нерационального питания, злоупотребления алкоголем.
Патогенез
Наиболее часто (90%) дорсопатия обусловлена рефлекторным синдромом, который развивается при раздражении болевых рецепторов на фоне воспаления, смещения, перенапряжения, другого воздействия. В ответ на раздражение возникает спазм мышц, становящийся источником дополнительной болевой импульсации. Формируется порочный круг «боль – спазм – усиление боли».
У 10% пациентов причиной дорсопатии является сдавление спинного мозга, нервных корешков или позвоночной артерии. Компрессия провоцируется воспалением, травматическим повреждением, костными разрастаниями, нарушением нормальных анатомических соотношений между различными структурами позвоночного столба, образованием грыжевого выпячивания.
Раздражение болевых рецепторов при рефлекторном синдроме или компрессии нервных структур приводит к развитию асептического воспаления. С рецепторов сигналы передаются в головной мозг, который активирует продукцию противовоспалительных соединений в синапсах. Это стимулирует соседние нейроны, ядра таламуса, синтез цитокинов в нервных окончаниях. На фоне воспалительного процесса аксоны замещаются коллагеновыми волокнами, воспаление приобретает хронический характер.

Дорсопатии
Классификация
С учетом особенностей течения различают три варианта дорсопатий: острые (боли исчезают в течение 3 недель), подострые (болевой синдром сохраняется в на протяжении 3-12 недель), хронические (болезненность беспокоит более 4 месяцев либо отмечается более 25 болевых приступов в год). В соответствии с МКБ-10 выделяют три основные группы дорсопатий:
- Деформирующие дорсопатии: деформации позвоночника, дегенерация дисков без образования грыжи, смещение позвонков, подвывихи. Остеохондроз, спондилолиз, спондилолистез, все виды искривлений позвоночного столба (сколиоз, лордоз, кифоз), включая последствия неврологических заболеваний, привычные подвывихи С1.
- Спондилопатии: дистрофические изменения позвоночника с уменьшением подвижности. Спондилиты различного генеза, травматическая и нейропатическая спондилопатии, остеомиелит, спинальный стеноз, спондилез, воспаление дисков, переломы вследствие перенапряжения.
- Другие дорсопатии: дегенеративные изменения дисков с формированием протрузии либо грыжи. Межпозвоночные грыжи шейного, грудного и поясничного отдела, в том числе – с радикулопатией, миелопатией; грыжи Шморля.
Кроме того, в группу других дорсопатий включают дорсалгии – боли, возникающие на фоне функциональных изменений в мягких тканях, межпозвонковых дисках, дугоотросчатых суставах. Отличительной особенностью дорсалгий является отсутствие неврологических нарушений вследствие сдавления нервных корешков либо спинного мозга.
С учетом локализации, особенностей болевого синдрома выделяют следующие варианты болей при дорсопатиях:
- локальные – в зоне поражения;
- проекционные (отраженные) – распространяющиеся по ходу нерва;
- корешковые (радикулярные) – возникающие при сдавлении корешка, сопровождающиеся расстройствами чувствительности, слабостью мышц, снижением рефлексов;
- развивающиеся при мышечном спазме.
Наиболее распространены болевые синдромы смешанного генеза. Например, при сдавлении нервного корешка появляется локальная боль в спине, рефлекторно возникает мышечный спазм, отмечается болезненность в зоне иннервации в сочетании с неврологическими расстройствами.
Симптомы дорсопатий
Общие проявления
Чаще поражаются шейный и поясничный отделы. Боли про дорсопатиях могут быть ноющими, постоянными либо внезапными, острыми, интенсивными, по типу прострела. Сопровождаются напряжением мышц спины, шеи, надплечий, конечностей, болезненностью при пальпации. Боль усиливается при движениях, подъеме тяжестей, чихании, кашле, вынуждает пациентов ограничивать физическую активность.
Больных беспокоят мышечные спазмы, уменьшение объема движений позвоночника и конечностей. Возможны парестезии, снижение чувствительности, мышечная слабость, нарушение рефлексов. При значительной продолжительности заболевания, наличии неврологической симптоматики формируется гипотрофия мышц. Могут обнаруживаться нейротрофические расстройства.
Дорсопатии шейного отдела
Боли в шейном отделе часто сочетаются с болью в надплечьях, верхних конечностях. Нередко отмечаются ограничения движений в плечевых суставах, при длительном течении патологии увеличивается вероятность развития дегенеративных поражений суставов, околосуставных мягких тканей. Из-за сопутствующего сдавления позвоночной артерии пациентов может беспокоить головная боль, головокружения, шум в голове, потемнение в глазах или мелькание «мушек».
Дорсопатии грудного отдела
Наряду с болями в грудном отделе больные нередко жалуются на боли в области сердца или в грудной клетке, что может затруднять диагностический поиск. Возможно развитие межреберной невралгии, сопровождающейся кратковременными, но очень интенсивными приступами. При сдавлении корешков, спинного мозга наблюдаются онемение, ползание мурашек, нарушения движений.
Дорсопатии поясничного отдела
Острые болевые приступы стреляющего характера часто возникают на фоне постоянных или периодических тупых болей в пояснице, отдают в ягодицу, нижнюю конечность, реже – нижнюю часть живота. Боль обычно усиливается в положении стоя, при наклонах, вращении корпуса. Иногда затрудняет выпрямление туловища, вызывает хромоту. Возможны судороги в икроножных мышцах, онемение, слабость в ногах.
Осложнения
При продолжительном течении отмечается прогрессирование дистрофических процессов с образованием протрузий, грыж, возникновением остеопороза. Типичным осложнением дорсопатий являются двигательные, чувствительные и смешанные неврологические нарушения. Возможно формирование функционального сколиоза, развитие психических расстройств (депрессии, невроза, ипохондрии), обусловленное длительным сохранением болей.
Диагностика
Первичная диагностика дорсопатии осуществляется врачами-неврологами. При необходимости к обследованию привлекают нейрохирургов, ортопедов-травматологов, других специалистов. Диагностическая программа включает:
- Сбор жалоб и анамнеза. Врач выясняет время и обстоятельства появления симптомов, динамику их развития, связь с внешними обстоятельствами. Устанавливает факторы, способствующие появлению болезни, возникновению обострений. Оценивает влияние патологии на качество жизни больного, отношение пациента к своему заболеванию.
- Нейроортопедический осмотр. Предполагает исследование осанки с использованием двух электронных весов, курвиметрию, определение объема активных и пассивных движений, исследование мышечного тонуса, выявление триггерных болевых точек.
- Рентгенография. Включает обзорные снимки всего позвоночного столба, прицельные рентгенограммы пораженного отдела, часто дополняется функциональными пробами. Рентгенологическое исследование обнаруживает травматические повреждения и их последствия, костные разрастания, изменения структуры кости, врожденные аномалии, стеноз.
- КТ позвоночника. Применяется на заключительном этапе диагностического поиска. Дополняет результаты рентгенографии, позволяет уточнить расположение, размеры, конфигурацию патологического очага, его взаимоотношения с соседними структурами, спланировать хирургическое вмешательство либо уточнить тактику консервативной терапии.
- МРТ позвоночника. Хорошо отображает межпозвонковые диски, связки, хрящи, нервы, сосуды, спинной мозг и его оболочки, окружающие мышцы, жировую клетчатку. Дает возможность детально оценивать состояние мягкотканных структур, выявлять травмы, воспалительные, дегенеративные заболевания, аномалии развития, опухоли.
- Нейрофизиологические методики. Электромиография, электронейрография, исследование соматосенсорных вызванных потенциалов назначаются для определения уровня, топики, характера и распространенности поражения, оценки состояния мышц, проводящих путей, дифференциальной диагностики, обнаружения субклинических форм заболевания, отслеживания динамики.
В процессе диагностики используются опросники, тесты, специальные шкалы: шестибалльная оценка мышечной силы, индекс мышечного синдрома, шкала оценки вертеброневрологических симптомов, опросник нейропатической боли, Освестровский опросник. Дифференциальную диагностику проводят между различными дорсопатиями.

Обязательной частью реабилитации при дорсопатии является индивидуальная лечебная физкультура
Лечение дорсопатий
Консервативная терапия
Лечение этой группы патологий чаще консервативное, как правило, осуществляется в амбулаторных условиях. Основными принципами терапии дорсопатий являются раннее начало, комплексный подход, мероприятия, направленные на устранение болевого синдрома, сочетание симптоматических и патогенетических методик. Консервативное лечение дорсопатий включает следующие медикаментозные и немедикаментозные методы:
- НПВС. Назначаются короткими курсами перорально, реже внутримышечно в период обострения для снижения интенсивности болевого синдрома, уменьшения воспаления. При необходимости могут длительно использоваться в виде местных средств.
- Миорелаксанты. Рекомендуются для уменьшения интенсивности мышечных спазмов, устранения рефлексогенного компонента болевого синдрома.
- Блокады с кортикостероидами. Показаны при сильных болях, которые не устраняются другими препаратами. Бетаметазон, дексаметазон, другие средства вместе с местным анестетиком вводят в зону поражения.
- Медикаменты для стимуляции восстановления. Для стимуляции репарации, активизации биохимических процессов в нервной ткани, восстановления хрящей применяют витамины группы В, хондропротекторы, анаболические, сосудистые препараты.
- Успокоительные средства. Для профилактики депрессивных расстройств используют травяные сборы, мягкие транквилизаторы, антидепрессанты. Лекарства данных групп также уменьшают выраженность психогенных мышечных спазмов.
- Тракционная терапия. Сухое и подводное вытяжение способствует расслаблению мышц, увеличению расстояния между позвонками. Устраняет компрессию нервов и сосудов, снижает выраженность болей, улучшает кровоснабжение.
- Физиотерапия. Пациентам назначаются электрофорез, магнитотерапия, лазеротерапия, диадинамические токи, УФО, грязевые аппликации, подводный душ.
- Другие методы. Обязательной частью реабилитации являются индивидуальные комплексы лечебной физкультуры. Широко применяется массаж. По показаниям используются иглотерапия, мануальная терапия, тейпирование.
Для фиксации пораженного отдела рекомендуют ортезы. При нестерпимых стреляющих болях назначают антиконвульсанты. Пациенты находятся на диспансерном наблюдении у врача-невролога. Для предупреждения обострений курсы лечения регулярно повторяют. В период ремиссии больных направляют на санаторно-курортное лечение.
Хирургическое лечение
Абсолютным показанием к операции считается сдавление конского хвоста с нарушениями функции тазовых органов, потерей чувствительности аногенитальной зоны, парезом стоп. В качестве относительного показания рассматривается неэффективность консервативной терапии в течение 6 месяцев. С учетом характера патологии выполняются следующие вмешательства:
- при межпозвоночных грыжах: дискэктомия, микродискэктомия, нуклеопластика, радиочастотная денервация фасеточных суставов;
- при сколиозе: коррекция с использованием торакального, дорсального или торакофренолюмботомического доступа;
- при стенозе: фасетэктомия, ламинэктомия, пункционная декомпрессия диска;
- при нестабильности: межтеловой спондилодез, транспедикулярная фиксация, фиксация кейджами и пластинами.
В послеоперационном периоде назначаются реабилитационные мероприятия, включающие медикаментозную терапию, ЛФК, физиотерапию. Объем и продолжительность восстановительного периода определяются видом операции, тяжестью неврологических расстройств, возрастом больного, другими факторами.
Прогноз
При острых дорсопатиях, обусловленных функциональными нарушениями (например, вследствие перегрузки либо переохлаждения) возможно полное выздоровление. При хронических процессах, сопровождающихся органическими изменениями позвоночного столба и смежных анатомических структур, своевременное адекватное лечение позволяет устранить или существенно уменьшить боли, обеспечить длительное сохранение трудоспособности, привычной активности.
Профилактика
Профилактические мероприятия предполагают формирование расписания учащихся с учетом официальных рекомендаций, использование функциональной мебели, обеспечение соответствующих условий труда на производстве, минимизацию стрессов, сохранение достаточной физической активности. Лицам с диагностированной дорсопатией, склонностью к заболеваниям соединительной ткани необходимо наблюдаться у невролога или ортопеда.
Источник
Содержание статьи
Среди дорсопатий чаще всего встречается остеохондроз, спондилолистез, болезнь Бехтерева, искривления позвоночного столба и врожденные пороки развития. Общими проявлениями для данных патологий являются болевой синдром в области позвоночного столба, а также расстройства двигательной и чувствительной функций. Диагностический комплекс включает неврологический осмотр, ЭМГ, КТ и МРТ. Лечение основано на применении противовоспалительных, обезболивающих и спазмолитических средств.
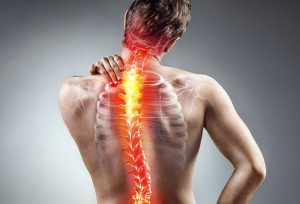
Что такое дорсопатия?
Под термином дорсопатия подразумевается целый ряд патологий костной и мышечной систем, а также соединительной ткани. Отличительной особенностью данных болезней является обязательное поражение позвоночного столба с наличием болевого синдрома и функциональных расстройств.
Заболевания позвоночного столба занимают 3-е место по случаям нетрудоспособности среди всех болезней тела человека. Так, по данным Всемирной организации здравоохранения более 5% населения планеты страдает различными недугами позвоночника, что составляет около 400 миллионов людей по всему миру.
Болезни позвоночного столба, провоцирующие неврологические расстройства, были объединены в группу так называемых дорсопатий. Данные заболевания значительно ухудшают качество жизни пациентов и нередко приводят к инвалидизации больных, что придает проблеме социальную значимость.
Течение у данной группы заболеваний при дорсопатиях, как правило, хроническое с периодическими обострениями. При этом в патологический процесс нередко вовлекаются различные структуры позвоночного столба: межпозвонковый диск, связочный и мышечный аппараты, а также дугоотростчатые суставы. Основу клиники дорсопатии составляет болевой синдром, однако при сопутствующем поражении спинномозговых корешков (или самого спинного мозга) может присоединяться неврологическая симптоматика.
Классификация
Согласно МКБ дорсопатии подразделяются на:
- Патологии, связанные с деформацией позвоночного столба, разрушением межпозвоночных дисков и соскальзыванием позвонков;
- Спондилопатии – ряд болезней, провоцируемых нарушением «питания» позвоночного столба (так называемые дистрофические расстройства) вследствие гормонального дисбаланса, воспалений и пр.;
- Дорсалгии – поражения нервных корешков и сплетений, проявляющиеся болью в спине. В зависимости от уровня возникновения болевого синдрома выделяют: цервик-, торак- и люмбалгию – появление болей в шее, груди и пояснице соответственно.
Наиболее распространенными дорсопатиями на сегодняшний день являются остеохондроз, спондилолистез, болезнь Бехтерева, искривления позвоночного столба (сколиоз, кифоз) и врожденные пороки развития (люмбализация, сакрализация).
Почему возникает?
Основными причинами развития дорсопатий являются:
- Генетическая предрасположенность или врожденные дефекты дорсопатий;
- Естественное старение организма с соответствующими возрастными изменениями;
- Избыточная масса тела и нерациональное питание с дефицитом витаминов и микроэлементов;
- Гормональные и обменные нарушения (диабет, подагра), инфекционные поражения (туберкулез, гонорея), а также интоксикации промышленными и прочими веществами (включая никотин и алкоголь);
- Травматизация позвоночного столба (ушибы, подвывихи и др.);
- Деформации, а также повышенная подвижность (нестабильность) позвоночника;
- Ортопедические патологии (косолапость, плоскостопие, вальгусные, варусные и прочие искривления);
- Повышенные нагрузки на позвоночный столб при чрезмерной физической активности, подъеме тяжестей или длительном пребывании в неудобных позах;
- Сидячий образ жизни или внезапное прекращение профессиональной спортивной деятельности.
Дорсопатиям также способствует проживание в неблагоприятных природных условиях – холодный и влажный климат, провоцирующий частые переохлаждения.
Стоит отметить, что по данным ряда исследований процент больных дорсопатией значительно выше среди людей, постоянно испытывающих эмоциональные потрясения и стрессы.

Симптоматика
Проявления дорсопатий зависят от их непосредственного вида. Однако общими являются:
- болевой синдром при дорсопатии из-за повреждения межпозвонкового диска, связочного аппарата, суставных сумок, менискоидов («амортизаторов» позвоночных суставов) или мышечного напряжения;
- неврологические расстройства из-за перераздражения, а также непосредственного сдавления нервных корешков (или самого спинного мозга).
Остеохондроз
Данная патология включает разрушения суставного хряща, наблюдающиеся в любом сочленении организма. Однако чаще всего недуг поражает межпозвонковые диски при дорсопатии.
В зависимости от уровня поражения возможна следующая симптоматика:
- Шейный отдел – прострельные или хронические боли во время дорсопатий, распространяющиеся на затылок, плечи и руки. При ущемлении позвонковой артерии (кровоснабжающей мозг) возникают расстройства зрения, слуха и равновесия, частые обморочные состояния. Также наблюдаются приступообразные атаки с головокружением, тошнотой, рвотой и нарушением речи, напоминающие инсульт;
- Грудной сегмент – болевой синдром варьируется от жгущего до ноющего, при этом боль при дорсопатиях часто имитирует патологии внутренних органов (сердца, легких, желудка), что значительно затрудняет диагностику;
- Поясница – боли зачастую резкие, возникают на фоне подъема тяжестей, распространяются на нижние конечности и крестец. При защемлении конечного отдела спинного мозга (конского хвоста) болевой синдром локализуется на внутренней поверхности бедер и в области промежности. Также появляется несдержание мочи, кала и половая дисфункция.
Стоит отметить, что боль при дорсопатиях зачастую сопровождается мышечным спазмом, из-за чего подвижность пораженного отдела позвоночника значительно ограничивается.
Спондилолистез
Патология заключается в соскальзывании позвонка кпереди или кзади по отношению к нижележащему. Как правило, пациентов беспокоят боли в пояснице и крестцово-копчиковом отделе. При этом болевой синдром нередко распространяется на нижние конечности.
Таз больных отклоняется, усиливаются грудной и поясничный изгибы позвоночника. Ягодичные мышцы истощаются, также наблюдается относительное удлинение конечностей за счет визуального укорочения туловища.
В запущенных стадиях появляются неврологические расстройства дорсопатии: парестезии («ложные ощущения» в виде жжения или покалывания), а также потеря кожной чувствительности и двигательной активности. У отдельных больных может возникать синдром конского хвоста, сопровождающийся нарушением функций тазовых органов.
Болезнь Бехтерева
Недуг развивается системно с преимущественным поражение места сочленения костей таза с крестцом. Обычно «стартовыми» симптомами являются боли в крестцовой области, а также скованность, возникающая после ночного сна или продолжительного отдыха.
С прогрессированием недуга болезненность дорсопатии распространяется на весь позвоночный столб. При осмотре спины наблюдается ее значительное округление (сутулость), а при ощупывании – напряжение мышечного каркаса.
На поздних стадиях происходит полное обездвиживание (анкилоз) суставов позвоночного столба, из-за чего человек «застывает» в сгорбленном состоянии, а его рост уменьшается. В отдельных случаях патологические изменения могут возникать в суставах верхних и нижних конечностей, а также в оболочках глаз и сердца.
Искривления позвоночного столба
Деформации позвоночника включают кифоз («горб»), лордоз (изгиб кпереди) и сколиоз (боковое искривление). Кифоз и лордоз в норме наблюдаются в грудном/крестцовом, а также шейном/поясничном отделах. Однако сколиоз – это всегда патологическое состояние.
Кифозная осанка представляет собой выраженную сутулость, плечи сведены вперед, а грудная клетка сжата. Лордоз проявляется выпячиванием живота и ягодиц, а также сглаживанием груди. При сколиозе у пациентов отмечается различный уровень плеч и крыльев таза, тогда как при осмотре позвоночного столба наблюдается его S-образное искривление.
Больных беспокоят ноющие боли в спине, что связано с неадекватным распределением нагрузки на деформированный позвоночник. С возрастом у таких пациентов увеличивается вероятность возникновения остеохондроза и межпозвонковой грыжи.
Врожденные пороки развития дорсопатий:
- Люмбализация – это аномалия, связанная с образование дополнительного поясничного позвонка. Обычно проявляется патология в юности с возникновением острых болей после подъема тяжестей и прочей физической активности. Со временем болевой синдром становится хроническим, распространяется на ягодицы и нижние конечности.Иногда в процесс вовлекается седалищный нерв с развитием его воспаления – ишиаса. В таком случае у пациентов возникают жгущие боли на задней поверхности бедер. В этой же зоне исчезает кожная чувствительность, а сила мышц значительно ослабевает.
- Сакрализация – это противоположное люмбализации состояние, связанное с уменьшением количества поясничных позвонков. Чаще всего течение недуга бессимптомное или в виде незначительно дискомфорта. Однако в некоторых случаях пациентов могут беспокоить боли в области поясницы и крестца, распространяющиеся на нижние конечности. Как правило, болезненность исчезает в положении лежа и обостряется при физической нагрузке. Стоит отметить, что поражения седалищного нерва (в отличие от люмбализации) возникают редко.
Диагностика
Диагностический поиск при дорсопатиях включает:
- Опрос с определением жалоб на боль, а также нарушения двигательных и чувствительных функций. При этом уточняется связь симптомов с физической нагрузкой, малой подвижностью, подъемом тяжестей или переразгибанием позвоночника;
- Осмотр, в ходе которого определяется специфическая поза, искривление позвоночного столба или напротив сглаживание его изгибов. Также оцениваются двигательные возможности позвоночника, корешковые пробы и сухожильные рефлексы;
- Электромиографию для уточнения уровня дорсопатии поражения нервных корешков и сплетений;
- КТ или МРТ с целью определения позвонковых патологий или грыжевого выпячивания.

Лечение дорсопатий
Тактика медицинской помощи заключается в избавлении от болевого синдрома, а также восстановлении чувствительных и двигательных расстройств.
Немедикаментозные методы
Пациентам рекомендуется сохранять физическую активность для предотвращения слабости мышечного каркаса и обездвиживания позвоночного столба. В каждом конкретном случае разрабатывается комплекс лечебной физкультуры, направленный на сохранение и повышение объема движений в позвоночнике.
Больным при дорсопатии также рекомендуется кинезиотейпирование – метод подвижной фиксации позвоночника с помощью специальных клейких лент из хлопка. Подобные «пластыри» оказывают обезболивающее и стабилизирующее действие, нормализуя при этом мышечный тонус. Носят тейп-ленты круглосуточно в течение 5-ти дней, после чего заменяют.
Медикаменты
При острой боли пациентам назначают нестероидные противовоспалительные препараты (Лорноксикам, Диклофенак, Кеторолак) или ненаркотические анальгетики (Флупиртин). Для купирования нестерпимого болевого синдрома используют наркотические вещества – опиоиды (Трамадол и Фентанил).
В целях снижения тонуса мышц при их выраженном спазме в схему лечения дорсопатий вводят миорелаксанты (Толперизон, Циклобензаприн). Для улучшения периферического кровообращения пациентам назначают вазодилятаторы, способствующие расширению сосудов (Петоксифиллин).
При нарушениях двигательных и чувствительных функций применяют игибиторы холинэстеразы, улучшающие передачу «сигнала» с нервного волокна на мышечное (Галантамин). С этой же целью применяют витамины В1, В6 и В12 – Тиамин, Пиридоксин и Цианкобаламин.
Обычно лечение дорсопатии проводится амбулаторно с плановой госпитализацией каждые 6 месяцев. Об эффективности терапии свидетельствует снижение болевого синдрома; увеличение двигательных, чувствительных и рефлекторных функций; а также восстановление трудоспособности.
Хирургические методы
Как правило, при дорсопатиях оперативное лечение не используют. Однако при сдавлениях спинного мозга грыжевым выпячиванием может проводиться удаление диска и его замена на искусственный имплантат. В случае прогрессирующего спондилолистеза используют реконструктивные операции с целью фиксации нестабильных позвонков – спондилодез.
При упорном болевом синдроме у пациентов с диагнозом люмбализации или сакрализации проводят иссечение отростков поясничного позвонка с последующей фиксацией костным или искусственным трансплантатом.
Профилактика
Основой профилактики дорсопатий является:
- Наблюдение за состоянием пациентов с аномалиями развития позвоночного столба или рожденных в семьях с подобными заболеваниями;
- Нормализация массы тела и рационализация питание с целью повышения витаминного и микроэлементного состава пищи;
- Восстановление гормональных и обменных нарушений (диабета, подагры), лечение инфекционных поражений (туберкулеза, гонореи), а также интоксикаций промышленными и прочими веществами (включая никотин и алкоголь);
- Предупреждение травматизации позвоночного столба (ушибов, подвывихов и др.);
- Коррекция деформаций, а также повышенной подвижности (гипермобильности) позвоночника;
- Лечение ортопедических патологий (косолапости, плоскостопия, вальгусных, варусных и прочих искривлений);
- Снижение нагрузки на позвоночный столб за счет уменьшения физической активности, избегания подъема тяжестей или длительного пребывания в неудобных статичных позах;
- Отказ от сидячего образа жизни или внезапного прекращения профессиональной спортивной деятельности.
Пациентам рекомендуется избегать неблагоприятных природных условий (холодного и влажного климата, способствующего частым переохлаждения), а также эмоциональных нагрузок и стрессов.
Помните, дорсопатии – это целый комплекс болезней, поражающих позвоночный столб. При отсутствии адекватного лечения качество жизни пациентов значительно ухудшается: они теряют трудоспособность и возможность самообслуживания, становясь инвалидами.
Источник
