Грыжи у детей учебник
ÏÓÏÎ×ÍÛÅ ÃÐÛÆÈ ÄÅÒÑÊÎÃÎ ÂÎÇÐÀÑÒÀ
Ïóïî÷íûå ãðûæè ó äåòåé ñîñòàâëÿþò, ïî äàííûì Í. Â. Øâàðöà (1935), 1215 % ê îáùåìó êîëè÷åñòâó ãðûæ, ïî Ñ. ß. Äîëåöêîìó 3,8 %. ×àùå îíè íàáëþäàþòñÿ ó äåâî÷åê, ðàçâèâàþòñÿ ïðåèìóùåñòâåííî äî 10-ëåòíåãî âîçðàñòà, îáû÷íî èìåþò íåçíà÷èòåëüíóþ âåëè÷èíó è òîëüêî â èñêëþ÷èòåëüíûõ ñëó÷àÿõ äîñòèãàþò áîëüøèõ ðàçìåðîâ.
 ðàçâèòèè ïóïî÷íûõ ãðûæ èìååò çíà÷åíèå íåïîëíîöåííîå ïðèêðûòèå ïóïî÷íîé ôàñöèåé ïóïî÷íîãî êîëüöà ñ îáðàçîâàíèåì ñëàáîãî ó÷àñòêà, ïðåäðàñïîëîæåííîãî ê âûïÿ÷èâàíèþ áðþøèíû. Ðàçâèòèå ïóïî÷íûõ ãðûæ ïðè íåäîíîøåííîñòè, ãèïîòðîôèè, ðàõèòå ñâÿçàíî ñ ïîñëåäóþùèì îñëàáëåíèåì áðþøíîé ñòåíêè â öåëîì è ïóïî÷íîé îáëàñòè â ÷àñòíîñòè. Ðàçëè÷íûå çàáîëåâàíèÿ äåòñêîãî âîçðàñòà, ñâÿçàííûå ñ ïîâûøåíèåì âíóòðèáðþøíîãî äàâëåíèÿ ïðè êàøëå, íàòóæèâàíèè, êîêëþøå, áðîíõîïíåâìîíèè, ôèìîçå, äèçåíòåðèè, çàïîðàõ, ñïîñîáñòâóþò ðàñøèðåíèþ ïóïî÷íîãî êîëüöà, è íà÷àëüíàÿ ñòåïåíü âûïÿ÷èâàíèÿ áðþøèíû óâåëè÷èâàåòñÿ, îáðàçóÿ ãðûæåâîé ìåøîê ñ âîðîòàìè íà óðîâíå ìàëîïîäàòëèâûõ ê ðàñøèðåíèþ ïëîòíûõ êðàåâ ïóïî÷íîãî êîëüöà.  ãðûæåâîé ìåøîê ïóïî÷íûõ ãðûæ ó äåòåé ÷àùå âõîäÿò ñàëüíèê è òîíêèé êèøå÷íèê.
Óùåìëåíèå ïóïî÷íûõ ãðûæ ó äåòåé âñòðå÷àåòñÿ ðåäêî, òåì íå ìåíåå íåîáõîäèìî òùàòåëüíîå íàáëþäåíèå çà ðåáåíêîì ïðè çàáîëåâàíèÿõ, ñâÿçàííûõ ñ ïîâûøåíèåì âíóòðèáðþøíîãî äàâëåíèÿ, è îñîáîå âíèìàíèå ê ïîâåäåíèþ ðåáåíêà è æàëîáàì åãî íà áîëè â æèâîòå, êîòîðûå ìîãóò áûòü ñâÿçàíû ñ ìåòåîðèçìîì, ðàçëè÷íûìè íàðóøåíèÿìè ôóíêöèé êèøå÷íèêà, à òàêæå ñðàùåíèåì ñàëüíèêà ñ ãðûæåâûì ìåøêîì, ÷òî ó äåòåé íàáëþäàåòñÿ âåñüìà ðåäêî.
Ïðè æàëîáàõ íà áîëè â æèâîòå è â îáëàñòè ïóïî÷íîé ãðûæè íåëüçÿ çàáûâàòü è î âîçìîæíîñòè ðàçâèòèÿ àïïåíäèöèòà, êëèíè÷åñêàÿ êàðòèíà êîòîðîãî íå âñåãäà áûâàåò ÿñíîé.
Íàáëþäåíèÿ òðåáóþò äåòè, ïðåäúÿâëÿþùèå æàëîáû íà êîëèêîîáðàçíûå áîëè â æèâîòå; ïðè æàëîáàõ íà áîëè âñåãäà íåîáõîäèìî îñìàòðèâàòü ïóïî÷íîå êîëüöî, îùóïûâàòü åãî è ïðè íàëè÷èè èçîëèðîâàííîé áîëåçíåííîñòè ïðîâîäèòü ïîâòîðíûå îñìîòðû. Ïóïî÷íîå êîëüöî îáû÷íî õîðîøî ïðîùóïûâàåòñÿ, è â ïîëîæåíèè ëåæà îïðåäåëÿþòñÿ ãëàäêèå êðàÿ åãî. Îäíîâðåìåííî ñ ðàñøèðåíèåì ïóïî÷íîãî êîëüöà íàáëþäàåòñÿ íåêîòîðîå ðàñõîæäåíèå ïðÿìûõ ìûøö æèâîòà. Ýòî ðàñõîæäåíèå õîðîøî îïðåäåëÿåòñÿ â ãîðèçîíòàëüíîì ïîëîæåíèè ïðè ïîäíèìàíèè ãîëîâû è òóëîâèùà, êîãäà ïðÿìûå ìûøöû æèâîòà ñîêðàùàþòñÿ, îôîðìëÿÿ êðàÿ ðàñõîæäåíèÿ è âûïÿ÷èâàíèå. Ïðè ïðàâèëüíîì ðàçâèòèè ðåáåíêà ïóïî÷íîå îòâåðñòèå îáû÷íî ê 23 ãîäàì ïîñòåïåííî óìåíüøàåòñÿ â ðàçìåðàõ è òåì ñàìûì óñòðàíÿþòñÿ âîçìîæíîñòè äàëüíåéøåãî âûïÿ÷èâàíèÿ ãðûæåâîãî ìåøêà.  ýòîì âîçðàñòå îïåðàòèâíîå ëå÷åíèå ïðèìåíÿåòñÿ ðåäêî è ïîêàçàíî òîëüêî ïðè íàëè÷èè ïðîãðåññèðóþùåãî óâåëè÷åíèÿ âûïÿ÷èâàíèÿ èëè óùåìëåíèÿ. Âûæèäàòåëüíàÿ òàêòèêà ÿâëÿåòñÿ îáîñíîâàííîé.
Ïðèìåíåíèå áàíäàæåé ïðè ïóïî÷íûõ ãðûæàõ ñ ìåõàíè÷åñêèì ïðèæàòèåì ïóïî÷íîãî êîëüöà ðàíåå ñ÷èòàëîñü âïîëíå öåëåñîîáðàçíûì ìåðîïðèÿòèåì.  äàëüíåéøåì íàáëþäåíèÿ ïîêàçàëè, ÷òî äëèòåëüíîå íîøåíèå áàíäàæà âåäåò ê àòðîôèè òêàíåé â îáëàñòè ïóïî÷íîãî êîëüöà. Áàíäàæ ëåãêî ñïîëçàåò, âûçûâàåò ðàçäðàæåíèå êîæè.
Ñ. Ä. Òåðíîâñêèé ñ÷èòàåò ïðèìåíåíèå áàíäàæåé ïðè ïóïî÷íûõ ãðûæàõ íå òîëüêî íåíóæíûì, íî äàæå âðåäíûì. Ïðè ìàëûõ ïóïî÷íûõ ãðûæàõ öåëåñîîáðàçíî ñáëèæàòü êîæó â îáëàñòè ïóïî÷íîãî êîëüöà ïîëîñêàìè ëèïêîãî ïëàñòûðÿ, ÷òî îáåñïå÷èâàåò ðàâíîìåðíîå äàâëåíèå íà îáëàñòü ïóïêà. Íàëîæåííûå ïîëîñêè ëèïêîãî ïëàñòûðÿ íå äîëæíû ïåðåõîäèòü çà ïåðåäíþþ ïîäìûøå÷íóþ ëèíèþ. Ïîâÿçêó èç ëèïêîãî ïëàñòûðÿ ìîæíî íå ìåíÿòü áîëåå íåäåëè. Ðåáåíêà ìîæíî êóïàòü, íå ñíèìàÿ ïîâÿçêè. Äëÿ óêðåïëåíèÿ áðþøíîãî ïðåññà ðåêîìåíäóåòñÿ ãèìíàñòèêà. Ó äåòåé ñòàðøå 45 ëåò ïðèìåíÿòü ëèïêîïëàñòûðíóþ ïîâÿçêó íåöåëåñîîáðàçíî, òàê êàê çàêðûòèå ïóïî÷íîãî êîëüöà â ýòîì âîçðàñòå íàáëþäàåòñÿ ðåäêî.
Îïåðàöèè ïðè ïóïî÷íûõ ãðûæàõ ó äåòåé
Ñ. Ä. Òåðíîâñêèé (1959) îáðàùàåò âíèìàíèå íà íåîáõîäèìîñòü â êàæäîì ñëó÷àå âûÿñíèòü ïîêàçàíèÿ ê îïåðàöèè è íå ðàñøèðÿòü èõ, äàæå ïðè ïðîñòûõ îïåðàöèÿõ ó ìàëåíüêèõ äåòåé, îñîáåííî äî 2 ëåò.
Ïóïî÷íûå ãðûæè ó äåòåé îáû÷íî íå äîñòèãàþò áîëüøèõ ðàçìåðîâ, ÷òî îáëåã÷àåò îïåðàöèþ, êîòîðàÿ ïðîèçâîäèòñÿ ïðåèìóùåñòâåííî ïîä ýôèðíûì íàðêîçîì. Ïðè íåáîëüøèõ ïóïî÷íûõ ãðûæàõ öåëåñîîáðàçåí ñïîñîá Ëåêñåðà (Lexer). Ïðîâîäÿò ïðîäîëüíûé èëè îâàëüíûé ðàçðåç êîæè, îáíàæàþò ãðûæåâîé ìåøîê è âûäåëÿþò øåéêó. Ïîñëå âñêðûòèÿ ìåøêà è îñìîòðà åãî ïîëîñòè ïðîøèâàþò øåéêó ó îñíîâàíèÿ è ïåðåâÿçûâàþò åå íà îáå ñòîðîíû. Ïîñëå ïîãðóæåíèÿ êóëüòè íàêëàäûâàþò êèñåòíûé øåëêîâûé øîâ íà àïîíåâðîç áåëîé ëèíèè. Ðåêîìåíäîâàííîå Ëåêñåðîì íàëîæåíèå ïðîâîëî÷íîãî øâà â íàñòîÿùåå âðåìÿ íå ïðèìåíÿåòñÿ.
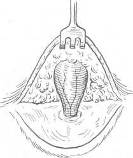

Ðèñ. 27. Îïåðàöèÿ ïðè ïóïî÷íîé ãðûæå (Spitzy).
Íàèáîëåå ðàñïðîñòðàíåííûì è ïðîñòûì ñïîñîáîì ÿâëÿåòñÿ îïåðàöèÿ Øïèöè (Spitzy), ïðè êîòîðîé êîæíûé ðàçðåç â âèäå ïîëóêðóãà ïðîâîäèòñÿ ó îñíîâàíèÿ ãðûæåâîãî âûïÿ÷èâàíèÿ ñíèçó. Îòñåïàðîâûâàþò êîæó ñ ïîäêîæíîé êëåò÷àòêîé, âûäåëÿþò øåéêó ãðûæåâîãî ìåøêà (ðèñ. 27, à), à äíî ìåøêà îñòàåòñÿ ñïàÿííûì ñ êîæåé ïóïêà (ðèñ. 27, á). Ïîñëå îñìîòðà ìåøêà øåéêó åãî ïðîøèâàþò øåëêîâûì èëè êåòãóòîâûì øâîì, êîòîðûé çàâÿçûâàþò íà îáå ñòîðîíû. ×àñòü äíà ãðûæåâîãî ìåøêà, ïðèëåãàþùåãî ê êîæå ïóïêà, èññåêàþò. Íà êðàÿ àïîíåâðîçà íàêëàäûâàþò óçëîâûå øåëêîâûå øâû (34), ïîñëå ÷åãî çàøèâàþò êîæó. Ïðè ýòîé îïåðàöèè ïóïîê îñòàåòñÿ, ÷òî èìååò êîñìåòè÷åñêîå çíà÷åíèå. Äëÿ âîññòàíîâëåíèÿ êîæíîé âòÿíóòîñòè ïóïêà ìîæíî íàëîæèòü 23 òîíêèõ øâà íà îñòàâøèéñÿ ó÷àñòîê îòñå÷åííîãî ãðûæåâîãî ìåøêà ñ ôèêñàöèåé èõ ê àïîíåâðîçó áåëîé ëèíèè.
Ïðè äîñòàòî÷íîé øèðèíå áåëîé ëèíèè ó áîëåå âçðîñëûõ äåòåé îïåðàöèþ ìîæíî äîïîëíèòü óäâîåíèåì àïîíåâðîçà ïî ÄüÿêîíîâóÌåéîÑàïåæêî.
Источник
ÏÓÏÎ×ÍÛÅ ÃÐÛÆÈ ÄÅÒÑÊÎÃÎ ÂÎÇÐÀÑÒÀ
Ïóïî÷íûå ãðûæè ó äåòåé ñîñòàâëÿþò, ïî äàííûì Í. Â. Øâàðöà (1935), 1215 % ê îáùåìó êîëè÷åñòâó ãðûæ, ïî Ñ. ß. Äîëåöêîìó 3,8 %. ×àùå îíè íàáëþäàþòñÿ ó äåâî÷åê, ðàçâèâàþòñÿ ïðåèìóùåñòâåííî äî 10-ëåòíåãî âîçðàñòà, îáû÷íî èìåþò íåçíà÷èòåëüíóþ âåëè÷èíó è òîëüêî â èñêëþ÷èòåëüíûõ ñëó÷àÿõ äîñòèãàþò áîëüøèõ ðàçìåðîâ.
 ðàçâèòèè ïóïî÷íûõ ãðûæ èìååò çíà÷åíèå íåïîëíîöåííîå ïðèêðûòèå ïóïî÷íîé ôàñöèåé ïóïî÷íîãî êîëüöà ñ îáðàçîâàíèåì ñëàáîãî ó÷àñòêà, ïðåäðàñïîëîæåííîãî ê âûïÿ÷èâàíèþ áðþøèíû. Ðàçâèòèå ïóïî÷íûõ ãðûæ ïðè íåäîíîøåííîñòè, ãèïîòðîôèè, ðàõèòå ñâÿçàíî ñ ïîñëåäóþùèì îñëàáëåíèåì áðþøíîé ñòåíêè â öåëîì è ïóïî÷íîé îáëàñòè â ÷àñòíîñòè. Ðàçëè÷íûå çàáîëåâàíèÿ äåòñêîãî âîçðàñòà, ñâÿçàííûå ñ ïîâûøåíèåì âíóòðèáðþøíîãî äàâëåíèÿ ïðè êàøëå, íàòóæèâàíèè, êîêëþøå, áðîíõîïíåâìîíèè, ôèìîçå, äèçåíòåðèè, çàïîðàõ, ñïîñîáñòâóþò ðàñøèðåíèþ ïóïî÷íîãî êîëüöà, è íà÷àëüíàÿ ñòåïåíü âûïÿ÷èâàíèÿ áðþøèíû óâåëè÷èâàåòñÿ, îáðàçóÿ ãðûæåâîé ìåøîê ñ âîðîòàìè íà óðîâíå ìàëîïîäàòëèâûõ ê ðàñøèðåíèþ ïëîòíûõ êðàåâ ïóïî÷íîãî êîëüöà.  ãðûæåâîé ìåøîê ïóïî÷íûõ ãðûæ ó äåòåé ÷àùå âõîäÿò ñàëüíèê è òîíêèé êèøå÷íèê.
Óùåìëåíèå ïóïî÷íûõ ãðûæ ó äåòåé âñòðå÷àåòñÿ ðåäêî, òåì íå ìåíåå íåîáõîäèìî òùàòåëüíîå íàáëþäåíèå çà ðåáåíêîì ïðè çàáîëåâàíèÿõ, ñâÿçàííûõ ñ ïîâûøåíèåì âíóòðèáðþøíîãî äàâëåíèÿ, è îñîáîå âíèìàíèå ê ïîâåäåíèþ ðåáåíêà è æàëîáàì åãî íà áîëè â æèâîòå, êîòîðûå ìîãóò áûòü ñâÿçàíû ñ ìåòåîðèçìîì, ðàçëè÷íûìè íàðóøåíèÿìè ôóíêöèé êèøå÷íèêà, à òàêæå ñðàùåíèåì ñàëüíèêà ñ ãðûæåâûì ìåøêîì, ÷òî ó äåòåé íàáëþäàåòñÿ âåñüìà ðåäêî.
Ïðè æàëîáàõ íà áîëè â æèâîòå è â îáëàñòè ïóïî÷íîé ãðûæè íåëüçÿ çàáûâàòü è î âîçìîæíîñòè ðàçâèòèÿ àïïåíäèöèòà, êëèíè÷åñêàÿ êàðòèíà êîòîðîãî íå âñåãäà áûâàåò ÿñíîé.
Íàáëþäåíèÿ òðåáóþò äåòè, ïðåäúÿâëÿþùèå æàëîáû íà êîëèêîîáðàçíûå áîëè â æèâîòå; ïðè æàëîáàõ íà áîëè âñåãäà íåîáõîäèìî îñìàòðèâàòü ïóïî÷íîå êîëüöî, îùóïûâàòü åãî è ïðè íàëè÷èè èçîëèðîâàííîé áîëåçíåííîñòè ïðîâîäèòü ïîâòîðíûå îñìîòðû. Ïóïî÷íîå êîëüöî îáû÷íî õîðîøî ïðîùóïûâàåòñÿ, è â ïîëîæåíèè ëåæà îïðåäåëÿþòñÿ ãëàäêèå êðàÿ åãî. Îäíîâðåìåííî ñ ðàñøèðåíèåì ïóïî÷íîãî êîëüöà íàáëþäàåòñÿ íåêîòîðîå ðàñõîæäåíèå ïðÿìûõ ìûøö æèâîòà. Ýòî ðàñõîæäåíèå õîðîøî îïðåäåëÿåòñÿ â ãîðèçîíòàëüíîì ïîëîæåíèè ïðè ïîäíèìàíèè ãîëîâû è òóëîâèùà, êîãäà ïðÿìûå ìûøöû æèâîòà ñîêðàùàþòñÿ, îôîðìëÿÿ êðàÿ ðàñõîæäåíèÿ è âûïÿ÷èâàíèå. Ïðè ïðàâèëüíîì ðàçâèòèè ðåáåíêà ïóïî÷íîå îòâåðñòèå îáû÷íî ê 23 ãîäàì ïîñòåïåííî óìåíüøàåòñÿ â ðàçìåðàõ è òåì ñàìûì óñòðàíÿþòñÿ âîçìîæíîñòè äàëüíåéøåãî âûïÿ÷èâàíèÿ ãðûæåâîãî ìåøêà.  ýòîì âîçðàñòå îïåðàòèâíîå ëå÷åíèå ïðèìåíÿåòñÿ ðåäêî è ïîêàçàíî òîëüêî ïðè íàëè÷èè ïðîãðåññèðóþùåãî óâåëè÷åíèÿ âûïÿ÷èâàíèÿ èëè óùåìëåíèÿ. Âûæèäàòåëüíàÿ òàêòèêà ÿâëÿåòñÿ îáîñíîâàííîé.
Ïðèìåíåíèå áàíäàæåé ïðè ïóïî÷íûõ ãðûæàõ ñ ìåõàíè÷åñêèì ïðèæàòèåì ïóïî÷íîãî êîëüöà ðàíåå ñ÷èòàëîñü âïîëíå öåëåñîîáðàçíûì ìåðîïðèÿòèåì.  äàëüíåéøåì íàáëþäåíèÿ ïîêàçàëè, ÷òî äëèòåëüíîå íîøåíèå áàíäàæà âåäåò ê àòðîôèè òêàíåé â îáëàñòè ïóïî÷íîãî êîëüöà. Áàíäàæ ëåãêî ñïîëçàåò, âûçûâàåò ðàçäðàæåíèå êîæè.
Ñ. Ä. Òåðíîâñêèé ñ÷èòàåò ïðèìåíåíèå áàíäàæåé ïðè ïóïî÷íûõ ãðûæàõ íå òîëüêî íåíóæíûì, íî äàæå âðåäíûì. Ïðè ìàëûõ ïóïî÷íûõ ãðûæàõ öåëåñîîáðàçíî ñáëèæàòü êîæó â îáëàñòè ïóïî÷íîãî êîëüöà ïîëîñêàìè ëèïêîãî ïëàñòûðÿ, ÷òî îáåñïå÷èâàåò ðàâíîìåðíîå äàâëåíèå íà îáëàñòü ïóïêà. Íàëîæåííûå ïîëîñêè ëèïêîãî ïëàñòûðÿ íå äîëæíû ïåðåõîäèòü çà ïåðåäíþþ ïîäìûøå÷íóþ ëèíèþ. Ïîâÿçêó èç ëèïêîãî ïëàñòûðÿ ìîæíî íå ìåíÿòü áîëåå íåäåëè. Ðåáåíêà ìîæíî êóïàòü, íå ñíèìàÿ ïîâÿçêè. Äëÿ óêðåïëåíèÿ áðþøíîãî ïðåññà ðåêîìåíäóåòñÿ ãèìíàñòèêà. Ó äåòåé ñòàðøå 45 ëåò ïðèìåíÿòü ëèïêîïëàñòûðíóþ ïîâÿçêó íåöåëåñîîáðàçíî, òàê êàê çàêðûòèå ïóïî÷íîãî êîëüöà â ýòîì âîçðàñòå íàáëþäàåòñÿ ðåäêî.
Îïåðàöèè ïðè ïóïî÷íûõ ãðûæàõ ó äåòåé
Ñ. Ä. Òåðíîâñêèé (1959) îáðàùàåò âíèìàíèå íà íåîáõîäèìîñòü â êàæäîì ñëó÷àå âûÿñíèòü ïîêàçàíèÿ ê îïåðàöèè è íå ðàñøèðÿòü èõ, äàæå ïðè ïðîñòûõ îïåðàöèÿõ ó ìàëåíüêèõ äåòåé, îñîáåííî äî 2 ëåò.
Ïóïî÷íûå ãðûæè ó äåòåé îáû÷íî íå äîñòèãàþò áîëüøèõ ðàçìåðîâ, ÷òî îáëåã÷àåò îïåðàöèþ, êîòîðàÿ ïðîèçâîäèòñÿ ïðåèìóùåñòâåííî ïîä ýôèðíûì íàðêîçîì. Ïðè íåáîëüøèõ ïóïî÷íûõ ãðûæàõ öåëåñîîáðàçåí ñïîñîá Ëåêñåðà (Lexer). Ïðîâîäÿò ïðîäîëüíûé èëè îâàëüíûé ðàçðåç êîæè, îáíàæàþò ãðûæåâîé ìåøîê è âûäåëÿþò øåéêó. Ïîñëå âñêðûòèÿ ìåøêà è îñìîòðà åãî ïîëîñòè ïðîøèâàþò øåéêó ó îñíîâàíèÿ è ïåðåâÿçûâàþò åå íà îáå ñòîðîíû. Ïîñëå ïîãðóæåíèÿ êóëüòè íàêëàäûâàþò êèñåòíûé øåëêîâûé øîâ íà àïîíåâðîç áåëîé ëèíèè. Ðåêîìåíäîâàííîå Ëåêñåðîì íàëîæåíèå ïðîâîëî÷íîãî øâà â íàñòîÿùåå âðåìÿ íå ïðèìåíÿåòñÿ.
Ðèñ. 27. Îïåðàöèÿ ïðè ïóïî÷íîé ãðûæå (Spitzy).
Íàèáîëåå ðàñïðîñòðàíåííûì è ïðîñòûì ñïîñîáîì ÿâëÿåòñÿ îïåðàöèÿ Øïèöè (Spitzy), ïðè êîòîðîé êîæíûé ðàçðåç â âèäå ïîëóêðóãà ïðîâîäèòñÿ ó îñíîâàíèÿ ãðûæåâîãî âûïÿ÷èâàíèÿ ñíèçó. Îòñåïàðîâûâàþò êîæó ñ ïîäêîæíîé êëåò÷àòêîé, âûäåëÿþò øåéêó ãðûæåâîãî ìåøêà (ðèñ. 27, à), à äíî ìåøêà îñòàåòñÿ ñïàÿííûì ñ êîæåé ïóïêà (ðèñ. 27, á). Ïîñëå îñìîòðà ìåøêà øåéêó åãî ïðîøèâàþò øåëêîâûì èëè êåòãóòîâûì øâîì, êîòîðûé çàâÿçûâàþò íà îáå ñòîðîíû. ×àñòü äíà ãðûæåâîãî ìåøêà, ïðèëåãàþùåãî ê êîæå ïóïêà, èññåêàþò. Íà êðàÿ àïîíåâðîçà íàêëàäûâàþò óçëîâûå øåëêîâûå øâû (34), ïîñëå ÷åãî çàøèâàþò êîæó. Ïðè ýòîé îïåðàöèè ïóïîê îñòàåòñÿ, ÷òî èìååò êîñìåòè÷åñêîå çíà÷åíèå. Äëÿ âîññòàíîâëåíèÿ êîæíîé âòÿíóòîñòè ïóïêà ìîæíî íàëîæèòü 23 òîíêèõ øâà íà îñòàâøèéñÿ ó÷àñòîê îòñå÷åííîãî ãðûæåâîãî ìåøêà ñ ôèêñàöèåé èõ ê àïîíåâðîçó áåëîé ëèíèè.
Ïðè äîñòàòî÷íîé øèðèíå áåëîé ëèíèè ó áîëåå âçðîñëûõ äåòåé îïåðàöèþ ìîæíî äîïîëíèòü óäâîåíèåì àïîíåâðîçà ïî ÄüÿêîíîâóÌåéîÑàïåæêî.
Грыжа у детей – разновидности и способы лечения
Грыжей называют выход внутренних органов из полости, где они должны находиться в норме. У детей грыжи встречаются довольно часто. И хотя, как правило, они не вызывают никакого дискомфорта и боли, это серьезный повод обратиться к врачу.
Грыжи у маленьких детей могут быть 3 видов:
– пупочная;
– паховая;
– диафрагмальная.
Пупочная грыжа – ниболее распространеный вид грыжи у малышей, так как у них пупочное кольцо слабое. По статистике, пупочную грыжу врачи обнаруживают у каждого 5-го доношенного ребенка и у каждого 2-го недоношенного малыша. С вероятностью 70% у малыша возникнет пупочная грыжа, если она была у его родителей в детстве. Недоношенные дети в 5 раз чаще болеют грыжей, чем доношенные.
При пупочной грыжи в области пупка появляется небольшой бугорок, который становится заметным, когда малыш плачет, тужится или кашляет. Как правило, этот вид грыжи легко вправляется, если нажать на нее пальцем. Ведь пупочная грыжа – это выход петли кишечника в пространство между мышцами живота. Поэтому когда на нее слегка надавливают, она возвращается на своё место. Диагностируют пупочную грыжу обычно в первый месяц жизни новорожденного.
У детей постарше пупочная грыжа может появиться из-за поднятия тяжести.
Пупочная грыжа у ребенка
Учитывая тот факт, что пупочная грыжа, редко причиняет боль, при лечении ее педиатры выбирают выжидательную позицию. Обычно небольшие пупочные грыжи размером не более 1,5 см сами по себе проходят к возрасту 3-5 лет. В качестве консервативного лечения врач может предложить пользоваться специальным пластырем, который клеится на пупочное кольцо.
Самое неприятное, что может быть показанием к срочной госпитализации и операции пупочной грыжи – это защемление петли кишечника и некроз тканей, развившейся вследствие этого. К счастью, такое защемление у маленьких детей встречается крайне редко. Также без хирургического лечения не обойтись в случае, если грыжа не заросла самостоятельно или размеры ее больше 1,5 см.
Паховая грыжа может быть как врожденной, так и приобретенной. Этот вид грыжи у новорожденных составляет лишь 5% от всех грыж, а встречается он у мальчиков 10 раз чаще, чем у девочек. При паховой грыжи происходит выпячивание грыжевого мешка в паховую область вместе с органами брюшной полости. В этом случае грыжа прощупывается у малыша в паху. У мальчиков она может опуститься в мошонку, в этом случае ее называют пахово-мошоночной.
Часто паховую грыжу сопровождают другие болезни, например, водянка яичка, аномалии в развитии позвоночника, дисплазия тазобедренных суставов, заболевания соединительной ткани (синдром Марфана). При паховой грыжи также, как и при пупочной, ребенок не испытывает боли и дискомфорта. Но оставлять паховую грыжу без внимания нельзя. Её ущемление может привести к нарушению кровоснабжения репродуктивной системы и, как следствие, к бесплодию в дальнейшем.
Паховую грыжу консервативными методами не лечат, выход в этом случае один – операция. Проводится она через небольшое отверстие лапароскопическим способом, поэтому считается не сложной, а после операции больших шрамов на месте разреза не остается. Там где недоступен эндоскопический метод, выполняется операция открытым способом этапы и техника которой описаны в этой статье.
Диафрагмальная грыжа встречается у маленьких детей довольно редко, ее диагностируют у одного новорожденного из 2000. Причины ее возникновения наследственная предрасположенность и многоводие при беременности. При диафрагмальной грыжи возникает отверстие в диафрагме – в мышце, с помощью которой человек дышит. Опасность этого вида грыжи состоит в том, что если через отверстие “выйдут” в грудную клетку внутренние органы брюшной полости, то возникнут помехи в работе сердца и лёгких, из-за чего малышу будет трудно дышать.
Если диафрагмальную грыжу у плода удалось выявить во время беременности, то могут сделать внутриутробную операцию между 26-й и 28-й неделями беременности. Делается она также лапароскопическим методом – через небольшое отверстие в трахею ребёнка устанавливается специальный баллон для стимуляции развития лёгких. Извлекают баллон после родов.
Если же диагноз диафрагмальная грыжа был установлен только после родов, новорожденному сразу делают операцию, после которой он несколько дней находится под колпаком на искусственной вентиляции лёгких.
– Также рекомендуем посетить сам раздел “Статей по хирургии.”
Автор: Искандер Милевски. Дата публикации: 9.1.2019
Источник
Источник
Пупочная грыжа у ребенка. Симптомы, чем опасна, как лечить
Пупочная грыжа — это расширение пупочного кольца, через которое выпячивается содержимое брюшной полости. Такая грыжа встречается чаще у девочек, чем у мальчиков, и почти всегда — у недоношенных детей.
Звучит страшновато. Как реагировать и что предпринять, если грыжа проявилась у ребенка? Чем и на сколько она опасна? Как ее вылечить?
Давайте разбираться.
Что такое пупочная грыжа?
Пупочная грыжа, или расширение пупочного кольца, — это всегда врожденная ситуация. Она развивается во время зародышевого периода. На пятой неделе развития плода начинает быстро расти кишечник, ему не хватает места, и он выходит за пределы живота. Так кишечник развивается какое-то время, потом возвращается обратно. Пупок начинает закрываться и к рождению ребенка он обязан закрыться. Но нередко у новорожденных детей возникает дефект в виде пупочной грыжи.
Так кишечник развивается какое-то время, потом возвращается обратно. Пупок начинает закрываться и к рождению ребенка он обязан закрыться. Но нередко у новорожденных детей возникает дефект в виде пупочной грыжи.
В этом смысле нельзя верить народным присказкам, что малыш «накричал» пупочную грыжу, как бы сильно и долго он ни плакал. Когда ребенок рождается, его кишечник пустой, и грыжу просто невидно. Грыжа становится видимой чуть позже: при плаче, кашле, напряжении животика из-за вздутия.
Понять, есть ли она у ребенка, просто. Это небольшой бугорок в области пупка. Грыжа не беспокоит детей и не доставляет им дискомфорт.
Если грыжа есть, что делать
Если вы подозреваете наличие пупочной грыжи у новорожденного ребенка, первым делом покажите его педиатру. Врач осмотрит грыжу, убедится в ее безопасности для ребенка. Отсутствие покраснений и болезненных ощущений, хорошее настроение и отличный аппетит говорят о том, что все в порядке и бежать на операцию нет необходимости.
Насколько это серьезно?
Пупочная грыжа безопасна для здоровья в детском возрасте. В возрасте до четырнадцати лет не было случаев ущемления пупочной грыжи. Ее наличие может угрожать здоровью, если восемнадцатилетний молодой человек регулярно занимается тяжелыми физическими нагрузками.
Пупочная грыжа закрывается сама в возрасте трех-пяти лет. Оперировать ребенка младше трех лет не рекомендуется, потому что большинство грыж закрываются до этого возраста. Если грыжа не закрылась после пяти лет, она не закроется самостоятельно. И выход здесь — хирургическое вмешательство. Главным показанием к операции по устранению пупочной грыжи является косметическое — из-за психологического дискомфорта.
Как помочь пупочной грыже?
Девяносто девять процентов пупочных грыж размером до полсантиметра закроются самостоятельно. Грыжи размером больше трех сантиметров также часто закрываются. И в то же время можно им помочь. Речь о заклеивании грыжи пластырем. Очень важно пользоваться специально разработанным для этой цели средством «пупочный пластырь», так как обычный пластырь вызывает серьезные раздражения кожи ребенка. Аллергия, инфекция и даже воспаление — вот список последствий использования «обычного» пластыря. Пупочный пластырь гипоаллергенен и — помимо своего вспомогательного действия в борьбе против грыжи — сохраняет здоровье кожи и комфорт жизни малыша.
Что лучше: бандаж или пупочная пластина
Бандаж, пупочный пластырь или массаж пупка — тревогу и беспокойство родителей вызывает пупочная грыжа. «Что делать?» — этот вопрос доводит до паники. Учитывая общее назначение обоих изделий, пупочный пластырь для новорожденных более удобен, так как менее заметен на теле самому ребенку. В этом случае сохраняется привычный комфорт жизни.
Отзывы о пупочных пластинах rupfix
1. Не вызывают аллергии, легко отклеиваются в ванной, помогают Для новорождённого слишком большие, но можно разрезать. Пупочная грыжа появилась в месяц ребёнка. Пупочные корректоры очень помогли совместно с массажем и гимнастикой
https://otzovik.com/review_7121669.html
2. Добрый день! У дочери пупочная грыжа не очень большого размера. Обычный пластырь не помог (использовали его аж… полгода!!). Заказала Арилис (за 10 дней грыжа уменьшилась на половину своего размера, но не до конца)… так я и не поняла в чем секрет его)) обычный приклеивала по такому же принципу).
https://otzovik.com/review_5424071.html
3. У ребенка очень большая грыжа, покупала пластырь уже два раза, стало намного лучше, но пока грыжа еще не совсем прошла. Буду брать еще раз. Качеством довольны.
https://www.blagomed.ru/prod/korrektor-dlya-pupka-arilis-4510.html
Мнение врача о пупочной пластине Rupfix
Несмотря на то, что большая часть пупочных грыж исчезает по мере взросления ребенка, многим родителям неспокойно просто наблюдать за этим небыстрым процессом. Помочь себе психологически и малышу — скорее избавиться от этого косметического дефекта можно с помощью пупочного пластыря Rupfix. Он — при регулярном использовании — поможет грыже исчезнуть и обеспечит защиту кожи от раздражений, намокания области пупка и возникновения инфекций.
Почему не нужно пользоваться народными средствами
Способы в формате самолечения — обычные пластыри с ваткой, заговоры итак далее — не имеют медицински обоснованной гарантии лечения, поэтому могут нанести вред здоровью ребенка.
Самое главное при выявлении у ребенка пупочной грыжи — не суетиться, успокоиться. Наблюдать за комфортом малыша и отсутствию болезненных ощущений в области пупка.
Источник
