Грыжа живота у мужчин после операции

Послеоперационная грыжа на животе, а точнее, в брюшной стенке, относится к разновидности травматических воздействий. Она проявляется в области послеоперационного рубца, располагается под кожей. По отношению ко всем вариантам грыж этот вид составляет 6–8%.
Согласно статистике осложнений в послеоперационном периоде, на грыжи приходится до 5% от всех манипуляций со вскрытием брюшной полости, а при анализе течения нагноившихся ран показатель увеличивается до 10%. Меры по предупреждению зависят не только от вида хирургического вмешательства, умения врача, но и от поведения пациента, выполнения рекомендаций в период реабилитации.
Локализация и классификация
Операции на животе проводятся по разному поводу. Каждая патология требует предварительного изучения и выбора оптимальной тактики. Чтобы хирург смог полностью выделить нужный орган, провести осмотр, остановить кровотечение, необходимо решить вопрос о доступе или конкретном месте разреза поверхностных тканей и кожи.
Для этого существуют типовые способы, разработанные практикой многих поколений врачей. Послеоперационные грыжи чаще образуются в анатомических зонах, где обеспечивается наиболее удобный доступ к органам брюшной полости. По локализации можно догадаться, какую операцию и разрез использовали хирурги.
При грыже:
- белой линии живота — проводилась верхняя или нижняя срединная лапаротомия (рассечение брюшины по центральной линии), вероятно, по поводу заболеваний желудка, кишечника;
- в подвздошной области справа — после операции аппендэктомии, на слепой кишке;
- пупочной области — может осложниться выздоровление от хирургических вмешательств на кишечнике;
- правого подреберья — нежелательный исход удаления камня и желчного пузыря, резекции печени;
- подреберья слева — спленэктомия (удаление селезенки);
- поясничной области сбоку — последствие операций на почках, доступа к мочеточникам;
- области над лобком — в случаях урологических заболеваний, хирургических вмешательств на внутренних половых органах у женщин.

В диагнозе будет отмечена «левосторонняя боковая послеоперационная грыжа с дефектом среднего размера»
Соответственно классификация послеоперационных грыж предусматривает следующие варианты: срединные (верхние и нижние), боковые (право- и левосторонние, верхние, нижние). В зависимости от величины послеоперационного дефекта:
- малые — не нарушают форму живота;
- средние — занимают небольшой участок в области брюшины;
- обширные — сопоставимы с дефектом большой зоны брюшной стенки;
- гигантские — резко деформируют живот, расположены в двух и более зонах брюшины.
Послеоперационные грыжи различаются по характеру — на вправимые и невправимые, по внутреннему строению — на однокамерные и многокамерные. С учетом эффективности лечения — хирурги выделяют рецидивирующие грыжи, включая многократно рецидивирующие. Принципы классификации важны для выбора способа устранения негативных последствий.
Почему у одних пациентов после операции образуются грыжи, а у других нет?
Причины послеоперационных грыж чаще всего связаны с невозможностью провести полную подготовку больного за неимением времени в случаях необходимости экстренного вмешательства. Ведь любая плановая операция требует предоперационной терапии, очищения кишечника, снятия интоксикации.
Отсутствие своевременных мер способствует осложнениям в послеоперационном периоде, связанным со вздутием кишечника, замедлением перистальтики, нарушением выделения кала (запорами), рвотой, повышением внутрибрюшного давления, застойными изменениями в легких с воспалением, кашлем. Все это в значительной степени ухудшает условия образования плотного послеоперационного рубца.
Не исключается ошибочный выбор метода доступа без учета анатомических и физиологических особенностей строения внутренних органов и брюшины. В результате нарушается кровоснабжение и иннервация в зоне оперативного вмешательства, в дальнейшем в тканях проявляются стойкие изменения, способствующие прорезыванию швов.
Значительна роль нагноительных осложнений. Этот тип относят к раннему проявлению. Воспаление и гной скапливаются в области раны, под апоневрозом мышц. Застойные пневмонии и бронхит, возникшие после операции, вызывают кашель, резкие толчки и колебания внутрибрюшного давления, что предрасполагает к возникновению грыжевых ворот.
К дефектам операционной техники относятся некачественный шовный материал, слишком сильное стяжение тканей, неустраненное кровотечение и скопление крови в гематомы с последующим быстрым нагноением, длительная тампонада и дренирование в зоне операции.

При повышенном давлении в брюшной полости в пупочный грыжевой мешок вклинивается петля кишки
Из причин, зависящих от выполнения пациентом в послеоперационном периоде рекомендаций врача, наибольшее значение имеют: досрочное повышение физической нагрузки, нарушение диеты, пренебрежение ношением бандажа.
Грыжи чаще возникают у пациентов с ожирением, системными болезнями соединительной ткани, сахарным диабетом, при которых существенно нарушается формирование полноценного рубца. Для женщин имеет значение срок наступления беременности после операции. Ослабление организма, авитаминоз, давление увеличенной матки на брюшную стенку создают условия для грыжеобразования.
Хотя теоретически осложниться послеоперационной грыжей может любое хирургическое вмешательство на брюшной полости, чаще всего патология наблюдается после оперативного лечения:
- прободной язвы желудка;
- воспаления червеобразного отростка;
- калькулезного холецистита;
- кишечной непроходимости;
- у женщин удаления кислы яичника, матки;
- перитонита;
- последствий проникающих ранений в брюшную полость.
Как рецидив после операции по поводу устранения пупочной или грыжи белой линии живота.
Симптомы
Основным признаком грыжи является обнаружение выпячивания в зоне послеоперационного рубца и вокруг него. На начальной стадии послеоперационные «шишки» пациенты вправляют в положении лежа самостоятельно, они не очень мешают и не имеют симптоматики. Боли и рост опухолевидного образования возникают при натуживании, резких движениях, подъеме тяжелых предметов.
В горизонтальном положении выпячивание уменьшается. Ухудшение состояния связано с переходом болевых ощущений в постоянные, иногда носящие характер приступа, схваток. Одновременно пациенты жалуются:
- на длительные запоры;
- постоянное вздутие живота;
- отрыжку;
- поташнивание;
- затрудненное выделение мочи (в случае надлобковых грыж);
- раздражение или воспаление кожи на животе в зоне грыжевого выпячивания.
Состояние пациента зависит от величины грыжи, спаечного процесса в брюшной полости, внутри грыжевого мешка. Иногда даже при больших грыжах пациенты не имеют жалоб.
Как проводится диагностика?
Во время осмотра пациента в положении стоя и лежа хирург видит выпячивание в зоне и вокруг него. Чтобы выяснить величину и форму, пациента, находящегося в лежачем на спине положении, просят поднять голову. Это движение вызовет напряжение в мышцах живота и «выдавит» наружу грыжевой мешок с содержимым.

При небольших размерах грыжа хорошо пальпируется
Одновременно проявляются все расхождения в зоне прямых мышц, возможные начинающиеся выпячивания, не связанные с основным. Пациенту обязательно назначаются методы исследования, позволяющие уточнить связь с внутренними органами.
Рентгенологическим путем выявляют состояние функционирования желудочно-кишечного тракта, имеющийся спаечный процесс, вхождение в грыжевую полость органов брюшной полости. УЗИ позволяет рассмотреть не только брюшные органы, но и полость грыжевого мешка, определить форму, истинные размеры грыжи, изменения в мышечных структурах, влияние спаек.
В комплекс обследования входит контрастное рентгенологическое исследование прохождения бариевой взвеси по желудку и кишечнику, изучение степени вмешательства желудка. Производятся снимки (рентгенограммы) и герниография (рентгеновский снимок содержимого грыжевого мешка).
Для уточнения может понадобиться колоноскопия (осмотр кишечника), фиброгастродуоденоскопия, проведение магниторезонансной томографии.
Какие осложнения возможны при нелеченой грыже?
Отсутствие лечебных мер при послеоперационных грыжах усугубляет состояние пациента. Со временем могут появиться:
- копростаз (застой кала и образование камней в кишечнике) с механической непроходимостью;
- ущемление;
- перфорация;
- частичная или полная спаечная кишечная непроходимость.
В клиническом течении наблюдается ухудшение состояния больного, нарастание болей в животе, тошнота и рвота, кровь в кале, задержка стула и отхождения газов. При этом выпячивание на животе перестает вправляться.
Что делать людям при обнаружении послеоперационных признаков грыжи?
Понятно нежелание снова попадать в хирургию пациентов, обнаруживших выпячивание в зоне рубца. Однако необходимо считаться с вероятностью более значимых для здоровья последствий. При обследовании доктора решат, как продолжить лечение, не допустить осложнений.

Иногда необходимы консилиумы для вынесения окончательного решения
Консервативная тактика считается методом, допустимым только при явных противопоказаниях к повторному хирургическому вмешательству (декомпенсация сердца, внутренних органов, тяжелая стадия хронических заболеваний). В таких случаях пациентам рекомендуют:
- контроль за питанием;
- ограничение физической нагрузки;
- устранение запоров с помощью диеты и медикаментов;
- постоянное использование специального бандажа.
Особенности питания
При наличии грыжи пищевые продукты должны исключить вздутие живота, запоры, нарушение пищеварения. Для этого кушать придется часто, но маленькими порциями. Следует исключить из рациона:
- все жирные, жареные, острые блюда;
- маринованные и соленые овощи;
- алкогольные напитки и газированную воду;
- крепкий кофе;
- различные приправы, стимулирующие кислотность;
- твердую пищу.
Показаны: каши, вареные мясные и рыбные блюда, запеченные изделия, тушеные овощи, творог. Для предупреждения запоров по утрам рекомендуется принимать столовую ложку растительного масла, несколько ягод кураги или чернослива. Днем можно пить щелочную минеральную воду без газа («Ессентуки 4»).
Особенности хирургического лечения
Большинство хирургов считают, что избавить пациента от послеоперационной грыжи можно только методом герниопластики. Так, именуются виды операций на грыжевых воротах, укрепляющего характера. Избирается наиболее оптимальный подход, учитывая величину и локализацию выпячивания, информацию, полученную в процессе обследования о спайках между грыжевым мешком и органами брюшной полости.
Если грыжа в диаметре менее 5 см, не имеет осложнений, то возможно ушивание апоневроза мышц с укреплением местных тканей. При средних, обширных, гигантских, длительно существующих и осложненных процессах собственных тканей для покрытия и укрепления дефекта брюшной стенки недостаточно. Используют синтетические протезы сетчатой формы.
Важно правильно установить систему защиты, предусмотреть разделение спаек, рассечение старых рубцов, чтобы не травмировать внутренние органы и структуры брюшной полости. Если имеется ущемление грыжевого мешка, то дополнительно проводится удаление нежизнеспособной ткани кишки (резекция) и сальника.

Для укрепления грыжевого кольца используются искусственные сетчатые протезы
Стандарты требуют оперировать послеоперационную грыжу, спустя полгода-год после первоначальной операции. Но при быстром росте, склонности к ущемлению показания распространяются на ранние сроки. Этапы операции должны выполняться последовательно:
- Обеспечение доступа к сформированным грыжевым воротам — разрезы проводят по краям выпячивания, удаляются излишки кожи и жировой клетчатки.
- Вскрытие полости грыжевого мешка, тупое отделение находящихся там органов от стенок (петель кишечника, сальника). При наличии многокамерного грыжевого мешка в нем формируется рубцовый конгломерат из сальника и петель кишечника и сальника. Обычно они спаяны с брюшиной и рубцами. Разъединить его не всегда возможно, поскольку это требует много времени и значительно травмирует стенку кишки. Приходится удалять деформированный участок кишки и сальника.
- Удаление грыжевого мешка.
- Экономное иссечение ткани по краям грыжевых ворот.
- Пластика (закрытие отверстия) в передней брюшной стенке.
- Ушивание раны.
Пластику проводят собственными тканями пациента (аутопластика), если грыжевой дефект площадью не более 10х10 см. Используются модификации Напалкова и Сапежко апоневрозом передних брюшных мышц. При более обширных дефектах, рецидивирующих грыжах применяют искусственные материалы (аллопластические). Для этого между слоями сшиваемых тканей помещают сетки из капрона или лавсана.

Фото до и после операции убеждает в возможностях пластики брюшины даже при повышенных жировых отложениях на животе
Прогноз и профилактика
Развитие послеоперационной грыжи серьезно осложняет физическую и трудовую активность человека, сопровождается видимым косметическим дефектом. В случае ущемления в современной хирургии несмотря на помощь летальный исход наблюдается у 8,8% больных. Своевременное устранение хирургическим путем дает удовлетворительный прогноз.
Проблемы профилактики требуют от хирурга:
- правильного выбора оптимального доступа при любой операции;
- на всех этапах тщательного соблюдения асептики;
- применения только качественного шовного материала;
- по возможности предоперационной подготовки пациента;
- неторопливого и внимательного ведения после операции.
Пациентам необходимо четко выполнять рекомендации по режиму, питанию, носить бандаж, следить за регулярностью стула, добиться снижения веса. Такое послеоперационное осложнение, как грыжа при устранении одной патологии, способствует другой. Выявление и лечение позволяют провести коррекцию. Наблюдение у врача после операции способствует ранней диагностике и решению проблемы.
Источник
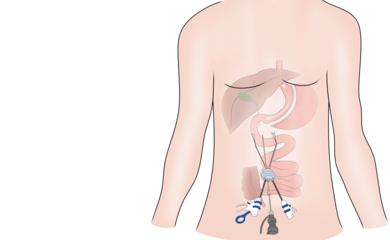
Послеоперационная грыжа – это осложнение хирургического вмешательства, которое проявляется в раннем или позднем восстановительном периоде. Состояние характеризуется смещением внутренних органов за границы брюшной стенки, при этом выходные ворота локализуются в месте бывшего разреза. Лечением заболевания занимается хирург.
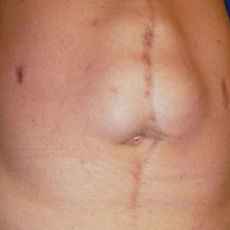
О заболевании
Послеоперационные грыжи встречаются с частотой 6-10% от всех гастроэнтерологических хирургических вмешательств и составляют примерно пятую часть всех грыж брюшной полости. Вероятность развития подобного осложнения выше после экстренных операций (по поводу холецистита, панкреонекроза, перитонита), когда у врачей нет времени на полноценную подготовку пациента. Причиной образования грыжи может быть нарушение техники проведения вмешательства, индивидуальные особенности пациента и нарушение правил реабилитационного периода.
Послеоперационная грыжа выглядит как округлое опухолевидное выпячивание в области живота. Она может локализоваться по срединной линии, в подвздошной, подреберной или околопупочной области (в зависимости о того, в каком месте был разрез). В редких случаях грыжи образуются в зоне поясницы (после операций на почках) или над лобком (после гинекологических и урологических вмешательств).
Врачи классифицируют грыжи на медиальные и латеральные, право- и левосторонние. В зависимости от содержимого грыжевого мешка выделяют одно- и многокамерные выпячивания. Если образование уходит в глубь живота самостоятельно или с помощью мануальных приемов, его называют вправимым. После формирования спаек между грыжевым мешком и подкожной клетчаткой или грыжевыми воротами выпячивание становится невправимым. При прогрессировании патологического процесса грыжи увеличиваются в размерах, могут ущемляться с развитием некроза и перитонита.
Симптомы

Главным признаком формирования послеоперационной грыжи является выпячивание на брюшной стенке. Больной определяет его визуально или на ощупь. Образование может локализоваться непосредственно под рубцом или около него. На ранних этапах грыжа становится заметной только при физическом напряжении, кашле, натуживании. При расслаблении выпячивание исчезает.
По мере прогрессирования грыжа увеличивается, становится хорошо заметной в состоянии покоя. При напряжении образование твердеет, что сопровождается болезненными ощущениями. Когда человек ложится, оно не исчезает, однако вправляется при надавливании рукой и появляется сразу после перехода в вертикальное положение. Как правило, на данном этапе присоединяются функциональные расстройства в работе пищеварительного тракта:
- ноющие и тянущие боли в животе (после еды, при нагрузках и после них);
- вздутие и урчание живота;
- тошнота;
- отрыжка;
- отсутствие полноценного стула (задержки более 2 дней).
Крупные грыжи, как правило, невправляемые. Они сохраняются в положении лежа и стоя, не уменьшаются при надавливании. Присоединяется воспаление кожных покровов. Осложнение в виде ущемления сопровождается резкими схваткообразными болями, тошнотой и рвотой, задержкой в кишечнике газов и каловых масс. При отсутствии своевременной медицинской помощи нарастают симптомы интоксикации, возможен даже летальный исход.
Экспертное мнение
В современной хирургии грыжи, которые развиваются вследствие неправильного оперирования, встречаются крайне редко. Обычно они обусловлены индивидуальными особенностями пациента – генетический дефект соединительной ткани, избыточная масса тела, гиперреактивность иммунной системы, а также нарушение правил восстановительного периода.
Хирурги обращают внимание, что если вы заметили любое округлое образование мягкоэластической консистенции, которое находится в области бывшего разреза, всегда обращайтесь за консультацией к врачу. Грыжи небольших размеров без ущемления достаточно легко и быстро устраняются. Такие операции являются радикальными, поэтому рецидивы практически не встречаются.
Гон Игорь Александрович,
врач-хирург, врач-флеболог, врач высшей категории, к.м.н.

Причины
Главной причиной формирования послеоперационной грыжи является отсутствие нормальных условий для заживления раны. Подобный исход возможен в следующих ситуациях:
- Экстренное хирургическое вмешательство.
В отсутствие комплексной подготовки перед операцией на этапе раннего восстановления возможны нарушения перистальтики кишечника и осложнения со стороны дыхательной системы, сопровождающиеся кашлем. В реабилитационном периоде у пациента наблюдается повышение внутрибрюшного давления, что затрудняет полноценное срастание тканей. Это создает условия для расслабления мышц и связок с формированием грыжи. - Нарушение хирургической техники.
Отсутствие правильного рубцевания может быть обусловлено неправильным наложением швов или применением некачественных материалов. - Послеоперационные осложнения.
Чаще грыжи возникают у тех пациентов, которые столкнулись с осложнениями в раннем послеоперационном периоде (крупные гематомы, нагноение, расхождение шва). - Нарушения правил реабилитационного периода.
В большинстве случаев послеоперационные грыжи формируются при несоблюдении правил восстановительного периода, когда пациент пренебрегает рекомендациями врача. Причиной может быть чрезмерно ранняя активизация, физические нагрузки, поднятие тяжестей, неношение бандажа. - Неудовлетворительное состояние здоровья.
Риск образования послеоперационной грыжи повышается при состояниях, которые сопровождаются изменением свойств соединительной ткани. Такое возможно при беременности и после родов, на фоне метаболических нарушений, ожирения, сахарного диабета или при наличии наследственных коллагенопатий.
Диагностика
Диагноз установить несложно, обычно достаточно качественного объективного обследования на первичной консультации хирурга. Во время осмотра врач определяет выпячивание в области живота, часто несимметричное, которое локализуется в зоне послеоперационного рубца.
Дальнейшее обследование направлено на оценку размеров грыжевого мешка, наличие спаечного процесса, взаимодействия грыжи с внутренними органами, определение ее содержимого, выявление сопутствующих заболеваний. Основные сведения о грыже получают посредством ультразвукового обследования.
Для оценки состояния внутренних органов назначают рентгенологическую диагностику, эндоскопические процедуры (гастро-, ирригоскопию), компьютерную томографию, мультиспиральную компьютерную томографию или магнитно-резонансное сканирование органов брюшной полости. Полученные сведения врач использует для подбора оптимальной тактики лечения.
Нужна дополнительная информация?
Спасибо за обращение.
Ваша заявка принята. Наш специалист свяжется с Вами в
ближайшее время
Лечение
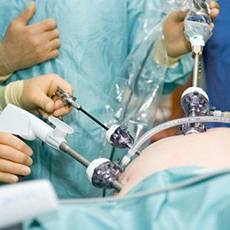
Консервативных способов лечения грыжи не существует.
В неосложненных случаях возможно проведение малотравматичного хирургического лечения (лапароскопическая операция).
При наличии ущемления или воспалительных изменений операцию проводят в экстренном порядке открытым способом.
Консервативное лечение
Выжидательная тактика показана пациентам, у которых имеются противопоказания к хирургической операции. В этом случае рекомендуется избегать чрезмерной физической активности и поднятия тяжестей. Для профилактики повышения внутрибрюшного давления может быть назначена диета или применение слабительных препаратов. ношение поддерживающего бандажа поможет снизить риск ущемления.
Кашель и чихание – частые провокаторы, способствующие прогрессированию грыжи. Поэтому при малейших признаках простуды или при обострении хронического заболевания важно как можно раньше обратиться к терапевту.
Перечисленные мероприятия не ведут к выздоровлению, однако позволяют замедлить прогрессирование грыжи и снизить риск развития осложнений. Консервативная тактика может применяться в период до проведения хирургической операции, например, если пациент проходит лечение по поводу другой (более опасной на данный момент) патологии.
АКЦИЯ
Бесплатная консультация хирурга
Воспользуйтесь уникальной возможность получить ответы на все свои вопросы
Спасибо за обращение.
Ваша заявка принята. Наш специалист свяжется с Вами в
ближайшее время

Нажимая кнопку, вы даете согласие на обработку своих персональных данных
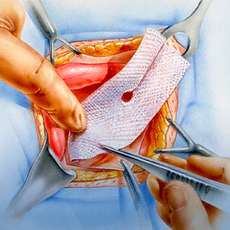
Хирургическое лечение
Для радикального устранения послеоперационных грыж проводятся герниопластические операции. Техника вмешательства зависит от размеров выпячивания и состояния окружающих тканей.
Пациент может рассчитывать на лечение малотравматичным способом только при раннем обращении к хирургу, когда грыжа небольшая. В данном случае могут проводиться разные типы операций. Самые технические простые – это пластика передней брюшной стенки, подразумевающая ушивание тканей для закрытия дефекта. При средних, больших, гигантских и рецидивирующих послеоперационных грыжах проводят полноценную герниопластиу с установкой сетчатого протеза. Способ фиксации полипропиленовой сетки зависит от состояния тканей.
При осложненных грыжах может потребоваться резекция ущемленных органов и ревизия брюшной полости. В данном случае вмешательство проводят в экстренном порядке и только открытым способом. Послеоперационный период длительный, а достижение хорошего результата во многом зависит от неукоснительного соблюдения пациентом врачебных рекомендаций.
Реабилитация
После проведения плановых операций пациент находится в стационаре 1-2 суток и получает в это время медикаментозную терапию. После вмешательств на брюшной полости рекомендуется ранняя активизация больных для восстановления моторики кишечника и профилактики спаечного процесса.
В послеоперационном периоде важно соблюдать диету, отказаться от физических нагрузок, исключить поднятие тяжестей, чихание и кашель.
Вопросы
- Какой врач занимается лечением послеоперационной грыжи?
Лечением заболевания проводит хирург. - Встречаются ли случаи появления послеоперационных грыж после удаления матки?
Такое может быть, если удаление органа проводилось через разрез передней брюшной стенки, особенно нижнесрединный. Однако в XXI веке подобные операции проводятся высокотехнологичными методами через 3 прокола на передней брюшной стенке или через влагалище. Поэтому послеоперационные грыжи в гинекологии встречаются редко. - Берут ли с послеоперационной грыжей в армию?
Наличие любой грыжи является поводом для полного или частичного освобождения молодого человека от службы в армии. Решение принимает военная комиссия с учетом данных анамнеза и клинической ситуации. В большинстве случаев юноша получает направление на хирургическое лечение. При рецидивирующих грыжах освобождают от призыва. - При походе в туалет возле пупка что-то выпирает, может ли это быть симптомом грыжи?
Да, вполне вероятно. Обнаружение у себя такого состояния является веским поводом для внепланового визита к хирургу. Чем раньше будет установлен диагноз грыжи, тем легче будет лечение, и быстрее пройдет восстановление.
Источники
- Неотложная хирургия. Диагностика и лечение острой хирургической патологии/ В. Н. Чернов [и др.]. – 4-е изд., перераб. и доп. – Элиста: АОр НПП Джангар, 2006.
- Грыжи брюшной стенки /Тоскин К.Д., Жебровский В.В. – М., Медицина, 1990.
Звезды медицины

Егиев Валерий Николаевич
Врач-хирург, врач-онколог, доктор медицинских наук, профессор
«СМ-Клиника» на ул. Новочеремушкинская (м. «Новые Черемушки»)
«СМ-Клиника» на Волгоградском проспекте (м. «Текстильщики»)

Комраков Владимир Евгеньевич
Врач хирург, врач сердечно-сосудистый хирург, врач-флеболог, врач-лимфолог, врач высшей категории, д.м.н., профессор
«СМ-Клиника» на ул. Новочеремушкинская (м. «Новые Черемушки»)

Малапура Андрей Анатольевич
Врач-хирург высшей категории, к.м.н.
«СМ-Клиника» на Волгоградском проспекте (м. «Текстильщики»)
«СМ-Клиника» на ул. Ярославская (м. «ВДНХ»)

Нурписов Аглам Муратбекович
Врач-хирург, врач-флеболог, к.м.н. Заместитель главного врача по хирургии в «СМ-Клиника» на ул. Ярославская.
«СМ-Клиника» на ул. Ярославская (м. «ВДНХ»)

Синеокая Мария Сергеевна
Врач-хирург, к.м.н.
«СМ-Клиника» на ул. Ярославская (м. «ВДНХ»)

Ставцев Дмитрий Сергеевич
Врач-хирург, врач-флеболог, врач первой категории, к.м.н.
«СМ-Клиника» на ул. Ярославская (м. «ВДНХ»)

Шипилов Илья Геннадьевич
Врач-онколог, врач-маммолог, к.м.н., хирург высшей категории
«СМ-Клиника» на ул. Ярославская (м. «ВДНХ»)

Ширинский Владислав Геннадьевич
Врач-хирург высшей категории, врач-онколог, д.м.н., профессор кафедры факультетской хирургии №1 МГМСУ
«СМ-Клиника» на ул. Ярославская (м. «ВДНХ»)

Травникова Анастасия Витальевна
Врач-хирург, врач-колопроктолог, к.м.н.
«СМ-Клиника» в Старопетровском проезде (м. «Войковская»)
«СМ-Клиника» на ул. Лесная (м. «Белорусская»)

Уткин Алексей Анатольевич
Врач травматолог-ортопед, хирург, к.м.н.
«СМ-Клиника» в Старопетровском проезде (м. «Войковская»)

Ширинбек Олими
Врач-хирург, врач-флеболог, д.м.н. Заместитель главного врача по хирургии в «СМ-Клиника» в Старопетровском проезде
«СМ-Клиника» в Старопетровском проезде (м. «Войковская»)

Короткий Валентин Игоревич
Врач-колопроктолог, врач-хирург, к.м.н.
«СМ-Клиника» на ул. Маршала Тимошенко (м. «Крылатское»)

Удинцов Дмитрий Борисович
Врач онколог-маммолог, врач-хирург, к.м.н.
«СМ-Клиника» на ул. Ярцевская (м. «Молодежная»)

Гон Игорь Александрович
Врач-хирург, врач-флеболог, врач высшей категории, к.м.н.
«СМ-Клиника» на Симферопольском бульваре (м. «Севастопольская»)

Поддубный Георгий Сергеевич
Врач-уролог, врач уролог-андролог, к.м.н.
Детское отделение в Марьиной Роще (м. «Марьина Роща»)
Клиники

- с 08:00 до 22:00 в будни, с 08:00 до 21:00 в выходные

- с 08:00 до 22:00 в будни, с 09:00 до 21:00 в выходные

- с 08:00 до 22:00 в будни, с 08:00 до 21:00 в выходные

- с 08:00 до 22:00 в будни, с 08:00 до 21:00 в выходные

- с 08:00 до 22:00 в будни, с 08:00 до 21:00 в выходные

- с 09:00 до 22:00 в будни, с 08:00 до 21:00 в выходные

- с 07:30 до 21:00

- с 08:00 до 21:00 в будни, с 09:00 до 21:00 в субботу, с 09:00 до 20:00 в воскресенье
