Грыжа у плода фото
Омфалоцеле у плода – врожденное патологическое грыжевое выпячивание за пределы передней стенки живота, состоящее из покрытых висцеральной брюшиной внутренних органов. Есть еще и другие названия этой патологии: «грыжа пупочного канатика» и «эмбриональная грыжа». Эта аномалия развития проявляется выходом через ворота грыжи в области пупка петель кишечника, печени, желудка или других органов.
Ее развитие может провоцироваться разными факторами, а само отклонение в развитии передней стенки живота может диагностироваться еще во время проведения УЗИ плода. Клинические рекомендации по лечению этой врожденной аномалии всегда однозначны – коррекция проводится исключительно хирургически.
Она заключается в поэтапном погружении компонентов грыжи (то есть находящихся в ней органов) обратно в брюшную полость. Впоследствии обязательно выполняется пластика самой передней стенки.
Омфалоцеле у плода – врожденная патологи, нуждающаяся в обязательной хирургической коррекции.
Общие сведения об аномалии
Впервые омфалоцеле описал хирург А. Паре (Франция) еще в 1634 году. Он характеризовал аномалию как грыжу пупочного кольца. Сейчас ученые не могут с точностью установить частоту возникновения этой аномалии, так как в подавляющем большинстве случаев подобные гестации закачиваются выкидышами или преждевременными родами. Омфалоцеле выявляется у 2 новорожденных из 10000.
По наблюдениям специалистов, чаще омфалоцеле выявляется среди представителей европеоидной расы – до 85%. У негроидной – около 13%, около 2% у монголоидной. Чаще грыжа формируется у плодов тех беременных, которым уже исполнилось 35 лет. Особенно часто грыжа появляется у плодов мужского пола – в 1, 5 раза, чем среди девочек.
Прогноз исхода данной аномалии во многом зависит от клинического случая. При изолированной форме грыжи и правильном своевременном лечении прогноз обычно положительный.
Причины
Основная причина формирования рассматриваемой аномалии кроется в том, что физиологическая грыжа во время развития плода в утробе матери вправляется неправильно. Этот процесс может вызываться рядом факторов:
- неправильное формирование передней стенки живота или кольца пупка;
- дефекты кишечника;
- генетические нарушения;
- частичное погружение органов в брюшную полость.
В норме физиологическая пупочная грыжа вправляется до 2,5 месяцев гестации. Если механизм ее самовправления нарушается, то у плода развивается омфалоцеле.
Наследственную предрасположенность к формированию омфалоцеле установить получается редко, но этот факт указывает на возможную генетическую причину данной патологии.
Повышать риск развития этой аномалии могут такие сопутствующие факторы:
- пагубные привычки матери;
- возраст после 35 лет, повышающий риск возникновения таких хромосомный аномалий, как синдромы Эдвардса и Патау;
- OEIS комплекс;
- пентада Кантрелла;
- неправильный прием лекарств;
- синдром амниотических тяжей;
- синдром Беквита – Видемана.
Нередко способствовать развитию аномалии может не один, а сразу несколько предрасполагающих факторов.
Классификация
Детские хирурги в зависимости от размера омфалоцеле выделяют такие формы аномалии:
- большая – диаметр дефекта стенки живота более 10 см, в грыжевом мешке расположены не только кишечные петли, но и внутренние органы (печень, желудок и пр.);
- средняя – диаметр около 5–10 см, в мешке присутствует 2–4 кишечные петли;
- малая – диаметр не превышает 5 см, в составе грыжи 1–2 кишечные петли.
Чаще всего обнаруживается малая эмбриональная грыжа. Как правило, она становится следствием хромосомных нарушений.
Омфалоцеле у плода может быть:
- изолированное – у будущего малыша существует лишь грыжа пупочного кольца, а других внутриутробных аномалий нет;
- сочетанная – кроме омфалоцеле, у будущего малыша есть другие хромосомные мутации, аномалии развития мочеполовой или сердечно-сосудистой системы (обычно это какие-либо скелетные пороки, дисплазии тазобедренных суставов или грыжи пищеводного отверстия диафрагмы).
Чаще всего омфалоцеле обнаруживается еще вовремя УЗИ, которое проводится во время гестации.
Проявления
Состояние у новорожденного с омфалоцеле после рождения зависит от степени выраженности эмбриональной грыжи, сопутствующих проблем гестации и состояния здоровья. Нередко роды при этой аномалии происходят преждевременно, и новорожденный появляется на свет с весом от 1,5 кг или меньше.
Признаки омфалоцеле заметны уже сразу после родоразрешения. Дефект визуализируется по средней линии пупочного кольца. Он выглядит, как мешкообразное выпячивание, в котором располагаются покрытые висцеральной брюшиной кишечные петли, желудок или другие органы.
Размеры омфалоцеле вариабельны. В 10–20% случаев возможен разрыв грыжи еще в утробе или после рождения малыша.
Пуповина также включена в состав грыжи. При осмотре мышц передней стенки живота отмечается их нормальное развитие.
Нередко это нарушение развития сочетается с другими дополнительными пороками. Это могут быть деформации позвоночника или других костных структур, отсутствие заднепроходного канала, ануса и др.
Данные сочетанные патологии влияют на рекомендации доктора относительно хирургической коррекции. Именно поэтому решение о том, что делать для устранения существующих аномалий, принимается только индивидуально после проведения детального обследования малыша.
Лечение
Если омфалоцеле обнаруживается еще до родов, то родоразрешение проводится в перинатальном центре в условиях развернутой операционной. Метод ведения родов определяется размерами выявленной эмбриональной грыжи. Если она малая или средняя, то роды проводятся естественным путем. При больших размерах выполняется кесарево сечение, снижающее риски и для матери, и для малыша.
После появления ребенка с омфалоцеле на свет тактика лечения определяется клиническим случаем.
Если хирургическая коррекция не может проводиться сразу, то используются консервативные методики. Обычно подобная тактика избирается при больших грыжах или их комбинациях с другими пороками.
Эмбриональная грыжа может оперироваться не сразу.
Терапия направляется на создание уплотненной корки и рубца. Подобная тактика иногда способна трансформировать омфалоцеле в массивную грыжу, которая позднее подвергается устранению при помощи операции. Для терапии используют дубящие препараты. Их наносят 2–3 раза на протяжении дня на зафиксированную на пуповину грыжу.
Консервативная терапия при омфалоцеле назначается в крайне редких случаях, так как на ее фоне высок риск развития заражения крови, разрыва оболочек и спаек.
Хирургическая коррекция может проводиться на 1–2 день жизни малыша. Тактика операции определяется клиническим случаем. Иногда бывает достаточно одного вмешательства. Однако в некоторых случаях операции проводятся поэтапно, и для устранения дефекта их выполняется несколько. Примерно в 5–7 месяцев грыжа удаляется и проводится пластика передней стенки живота.
После операции малыша помещают в кувез, в котором создается оптимальный температурный режим. Ребенку назначается медикаментозная терапия, вводится зонд в желудок через нос или рот, выполняется искусственная вентиляция легких. После длительного лечения назначается курс реабилитации.
Понять, что это такое – омфалоцеле можно по видео, предоставленному в этой публикации. Это грыжевое образование состоит из петель кишечника и может содержать внутренние органы. Его лечение проводится хирургическим путем. Иногда для получения желаемого результата выполняется несколько поэтапных операций.
Также интересно почитать: отошли воды через сколько рожать
Источник
В процессе развития эмбриона, между 6-й и 10-й неделями, происходит увеличение размеров кишечника, его удлинение, и петли кишечника, не помещаясь в брюшной полости, выталкиваются за её пределы через пупочное кольцо в месте прикрепления пуповины к передней брюшной стенке. Располагаясь внебрюшинно, в пуповинных оболочках, они проходят временную стадию «физиологической кишечной грыжи», а затем, выполнив процесс вращения, возвращаются в увеличивающуюся брюшную полость. Если в результате нарушения процесса вращения кишечника, недоразвития брюшной полости или нарушения замыкания брюшной стенки часть органов остается в пуповинных оболочках, ребенок рождается с грыжей пупочного канатика, или ОМФАЛОЦЕЛЕ.К 11-й неделе беременности, в норме, петли кишечника возвращаются обратно в брюшную полость и грыжевое выпячивание исчезает.
К тому времени, когда вы приходите на скрининг 1-го триместра в 11-13 недель, в большинстве случаев этот процесс уже завершается, но следует помнить, что до 12-13 недель кишечник эмбриона может в норме выходить за границу брюшной полости, и это всё ещё будет считаться физиологической кишечной грыжей. Выпячивание петель кишечника в пуповину, происходящее при нормальном развитии, обычно сопровождается увеличением диаметра ее основания менее чем на 7 мм.
В случае, когда вышедшее кишечное содержимое определяется отдельно от области вхождения пуповины в брюшную полость и не покрыто оболочкой, то такая эхографическая картина будет являться диагностическим признаком уже другой аномалии развития передней брюшной стенки – гастрошизиса, даже в первом триместре беременности.
При расчёте риска хромосомных аномалий (ХА) в программном обеспечении FMF в 11-13 недель, обнаружение омфалоцеле хоть и указывается, но на результат не влияет.
Итак. Омфалоцеле представляет собой дефект передней брюшной стенки в области пупочного кольца с образованием грыжевого мешка с внутрибрюшинным содержимым, покрытого амниоперитонеальной мембраной.
При рождении ребёнка омфалоцеле может быть маленьким, лишь с небольшой частью петли кишечника, но может быть и большим, до 10см и более, включать в себя, помимо кишечника, печень и другие органы. Частота встречаемости маленьких омфалоцеле (до 5 см) – 1:5000 живорождённых, больших (10 см и более) – 1:10000 живорождённых.
Ультразвуковая диагностика омфалоцеле основана на обнаружении примыкающего к передней брюшной стенке образования округлой или овальной формы с чёткими ровными контурами, заполненного неоднородным содержимым, непосредственно к которому прикрепляется пуповина.
Омфалоцеле может быть изолированным, когда никаких других изменений и аномалий развития у плода нет.
Однако:
- Примерно в 30% случаев отмечается сочетание омфалоцеле с хромосомными аномалиями. Согласно результатам Е.В. Юдиной, частота ХА при омфалоцеле у плода в группе пациенток старше 35 лет составила 54,5%, а у пациенток моложе 35 лет – 28%. Все хромосомные аномалии были обнаружены только в случаях сочетанных омфалоцеле, их частота в этой группе составила 46,4%;
- У части детей впоследствии диагностируется синдром Беквита-Видемана;
- Больше чем у половины детей с омфалоцеле обнаруживаются пороки других органов и систем. Чаще всего это пороки сердечно-сосудистой, мочеполовой системы, позвоночника, диафрагмальная грыжа, скелетные дисплазии.
Что делать, если во время скрининга первого триместра был поставлен диагноз омфалоцеле
- Помните, что до 12-13 недель это может быть вариантом нормы и дождитесь результатов скринингового обследования.
- Если по результатам скрининга индивидуальный риск ХА низкий, то повторите УЗИ через 2-3 недели. К этому времени физиологическая кишечная грыжа должна исчезнуть.
- При высоком риске ХА, в любом случае показано пренатальное медико-генетическое консультирование и рекомендовано проведение кариотипирования плода. Либо вы можете сделать выбор в пользу прерывания беременности.
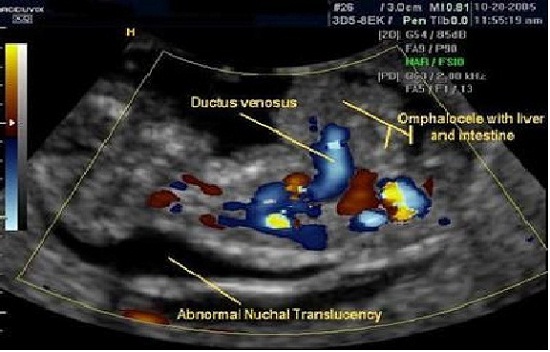
- При повторном обнаружении омфалоцеле спустя 2-3 недели, даже при низком индивидуальном риске ХА в первом триместре, показано пренатальное медико-генетическое консультирование, рекомендовано проведение кариотипирования плода, а также тщательная оценка ультразвуковой анатомии плода в 18-20 недель для исключения сочетанных пороков развития.
При пролонгировании беременности, показано динамическое ультразвуковое наблюдение каждые 3-4 недели для оценки роста плода и динамики изменений размеров грыжевого мешка. В среднем в 25% случаев отмечается внутриутробная задержка роста плода, но следует учитывать, что точность фетометрии в этом случае невысока, так как окружность живота значительно изменена. Иногда происходит разрыв оболочек омфалоцеле, и тогда становится практически невозможно отличить грыжу пупочного канатика от гастрошизиса.
Методом выбора при родоразрешении часто является кесарево сечение в плановом порядке в интересах плода, хотя в этом вопросе мнения специалистов неоднозначны.
После рождения, при совсем маленьких грыжах (до 1.5 см), можно надеяться на самостоятельное закрытие пупочного кольца через несколько недель, но если по достижении трехлетнего возраста грыжа самостоятельно не закрылась, принимается решение об операции. Более крупные омфалоцеле, как правило, оперируют в первые сутки жизни. Большие размеры грыжевого мешка требуют двухэтапной операции с постепенным вправлением органов в брюшную полость.
Kaiser и соавторы проследили развитие детей на протяжении 1-28 лет, прооперированных по поводу омфалоцеле, и пришли к выводу, что наличие изолированного омфалоцеле не является показанием к прерыванию беременности, так как последующее развитие и социальная адаптация детей протекает без осложнений.
Несколько слов о синдроме Беквита-Видемана
Это генетически-обусловленное заболевание, которое характеризуется сочетанием макросомии (быстрый, гипертрофичный рост), омфалоцеле, макроглоссии (большой, не помещающийся во рту язык), предрасположенностью к эмбриональным опухолевым образованиям и неонатальной гипогликемией (снижение уровня сахара в крови у новорожденного). Кроме того, часто встречаются аномалии развития ушных раковин и гемигиперплазия, когда некоторые части тела на одной стороне больше, чем на другой.
Такие дети рождаются достаточно крупными (около 4 кг) и в первые месяцы жизни значительно прибавляют в весе и росте. При рождении обращает на себя внимание большой, высовывающийся изо рта язык и дефект передней брюшной стенки, в основном омфалоцеле.
[IMG ID=324]
При своевременной коррекции гипогликемии, ускоренные темпы роста постепенно снижаются уже в детском возрасте, интеллектуальное развитие, как правило не страдает, и взрослые люди обычно не испытывают медицинских проблем, связанных с этим заболеванием. Но ранняя диагностика синдрома Беквита-Видемана важна, так как у таких детей повышенный риск образования различных опухолей, в первую очередь это опухоль Вильмса (нефробластома) и гепатобластома. После 10 летнего возраста риск образования опухолей снижается до общепопуляционного.
Заподозрить синдрома Беквита-Видемана во время УЗИ возможно, но только в III триместре при сочетании макроглоссии, омфалоцеле и макросомии с нормальным кариотипом. В журнале Пренатальная диагностика за 2003 год было представлено описание случая пренатальной ультразвуковой диагностики синдрома Беквита — Видемана без омфалоцеле у плода в III триместре беременности. Подозрение о наличии указанного синдрома было высказано при ультразвуковом исследовании в 30—31 неделю беременности на основании макроглоссии, микроринии, висцеромегалии и макросомии. Диагноз подтвержден после рождения ребенка.
Источники:
1. https://medicalplanet.su/akusherstvo/174.html
2. https://omphalocele.net/
3. https://stopgryzha.ru/belly/fiziologicheskaya-embrionalnaya-gryizha-u-ploda-omfalotsele
4. https://www.cancer.net/cancer-types/beckwith-wiedemann-syndrome
Источник
Рождение здорового ребенка – это первое желание родителей. Но многочисленные факторы не всегда дают возможность этому желанию полностью осуществиться. Патологии могут иметь место даже если родители тщательно планировали появление малыша на свет. Одной из таких проблем считают омфалоцеле.
Определение
Омфалоцеле называют серьезную патологию, связанную с внутриутробным развитием ребенка. Внутренние органы, а именно желудок и чаще всего печень, формируются за пределами брюшной полости. Пупочное отверстие аномально расширяется и на его месте появляется выпуклая грыжа с внутренними органами РИС. 1.
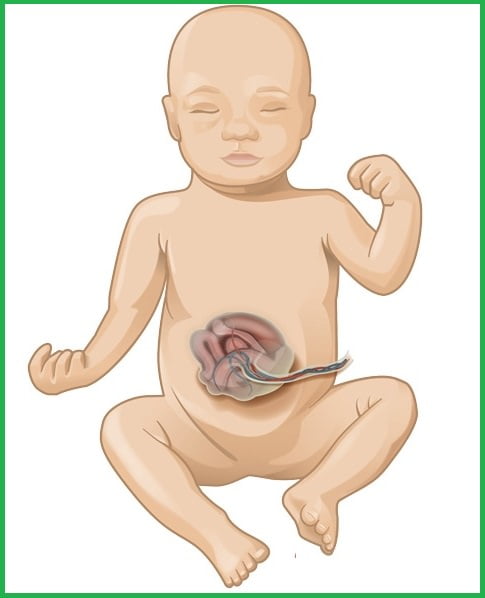 РИС.1.
РИС.1.
Часто омфалоцеле путают с гастрошизисом РИС. 2. Эти два недуга имеют одинаковую этиологию, но при омфалоцеле грыжа покрыта оболочкой из двух слоев, которая держит печень и желудок. Оболочка при омфалоцеле состоит из пуповины, которая визуально расширена при выходе из передней брюшины и переходит в нормальный диаметр.
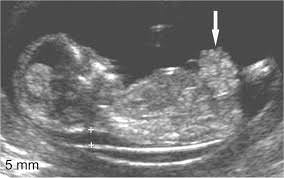 РИС. 2.
РИС. 2.
При гастрошизисе никакой оболочки нет, и органы самопроизвольно располагаются за брюшной полостью.
Проблема пупочной грыжи встречается редко: на каждые 10 тысяч новорожденных доктора диагностируют патологию у 2-3 младенцев.
По степени выпуклости аномалию развития разделяют на следующие виды:
1 Шаровидные
Одна из сложнейших грыж, при которой желудок и печень полностью находятся за пределами живота. Длина грыжи достигает до 10 сантиметров.
2 Полушаровидные
Полушаровидные грыжи чаще возникают при выпячивании кишечных петель, иногда часть внутренних органов может выступать за пределы брюшной полости.
3 Грибообразные
Патология визуально напоминает шляпку гриба на ножке. Тяжелая стадия аномалии, при которой кишечник находится вне брюшины и крепится при помощи кишечных петель.
Патологические проявления омфалоцеле требуют срочного хирургического вмешательства.
Причины возникновения омфалоцеле
Окончательные причины появления аномалий внутриутробного развития до конца не выявлены. Ученые предполагают, что предрасположенность к патологии развивается с первых недель беременности.
К факторам, на которые влияют будущие родители, относят:
1 Вредные привычки
Употребление алкоголя, наркотических веществ, курение будущих матери и отца могут стать причиной развития грыжи передней брюшной полости. Специалисты советуют воздержатся в течении 6-8 месяцев от вредных привычек перед зачатием ребенка.
2 Препараты, влияющие на внутриутробное развитие
Употребление лития, колхицина, варфарина, талидомида, хинина пагубно влияет на полноценность развития плода.
Важно!
Эти вещества способны накапливаться в организме, поэтому перед планированием беременности стоит обязательно посетить генетика, гинеколога и эндокринолога, а так же пройти терапию по выведению препаратов с организма.
3 Осложнения при беременности
К осложнениям относят острый токсикоз на ранних сроках, который женщина терпит и перехаживает без медицинского вмешательства, угрозы выкидыша, инфицирование TORCH-инфекциями, резус-конфликт матери и плода.
4 Воздействие внешних факторов
Сильные вибрации, встряски, резкие перепады температуры, шумы, облучение радиацией способны вызвать патологические процессы развития плода.
5 Аномалии хромосом у родителей
Родители, у которых наблюдаются отклонения в наборе хромосом: синдром Дауна, Эдвардса, Патау, Беквита-Видемана, чаще производят на свет больных потомков, у которых диагностируют хромосомные болезни вместе в омфалоцеле.
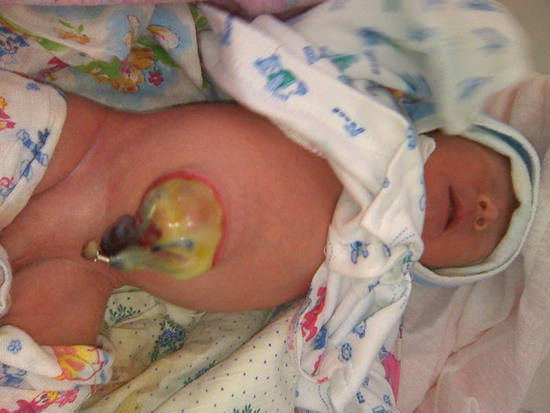
Омфалоцеле плода
Заложение внутренних органов за пределами живота можно определить еще во время беременности. Современные технологии позволяют диагностировать развитие патологии на ранних сроках. Достоверно поставить окончательный диагноз омфалоцеле специалист УЗИ может после 15 недели оплодотворения.
Если у плода обнаружили отклонения в заложении внутренних органов, то решение о сохранении беременности должен принимать консилиум, в который входит генетик, специалист УЗИ, акушер-гинеколог, реаниматолог, детский хирург. Решение о прерывании беременности консилиум принимает, если помимо грыжи у плода есть серьезные хромосомные отклонения.
Читайте также статью: Как определить и лечить кишечную грыжу.
Физиологическое омфалоцеле
Специалисты УЗИ не дают окончательного заключения о наличии патологии до 15 недель, ведь до этого периода информация может носить ложноположительный характер. До 14 недель формирование внутренних органов может происходить с небольшим выпячиванием за пределы живота.
Кишечные петли в первом триместре мигрируют по брюшной полости, пока не станут на свое место. Теснота в брюшной полости выталкивает часть петель через слабые места наружу. Это состояние называют физиологической пуповинной грыжей. Беспокоится на данном этапе не стоит, ведь физиологическое омфалоцеле — это один из этапов формирования плода и не считается патологией РИС.3.
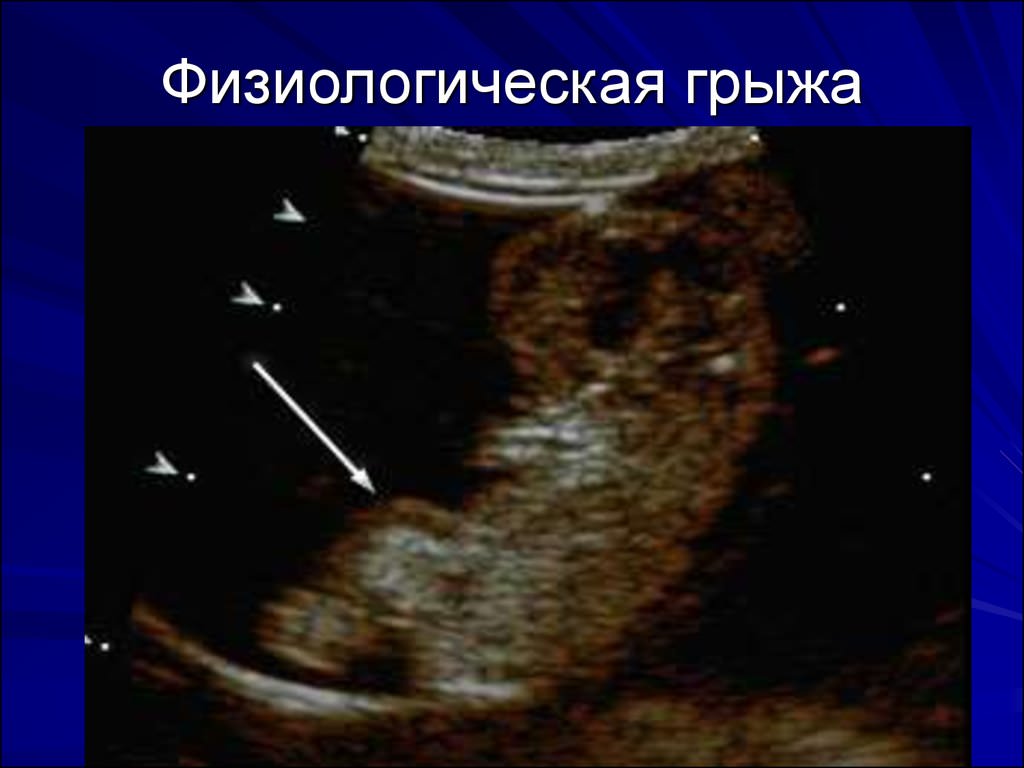 РИС.3.
РИС.3.
При ультразвуковом обследовании визуально выпуклость должна быть не более 7 мм именно в области пуповины и иметь отчетливую оболочку. Доктор не может однозначно говорить о наличии или отсутствии аномалии, поэтому беременную направляют на повторную диагностику через несколько недель.
Если же петля вышла за пределы живота не в области пуповины и нет оболочки — это явный признак гастрошизиса.
При нормальном течении физиологической грыжи петли кишечные петли втягиваются самостоятельно в брюшину, а слабое место зарастает тканями. Если ситуация не изменилась, то доктора диагностируют эмбриональное омфалоцеле.
Эмбриональное омфалоцеле
Эмбриональная кишечная грыжа образуется чаще у мальчиков. Треть случаев данной патологии диагностируют у недоношенных младенцев. Развитие эмбрионального омфалоцеле сопутствуют другие отклонения: смещение сердца, нарушение целостности диафрагмы, проблемы с мочеполовой системой, головным мозгом. Эти аномалии имеют место в половине случаев пупочной грыжи.
При наличии комплекса отклонений доктора настойчиво рекомендуют прерывать беременность, ведь существует риск для женского организма. Плод с наличием большого количества аномальных патологий или абортируется самостоятельно или погибает внутри матки. Несвоевременная чистка омертвевших клеток может вызвать некроз тканей матки, перитонит, бесплодие в будущем и увеличивает риск онкологических заболеваний репродуктивной системы.
Если грыжа кишечника имеет размеры не более 1,5 сантиметров, кроме данной патологии нет других серьезных отклонений, то беременность сохраняют, но женщину ставят на особый учет. Грыжа может самостоятельно затянутся после рождения малыша – желудок начинает активно работать, укрепляются стенки брюшины, выпуклые ткани втягиваются в полость живота. При интенсивной терапии патология устраняется в течении 2 недель. Если улучшение не наступает, то детский хирург принимает решение оперативно решать проблему.
Анализ на муковисцидоз при омфалоцеле
Чтобы исключить возможность хромосомных отклонений при омфалоцеле проводят целый ряд анализов, среди которых и определение муковисцидоза. Это заболевание может затронуть целый ряд жизненно важных систем – легкие, печень, желудок. При наличии данной патологии возможны увеличение печени, образование кист на кишечных петлях, что делает невозможным оперирование после рождения малыша.
Муковисцидоз имеет больше шансов на развитие, если оба родители считаются носителями, поэтому сначала тщательно изучают результаты анализов мамы и папы.
Наличие сразу двух патологий муковисцидоз и омфалоцеле говорит о том, что беременность необходимо прерывать, в противном случае летальный исход для плода превышает шансы на выживание.
На ранних стадиях анализ на муковисцидоз при омфалоцеле делают при помощи биопсии ворсинок хориона. Через влагалище беременной вводят небольшой зонд, который попадает в полость матки. С его помощью со стенок плаценты берут образцы хориона – мелких отросточков. Ворсины хориона имеют абсолютно идентичный материал с тканями плода, поэтому они несут в себе весь набор хромосом.
Если проникновение через шейку матки противопоказано, то делают биопсию при помощи длинной иглы, она проходит через желудок и проникает в матку, где и получают образцы тканей хориона. Эту процедуру советуют проходить до конца первого триместра.
Омфалоцеле на скрининге
Так как омфалоцеле опасный порок, то к его диагностированию подходят с особой ответственностью. Современной аппаратурой определить патологию на ранней стадии достаточно легко.
Первый скрининг проводят в промежутке между 11 и 13 неделей оплодотворения. Он проходит при помощи аппарата УЗИ. В большинстве случаев физиологическая пупочная грыжа уже успела самостоятельно втянуться в брюшную полость, но иногда этот процесс затягивается до 15 недели.
Видео
На первом скрининге доктор осматривает плод на наличие отклонений. Результат и процесс первого УЗИ можно посмотреть на видео.
Исходя из материалов сьемки можно сделать вывод, что одного ультразвукового обследования мало для достоверного анализа на столь ранних сроках беременности, поэтому генетики и акушеры обследуют беременную на наличие TORCH-инфекций и хромосомных нарушений. Для этого достаточно сдать кровь с вены и дождаться результатов.
Если первый скрининг омфалоцеле дал положительный результат, то повторное обследование назначают через каждые 2-3 недели.
Второй скрининг назначают с 19 по 21 неделю беременности. На этой стадии есть возможность поставить окончательный диагноз патологии, а так же определить сопутствующие отклонения хромосомного и физиологического характера. На основе второго скрининга принимают решение о сохранении или прерывании беременности.
Лечение омфалоцеле
Малышей с патологией передней брюшной полости врачи принимают при помощи кесарево сечения, это уменьшает риск травмировать выпуклые органы.
Методы лечения омфалоцеле после рождения определяют доктора исходя из размера грыжи и сопутствующих аномалий. Если пупочная грыжа не превышает 5 мм, то врачи применяют консервативную методику, в надежде на самостоятельное устранение проблемы. Небольшие выпячивания омфалоцеле удачно втягиваются на протяжении нескольких недель.
Консервативные методы так же используют при невозможности оперативного вмешательства сразу после рождения. Для этого дубильными веществами образовывают корку на грыже, после чего начинают проводить хирургические операции для устранения аномалии. Главная задача хирурга: поставить на место кишечные петли и ушить расширение пупочного кольца.
Для полного становления внутренних органов в брюшную полость иногда не достаточно одной операции, после частичного заживления и восстановления малыша проводят повторное оперативное вмешательство.
Реабилитационные меры после хирургического лечения проходят от 3 до 12 месяцев. В этот период необходимо наблюдаться у хирурга и педиатра для контроля над восстановлением всех жизненно важных функций.
Омфалоцеле – это не только не только страшная патология внутриутробного развития, но и причина серьезных нарушений здоровья малыша. Чтобы уменьшить риск омфалоцеле генетики советуют проходить тщательное обследование перед зачатием, придерживаться всех рекомендаций докторов.
(Всего 7 994, сегодня 1)
Источник
