Грыжа пупочного канатика омфалоцеле
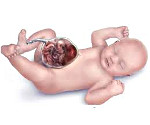

Омфалоцеле – врожденная аномалия передней брюшной стенки, при которой органы брюшной полости выходят за ее пределы в составе грыжевого мешка. Клинически патология проявляется эвентрацией петель кишечника, желудка, печени и других органов, прикрытых висцеральной брюшиной, через грыжевые ворота в участке пупочного кольца. Антенатальная диагностика включает в себя УЗИ ОБП, определение уровня α-фетопротеина, амниоцентез с дальнейшим кариотипированием. Лечение хирургическое, предусматривает радикальное или поэтапное погружение содержимого грыжевого пешка обратно в брюшную полость с последующей пластикой передней брюшной стенки.
Общие сведения
Омфалоцеле (эмбриональная грыжа, грыжа пупочного канатика) – аномалия развития, при которой происходит выпячивание органов брюшной полости, укрытых висцеральной брюшиной, сквозь переднюю брюшную стенку. Впервые данную патологию описал французский хирург А. Паре в 1634 году. В среднем заболеваемость составляет порядка 2,2:10000 новорожденных. Точную частоту, с которой встречается омфалоцеле, установить невозможно, поскольку в большинстве случаев такие беременности прерываются. У мальчиков данная патология возникает в 1,5 раза чаще, чем у девочек. Наибольшая склонность наблюдается у представителей европеоидной расы – 85% от всех случаев омфалоцеле. Для представителей негроидной расы этот показатель составляет 13%, монголоидной – 2%. Примерно 55% случаев патологии диагностируется при беременности у женщин в возрасте старше 35 лет. Общая летальность зависит от сопутствующих расстройств и колеблется от 9 до 60% новорожденных. При изолированной форме и адекватном лечении прогноз для жизни и здоровья ребенка благоприятный.
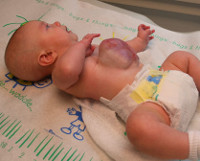
Омфалоцеле
Причины омфалоцеле
Омфалоцеле – это гетерогенное заболевание, при котором нарушается процесс внутриутробного вправления физиологической пупочной грыжи. Патогенетически это может быть результатом пороков развития пупочного кольца и передней брюшной стенки, генетических аномалий, неполного погружения органов обратно в брюшную полость или дефектов строения кишечника.
При внутриутробном развитии кишечника плода, а именно – в процессе его трансформации от первичной кишечной трубки до зрелых петель происходит его физиологической разворот. Данный процесс начинается с 5 недели беременности. От этого момента и до 10 недели кишечник сильно увеличивается в объеме, из-за чего не помешается в брюшной полости. Петли давят на брюшную стенку, формируя физиологическую пупочную грыжу. К концу 10 недели абдоминальная полость стремительно прибавляет в объеме, на фоне чего происходит самостоятельное вправление эвентрации. Если данный механизм нарушается силу различных патологических изменений, возникает омфалоцеле.
Способствовать возникновению данной патологии могут вредные привычки матери (алкоголь, курение, наркотики), нерациональный прием медикаментов, беременность после 35 лет, при которой растет риск хромосомных аномалий – синдромов Патау, Эдвардса. Довольно часто омфалоцеле выступает в роли одного из симптомов таких патологий, как синдром Беквита-Видемана, пентада Кантрелла, синдром амниотических тяжей, порок развития стебля тела, OEIS комплекса. Крайне редко удается установить наследственную склонность, что свидетельствует о возможной генетической предрасположенности.
Классификация и симптомы омфалоцеле
В педиатрии в зависимости от размера дефекта и его содержания выделяют следующие формы омфалоцеле:
- Малая. Диаметр – до 5 см. Наиболее распространенная форма. Содержит 1-2 кишечные петли. В основном выступает в роли проявлений хромосомных аномалий.
- Средняя. Размер дефекта пупочного кольца – от 5 до 10 см. В составе грыжевого мешка содержатся 2-4 кишечные петли.
- Большая. Дефект передней брюшной стенки составляет более 10 см. Помимо петель кишечника через него выходит часть печени, желудок и другие органы.
По наличию сопутствующих патологий выделяют:
- Изолированное омфалоцеле. Грыжа пупочного канатика – единственная развившаяся внутриутробная патология.
- Сочетанная форма. Помимо дефекта пупочного кольца у ребенка присутствуют хромосомные мутации (25-35%), пороки развития сердечно-сосудистой (15-50%) и мочеполовой систем (до 15%). Характерны грыжи пищеводного отверстия диафрагмы и дисплазии тазобедренных суставов, другие скелетные аномалии.
Омфалоцеле является врожденной патологией, которая диагностируется еще в антенатальном периоде. После родов общее состояние ребенка зависит от сопутствующих заболеваний и срока гестации. При омфалоцеле характерны преждевременные роды, масса тела ребенка 1500г и меньше. Объективные признаки визуализируются уже с момента рождения. Определяется дефект передней брюшной стенки, который локализирован по срединной линии на уровне пупочного кольца. В этом месте находится образование, представленное петлями тонкого и толстого кишечника, возможно – желудком и печенью, покрытыми висцеральными листком брюшины. В 10-20% наблюдается анте- или интранатальный разрыв грыжевого мешка. Пуповина также входит в состав омфалоцеле. Абдоминальные мышцы развиты нормально. Другие возможные пороки развития зависят от сопутствующих патологий и могут включать в себя деформации позвоночного столба и конечностей, макроглоссию, макросомию, атрезию ануса и т. д.
Диагностика омфалоцеле
В современных условиях наличие омфалоцеле определяется еще в I триместре беременности благодаря инструментальным и лабораторным методам исследования. Ведущую роль играет УЗ-диагностика. В зависимости от аппарата установить наличие данной патологии можно уже на 11-14 неделе. Основной признак – эвентрация петель кишечника, печени, желудка за пределы брюшной полости в участке крепления пуповины к брюшной стенке. Все вышедшие органы покрыты мембраной, состоящей из брюшины, вартонового студня и амниотической оболочки. Наличие данной мембраны важно для проведения дифференциальной диагностики с гастрошизисом. При внутриутробном разрыве грыжевого мешка петли кишечника прикрывает только амнион. Также на потенциальное развитие омфалоцеле может указывать размер ворот физиологической грыжи, составляющий свыше 7 мм в диаметре. УЗИ позволяет выявить другие проявления присутствующих генетических патологий. Повторные исследования проводятся каждые 2-3 недели, т. к. возможно самостоятельно закрытие дефекта в более поздние сроки.
Лабораторная диагностика омфалоцеле осуществляется при помощи биохимического исследования крови с измерением уровня α-фетопротеина. При врожденных пороках развития этот показатель будет значительно выше нормы для имеющегося срока беременности. Для подтверждения генетических аномалий показано проведение амниоцентеза с дальнейшим кариотипированием.
Лечение омфалоцеле
При антенатальной постановке диагноза омфалоцеле роды проводятся в специализированном перинатальном центре в условиях развернутой операционной. При малых и средних размерах дефекта пупочного кольца и отсутствии угрожающих жизни матери и ребенка состояний родоразрешение может осуществляться через естественные родовые пути. Во всех других ситуациях показано кесарево сечение в связи с большим риском интранатального разрыва грыжевого мешка. Дальнейшая терапевтическая тактика зависит общего состояния ребенка, размеров пупочной грыжи и сопутствующих патологий.
Консервативная терапия используется при невозможности провести хирургическое вмешательство. Как правило, она применяется при больших формах омфалоцеле и комбинации с множественными тяжелыми аномалиями развития. Лечение заключается в формировании плотной корки и рубца, что трансформирует данную патологию в массивную вентральную грыжу, которую в дальнейшем оперируют. С этой целью применяют дубящие средства (5% перманганат калия, нитрат серебра), которые наносят на вертикально зафиксированный за пуповину грыжевой мешок 2-3 раза в день. Консервативное лечение используется крайне редко, т. к. при нем имеется большая вероятность инфицирования и сепсиса, риск разрыва оболочек, массивной спаечной болезни в дальнейшем. Предпочтение отдается раннему оперативному вмешательству.
Хирургическая тактика при омфалоцеле напрямую зависит от размеров дефекта брюшной стенки, операции могут проводиться в один или несколько этапов. Начинают такое лечение на протяжении первых 1-2 дней жизни ребенка. При одномоментном вмешательстве выполняется погружение содержимого грыжевого мешка в абдоминальную полость и послойное зашивание брюшной стенки с ее пластикой и формированием пупка. Такая тактика – метод выбора, при омфалоцеле малых и средних размеров с минимальной торакоабдоминальной диспропорцией. В других случаях прибегают к поэтапному лечению. Первый этап – подшивание силиконового мешка с силопластиковым покрытием и помещением в него содержимого грыжевого мешка. По мере постепенного погружения органов в абдоминальную полость данный мешок перевязывают, уменьшая его в объеме. На 5-15 день выполняется второй этап – удаление мешка и формирование минимальной вентральной грыжи посредством ушивания дефекта. В возрасте 5-7 месяцев эта грыжа удаляется, после чего осуществляется полноценная пластика брюшной стенки.
После первого этапа или одноэтапной операции ребенок помещается в кувез для поддержания температурного режима, применяются обезболивающие, антибиотики широкого спектра действия. Режим питания парентеральный. При необходимости выполняется декомпрессия желудка через назо- или орогастральный зонд, проводится инфузионная терапия и ИВЛ. После проведенного лечения следует длительный реабилитационный период, в течение которого осуществляется коррекция всех послеоперационных осложнений.
Прогноз и профилактика омфалоцеле
В целом прогноз для детей с омфалоцеле сомнительный. Исход зависит от срока гестации, сопутствующих хромосомных аномалий и анатомических пороков развития, диаметра дефекта пупочного кольца, объема и содержания грыжевого мешка, результатов проведенного лечения. Как правило, при адекватной терапии и отсутствии сопутствующих патологий, несовместимых с жизнью, вероятность благоприятного исхода достаточно велика. При изолированной форме омфалоцеле малого размера, несмотря возможные отдаленные осложнения хирургического лечения (ГЭРБ, спаечная болезнь, пупочная грыжа), дальнейший рост и развитие ребенка не будут отличаться от возрастной нормы. На протяжении всего периода реабилитации показано диспансерное наблюдение у лечащего педиатра, хирурга и семейного врача.
Профилактика заключается в медико-генетическом консультировании семейных пар, планировании беременности, полном отказе матери от вредных привычек. С целью ранней диагностики омфалоцеле необходимо регулярно посещать женскую консультацию и проходить соответствующие обследования: УЗИ и измерение α-фетопротеина крови.
Источник
Омфалоцеле у плода – врожденное патологическое грыжевое выпячивание за пределы передней стенки живота, состоящее из покрытых висцеральной брюшиной внутренних органов. Есть еще и другие названия этой патологии: «грыжа пупочного канатика» и «эмбриональная грыжа». Эта аномалия развития проявляется выходом через ворота грыжи в области пупка петель кишечника, печени, желудка или других органов.
Ее развитие может провоцироваться разными факторами, а само отклонение в развитии передней стенки живота может диагностироваться еще во время проведения УЗИ плода. Клинические рекомендации по лечению этой врожденной аномалии всегда однозначны – коррекция проводится исключительно хирургически.
Она заключается в поэтапном погружении компонентов грыжи (то есть находящихся в ней органов) обратно в брюшную полость. Впоследствии обязательно выполняется пластика самой передней стенки.
Омфалоцеле у плода – врожденная патологи, нуждающаяся в обязательной хирургической коррекции.
Общие сведения об аномалии
Впервые омфалоцеле описал хирург А. Паре (Франция) еще в 1634 году. Он характеризовал аномалию как грыжу пупочного кольца. Сейчас ученые не могут с точностью установить частоту возникновения этой аномалии, так как в подавляющем большинстве случаев подобные гестации закачиваются выкидышами или преждевременными родами. Омфалоцеле выявляется у 2 новорожденных из 10000.
По наблюдениям специалистов, чаще омфалоцеле выявляется среди представителей европеоидной расы – до 85%. У негроидной – около 13%, около 2% у монголоидной. Чаще грыжа формируется у плодов тех беременных, которым уже исполнилось 35 лет. Особенно часто грыжа появляется у плодов мужского пола – в 1, 5 раза, чем среди девочек.
Прогноз исхода данной аномалии во многом зависит от клинического случая. При изолированной форме грыжи и правильном своевременном лечении прогноз обычно положительный.
Причины
Основная причина формирования рассматриваемой аномалии кроется в том, что физиологическая грыжа во время развития плода в утробе матери вправляется неправильно. Этот процесс может вызываться рядом факторов:
- неправильное формирование передней стенки живота или кольца пупка;
- дефекты кишечника;
- генетические нарушения;
- частичное погружение органов в брюшную полость.
В норме физиологическая пупочная грыжа вправляется до 2,5 месяцев гестации. Если механизм ее самовправления нарушается, то у плода развивается омфалоцеле.
Наследственную предрасположенность к формированию омфалоцеле установить получается редко, но этот факт указывает на возможную генетическую причину данной патологии.
Повышать риск развития этой аномалии могут такие сопутствующие факторы:
- пагубные привычки матери;
- возраст после 35 лет, повышающий риск возникновения таких хромосомный аномалий, как синдромы Эдвардса и Патау;
- OEIS комплекс;
- пентада Кантрелла;
- неправильный прием лекарств;
- синдром амниотических тяжей;
- синдром Беквита – Видемана.
Нередко способствовать развитию аномалии может не один, а сразу несколько предрасполагающих факторов.
Классификация
Детские хирурги в зависимости от размера омфалоцеле выделяют такие формы аномалии:
- большая – диаметр дефекта стенки живота более 10 см, в грыжевом мешке расположены не только кишечные петли, но и внутренние органы (печень, желудок и пр.);
- средняя – диаметр около 5–10 см, в мешке присутствует 2–4 кишечные петли;
- малая – диаметр не превышает 5 см, в составе грыжи 1–2 кишечные петли.
Чаще всего обнаруживается малая эмбриональная грыжа. Как правило, она становится следствием хромосомных нарушений.
Омфалоцеле у плода может быть:
- изолированное – у будущего малыша существует лишь грыжа пупочного кольца, а других внутриутробных аномалий нет;
- сочетанная – кроме омфалоцеле, у будущего малыша есть другие хромосомные мутации, аномалии развития мочеполовой или сердечно-сосудистой системы (обычно это какие-либо скелетные пороки, дисплазии тазобедренных суставов или грыжи пищеводного отверстия диафрагмы).
Чаще всего омфалоцеле обнаруживается еще вовремя УЗИ, которое проводится во время гестации.
Проявления
Состояние у новорожденного с омфалоцеле после рождения зависит от степени выраженности эмбриональной грыжи, сопутствующих проблем гестации и состояния здоровья. Нередко роды при этой аномалии происходят преждевременно, и новорожденный появляется на свет с весом от 1,5 кг или меньше.
Признаки омфалоцеле заметны уже сразу после родоразрешения. Дефект визуализируется по средней линии пупочного кольца. Он выглядит, как мешкообразное выпячивание, в котором располагаются покрытые висцеральной брюшиной кишечные петли, желудок или другие органы.
Размеры омфалоцеле вариабельны. В 10–20% случаев возможен разрыв грыжи еще в утробе или после рождения малыша.
Пуповина также включена в состав грыжи. При осмотре мышц передней стенки живота отмечается их нормальное развитие.
Нередко это нарушение развития сочетается с другими дополнительными пороками. Это могут быть деформации позвоночника или других костных структур, отсутствие заднепроходного канала, ануса и др.
Данные сочетанные патологии влияют на рекомендации доктора относительно хирургической коррекции. Именно поэтому решение о том, что делать для устранения существующих аномалий, принимается только индивидуально после проведения детального обследования малыша.
Лечение
Если омфалоцеле обнаруживается еще до родов, то родоразрешение проводится в перинатальном центре в условиях развернутой операционной. Метод ведения родов определяется размерами выявленной эмбриональной грыжи. Если она малая или средняя, то роды проводятся естественным путем. При больших размерах выполняется кесарево сечение, снижающее риски и для матери, и для малыша.
После появления ребенка с омфалоцеле на свет тактика лечения определяется клиническим случаем.
Если хирургическая коррекция не может проводиться сразу, то используются консервативные методики. Обычно подобная тактика избирается при больших грыжах или их комбинациях с другими пороками.
Эмбриональная грыжа может оперироваться не сразу.
Терапия направляется на создание уплотненной корки и рубца. Подобная тактика иногда способна трансформировать омфалоцеле в массивную грыжу, которая позднее подвергается устранению при помощи операции. Для терапии используют дубящие препараты. Их наносят 2–3 раза на протяжении дня на зафиксированную на пуповину грыжу.
Консервативная терапия при омфалоцеле назначается в крайне редких случаях, так как на ее фоне высок риск развития заражения крови, разрыва оболочек и спаек.
Хирургическая коррекция может проводиться на 1–2 день жизни малыша. Тактика операции определяется клиническим случаем. Иногда бывает достаточно одного вмешательства. Однако в некоторых случаях операции проводятся поэтапно, и для устранения дефекта их выполняется несколько. Примерно в 5–7 месяцев грыжа удаляется и проводится пластика передней стенки живота.
После операции малыша помещают в кувез, в котором создается оптимальный температурный режим. Ребенку назначается медикаментозная терапия, вводится зонд в желудок через нос или рот, выполняется искусственная вентиляция легких. После длительного лечения назначается курс реабилитации.
Понять, что это такое – омфалоцеле можно по видео, предоставленному в этой публикации. Это грыжевое образование состоит из петель кишечника и может содержать внутренние органы. Его лечение проводится хирургическим путем. Иногда для получения желаемого результата выполняется несколько поэтапных операций.
Также интересно почитать: отошли воды через сколько рожать
Источник
Омфалоцеле – это особая форма врожденной грыжи, при которой через пупочное кольцо выходят внутренние органы. Патология особенно тяжелая. Объясняется это тем, что в большинстве случаев она сочетается с иными формами врожденных аномалий. В то же время, современные технологии обнадеживают, так как позволяют выполнять сложные операции при наличии данного отклонения. При этом важное значение отводится не только ведению родоразрешения, но и планированию беременности. Так, например, доказано, что на вероятности формирования дефекта сказывается уровень аминокислоты гомоцистеин.
При омфалоцеле необходимо обязательное оперативное вмешательство, иначе это чревато серьезными осложнениями
Понятие о болезни
Омфалоцеле диагностируется у двух детей из десяти тысяч новорожденных. Достаточно часто патология выявляется еще внутриутробно. В норме на сроке в 11 нед. Происходит анатомический поворот петель кишечника. На данном этапе брюшная стенка еще не сформирована и органы за счет недостатка места выходят через кольцо и совершают ротацию именно с внешней стороны. Завершается этот процесс к 14 неделям. Далее органы возвращаются в анатомически правильное положение и завершается формирование брюшины.
При выполнении обследования на УЗИ ротация петель может быть воспринята за омфалоцеле. Поэтому после первого результата не следует делать выводов. В такой ситуации назначается повторное исследование на 16 неделе для исключения таких отклонений, как омфалоцеле и гастрошизис.
Причины заболевания
Единственной и верной причины, по которой развивается омфалоцеле у новорожденного или плода, нет. Наиболее вероятным считается нарушение процесса во время ротации органов. Иными словами, кишечник, вышедший за пределы полости, не успевает вернуться в анатомически верное положение и остается вне брюшины. Таким образом, патология относится к эмбриофетопатиям, то есть состояниям, возникающим в первом триместре. Именно он считается наиболее важным и любое отклонение в этом периоде может стать причиной врожденного заболевания.
Одной из причин развития омфалоцеле являются заболевания сердца
В связи с этим специалистами выделяются причины, при наличии которых может сформироваться грыжа пупочного канатика:
- Экстрагенитальные отклонения, а именно патологии сердца, эндокринных органов, генетические отклонения, болезни крови и так далее. Именно поэтому особенно важно выполнять скрининг и обследования женщин во время беременности.
Статистика показывает, что эмбриональная грыжа может сформироваться у женщин, чей рост составляет менее 150 сантиметров, что обусловлено возможными генетическими нарушениями.
- Наркомания, алкоголизм, причем не только со стороны матери, но и со стороны отца.
- Отягощенный анамнез – возраст, привычный выкидыш, внутриутробная смерть в анамнезе, рождение малышей с пороками.
Наркотическая зависимости матери может стать причиной развития омфалоцеле у ребенка
- Лекарственное отравление. Особенно часто возникает при применении таких препаратов как Хинин, Колхицин, Варфарин и так далее.
- Патологии беременности в виде выраженного токсикоза, инфицирования, иммуноконфликта.
- Внешние факторы, в частности радиация, вибрация, превышение уровня шума и так далее.
Проявление заболевания
Проявляется грыжа пупочного канатика выходом внутренних органов через чрезмерно расширенное кольцо. Размер дефекта определяет содержимое. Малыми считаются размеры, не превышающие 5 сантиметров. Грыжа в 6-10 сантиметров является средней. В таком случае в грыжевой мешок выходят преимущественно петли кишечника. Если же имеется крупная эмбриональная грыжа, диаметр которой превышает десять сантиметров, то в ней могут определяться и части печени. В некоторых случаях имеется повреждение диафрагмы. Тогда пуповинная грыжа будет включать даже сердце.
Омфалоцеле может иметь различные размеры
Грыжевой мешок представлен стенками пуповины. В нем же проходят сосуды, питающие плод. На вершине образования пуповина имеет нормальное строение. В зависимости от содержимого, форма выпячивания варьируется от круглой до грибовидной. Возможен разрыв мешка. В такой ситуации кишечник покрывается слоем фибрина, за счет чего омфалоцеле у плода становится особенно схожим с гастрошизисом.
Обе патологии имеют схожий внешний вид, но при этом сильно отличаются друг от друга. Чтобы не ошибиться в диагностике, следует провести тщательное обследование. Отличия в том, что при эмбриональной грыже всегда имеется грыжевой мешок. Кроме того, патология практически всегда сочетается с иными аномалиями развития. Гастрошизис же подразумевает выход петель, при этом печень или иные органы остаются в анатомически правильном положении.
Встречается ситуация, когда омфалоцеле имеет очень малые размеры. При этом внешне отмечается только утолщение пуповины. Если в таком случае наложить скобу на пуповину, можно задеть петли кишечника, что станет причиной некроза, перитонита и прочих осложнений. Поэтому если толщина превышает норму, следует перевязать пуповину на 5-7 сантиметров выше, сделать рентген и только после исключения отклонений наложить скобу.
Важно не спутать заболевание с гастрошизисом
Важно: учитывая, что патология часто сопровождается иными аномалиями, следует провести дополнительное исследование, чтобы подтвердить или опровергнуть наличие врожденных болезней.
Особенности диагностики
В первую очередь, следует подчеркнуть, что патологию достаточно просто выявить еще во время беременности. На сроке 11 недель каждая женщина проходит скрининг. В норме на данном этапе развития допускается наличие физиологической грыжи. Но в этом случае диаметр пуповины не должен превышать 7 мм. Если же на этом сроке имеются отклонения, рекомендуется провести повторный скрининг через 5-6 недель, когда формирование и ротация органов завершатся. Кроме того, нужно помнить, что врач может ошибаться и сразу впадать в панику нельзя.
Особенно внимательно следует подойти к планированию беременности женщинам с отягощенным анамнезом. При наличии выкидышей в прошлом, врожденных аномалий рекомендуется выполнять скрининг чаще.
Выявить заболевание у ребенка можно во время скрининга при беременности
Отдельно следует рассмотреть теорию, касающуюся аминокислоты гомоцистеин. В норме ее количество постепенно повышается, но с наступлением беременности уровень содержания вещества снижается и сохраняется в этом положении до конца беременности. Возвращается к норме гомоцистеин через 6-7 дней после родов.
Причинами повышения уровня аминокислоты может быть недостаток витамина В. Также на нем сказывается курение, употребление алкоголя и даже недостаток движения. Но, что особенно важно, существует мнение, что гомоцистеин повышен у женщин с риском рождения детей с врожденной аномалией и он имеет прямое отношение к развитию омфалоцеле. Поэтому если имеются риски рождения малыша с патологией, рекомендуется сдавать анализ крови на гомоцистеин на тех же сроках, на которых выполняется скрининг.
Способы лечения патологии
Вероятность благоприятного исхода зависит от того, когда именно был поставлен диагноз и как будет протекать родовой процесс. По этой причине, если у женщины имеется подтвержденный диагноз «Омфалоцеле» роды должны выполняться в специализированном помещении с возможностью оказания экстренной помощи малышу. В родильный дом роженица должна направляться заранее, не менее чем за 5-6 дней до планируемых родов.
При омфалоцеле во время родов должны быть обеспечены особые условия
Сразу после рождения ребенка следует обтереть и тепло укутать, так для него особо важное значение имеет температурный режим. Сразу устанавливается зонд, а при необходимости и интубационная трубка. Положение малыша должно быть либо на боку, либо на животе.
Несмотря на то, что дети рождаются доношенные, их содержат в кувезе, где создают условия с определенной влажностью и температурой.
Могут встречаться ситуации, когда размеры омфалоцеле особенно большие и к тому же имеется масса иных врожденных патологий. В таком случае выполняется консервативная терапия. Образование фиксируется в подвешенном положении, 5-7 раз в сутки оно обрабатывается дубящими веществами. За счет этого образуется плотная рубцовая ткань, что позволяет перевести пуповинную грыжу в вентральную.
Для лечения омфалоцеле проводится оперативное вмешательство
Если же образование имеет средние или малые размеры, выполняется операция, в ходе которой органы перемещаются в полость, а дефект ушивается. При этом особенно важно правильно расположить петли кишечника, так как они не завершили анатомический поворот.
Большая опухоль требует многоэтапной операции. В первую очередь к рассеченной грыже пришивается силиконовый пакет, который по мере подтягивания органов в полость будет подвязываться. Через пару недель пакет удаляется и дефект прикрывается кожей. В результате этого формируется вентральная грыжа. Далее в течение нескольких лет соблюдаются рекомендации врача, в частности ношение бандажа. Только к 6-7 годам грыжа ушивается и формируется пупок.
После операции рекомендовано парентеральное питание и лечение сопутствующих патологий. Возможно назначение антибиотиков, витаминов и препаратов для профилактики кровотечений.
Отсутствие лечения приведет к заражению крови и дисфункции органов
Омфалоцеле – это врожденный дефект, влияющий практически на все органы. Только при грамотном подходе удается устранить патологию и обеспечить полноценную жизнь ребенку. Если же болезнь не лечить, появляется высокий риск развития опасных осложнений. Среди них особенно важно выделить:
- разрыв пуповины с последующим инфицированием;
- сепсис;
- кровотечения;
- некроз тканей;
- кишечная непроходимость;
- инвалидизация.
Как правило, при наличии изолированного омфалоцеле летальность встречается крайне редко. Негативно влияет наличие сопутствующих врожденных отклонений.
О пупочной грыже у детей пойдет речь в видео:
Источник
