Грыжа пупочного канатика это
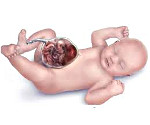

Омфалоцеле – врожденная аномалия передней брюшной стенки, при которой органы брюшной полости выходят за ее пределы в составе грыжевого мешка. Клинически патология проявляется эвентрацией петель кишечника, желудка, печени и других органов, прикрытых висцеральной брюшиной, через грыжевые ворота в участке пупочного кольца. Антенатальная диагностика включает в себя УЗИ ОБП, определение уровня α-фетопротеина, амниоцентез с дальнейшим кариотипированием. Лечение хирургическое, предусматривает радикальное или поэтапное погружение содержимого грыжевого пешка обратно в брюшную полость с последующей пластикой передней брюшной стенки.
Общие сведения
Омфалоцеле (эмбриональная грыжа, грыжа пупочного канатика) – аномалия развития, при которой происходит выпячивание органов брюшной полости, укрытых висцеральной брюшиной, сквозь переднюю брюшную стенку. Впервые данную патологию описал французский хирург А. Паре в 1634 году. В среднем заболеваемость составляет порядка 2,2:10000 новорожденных. Точную частоту, с которой встречается омфалоцеле, установить невозможно, поскольку в большинстве случаев такие беременности прерываются. У мальчиков данная патология возникает в 1,5 раза чаще, чем у девочек. Наибольшая склонность наблюдается у представителей европеоидной расы – 85% от всех случаев омфалоцеле. Для представителей негроидной расы этот показатель составляет 13%, монголоидной – 2%. Примерно 55% случаев патологии диагностируется при беременности у женщин в возрасте старше 35 лет. Общая летальность зависит от сопутствующих расстройств и колеблется от 9 до 60% новорожденных. При изолированной форме и адекватном лечении прогноз для жизни и здоровья ребенка благоприятный.
Омфалоцеле
Причины омфалоцеле
Омфалоцеле – это гетерогенное заболевание, при котором нарушается процесс внутриутробного вправления физиологической пупочной грыжи. Патогенетически это может быть результатом пороков развития пупочного кольца и передней брюшной стенки, генетических аномалий, неполного погружения органов обратно в брюшную полость или дефектов строения кишечника.
При внутриутробном развитии кишечника плода, а именно – в процессе его трансформации от первичной кишечной трубки до зрелых петель происходит его физиологической разворот. Данный процесс начинается с 5 недели беременности. От этого момента и до 10 недели кишечник сильно увеличивается в объеме, из-за чего не помешается в брюшной полости. Петли давят на брюшную стенку, формируя физиологическую пупочную грыжу. К концу 10 недели абдоминальная полость стремительно прибавляет в объеме, на фоне чего происходит самостоятельное вправление эвентрации. Если данный механизм нарушается силу различных патологических изменений, возникает омфалоцеле.
Способствовать возникновению данной патологии могут вредные привычки матери (алкоголь, курение, наркотики), нерациональный прием медикаментов, беременность после 35 лет, при которой растет риск хромосомных аномалий – синдромов Патау, Эдвардса. Довольно часто омфалоцеле выступает в роли одного из симптомов таких патологий, как синдром Беквита-Видемана, пентада Кантрелла, синдром амниотических тяжей, порок развития стебля тела, OEIS комплекса. Крайне редко удается установить наследственную склонность, что свидетельствует о возможной генетической предрасположенности.
Классификация и симптомы омфалоцеле
В педиатрии в зависимости от размера дефекта и его содержания выделяют следующие формы омфалоцеле:
- Малая. Диаметр – до 5 см. Наиболее распространенная форма. Содержит 1-2 кишечные петли. В основном выступает в роли проявлений хромосомных аномалий.
- Средняя. Размер дефекта пупочного кольца – от 5 до 10 см. В составе грыжевого мешка содержатся 2-4 кишечные петли.
- Большая. Дефект передней брюшной стенки составляет более 10 см. Помимо петель кишечника через него выходит часть печени, желудок и другие органы.
По наличию сопутствующих патологий выделяют:
- Изолированное омфалоцеле. Грыжа пупочного канатика – единственная развившаяся внутриутробная патология.
- Сочетанная форма. Помимо дефекта пупочного кольца у ребенка присутствуют хромосомные мутации (25-35%), пороки развития сердечно-сосудистой (15-50%) и мочеполовой систем (до 15%). Характерны грыжи пищеводного отверстия диафрагмы и дисплазии тазобедренных суставов, другие скелетные аномалии.
Омфалоцеле является врожденной патологией, которая диагностируется еще в антенатальном периоде. После родов общее состояние ребенка зависит от сопутствующих заболеваний и срока гестации. При омфалоцеле характерны преждевременные роды, масса тела ребенка 1500г и меньше. Объективные признаки визуализируются уже с момента рождения. Определяется дефект передней брюшной стенки, который локализирован по срединной линии на уровне пупочного кольца. В этом месте находится образование, представленное петлями тонкого и толстого кишечника, возможно – желудком и печенью, покрытыми висцеральными листком брюшины. В 10-20% наблюдается анте- или интранатальный разрыв грыжевого мешка. Пуповина также входит в состав омфалоцеле. Абдоминальные мышцы развиты нормально. Другие возможные пороки развития зависят от сопутствующих патологий и могут включать в себя деформации позвоночного столба и конечностей, макроглоссию, макросомию, атрезию ануса и т. д.
Диагностика омфалоцеле
В современных условиях наличие омфалоцеле определяется еще в I триместре беременности благодаря инструментальным и лабораторным методам исследования. Ведущую роль играет УЗ-диагностика. В зависимости от аппарата установить наличие данной патологии можно уже на 11-14 неделе. Основной признак – эвентрация петель кишечника, печени, желудка за пределы брюшной полости в участке крепления пуповины к брюшной стенке. Все вышедшие органы покрыты мембраной, состоящей из брюшины, вартонового студня и амниотической оболочки. Наличие данной мембраны важно для проведения дифференциальной диагностики с гастрошизисом. При внутриутробном разрыве грыжевого мешка петли кишечника прикрывает только амнион. Также на потенциальное развитие омфалоцеле может указывать размер ворот физиологической грыжи, составляющий свыше 7 мм в диаметре. УЗИ позволяет выявить другие проявления присутствующих генетических патологий. Повторные исследования проводятся каждые 2-3 недели, т. к. возможно самостоятельно закрытие дефекта в более поздние сроки.
Лабораторная диагностика омфалоцеле осуществляется при помощи биохимического исследования крови с измерением уровня α-фетопротеина. При врожденных пороках развития этот показатель будет значительно выше нормы для имеющегося срока беременности. Для подтверждения генетических аномалий показано проведение амниоцентеза с дальнейшим кариотипированием.
Лечение омфалоцеле
При антенатальной постановке диагноза омфалоцеле роды проводятся в специализированном перинатальном центре в условиях развернутой операционной. При малых и средних размерах дефекта пупочного кольца и отсутствии угрожающих жизни матери и ребенка состояний родоразрешение может осуществляться через естественные родовые пути. Во всех других ситуациях показано кесарево сечение в связи с большим риском интранатального разрыва грыжевого мешка. Дальнейшая терапевтическая тактика зависит общего состояния ребенка, размеров пупочной грыжи и сопутствующих патологий.
Консервативная терапия используется при невозможности провести хирургическое вмешательство. Как правило, она применяется при больших формах омфалоцеле и комбинации с множественными тяжелыми аномалиями развития. Лечение заключается в формировании плотной корки и рубца, что трансформирует данную патологию в массивную вентральную грыжу, которую в дальнейшем оперируют. С этой целью применяют дубящие средства (5% перманганат калия, нитрат серебра), которые наносят на вертикально зафиксированный за пуповину грыжевой мешок 2-3 раза в день. Консервативное лечение используется крайне редко, т. к. при нем имеется большая вероятность инфицирования и сепсиса, риск разрыва оболочек, массивной спаечной болезни в дальнейшем. Предпочтение отдается раннему оперативному вмешательству.
Хирургическая тактика при омфалоцеле напрямую зависит от размеров дефекта брюшной стенки, операции могут проводиться в один или несколько этапов. Начинают такое лечение на протяжении первых 1-2 дней жизни ребенка. При одномоментном вмешательстве выполняется погружение содержимого грыжевого мешка в абдоминальную полость и послойное зашивание брюшной стенки с ее пластикой и формированием пупка. Такая тактика – метод выбора, при омфалоцеле малых и средних размеров с минимальной торакоабдоминальной диспропорцией. В других случаях прибегают к поэтапному лечению. Первый этап – подшивание силиконового мешка с силопластиковым покрытием и помещением в него содержимого грыжевого мешка. По мере постепенного погружения органов в абдоминальную полость данный мешок перевязывают, уменьшая его в объеме. На 5-15 день выполняется второй этап – удаление мешка и формирование минимальной вентральной грыжи посредством ушивания дефекта. В возрасте 5-7 месяцев эта грыжа удаляется, после чего осуществляется полноценная пластика брюшной стенки.
После первого этапа или одноэтапной операции ребенок помещается в кувез для поддержания температурного режима, применяются обезболивающие, антибиотики широкого спектра действия. Режим питания парентеральный. При необходимости выполняется декомпрессия желудка через назо- или орогастральный зонд, проводится инфузионная терапия и ИВЛ. После проведенного лечения следует длительный реабилитационный период, в течение которого осуществляется коррекция всех послеоперационных осложнений.
Прогноз и профилактика омфалоцеле
В целом прогноз для детей с омфалоцеле сомнительный. Исход зависит от срока гестации, сопутствующих хромосомных аномалий и анатомических пороков развития, диаметра дефекта пупочного кольца, объема и содержания грыжевого мешка, результатов проведенного лечения. Как правило, при адекватной терапии и отсутствии сопутствующих патологий, несовместимых с жизнью, вероятность благоприятного исхода достаточно велика. При изолированной форме омфалоцеле малого размера, несмотря возможные отдаленные осложнения хирургического лечения (ГЭРБ, спаечная болезнь, пупочная грыжа), дальнейший рост и развитие ребенка не будут отличаться от возрастной нормы. На протяжении всего периода реабилитации показано диспансерное наблюдение у лечащего педиатра, хирурга и семейного врача.
Профилактика заключается в медико-генетическом консультировании семейных пар, планировании беременности, полном отказе матери от вредных привычек. С целью ранней диагностики омфалоцеле необходимо регулярно посещать женскую консультацию и проходить соответствующие обследования: УЗИ и измерение α-фетопротеина крови.
Источник
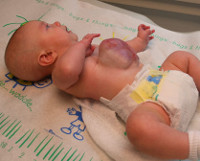
Грыжа пупочного канатика (омфалоцеле) –порок развития, при котором к моменту рождения ребёнка часть органов брюшной полости располагается в пуповинных оболочках (амнион, вартонов студень, первичная недифференцированная брюшина).
Причина: несовпадение критических периодов развития кишечника и брюшной полости, нарушение вращения кишки, недоразвития брюшной полости, нарушение замыкания брюшной стенки.
Классификация.
1.По времени возникновения:
-эмбриональные – печень не имеет глиссоновой капсулы и срастается с оболочками пуповины;
-фетальные.
2.По размерам:
-небольшие грыжи (до 5 см в диаметре, для недоношенных – 3 см);
-средние грыжи (до 8 см в диаметре, для недоношенных – 5 см);
– большие грыжи (свыше 8 см в диаметре, для недоношенных – 5 см).
3.По форме: шаровидные, полушаровидные, грибовидные.
4. По наличию осложнений:
-неосложнённые (неизменённые грыжевые оболочки);
-осложнённые: (разрыв оболочек, инфицирование):
а) врожденной эвентрацией органов брюшной полости;
б) эктопией сердца;
в) сочетанными пороками развития (встречаются у 45–50 % детей);
г) гнойным расплавлением оболочек грыжевого выпячивания.
Методы лечения.
1.Оперативное лечение.
Показания: грыжи малых и средних размеров, хорошо сформированная брюшная полость,
отсутствие отягчающих факторов (недоношенность, родовая травма, сепсис и др.)
Проводится иссечение пуповинных оболочек, вправление внутренних органов, пластика передней брюшной стенки.
2.Консервативное лечение: местное лечение + общеукрепляющие мероприятия
Показания: большие размеры грыжи, недоразвитие брюшной полости, отягощённый преморбидный фон.
А)Ежедневная обработка дезинфицирующими растворами (2%-й спиртовой раствор йода, этиловый спирт, 5%-й перманганат калия) с последующим наложением стерильных повязок => на 7-10-й день появляются грануляции, участки коагуляционного некроза отторгаются.
Очищению раны способствуют электрофорез с антибиотиками и облучение раны во время перевязок ультрафиолетовыми лучами.
Б) С началом краевой эпителизации – перевязки с препаратами, стимулирующими регенерацию (солкосерил, ируксол, бальзам Шостаковского – винилин и др.)
Грыжевой мешок постепенно покрывается эпителием (в течение 2-2,5 месяцев полная эпителизация), уменьшается в размерах, содержимое погружается в брюшную полость – т.е. формируется вентральная грыжа.
В дальнейшем, в возрасте после первого года показано оперативное лечение.
Гастрошизис. Диагностика, дифференциальная диагностика, лечебная тактика.
Гастрошизис – порок развития, при котором имеется дефект передней брюшной стенки справа от нормально сформированной пуповины, через который эвентрированы органы брюшной полости. Грыжевой мешок никогда не образуется. Через дефект в передней брюшной стенке выпадает короткий, не совершивший поворот (мальротация) отдел средней кишки, кровоснабжаемый верхней брыжеечной артерией.
Диагностика.
1.Пренатальная диагностика. УЗИ на 10-15 нед беременности: определяют петли кишеничника, расположенные вне брюшной полости. При ранней диагностике гастрошизиса необходимо в дальнейшем во II триместре – УЗИ 1 раз в месяц, в III – еженедельно.
2.Осмотр. Обычно эвентрированы петли тонкого и толстого кишечника, реже – дно мочевого пузыря, у девочек – матка с придатками, у мальчиков- яички (при крипторхизме). Печень всегда находится в брюшной полости.Желудок и кишечник расширены, атоничны, стенки кишечной трубки инфильтрированы.Кишечник укорочен, брюшная полость резко недоразвита.Тонкая и толстая кишка расположены на общей брыжейке, имеющей узкий корень – его ширина обычно соответствует размеру дефекта передней брюшной стенки. Все эвентрированные органы покрыты слоем фибрина (тёмно-красный/жёлто-зеленоватый в зависимости от внутриматочной среды).Имеются признаки внутриутробного химического перитонита, вызванного амниотической жидкостью.
3. Высокое промывание эвентрированной толстой кишки: наличие мекония в просвете свидетельствует о проходимости кишечника.
В протокол операционного обследования новорождённого с гастрошизисом входит ЭХО-кардиография, нейросонография
Дифференциальная диагностика: с омфалоцеле.
| Признак | Омфалоцеле | Гастрошизис |
| Локализация дефекта | Пупочное кольцо | Справа от пуповины |
| Размеры дефекта | 2-10 см | 2-4 см |
| Грыжевой мешок | Есть | Отсутствует |
| Содержимое | Кишечник, м.б. печень | Кишечник, мочевой пузырь, желудок, матка, гонады(печень –никогда) |
| Кишечник | Норма | Воспалён, покрыт фибрином, м.б. спайки |
| Мальротация | Есть | Есть |
| Функция кишечника | Нормальная | Нарушена |
| Сочетанные аномалии | 30-70 % | 10-15% |
| Генетические синдромы | 10-40 % | <5% |
Лечебная тактика.
Догоспитальный этап.
1.Эвентрированные органы покрывают сухой стерильной ватно-марлевой повязкой либо помещают органы в стерильный пластиковый пакет и покрывают его затем ватно-марлевой повязкой.
2.Поддержание температуры тела: кувез с температурой 37 °С и влажностью, близкой к 100%.
3.Постоянный назогастральный или орогастральный зонд – профилактика аспирации желудочного содержимого и в целях декомпрессии желудка.
4.Транспортировка врачом-реаниматологом в специализированном реанимобиле, оборудованном кувезом, дыхательной аппаратуры и аппаратурой контроля за функциями жизненно важных органов.
Предоперационная подготовка:
1.поддержание функций жизненно важных органов,
2.восполнение ОЦК,
3. снижение гемоконцентрации,
4.коррекция метаболических нарушений,
5.предупреждение охлаждения ребёнка
6.уменьшение степени ВАД – декомпрессии ЖКТ (желудочный зонд, высокое промывание толстой кишки, которое ещё и позволяет определить наличие кишечной непроходимости).
Критерии эффективности: t>36°С , снижение гематокрита, компенсация ацидоза.
Хирургическое лечение
Зависит от формы гастрошизиса:
-простая форма гастрошизиса;
-осложнённая форма гастрошизиса (уретерогидронефроз, аплазия почки, атрезия тонкой и толстой кишки, дивертикул Меккеля) – с или без висцеро-абдоминальной диспропорции (ВАД)
1.Первичная радикальная пластика передней брюшной стенки – если нет выраженной ВАД:
-традиционная – погружении эвентрированных органов в брюшную полость с последующим послойных ушиванием операционной раны; пуповинный остаток рекомендуют оставлять для формирования пупка.
-безнаркозное вправление эвентрированных органов в брюшную полость (процедура Бианчи) – при изолированном гастрошизисе без ВАД и без плотного фибринового футляра.
2.Отсроченная радикальная пластика передней брюшной стенки – при выраженной ВАД:
-силопластика — пластика передней брюшной стенки:
-аллопластика – использование заплат из синтетических и биологических материалов.
Применяют методики использования в качестве временного вместилища для части кишечника, не помещающейся в брюшной полости, тефлоновый мешок с силастиковым покрытием, который подшивают или фиксируют к фасциальному краю дефекте передней брюшной стенки. Мешок удаляют через 7-9 сут. выполняя пластику передней брюшной стенки.
Кроме того используют различные заплаты из коллагеново-викриловой ткани, ксеноперикардиальных пластин, обработанной твёрдой мозговой оболочки. Поскольку эти ткани вызываю: бурную пролиферацию собственной соединительной ткани ребёнка, в большинстве случаев дефект брюшной стенки закрывается без образования вентральной грыжи.
3.Этапное лечение – при сопутствующей непроходимости кишечника :
-энтероколостомия с закрытием стом
-пластика передней брюшной стенки.
При атрезии кишки у ребёнка с гастрошизисом показано наложение на уровне атрезии двойной энтеро- или колостомы с последующим её закрытием (на 28-30-е сутки).
Послеоперационный период
1. Реанимационное обеспечение (ИВЛ, интенсивная терапия, АБ терапия, иммунотерапия. полное парентеральное питание с 4-х суток послеоперационного периода).
2. Декомпрессия желудка и кишечника.
3. Стимуляция перистальтики.
4.Начало энтерального питания.
5.Ферментотерапия и эубиотики.
Источник
