Грыжа плода при беременности причины
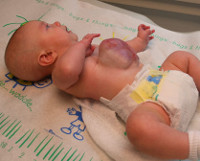
Омфалоцеле у плода – врожденное патологическое грыжевое выпячивание за пределы передней стенки живота, состоящее из покрытых висцеральной брюшиной внутренних органов. Есть еще и другие названия этой патологии: «грыжа пупочного канатика» и «эмбриональная грыжа». Эта аномалия развития проявляется выходом через ворота грыжи в области пупка петель кишечника, печени, желудка или других органов.
Ее развитие может провоцироваться разными факторами, а само отклонение в развитии передней стенки живота может диагностироваться еще во время проведения УЗИ плода. Клинические рекомендации по лечению этой врожденной аномалии всегда однозначны – коррекция проводится исключительно хирургически.
Она заключается в поэтапном погружении компонентов грыжи (то есть находящихся в ней органов) обратно в брюшную полость. Впоследствии обязательно выполняется пластика самой передней стенки.
Омфалоцеле у плода – врожденная патологи, нуждающаяся в обязательной хирургической коррекции.
Общие сведения об аномалии
Впервые омфалоцеле описал хирург А. Паре (Франция) еще в 1634 году. Он характеризовал аномалию как грыжу пупочного кольца. Сейчас ученые не могут с точностью установить частоту возникновения этой аномалии, так как в подавляющем большинстве случаев подобные гестации закачиваются выкидышами или преждевременными родами. Омфалоцеле выявляется у 2 новорожденных из 10000.
По наблюдениям специалистов, чаще омфалоцеле выявляется среди представителей европеоидной расы – до 85%. У негроидной – около 13%, около 2% у монголоидной. Чаще грыжа формируется у плодов тех беременных, которым уже исполнилось 35 лет. Особенно часто грыжа появляется у плодов мужского пола – в 1, 5 раза, чем среди девочек.
Прогноз исхода данной аномалии во многом зависит от клинического случая. При изолированной форме грыжи и правильном своевременном лечении прогноз обычно положительный.
Причины
Основная причина формирования рассматриваемой аномалии кроется в том, что физиологическая грыжа во время развития плода в утробе матери вправляется неправильно. Этот процесс может вызываться рядом факторов:
- неправильное формирование передней стенки живота или кольца пупка;
- дефекты кишечника;
- генетические нарушения;
- частичное погружение органов в брюшную полость.
В норме физиологическая пупочная грыжа вправляется до 2,5 месяцев гестации. Если механизм ее самовправления нарушается, то у плода развивается омфалоцеле.
Наследственную предрасположенность к формированию омфалоцеле установить получается редко, но этот факт указывает на возможную генетическую причину данной патологии.
Повышать риск развития этой аномалии могут такие сопутствующие факторы:
- пагубные привычки матери;
- возраст после 35 лет, повышающий риск возникновения таких хромосомный аномалий, как синдромы Эдвардса и Патау;
- OEIS комплекс;
- пентада Кантрелла;
- неправильный прием лекарств;
- синдром амниотических тяжей;
- синдром Беквита – Видемана.
Нередко способствовать развитию аномалии может не один, а сразу несколько предрасполагающих факторов.
Классификация
Детские хирурги в зависимости от размера омфалоцеле выделяют такие формы аномалии:
- большая – диаметр дефекта стенки живота более 10 см, в грыжевом мешке расположены не только кишечные петли, но и внутренние органы (печень, желудок и пр.);
- средняя – диаметр около 5–10 см, в мешке присутствует 2–4 кишечные петли;
- малая – диаметр не превышает 5 см, в составе грыжи 1–2 кишечные петли.
Чаще всего обнаруживается малая эмбриональная грыжа. Как правило, она становится следствием хромосомных нарушений.
Омфалоцеле у плода может быть:
- изолированное – у будущего малыша существует лишь грыжа пупочного кольца, а других внутриутробных аномалий нет;
- сочетанная – кроме омфалоцеле, у будущего малыша есть другие хромосомные мутации, аномалии развития мочеполовой или сердечно-сосудистой системы (обычно это какие-либо скелетные пороки, дисплазии тазобедренных суставов или грыжи пищеводного отверстия диафрагмы).
Чаще всего омфалоцеле обнаруживается еще вовремя УЗИ, которое проводится во время гестации.
Проявления
Состояние у новорожденного с омфалоцеле после рождения зависит от степени выраженности эмбриональной грыжи, сопутствующих проблем гестации и состояния здоровья. Нередко роды при этой аномалии происходят преждевременно, и новорожденный появляется на свет с весом от 1,5 кг или меньше.
Признаки омфалоцеле заметны уже сразу после родоразрешения. Дефект визуализируется по средней линии пупочного кольца. Он выглядит, как мешкообразное выпячивание, в котором располагаются покрытые висцеральной брюшиной кишечные петли, желудок или другие органы.
Размеры омфалоцеле вариабельны. В 10–20% случаев возможен разрыв грыжи еще в утробе или после рождения малыша.
Пуповина также включена в состав грыжи. При осмотре мышц передней стенки живота отмечается их нормальное развитие.
Нередко это нарушение развития сочетается с другими дополнительными пороками. Это могут быть деформации позвоночника или других костных структур, отсутствие заднепроходного канала, ануса и др.
Данные сочетанные патологии влияют на рекомендации доктора относительно хирургической коррекции. Именно поэтому решение о том, что делать для устранения существующих аномалий, принимается только индивидуально после проведения детального обследования малыша.
Лечение
Если омфалоцеле обнаруживается еще до родов, то родоразрешение проводится в перинатальном центре в условиях развернутой операционной. Метод ведения родов определяется размерами выявленной эмбриональной грыжи. Если она малая или средняя, то роды проводятся естественным путем. При больших размерах выполняется кесарево сечение, снижающее риски и для матери, и для малыша.
После появления ребенка с омфалоцеле на свет тактика лечения определяется клиническим случаем.
Если хирургическая коррекция не может проводиться сразу, то используются консервативные методики. Обычно подобная тактика избирается при больших грыжах или их комбинациях с другими пороками.
Эмбриональная грыжа может оперироваться не сразу.
Терапия направляется на создание уплотненной корки и рубца. Подобная тактика иногда способна трансформировать омфалоцеле в массивную грыжу, которая позднее подвергается устранению при помощи операции. Для терапии используют дубящие препараты. Их наносят 2–3 раза на протяжении дня на зафиксированную на пуповину грыжу.
Консервативная терапия при омфалоцеле назначается в крайне редких случаях, так как на ее фоне высок риск развития заражения крови, разрыва оболочек и спаек.
Хирургическая коррекция может проводиться на 1–2 день жизни малыша. Тактика операции определяется клиническим случаем. Иногда бывает достаточно одного вмешательства. Однако в некоторых случаях операции проводятся поэтапно, и для устранения дефекта их выполняется несколько. Примерно в 5–7 месяцев грыжа удаляется и проводится пластика передней стенки живота.
После операции малыша помещают в кувез, в котором создается оптимальный температурный режим. Ребенку назначается медикаментозная терапия, вводится зонд в желудок через нос или рот, выполняется искусственная вентиляция легких. После длительного лечения назначается курс реабилитации.
Понять, что это такое – омфалоцеле можно по видео, предоставленному в этой публикации. Это грыжевое образование состоит из петель кишечника и может содержать внутренние органы. Его лечение проводится хирургическим путем. Иногда для получения желаемого результата выполняется несколько поэтапных операций.
Также интересно почитать: отошли воды через сколько рожать
Источник
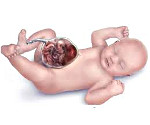
Омфалоцеле – врожденная аномалия передней брюшной стенки, при которой органы брюшной полости выходят за ее пределы в составе грыжевого мешка. Клинически патология проявляется эвентрацией петель кишечника, желудка, печени и других органов, прикрытых висцеральной брюшиной, через грыжевые ворота в участке пупочного кольца. Антенатальная диагностика включает в себя УЗИ ОБП, определение уровня α-фетопротеина, амниоцентез с дальнейшим кариотипированием. Лечение хирургическое, предусматривает радикальное или поэтапное погружение содержимого грыжевого пешка обратно в брюшную полость с последующей пластикой передней брюшной стенки.
Общие сведения
Омфалоцеле (эмбриональная грыжа, грыжа пупочного канатика) – аномалия развития, при которой происходит выпячивание органов брюшной полости, укрытых висцеральной брюшиной, сквозь переднюю брюшную стенку. Впервые данную патологию описал французский хирург А. Паре в 1634 году. В среднем заболеваемость составляет порядка 2,2:10000 новорожденных. Точную частоту, с которой встречается омфалоцеле, установить невозможно, поскольку в большинстве случаев такие беременности прерываются. У мальчиков данная патология возникает в 1,5 раза чаще, чем у девочек. Наибольшая склонность наблюдается у представителей европеоидной расы – 85% от всех случаев омфалоцеле. Для представителей негроидной расы этот показатель составляет 13%, монголоидной – 2%. Примерно 55% случаев патологии диагностируется при беременности у женщин в возрасте старше 35 лет. Общая летальность зависит от сопутствующих расстройств и колеблется от 9 до 60% новорожденных. При изолированной форме и адекватном лечении прогноз для жизни и здоровья ребенка благоприятный.
Причины омфалоцеле
Омфалоцеле – это гетерогенное заболевание, при котором нарушается процесс внутриутробного вправления физиологической пупочной грыжи. Патогенетически это может быть результатом пороков развития пупочного кольца и передней брюшной стенки, генетических аномалий, неполного погружения органов обратно в брюшную полость или дефектов строения кишечника.
При внутриутробном развитии кишечника плода, а именно – в процессе его трансформации от первичной кишечной трубки до зрелых петель происходит его физиологической разворот. Данный процесс начинается с 5 недели беременности. От этого момента и до 10 недели кишечник сильно увеличивается в объеме, из-за чего не помешается в брюшной полости. Петли давят на брюшную стенку, формируя физиологическую пупочную грыжу. К концу 10 недели абдоминальная полость стремительно прибавляет в объеме, на фоне чего происходит самостоятельное вправление эвентрации. Если данный механизм нарушается силу различных патологических изменений, возникает омфалоцеле.
Способствовать возникновению данной патологии могут вредные привычки матери (алкоголь, курение, наркотики), нерациональный прием медикаментов, беременность после 35 лет, при которой растет риск хромосомных аномалий – синдромов Патау, Эдвардса. Довольно часто омфалоцеле выступает в роли одного из симптомов таких патологий, как синдром Беквита-Видемана, пентада Кантрелла, синдром амниотических тяжей, порок развития стебля тела, OEIS комплекса. Крайне редко удается установить наследственную склонность, что свидетельствует о возможной генетической предрасположенности.
Классификация и симптомы омфалоцеле
В педиатрии в зависимости от размера дефекта и его содержания выделяют следующие формы омфалоцеле:
- Малая. Диаметр – до 5 см. Наиболее распространенная форма. Содержит 1-2 кишечные петли. В основном выступает в роли проявлений хромосомных аномалий.
- Средняя. Размер дефекта пупочного кольца – от 5 до 10 см. В составе грыжевого мешка содержатся 2-4 кишечные петли.
- Большая. Дефект передней брюшной стенки составляет более 10 см. Помимо петель кишечника через него выходит часть печени, желудок и другие органы.
По наличию сопутствующих патологий выделяют:
- Изолированное омфалоцеле. Грыжа пупочного канатика – единственная развившаяся внутриутробная патология.
- Сочетанная форма. Помимо дефекта пупочного кольца у ребенка присутствуют хромосомные мутации (25-35%), пороки развития сердечно-сосудистой (15-50%) и мочеполовой систем (до 15%). Характерны грыжи пищеводного отверстия диафрагмы и дисплазии тазобедренных суставов, другие скелетные аномалии.
Омфалоцеле является врожденной патологией, которая диагностируется еще в антенатальном периоде. После родов общее состояние ребенка зависит от сопутствующих заболеваний и срока гестации. При омфалоцеле характерны преждевременные роды, масса тела ребенка 1500г и меньше. Объективные признаки визуализируются уже с момента рождения. Определяется дефект передней брюшной стенки, который локализирован по срединной линии на уровне пупочного кольца. В этом месте находится образование, представленное петлями тонкого и толстого кишечника, возможно – желудком и печенью, покрытыми висцеральными листком брюшины. В 10-20% наблюдается анте- или интранатальный разрыв грыжевого мешка. Пуповина также входит в состав омфалоцеле. Абдоминальные мышцы развиты нормально. Другие возможные пороки развития зависят от сопутствующих патологий и могут включать в себя деформации позвоночного столба и конечностей, макроглоссию, макросомию, атрезию ануса и т. д.
Диагностика омфалоцеле
В современных условиях наличие омфалоцеле определяется еще в I триместре беременности благодаря инструментальным и лабораторным методам исследования. Ведущую роль играет УЗ-диагностика. В зависимости от аппарата установить наличие данной патологии можно уже на 11-14 неделе. Основной признак – эвентрация петель кишечника, печени, желудка за пределы брюшной полости в участке крепления пуповины к брюшной стенке. Все вышедшие органы покрыты мембраной, состоящей из брюшины, вартонового студня и амниотической оболочки. Наличие данной мембраны важно для проведения дифференциальной диагностики с гастрошизисом. При внутриутробном разрыве грыжевого мешка петли кишечника прикрывает только амнион. Также на потенциальное развитие омфалоцеле может указывать размер ворот физиологической грыжи, составляющий свыше 7 мм в диаметре. УЗИ позволяет выявить другие проявления присутствующих генетических патологий. Повторные исследования проводятся каждые 2-3 недели, т. к. возможно самостоятельно закрытие дефекта в более поздние сроки.
Лабораторная диагностика омфалоцеле осуществляется при помощи биохимического исследования крови с измерением уровня α-фетопротеина. При врожденных пороках развития этот показатель будет значительно выше нормы для имеющегося срока беременности. Для подтверждения генетических аномалий показано проведение амниоцентеза с дальнейшим кариотипированием.
Лечение омфалоцеле
При антенатальной постановке диагноза омфалоцеле роды проводятся в специализированном перинатальном центре в условиях развернутой операционной. При малых и средних размерах дефекта пупочного кольца и отсутствии угрожающих жизни матери и ребенка состояний родоразрешение может осуществляться через естественные родовые пути. Во всех других ситуациях показано кесарево сечение в связи с большим риском интранатального разрыва грыжевого мешка. Дальнейшая терапевтическая тактика зависит общего состояния ребенка, размеров пупочной грыжи и сопутствующих патологий.
Консервативная терапия используется при невозможности провести хирургическое вмешательство. Как правило, она применяется при больших формах омфалоцеле и комбинации с множественными тяжелыми аномалиями развития. Лечение заключается в формировании плотной корки и рубца, что трансформирует данную патологию в массивную вентральную грыжу, которую в дальнейшем оперируют. С этой целью применяют дубящие средства (5% перманганат калия, нитрат серебра), которые наносят на вертикально зафиксированный за пуповину грыжевой мешок 2-3 раза в день. Консервативное лечение используется крайне редко, т. к. при нем имеется большая вероятность инфицирования и сепсиса, риск разрыва оболочек, массивной спаечной болезни в дальнейшем. Предпочтение отдается раннему оперативному вмешательству.
Хирургическая тактика при омфалоцеле напрямую зависит от размеров дефекта брюшной стенки, операции могут проводиться в один или несколько этапов. Начинают такое лечение на протяжении первых 1-2 дней жизни ребенка. При одномоментном вмешательстве выполняется погружение содержимого грыжевого мешка в абдоминальную полость и послойное зашивание брюшной стенки с ее пластикой и формированием пупка. Такая тактика – метод выбора, при омфалоцеле малых и средних размеров с минимальной торакоабдоминальной диспропорцией. В других случаях прибегают к поэтапному лечению. Первый этап – подшивание силиконового мешка с силопластиковым покрытием и помещением в него содержимого грыжевого мешка. По мере постепенного погружения органов в абдоминальную полость данный мешок перевязывают, уменьшая его в объеме. На 5-15 день выполняется второй этап – удаление мешка и формирование минимальной вентральной грыжи посредством ушивания дефекта. В возрасте 5-7 месяцев эта грыжа удаляется, после чего осуществляется полноценная пластика брюшной стенки.
После первого этапа или одноэтапной операции ребенок помещается в кувез для поддержания температурного режима, применяются обезболивающие, антибиотики широкого спектра действия. Режим питания парентеральный. При необходимости выполняется декомпрессия желудка через назо- или орогастральный зонд, проводится инфузионная терапия и ИВЛ. После проведенного лечения следует длительный реабилитационный период, в течение которого осуществляется коррекция всех послеоперационных осложнений.
Прогноз и профилактика омфалоцеле
В целом прогноз для детей с омфалоцеле сомнительный. Исход зависит от срока гестации, сопутствующих хромосомных аномалий и анатомических пороков развития, диаметра дефекта пупочного кольца, объема и содержания грыжевого мешка, результатов проведенного лечения. Как правило, при адекватной терапии и отсутствии сопутствующих патологий, несовместимых с жизнью, вероятность благоприятного исхода достаточно велика. При изолированной форме омфалоцеле малого размера, несмотря возможные отдаленные осложнения хирургического лечения (ГЭРБ, спаечная болезнь, пупочная грыжа), дальнейший рост и развитие ребенка не будут отличаться от возрастной нормы. На протяжении всего периода реабилитации показано диспансерное наблюдение у лечащего педиатра, хирурга и семейного врача.
Профилактика заключается в медико-генетическом консультировании семейных пар, планировании беременности, полном отказе матери от вредных привычек. С целью ранней диагностики омфалоцеле необходимо регулярно посещать женскую консультацию и проходить соответствующие обследования: УЗИ и измерение α-фетопротеина крови.
Источник
Сегодня проект ю-эстетик хотел бы рассказать о грыжах.
Мы писали в наших группах в социальных сетях про естественность диастаза в детском возрасте (хештег #диастаздети), и вот теперь хотелось бы сразу вернуться в Ваше детство. Есть небольшое количество людей, которые «тянут» за собой диастаз и грыжу с детства.
Можно посмотреть свои детские фото с моря, и если Вы там старше 15 лет, и у Вас все еще грыжа или диастаз – это уже может косвенно говорить о слабости Вашей соединительной ткани (дисплазия – про нее есть пост в Базе знаний). В данном случае надо просто понимать, что эта ситуация никак не сможет улучшиться после родов и предпринимать меры для недопущения ухудшения ситуации (спорт, питание). А также заранее готовиться к предполагаемой следующей беременности, так как каждая следующая беременность ложится дополнительной нагрузкой на организм женщины, и прекрасный природный инструмент плацента умеет «высасывать» из матери в пользу плода все недостающие с питанием вещества. Попытайтесь представить картину: первая беременность, если была нехватка микроэлементов (женщина ела просто калорийные продукты, не думая о их качестве) то плацента брала их из костей, волос, зубов, органов женщины, отовсюду, где могла достать нехватку. В итоге малыш получил все по максимум, женщина получила нехватку. Если перед следующей беременностью женщина не будет готова, не учтет прежние ошибки, или промежуток между родами будет слишком маленьких, и организм не успеет накопить утраченное – будет для женщины «двойной удар», если третья беременность «тройной удар» и т.д. А если женщина и спортом не занимается, она с каждой беременностью еще и теряет мышечную массу. В итоге картина получается такая: внешний корсет мышечный ослаблен, а изнутри – нехватка микроэлементов, которая не дает организму восстановиться самостоятельно. В таких условиях и начинаются проблемы с грыжами.
Давайте подробно разберемся в нынешней современной путанице с диагностиками и названиями. Я буду сразу опираться на данные моего проекта, поскольку опыт тысячи наших участниц явно отражает среднестатистическую картину в этом вопросе не только по России, но и по миру. На самом деле все намного проще, чем может показаться.
Картинка 1. Вот так выглядела Ваша «беременная полоса», когда Вы были беременны. И именно на всей протяженности «беременной полосы» и находится белая линия живота. Проведите по середине живота такую линию и Вы узнаете, где у Вас находится белая линия живота, если Вы еще не рожали, или у Вас не было «беременной полосы» при беременности.
Часто хирурги называют диастаз: «грыжа белой линии живота». Т.е. можно прийти к хирургу с диастазом и пупочной грыжей и услышать: «У вас две грыжи: пупочная и грыжа белой линии живота». Или если у хирурга есть цель Вас «накошмарить» или склонить к операции, или он просто не особо в теме ситуации, с Вами произошедшей (да, хирурги тоже могут плохо учиться или особо не любить саморазвиваться в какой-то проблеме, в которой плохо разбираются – ну полениться просто), тогда можно услышать даже такое: «У вас три грыжи: пупочная, грыжа белой линии живота и диастаз». То есть мы теперь понимаем, что два последних диагноза это один и тот же диагноз, по сути. Тут главное оговориться и вовремя спросить хирурга, т.к. грыжами белой линии живота на самом деле называют то, что изображено на картинке 2.
То есть, на самом деле, если у Вас только диастаз и пупочная грыжа, то, по сути, грыжа белой линии живота у Вас одна – в районе пупка (параумбиликальная) . Если у Вас прощупываются еще грыжи выше (надпупочная или эпигастральная грыжа) или ниже пупка, то тогда на слова хирурга: «У вас три грыжи: пупочная, грыжа белой линии живота и диастаз», – следует задать вопрос: «А где располагается моя вторая грыжа белой линии живота?» И если Ваш вопрос введет в ступор Вашего хирурга или УЗИ-специалиста… делайте выводы о компетентности специалиста, к которому обратились. Вариаций сочетания грыж огромное разнообразие. Диастаз – расхождение мышц и растяжение апоневроза создают благоприятную среду для их появления. А если женщина предпочитает долго не восстанавливать диастаз, носит тяжести при этом, не следит за питанием – появление подобных грыж лишь вопрос времени. Количество их также никак не регламентируется. У меня было сразу три грыжи по белой линии живота – пупочная, надпупочная и в районе солнечного сплетения. Первые две мне убрали аллопластикой после моего восстановления мышц (она же пластика пупка, об операциях поговорим в следующих главах) и в районе солнечного сплетения у меня осталась нетронутой. У многих участников имеется сочетание пупочной грыжи и эпигастральной (надпупочной) грыжи. Грыжи под пупком довольно редки, так как ближе к лобку сухожилия теснее связаны, формируя более прочную и менее широкую структуру белой линии. Так же может не быть грыжи пупочной, но будут всевозможные вариации других грыж белой линии живота.
На картинке 3 отсутствует пупочная грыжа, но есть две грыжи белой линии живота в эпигастральной области.
Часто женщине из-за наличия жирка на животе сложно диагностировать такие грыжи в начальной стадии, и «знакомятся» с ними женщины уже после сброса веса, просто потому, что не могут определить у себя самостоятельно эти грыжи, или жировая прослойка скрывает. На спорт тут можно не грешить, если он не тяжелый силовой (с поднятием больших весов). Намного правдоподобнее такую ситуацию вызовет просто диастаз, и усугубит ношение подросшего ребенка на невосстановленные мышцы, а любая мама знает, насколько часто она носит своего ребенка. Поэтому очень важно заниматься восстановлением диастаза и мышц пресса, в целом спустя месяц после родов упражнениями, а еще раньше уже начинать с питания и вакуума живота (Кощей)! Пока Ваш ребенок не весит еще более 5 кг! Если он весит уже больше, и диастаз еще при Вас, нужно минимизировать ношение без ущерба для ребенка. Приучать передвигаться в коляске, на велосипеде, самокате, санках, папиных ручках – любом передвижном средстве, кроме мамы. Все ласки, успокоения, игры, обнимашки происходят сидя, лежа. Вы присаживаетесь на пол и берете ребенка. Или Вы сидите на стуле и берете ребенка. Но не Вы стоите и сто раз на дню поднимаете ребенка. Помыть ручки, залезть в ванну – придумайте приспособления, подставки, что бы ребенок поднимался с Вашей минимальной помощью. Вы только страхуете. Выкиньте детский стульчик, купите ребенку маленький стол, стул, горшок – в общем, Ваше здоровье в Ваших руках. Тяжело, не сможете? Тогда посмотрите еще раз на картинку 2 и всевозможные вариации грыж. Если хотите рисковать здоровьем, рисковать тем, что потом убирается в большинстве случаев только операционным путем или до конца жизни придется следить, чтобы ситуация не ухудшилась – ну тут Вам решать, конечно. А в качестве дополнительного стимула предлагаю такой вариант: работайте над восстановлением организма быстрее. Чем быстрее восстановитесь, тем быстрее можно забыть про некоторые упомянутые выше ограничения и лишние «телодвижения» в сторону организации быта.
Итак, перейдем к вопросу, волнующему еще больше, чем наличие самих грыж – опасности, которые эти грыжи из себя представляют. Грыжа – это выпячивание органа или его части через отверстия в анатомических образованиях под кожу, в межмышечное пространство или во внутренние карманы и полости. Это собственно само определение, теперь нужно понимать, что так же, как и у любого заболевания у грыж есть также определенные стадии, которые со временем под влиянием разных факторов могут прогрессировать, вплоть до ущемления грыжи – сдавление органов грыжевого мешка несжимаемым сухожильным кольцом, через которое они вышли. Это опасное для жизни состояние, требующее срочной операции. Звучит страшно, но давайте разберемся более детально.
Начальная стадия – предбрюшинная липома. В этом случае через пока еще небольшие отверстия в расходящемся сухожилии выступает под кожу жировая клетчатка. Это совершенно не опасное состояние, не может быть никакого ущемления, так как ущемляться нечему.
Второй этап – это в грыжевые ворота попадает брюшина, которая и начинает формировать оболочку для внутренних органов, выходящих под кожу. Брюшина – это тонкая оболочка, покрывающая внутренние стенки брюшной полости и поверхность внутренних органов.
И заключительный этап – это формирование той самой грыжи белой линии живота, которая включает в себя следующие элементы: грыжевые ворота – отверстие в белой линии, откуда выходят органы, грыжевой мешок – брюшина, содержимое мешка: сальник, кишечник, стенки желудка, некоторые связок.
На картинке 1 Вы видите схематичное изображение стадии развития грыж.
Картинка 2 – так выглядит предбрюшная липома. Это только эстетический дефект, не несущий угрозы жизни и здоровью. Нет никаких болезненных ощущений или они слишком незначительны, проявляются исключительно при пальпации участка. Сам участок мягкий на ощупь, кожа обычного цвета, в горизонтальном положении липома исчезает.
Картинка 3 – так выглядит начинающаяся грыжа. Это только эстетический дефект, не несущий угрозы жизни и здоровью. Могут быть болезненные ощущения периодически, особенно при ношении узкой одежды, поднятии тяжестей, кормления ребенка грудью лежа на спине, ребенок на Вас. Сам участок мягкий или слегка твердый на ощупь, кожа обычного цвета, в горизонтальном положении грыжа исчезает или становится менее явной, может увеличиваться при натуживании. Картинка 4 – так выглядит грыжа уже с выпадением внутренних органов. Тут уже возможно защемление органов, нарушение их работы, и требуется корректирующая операция. Тут уже и болевые симптомы, и постоянный дискомфорт. Сам участок может приобретать синюшный или красноватый оттенок, грыжа может урчать, булькать. Ущемление такой грыжи проявляется усилением боли, если до грыжи дотронуться или подышать животом, задержкой газов и стула, тошнотой и рвотой, изменением общего состояния.
Теперь самое интересное. Хирурги, пользуясь незнанием или ленью пациентов (когда лень узнать самому), или сами, не разбираясь в ситуации, могут либо не видеть грыжу, когда она есть (и таких примеров в тренинге у нас полно: хирург и УЗИ грыжу не видит, мы видим), или второй вариант могут начать склонять к операции и запугивать ущемлением на начальной стадии формировании грыжи или еще смешнее на стадии липомы! На самом деле ситуация такова, что на стадии липомы и на начальной стадии там совершенно нечему ущемляться, к тому же совершенно не факт, что Вы доведете свою грыжу до последней стадии! Для этого Вы должны совершенно некачественно годами питаться, родить много раз или ожиреть и полностью забыть про спорт и любую физическую активность. Если Вы имеете такие планы то да, Вам надо делать операцию на любой стадии, хоть на стадии липомы. Если у Вас в планах несколько другой жизненный расклад, тогда давайте подумаем здраво. Грыжа, как и любое другое негативное состояние по здоровью это всегда следствие, а не причина. В случае если у Вас диастаз, ожирение, отсутствие физической активности, нехватка микроэлементов в следствии беременности или еще каких-то факторов – то прежде всего нужно работать с ПРИЧИНОЙ появления грыжи. Если Вы с этими причинами работать не будите, а побежите работать со следствием – велик риск появления грыж в других местах, т.к. ПРИЧИНУ Вы не решили. Частый вопрос: если у меня диастаз и грыжа, и я начну сводить мышцы – не ущемится ли грыжа? Теперь Вы знаете, что если это липома или начальная стадия – нет. Также, совершенно не факт, что одна стадия начнет переходить в другую, если Вы ведете активный образ жизни и качественно питаетесь.
Разберемся, когда же нам делать операцию, делать ли? Прежде всего, нужно понять, что там, где операция, там рубцовая ткань. Там, где рубцовая ткань там сложно восстановить. Если у Вас диастаз то логичнее сначала решить вопрос с ним, а потом уже делать операцию, причем максимально малоинвазивную операцию! Сделав наоборот Вы рискуете тем, что потом не сдвинете диастаз с места, особенно если операция была с сетчатым имплантом. Еще сюрприз: никакая операция не дает 100% сохранения результата, особенно если будет последующая беременность. Вы должны это четко понимать с самого начала и быть готовым к тому, что в беременность, если она наступает после операции, нужно будет очень четко следить за набором веса, и после беременности максимально быстро восстанавливаться. Что, возможно, после беременности потребуется повторное оперативное вмешательство. Мое мнение – если Вы хотите ребенка в ближайшее время, не трогайте липому или грыжу начальной стадии. Отрожайте всех детей и потом, после окончательного восстановления, после последних родов делаем аллопластику. Если Вы не планируете детей в ближайшие 5-7 лет, а возможно через 5-7 лет рожать и не захотите, тогда целесообразно убрать косметический дефект, чтобы не напрягал он психологически, но опять-таки с условием того, что Вы готовы к тому, что беременность это не гарант сохранения эффекта от операции и операция проводится ПОСЛЕ восстановления диастаза, сгона жира, приведение в порядок кожи. Операции с сетчатым имплантом больше всех минимизируют риски повторного появления грыжи.
Медицинские методы диагностики:
- визуальный осмотр (это теперь Вы можете сделать и самостоятельно)
- ультразвукового обследования (УЗИ белой линии живота. ВАЖНО! Сделать лежа и стоя, т.к. некоторые УЗИсты не видят грыжу лежа, а стоя видят)
- рентгенологическое исследование содержимого грыжевого мешка с предварительным приемом контраста (бария);
- компьютерная мультиспиральная томография (мультиспиральная в данном случае значит «очень точная»).
Важно также не путать грыжи с ощущениями в кишечнике и возникающими картинами при этом. В нашем тренинге это довольно часто возникающий вопрос и, к сожалению, в книге не удастся прикрепить видео, но постараюсь максимально подробно объяснить. Постарайтесь вспомнить, какими были Ваши мышцы ранее (до родов или в более молодом возрасте), или просто представьте, что были они плотными, как прочная стена, и все, что происходило внутри Вашего организма (пищеварение, калообразование, газообразование), как бы упиралось в стену. Эти процессы всегда сопровождаются легкими движениями кишок, желудка и ранее Вы могли это ощущать, как легкое бульканье или урчанье, не более. А теперь представьте, что стена истончилась и ослабла (в следствие перерастяжения мышц при беременности или просто в связи с потерей мышечной массы с возрастом) и все, что происходит внутри, Вы теперь можете более явно чувствовать и даже видеть, т.к. стена не может фиксировать все то, что происходит внутри. Это могут быть различные урчащие выпячивания (на ощупь мягкие и безболезненные), которые будут появляться совершенно произвольно или при упражнениях (например при Вакууме, упражнениях на пресс). И это могут быть ощущения, похожие на шевеления ребенка. Как только Вы восстановите свой мышечный корсет, возведете прежнюю прочную стену эти ощущения сойдут на нет, как это и было ранее. Такие явления не являются грыжами, не требуют оперативного вмешательства, это просто следствие ослабления передней брюшной стенки, диастаза и растяжения апоневроза. Если Вы сомневаетесь – сходите на диагностику, о методах диагностики мы говорили выше!
Было полезно? Мне продолжать выкладывать посты по диагностики и описанию того, что происходит с телом во время беременности и после?
Источник
