Грыжа пищевода ход операции
Техника лапароскопической операции при грыже пищеводного отверстия диафрагмы.Пациент должен быть подготовлен для лапароскопического доступа также, как и для открытого, на случай, если возникнет необходимость перейти к открытой операции. Пневмоперитонеум накладывают так же, как описано для холецистэктомии. Пациента укладывают на спину на операционном столе в обратном положении Тренделенбурга с наклоном 20° для лучшего обзора кардиоэзофагеальной зоны. Для выполнения операции необходимо ввести 5 троакаров с канюлями диаметром 10 мм. Один троакар следует разместить по средней линии, приблизительно на 5 см выше пупка, другой вводят приблизительно на 5 см ниже мечевидного отростка, следующий троакар размещают по левой среднеключичной линии на расстоянии приблизительно 4-5 см от реберной дуги, еще один троакар размещают по левой стороне на уровне пупка. Последний троакар накладывают по правой среднеключичной линии на расстоянии примерно 5 см от реберной дуги. Лапароскоп с угловой оптикой в 30-45″ одновременно с видеокамерой продвигают через супраумбиликальную канюлю. Верхнюю срединную и левую подреберную среднеключичную канюли используют для введения инструментов, выделения пищеводного отверстия диафрагмы и работы хирурга. Через правую подреберную среднеключичную канюлю вводят ретрактор для левой доли печени. Чаще всего используют ретрактор, раскрывающийся как веер и фиксирующийся в одной позиции в течение всей операции. Левую латеральную канюлю используют для введения удерживаемых ассистентом инструментов, чтобы осуществить тракцию желудка по направлению книзу. Троакар, используемый для введения лапароскопа и видеокамеры, вводят первым. Четыре остальных троакара вводят под визуальным контролем. Следует ввести назогастральный зонд 18 F, а также мягкий буж (50 F) Hurst или Maloney так, чтобы его дистальный конец находился в нижней трети пищевода, и можно было при необходимости продвинуть его в желудок.
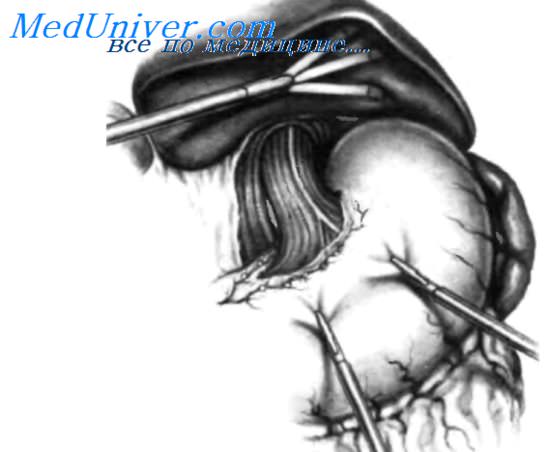
Чтобы приподнять левую долю печени, ретрактор вводят через правую подреберную среднеключичную канюлю, после чего он расправляется веером. Этот ретрактор фиксируют на месте, чтобы ассистенту не нужно было удерживать его в течение всей операции. Двумя атравматическими зажимами осуществляют тракцию передне-верхней стенки желудка. При поднятии левой доли печени и тракции желудка вниз кардиопищеводная зона становится доступной обзору. Брюшину, покрывающую переднюю стенку пищевода, разделяют с помощью изогнутых ножниц или конусовидного крючка для электрокаутеризации. Для того чтобы освободить правый край пищевода, необходимо пересечь с помощью электрокаутеризации проксимальную часть желудочно-печеночной связки, начиная с рыхлой части. При разделении плотной части желудочно-печеночной связки следует разыскать аберрантную левую печеночную артерию, чтобы сохранить ее и предотвратить некроз левой доли печени. Если аберрантная левая печеночная артерия найдена, ее не следует лигировать. Освобожден правый край пищевода, видна правая ножка диафрагмы. Для выделения задней стенки пищевода очень полезен суперэластичный диссектор с меняющейся кривизной. Передний блуждающий нерв, который прилежит к передней стенке пищевода, обычно сохраняют, также как и задний, граничащий справой ножкой диафрагмы. Дистальныи отдел пищевода мобилизован. Мобилизованы также фундальныи отдел желудка и верхняя часть большой кривизны, чтобы можно было подготовить 360° манжету для «окутывания» пищевода без натяжения. Мобилизацию свода желудка выполняют, пересекая желудочно-диафрагмальную связку с помощью электрокаутеризации. Затем переднюю стенку желудка захватывают атравматическим зажимом около большой кривизны на уровне селезенки и осуществляют аккуратную тракцию вправо для выделения коротких сосудов желудка. Короткие сосуды лигируют клипсами, накладывая для большей надежности по две клипсы на каждый край, как можно видеть на рисунке. Короткие сосуды следует выделить, перевязать и пересечь по отдельности. Обычно для освобождения 15 см фундального отдела и большой кривизны от угла Гиса необходимо лигировать три или четыре верхних коротких сосуда. На рисунке показано пересечение четырех наиболее проксимальных коротких сосудов с двумя клипсами на каждой стороне.
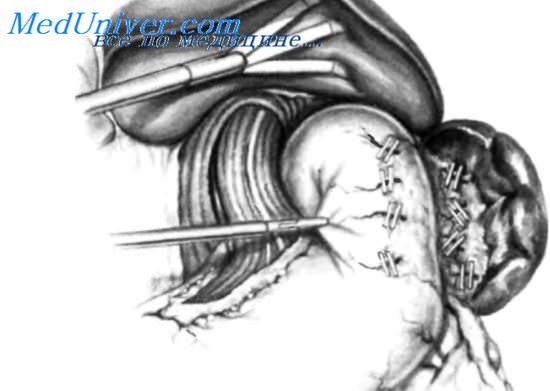
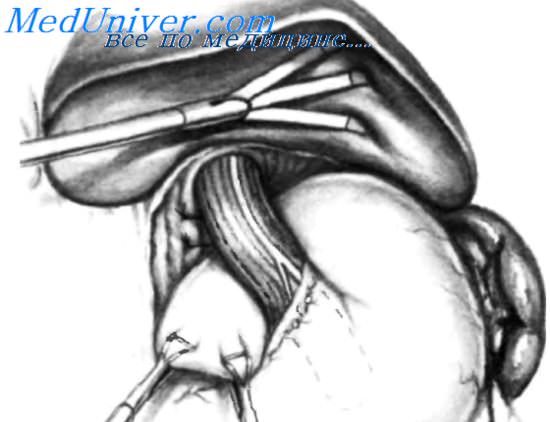
Сигарообразный дренаж Penrose проведен вокруг нижнего отдела пищевода для осуществления тракции пищевода влево, что позволяет увидеть пищеводное отверстие диафрагмы и закрыть его узловыми нерассасывающимися швами. Для того чтобы стало возможным провести сигарообразный дренаж вокруг пищевода, правый угловой зажим необходимо ввести через подготовленную заранее гибкую канюлю. Зажим продвигают позади пищевода, захватывают конец сигарообразного дренажа и проводят его вокруг дистального отдела пищевода. Тракцию осуществляют за концы сигарообразного дренажа, который выведен наружу через небольшой прокол в брюшной стенке. На рисунке показано, что пищевод отведен влево и пищеводное отверстие диафрагмы ушивают узловыми швами. Швы следует накладывать, оставляя 10 мм между краем пищевода и наиболее проксимальным швом. Ушивание следует производить с введенным назогастральным зондом 18 F.
На рисунке показано, что фундальныи отдел желудка проведен позади дистального сегмента пищевода для продолжения фундопликации по Nissen. Чтобы провести фундальныи отдел вокруг пищевода, справа позади пищевода проводят зажим ВаЬсоск. Другим зажимом ВаЬсоск или зажимом Glassman осуществляют тракцию за фундальныи отдел, проводя его за пищеводом. На рисунке показано, что тракция фундального отдела осуществляется двумя зажимами ВаЬсоск, проведенными позади пищевода. Когда фундальныи отдел проведен позади пищевода, назогастральный зонд оттягивают назад проксимальнее и мягкий буж, который был оставлен в ди-стальной трети пищевода, вводят в желудок. Буж не следует вводить в желудок до проведения фундального отдела желудка вправо во избежание затруднений при формировании фундопластики. Прошивают обе желудочные складки. Обычно накладывают два нерассасывающихся шва, чтобы захватить на одной стороне серозно-мышечный слой левой желудочной складки, затем мышечный слой пищевода и, наконец, серозно-мышечный слой правой желудочной складки. Некоторые хирурги используют три или четыре шва. Однако не стоит выполнять фундопликацию высотой более 3 см из-за часто развивающейся после этого дисфагии. Когда прошивание желудка завершено, мягкий буж удаляют и повторно вводят назогастральныи зонд. Чтобы подтвердить степень сужения, получившегося при фундопликации, используют зонд диаметром 5 мм. Он должен легко проводиться между стенкой пищевода и фундопликацией. – Также рекомендуем “Язвы желудка. Классификация язв желудка.” Оглавление темы “Резекция пищевода. Язвы желудка.”: |
Источник

Все материалы на сайте подготовлены специалистами в области хирургии, анатомии и профильных дисциплинах.
Все рекомендации носят ориентировочный характер и без консультации лечащего врача неприменимы.
Грыжа пищеводного отверстия диафрагмы (ГПОД, или грыжа пищевода, диафрагмальная грыжа) – довольно распространенная патология, по статистике встречается у 30% больных с заболеваниями желудочно-кишечного тракта. Формируется при сочетании нескольких патологических условий:
- Неполноценность соединительной ткани (за счет чего происходит растяжение отверстия диафрагмы больше нормы).
- Длительное повышение брюшного давления (тяжелая физическая работа, запоры, вздутие живота, асцит и т.д.).
В результате через растянутое отверстие в диафрагме происходит выпячивание некоторых органов из брюшной полости в грудную. Чаще всего – это часть верхнего отдела желудка. Реже такое неправильное положение может занимать большая часть желудка или часть кишечника.

В норме место перехода пищевода в желудок (по другому оно называется кардией) находится в брюшной полости и крепится к диафрагме особой пищеводно- диафрагмальной связкой. Слева от кардии располагается дно желудка, медиальная часть которого составляет с пищеводом острый угол (угол Гиса). Сохранение этого острого угла очень важно для нормального функционирования пищеводно-желудочного соединения.
При грыже часть кардиального отдела желудка выпячивается вместе с покрывающей его брюшиной и располагается сбоку от пищевода (параэзофагальная грыжа), или же брюшная часть пищевода вместе с прилегающей частью желудка впячивается в грудную полость (скользящая диафрагмальная грыжа).
Как проявляется ГПОД
В большинстве случаев ГПОД являются случайной находкой при рентгенографии или эндоскопическом исследовании. Такие бессимптомные грыжи не требуют лечения, пациенту только рекомендуется изменение режима питания и образа жизни для профилактики осложнений.
Но пищеводная грыжа может доставлять пациенту немало неприятных симптомов – изжогу, дискомфорт и боли за грудиной, нарушение прохождения твердой пищи, отрыжку. Однако в большинстве случаев пищеводная грыжа лечится консервативно путем корректировки питания и образа жизни, назначения противовоспалительных препаратов и блокаторов кислотности. При этом сама грыжа остается, но уходят симптомы.
И только в 20% случаев при такой грыже может быть предложена операция.
В каких же случаях такие пациенты передаются хирургам?

гастроэзофагальный рефлюкс
Грыжи внушительных размеров, в результате которых происходит сдавление органов грудной клетки.
- Неэффективность нескольких курсов консервативной терапии при наличии таких осложнений, как эзофагит, гастроэзофагальный рефлюкс, язвенная болезнь.
- В случаях, когда под влиянием грыжи нарушается проходимость пищи (сужение пищевода, деформация желудка).
- Анемия, обусловленная грыжей (возникающая из-за микрокровотечений, а также нарушения всасывания железа и витамина В12).
Подготовка к операции
Операции при грыжах пищевода обычно плановые, проводятся после тщательного обследования и подготовки. Не очень часто выполняются экстренные операции при осложненных грыжах (ущемление, прободение или кровотечение из сдавленного органа).
Основные обследования – это анализы крови и мочи, биохимический анализ крови, исследование свертывающей системы, электрокардиограмма, рентгенография органов грудной клетки, осмотр врача-терапевта. Для уточнения выбора операции и ее объема обязательно проведение фиброэзофагогастроскопии (ФГС), а также обязательным методом исследования грыжи является рентгеноскопия пищевода и желудка.
Противопоказания для операции:
- Острые инфекционные заболевания.
- Обострения хронических болезней.
- Заболевания сердца в стадии декомпенсации.
- Тяжелые заболевания легких с дыхательной недостаточностью.
- Некомпенсированный сахарный диабет.
- Заболевания крови с нарушением свертывания.
- Почечная и печеночная недостаточность.
- Беременность.
- Онкологические заболевания.
- Недавно перенесенные полостные операции.
Основные виды операций при диафрагмальных грыжах

Основные принципы удаления грыжи пищевода – это:
- Установление брюшного отдела пищевода и вышедшей части желудка в обычное положение под диафрагмой.
- Ушивание растянутого отверстия в диафрагме.
- Укрепление пищеводно-диафрагмальной связки.
- Восстановление постоянного острого угла Гиса для предупреждения рефлюкса.
Поскольку диафрагма находится на границе брюшной и грудной полостей, доступ к ее пищеводному отверстию может быть осуществлен как с той, так и с другой стороны. Соответственно и операции по удалению пищеводных грыж разделяются на:
- Абдоминальные (через разрез брюшной полости),
- Торакальные (разрез по межреберьям грудной клетки).
В современной хирургии предпочтение отдается абдоминальному доступу. Лапаротомические операции привычнее, легче, позволяют провести тщательную ревизию брюшной полости, а при необходимости провести лечение сопутствующей патологии ЖКТ (например, холецистэктомию при каменном холецистите). Болевой синдром в послеоперационном периоде менее выражен при абдоминальных операциях.

фундопликация по Ниссену
В нашей стране основной операцией при ГПОД является фундопликация по Ниссену. Операция выполняется доступом через брюшную полость. Суть операции – из стенок верхней части желудка формируется «муфта» вокруг пищеводного сфинктера, стенка желудка затем подшивается или к передней или к задней стенке брюшной полости для создания фиксированного острого пищеводно-желудочного угла.
Все большую популярность набирают лапароскопические операции при грыжах пищевода. Производится 4 прокола в брюшной стенке, вводится лапароскоп и хирургические инструменты. Под контролем эндоскопа производится низведение грыжевого выпячивания в брюшную полость, ушивание растянутого грыжевого отверстия, а также фундопликацию по типу метода Ниссена.
Минимальная хирургическая травматизация и быстрое восстановление после операции – все это делает лапароскопический метод все более привлекательным. По отзывам пациентов, перенесших лапароскопическую коррекцию пищеводной грыжи, уже на следующие сутки после операции отмечается улучшение самочувствия – исчезает постоянная изжога и дискомфорт.
Совсем недавно в нашей стране стал практиковаться также эндоскопический метод лечения пищеводной грыжи без разрезов – путем введения через рот в пищевод специального аппарата Esophyx, с помощью которого формируется острый угол между пищеводом и желудком и манжетка в месте пищеводно-желудочного соустья.
Видео: операция Esophyx – грыжа пищеводного отверстия диафрагмы
Послеоперационный период
В течение нескольких суток в области операционного поля обычно сохраняется отек, который может несколько сужать просвет пищевода и затруднять прохождение пищи. Поэтому несколько дней (иногда до 2-х недель) при глотании может ощущаться дискомфорт. Часто после операции в просвете пищевода оставляют назогастральный зонд на 1-2 суток, через который осуществляется питание больного жидкой пищей.
-
 Первый день рекомендуется только питье воды (до 300 мл). Остальную жидкость вводят путем инфузии солевых растворов в вену.
Первый день рекомендуется только питье воды (до 300 мл). Остальную жидкость вводят путем инфузии солевых растворов в вену. - На вторые сутки разрешается употребить маленькую порцию жидкой пищи (низкокалорийный суп).
- Постепенно порции увеличиваются, добавляются мягкие продукты, с легкостью продвигающиеся по пищеводу.
- Постепенно в течение 2-х месяцев пациент возвращается к обычному питанию.
- Все питье и пища, принимаемые в послеоперационнм периоде, должны быть теплыми (сравнимы с температурой тела), чтобы не вызвать дополнительный отек.
В послеоперационном периоде назначаются антибиотики, обезболивающие препараты, при нарушении моторики желудочно-кишечного тракта – прокинетики (церукал, мотилиум). Швы снимаются на 7-е сутки, после чего пациент выписывается из стационара под наблюдение гастроэнтеролога.
Очень важно после операции исключить факторы, которые могут способствовать рецидив заболевания, а именно:
- Исключить тяжелые физические нагрузки.
- Не переедать.
- Питаться правильно для исключения метеоризма и запоров.
- При необходимости провести лечение заболеваний других органов ЖКТ для нормализации моторики желудка и кишечника.
- Избегать тесных тугих поясов.
- Адекватно лечить бронхолегочные заболевания, чтобы уменьшить хронический кашель.
Возможные осложнения после операции:
- Кровотечение.
- Прободение желудка или пищевода.
- Пневмоторакс.
- Воспаление с развитием перитонита или медиастинита.
- Нарушение проходимости пищевода.
- Рецидив заболевания.
При наличии показаний операция по удалению пищеводной грыжи может быть проведена бесплатно в государственной клинике. В платных клиниках стоимость такой операции колеблется от 60 до 150 тыс. рублей.
Видео: грыжа пищеводного отверстия диафрагмы – медицинская анимация
Видео: грыжа пищеводного отверстия диафрагмы, ГПОД
Источник
Из всех диагностируемых заболеваний ЖКТ на грыжу пищевода приходится до 30% случаев. Эту патологию наиболее эффективно лечат только с помощью хирургического вмешательства. В основном операцию по удалению грыжи пищеводного отверстия диафрагмы теперь проводят лапараскопическую как наиболее щадящую, по сравнению с классической полостной. Еще более передовой, но пока не слишком распространенный – эндоскопический метод лечения ГПОД, без разрезов вообще, с использованием специального прибора Esophyx.
Причины появления грыжи
Диафрагма – плоская мышца, которая служит разграничителем между грудной и брюшной полостью у человека. Она имеет специальное отверстие, через которое проходит и особой связкой крепится пищевод. При нормальных условиях область кардии пищевода – желудочно-пищеводный переход – располагается в брюшной полости. Грыжа пищеводного отверстия диафрагмы (ГПОД) – хиатальная грыжа возникает из-за увеличения этого отверстия или ослабления связки. В результате пищевод, часть желудка, а в самых тяжелых случаях и часть кишечника, устремляются в грудную полость.
По причине радикального нарушения положения органов пищеварения больной начинает испытывать неприятные симптомы:
- очень сильную, изнуряющую изжогу после еды, иногда лишающую человека работоспособности;
- боль за грудиной, растущую при наклонах, в положении лежа, из-за физических нагрузок;
- трудность с проглатыванием пищи, боль во время глотания, ощущение кома в горле;
- частую отрыжку;
- голос садится или становится сиплым.
Наличие небольшой нефиксированной грыжи пищевода обычно обнаруживается случайно, в ходе другого обследования, рентгенографии, например. Если грыжа незначительная, то ее лечат терапевтическими методами – лекарствами, диетой, изменением образа жизни, избавляясь от неприятных симптомов, тем самым облегчая состояние пациента.
При больших размерах грыжи, в случаях ее фиксации, угрозы защемления, кровотечения из сдавленного органа без срочного хирургического вмешательства не обойтись. Отказ от любого из видов лечения ведет не только к ухудшению качества жизни больного, но и к развитию серьезных осложнений. Это может быть рефлюкс-эзофагит, рак пищевода или желудка, вплоть до летального исхода.
Виды патологии
ГПОД делится на несколько видов:
- скользящая – часть желудка находится над диафрагмой, формируя грыжевой мешок. Положение грыжи изменяется при смене положения тела;
- аксиальная – наиболее распространенная патология, в отверстие диафрагмы проникает желудок и брюшная область пищевода с кардией;
- параэзофагеальная – в отверстие диафрагмы проникает дно желудка, пищевод остается на месте, исчезает физиологичный угол Гиса.
Далее идет более сложная классификация каждого вида грыж. Например, у аксиальной есть 5 подвидов, знать которые обязаны узкие специалисты. Кроме этого, у аксиальной и параэзофагеальной ГПОД есть фиксированная и не фиксированная форма. Бывают грыжи врожденные и приобретенные.
В зависимости от клиники заболевания грыжи разделяют на:
- бессимптомные;
- с недостаточностью сфинктера пищевода;
- без недостаточности кардии;
- сформировавшиеся по другим причинам.
Врачи делят грыжи пищеводного отверстия диафрагмы еще и по степеням:
- 1 степень – желудок немного приподнят и приближен к диафрагме, кардия располагается на уровне нее, над диафрагмой выступает нижний отдел пищевода;
- 2 степень – в отверстие диафрагмы прошла часть желудка;
- 3 степень – выход сквозь диафрагмальное отверстие дна и тела желудка.
Такая широкая классификация видов, степеней грыж ПОД может усложнить постановку верного диагноза. Но любой из перечисленных видов должен быть своевременно пролеченным во избежание осложнений и непоправимого ущерба здоровью.
Показания и противопоказания к операции
Операция при грыже пищеводного отверстия диафрагмы необходима в следующих случаях:
- консервативная терапия длится долгое время, но не дает результата;
- грыжа очень большого размера, вызывает сдавливание органов грудной клетки;
- большое отверстие в диафрагме;
- у больного из-за проблем с пищеварением началась анемия;
- из-за ГПОД произошло сужение пищевода, появились проблемы с проходимостью;
- началось перерождение слизистой пищевода.
Плановая операция по удалению грыжи на пищеводе проводится после полного инструментального обследования и сдачи анализов больным. Срочная или экстренная операция необходима в случае открывшегося кровотечения из-за сдавливания, прободения или ущемления грыжи.
Основными противопоказаниями для проведения операции являются:
- беременность;
- обострившаяся хроническая болезнь;
- инфекционные заболевания;
- онкология;
- другая, недавно перенесенная, полостная операция;
- осложненная форма сахарного диабета;
- нарушения свертываемости крови;
- болезни легких с нарушением дыхательной функции;
- тяжелые заболевания сердца, сосудов;
- болезни печени и почек в тяжелой форме.
Некоторые из перечисленных противопоказаний устранимы. Например, операцию делают после излечения от инфекционного заболевания или преодоления обострения хронической болезни, после родов, когда показания к операции остаются и угрожают серьезными последствиями, если ее не сделать.
Суть операции
Так как диафрагма – это граница двух полостей, то можно проводить хирургическое вмешательство как со стороны брюшной – абдоминальное (разрез брюшины), так и со стороны грудной полости – торакальное (рассечение грудной клетки между ребрами). Предпочтительными, как более щадящими и привычными, для хирургов считаются абдоминальные, при которых делается разрез брюшной полости. При этом дополнительно можно выполнить ревизию находящихся в ней органов и провести при необходимости, например, удаление желчного пузыря – холецистэктомию.
В нашей стране используется один вид операции по устранению ГПОД – фундопликация по Ниссену. Главной задачей операции по удалению грыжи пищевода является предупреждение рефлюкс-эзофагита – заброса содержимого желудка с кислотой и пепсином, а часто и с желчью, в пищевод. Метод Ниссена заключается в том, что из верхней части желудка формируется кольцо, которое оборачивается вокруг пищевода в нижней его части в виде 5-сантиметровой манжетки и закрепляется, подшиваясь к стенке брюшной полости и ножке диафрагмы. Таким путем создается арефлюксный механизм, укрепляется сфинктер пищевода, восстанавливаются его функции.
Одновременно по ходу операции при грыже пищевода органы возвращают в привычное анатомическое положение в брюшину из грудной клетки (если это возможно), формируется необходимый для нормального функционирования органов и процесса пищеварения острый угол между пищеводом и левой верхней частью желудка – угол Гиса, ушивается отверстие в диафрагме до нормальных размеров. Иногда хирурги сталкиваются с проблемой укороченного пищевода. Причиной может быть его перерождение или врожденное состояние. В этом случае вернуть часть желудка в брюшную полость не удается.
Полостная операция постепенно заменяется в большинстве случаев на лапароскопическую. Это метод, когда в передней стенке делается чаще 4, но возможно и 5 проколов для введения эндоскопических инструментов. Все манипуляции по методу Ниссена проводят через эти проколы. В брюшную полость в ходе операции подается CO2, расширяющий ее для удобства работы хирургов. После окончания необходимых хирургических манипуляций инструменты вынимаются, на отверстия в брюшине накладываются швы. Преимущество лапароскопии пищеводной грыжи в малой травматичности процедуры, а значит, быстрого заживления и восстановления после нее.
Операция лапароскопия пищевода – более щадящая для пациента, она длится около 2 часов под общим наркозом. Уже на следующий день больному разрешается пить воду и вставать. Период реабилитации после лапароскопии занимает намного меньше времени.
Послеоперационная реабилитация
Риск рецидива после вовремя проведенной операции по лечению грыжи пищеводного отверстия диафрагмы составляет всего 3%. Если была выполнена лапароскопия грыжи пищевода, то больного выписывают из стационара уже через 2-3 суток, а работоспособность полностью можно восстановить через 2-3 недели.
Основной частью реабилитации после хирургического лечения ГПОД является соблюдение диеты. В первые 7 дней разрешено принимать только теплую, жидкую, пресную, не насыщенную пищу (легкие супы и бульоны), которая легко проходит по пищеводу после операции, чтобы не вызвать дополнительную отечность или воспаление. Затем еще несколько месяцев нужно соблюдать предписанную гастроэнтерологом диету, с осторожностью включая новые продукты в меню, избегая твердой, тяжелой пищи. Недопустимо переедание, порции должны быть небольшие, питание – дробное.
Эти меры нужны, чтобы не спровоцировать:
- вздутие кишечника;
- запор;
- нагрузку на ЖКТ из-за переедания.
В реабилитационный период запрещены физические нагрузки большой тяжести, ношение сильно затянутых поясов, стягивающей одежды, утягивающих корсетных изделий. Необходимо избегать инфекций верхних дыхательных путей и вирусных заболеваний, которые сопровождаются сильным кашлем. Несоблюдение этих требований и рекомендаций врачей в первые несколько дней после операции может вызвать осложнения – расхождение швов, инфицирование раны, кровотечение, пневмоторакс, воспалительный процесс, сужение пищевода, рецидив.
Состояние пациента в послеоперационный период облегчают с помощью следующих препаратов: анальгетиков, антибиотиков, прокинетиков (для восстановления моторики ЖКТ).
Заключение
Небольшие, не осложненные грыжи пищевода лечатся с помощью консервативной терапии, облегчая симптомы или предупреждая их, но не устраняя проблему. Сюда же можно отнести диету и изменение образа жизни. Принимать лекарства для поддержания нормального самочувствия придется на протяжении всей жизни.
Большие же выпячивания или ГПОД можно вылечить только с помощью хирургического вмешательства. Бояться этого не следует. Удачных операций, по статистике, большинство, а рецидивов – лишь 3%, летальных исходов еще меньше. Но если отказаться совсем от лечения, то тяжелые последствия неминуемы. И в этом случае исход бывает плачевным.
Осложнениями грыжи ПОД могут быть:
- пептическая язва;
- метаплазия эпителия;
- рефлюкс-эзофагит с эрозиями;
- слизистая желудка проникает в пищевод;
- ущемление грыжи с болевым синдромом;
- стриктура пищевода с образованием рубцов;
- перфорация стенок.
Положительный настрой пациента перед операцией очень важен. Вера в выздоровление помогает не только больному, но и врачу успешно выполнить все необходимое для этого.
Информация на нашем сайте предоставлена квалифицированными врачами и носит исключительно ознакомительный характер. Не занимайтесь самолечением! Обязательно обратитесь к специалисту!
Автор: Румянцев В. Г. Стаж 34 года.
Гастроэнтеролог, профессор, доктор медицинских наук. Назначает диагностику и проводит лечение. Эксперт группы по изучению воспалительных заболеваний. Автор более 300 научных работ.
Задайте вопрос врачу
Источник