Грыжа от сильного кашля

Грыжа живота — это смещение окруженного брюшиной внутреннего органа или его части в естественные или искусственно созданные слабые места брюшной стенки. От этой патологии страдает каждый пятый человек на Земле1. Операции грыжесечения (удаления грыжи) составляют до 15% всех оперативных вмешательств. Чаще болеют дети дошкольного возраста и взрослые старше 50 лет, преимущественно мужчины.
Общая информация и классификация
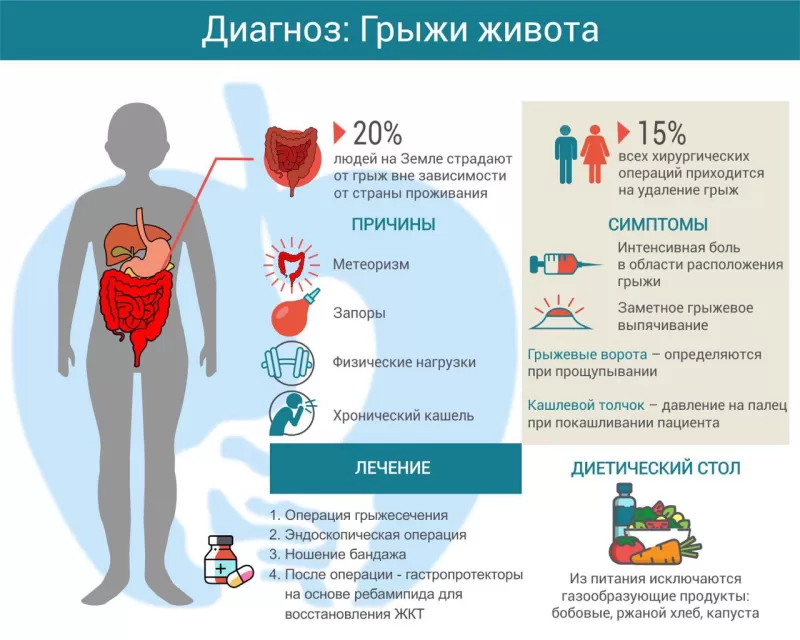
Отверстие, через которое выпячивается часть внутреннего органа, называется грыжевыми воротами. Ими могут стать:
- пупочное кольцо;
- паховый канал (анатомическое образование, в котором проходят сосуды и нервы, у женщин — круглая связка матки, у мужчин — семенной канатик);
- бедренный канал;
- рубец после операции на брюшной стенке.
Участок брюшины, прошедший сквозь грыжевые ворота, называется грыжевым мешком. Органы (или части органов), которые в него попали, — это грыжевое содержимое. Им могут быть петли кишечника, аппендикс, у женщин — яичник или отрезок маточной трубы.
Исходя из того, какое анатомическое образование поражено грыжей, она может быть:
- паховой — около 75%;
- бедренной — 10%;
- пупочной — 5-7%;
- послеоперационной — 8-10 %,
- поясничной, седалищной, промежностной и др.
По состоянию грыжевого мешка:
- свободная (грыжу можно легко «вправить» рукой);
- хронически осложненная (невправимая);
- остро осложненная (ущемление грыжи, кишечная непроходимость из-за копростаза, воспаление грыжевых оболочек).
По количеству грыжи могут быть одинокими и множественными.
Причины грыжи живота
Основная причина грыж живота — повышенное внутрибрюшное давление, которое и заставляет внутренние органы выпячиваться через слабые места. Слабыми местами называют участки, где нет мышц, а есть только соединительная ткань, способная растягиваться, но не сокращаться.
Способствуют этому многие факторы:
- постоянные физические нагрузки;
- запор;
- метеоризм;
- хронический кашель;
- повторные тяжелые роды;
- асцит (растяжение передней брюшной стенки).
Под действием длительной постоянной нагрузки «слабые места» передней брюшной стенки начинают растягиваться, между волокнами соединительной ткани появляются щели, которые и становятся грыжевыми воротами. В них выпячивается участок брюшины, покрывающий стенку живота, а следом — и часть внутреннего органа.
Симптомы грыжи живота
Пациенты чаще всего жалуются на не очень интенсивную боль в области расположения грыжи. Иногда боль бывает «отраженной»: так, на начальных этапах развития паховой грыжи могут быть жалобы на боль в яичке или половой губе, при пупочной грыже — в эпигастрии («под ложечкой»). По мере роста грыжи интенсивность боли снижается.
Если в грыжевой мешок попала часть мочевого пузыря, могут быть жалобы на боли и дискомфорт при мочеиспускании, чувство неполного опорожнения.
При осмотре заметно грыжевое выпячивание, размеры которого у разных пациентов варьируют от небольших до гигантских. Прощупывая его, можно определить грыжевые ворота и «вправить» в них участок органа, что ненадолго уменьшает размер грыжевого выпячивания. Если попросить пациента покашлять, введенный в грыжевой канал палец ощутит повышенное давление (симптом кашлевого толчка).

Основной симптом грыжи живота — эластичное безболезненное выпячивание
Самое опасное осложнение грыжи — ущемление. Оно может возникать в следующих случаях:
- спастически сжимаются ткани, окружающие грыжевой мешок;
- переполняется попавшая в него петля кишечника;
- часть петли возвращается в брюшную полость и «застревает» в грыжевых воротах.
При ущемленной грыже живота нарушается кровообращение попавшего в грыжевой мешок органа, что ведет к его некрозу (отмиранию). По статистике, ущемлением осложняется до 30% грыж.
Боль из умеренной становится сильной, спастической. При каловом ущемлении интенсивность боли может нарастать постепенно на фоне запора, при других формах она усиливается резко, внезапно. Максимальные болевые ощущения приходятся на область грыжевых ворот. Грыжевое выпячивание из мягкого становится напряженным, болезненным. За счет воспалительного экссудата оно увеличивается в размерах. Кашлевой толчок не передается, вправление грыжи невозможно.
Если больной медлит с обращением к врачу, со временем боль уменьшается. Но это не признак облегчения, а грозный симптом некроза органа, ущемленного в грыжевом мешке. Через некоторое время боль возвращается, уже как симптом острого перитонита.
Ущемление — показание к немедленной операции!
Диагностика грыжи живота
Обычно для диагностики грыжи живота бывает достаточно осмотра хирурга. Но для того, чтобы выбрать наилучшую хирургическую тактику, врачу нужно оценить состояние органов, попавших в грыжевой мешок. Для этого назначают:
- УЗИ органов брюшной полости;
- обзорную рентгенографию брюшной полости;
- серию рентгенограмм, показывающих движение бария по тонкому кишечнику.
Для оценки общего состояния пациента перед операцией назначают клинический анализ крови и мочи, ЭКГ, биохимическое исследование крови, консультации узких специалистов (в зависимости от имеющихся хронических заболеваний).
Лечение грыжи живота

Единственный эффективный метод лечения грыжи — операция
Единственный эффективный метод лечения грыжи — операция. Грыжевой мешок вскрывают, содержимое вправляют в брюшную полость, грыжевые ворота ушивают. В рамках традиционных методик область грыжевых ворот укрепляют собственными тканями пациента. Более современные методы предполагают наложение синтетического сетчатого протеза, который препятствует рецидиву грыжи живота.
В традиционном варианте операцию грыжесечения делают под местной анестезией, но сейчас, заботясь о комфорте пациента, нередко используют общий наркоз.
В последние годы для лечения грыжи живота начинают активно применять малотравматичные эндоскопические методики. При эндоскопической операции грыжевые ворота закрывают сетчатым протезом. Вмешательство проводят под общим наркозом.
Если по какой-то причине оперативное лечение грыжи живота невозможно, назначают ношение специального бандажа.
Показания для ношения бандажа:
- грыжи у очень маленьких детей;
- острые и хронические инфекции до их ликвидации;
- вторая половина беременности;
- первые полгода после инфаркта, инсульта;
- декомпенсация тяжелых хронических заболеваний, при которых пациент может не перенести операцию.
Бандаж не считается адекватным методом лечения грыжи, так как он травмирует её и может превратить в невправимую.
Прогноз и профилактика грыжи живота
При условии вовремя сделанной операции прогноз, как правило, благоприятен. К сожалению, примерно у 10% пациентов после операции случаются рецидивы. Тем не менее, неосложненная грыжа не угрожает жизни. При осложнении прогноз резко ухудшается.
Специфической профилактики грыжи живота не существует. Чтобы снизить вероятность её появления, нужно своевременно лечить заболевания, повышающие внутрибрюшное давление: колиты, хронические болезни лёгких, сопровождающиеся постоянным кашлем.
[1] Шимко В.В., Сысолятин А.А. Грыжи живота: учебное пособие. – Благовещенск: Амурск. гос. мед. академия, 2010
Обращаем ваше внимание! Эта статья не является призывом к самолечению. Она написана и опубликована для повышения уровня знаний читателя о своём здоровье и понимания схемы лечения, прописанной врачом. Если вы обнаружили у себя схожие симптомы, обязательно обратитесь за помощью к доктору. Помните: самолечение может вам навредить.
Источник

Грыжа — распространенная хирургическая патология, для которой характерно выпячивание или выход внутреннего органа из той области, где он должен находиться в норме. При осложнениях могут возникать выпадения фрагментов органов через естественные отверстия наружу или в другие полости.
Эта патология опасна тем, что на начальном этапе симптомы грыжи практически отсутствуют. К врачу обращаются только тогда, когда выпячивание достигло больших размеров или возникли осложнения. Грыжевое образование может возникнуть в любом возрасте, даже у новорожденного ребенка (пупочная грыжа). Согласно ВОЗ, у мужчин это заболевание встречается в 2 раза чаще, чем у женщин.
Почему возникает грыжа
Выходу органа из своей полости могут способствовать разные факторы. Основной причиной является ослабление ткани брюшной стенки. Это может быть связано с наследственным фактором, возрастом, образом жизни.
К другим причинам формирования грыжевого образования относят:
- травмы живота;
- лишний вес;
- операции на брюшной стенке;
- чрезмерная физическая нагрузка, которая приводит к частому повышению брюшного давления;
- сильный хронический кашель, а также постоянный плач (у ребенка);
- беременность;
- запоры;
- проблемы с мочеиспусканием.
Межпозвонковые грыжи часто поражают людей после 35 лет. Этому способствуют возрастные изменения костной ткани, ухудшение обмена веществ, неправильная осанка и заболевания позвоночника.
Признаки грыжи: когда нужно обратиться к врачу
В большинстве случаев выпячивание обнаруживается случайно, так как небольшие образования протекают бессимптомно или со слабой симптоматикой. Иногда человек может ощущать дискомфорт в период активности, потягивание или чувство набухания в паховой и/или брюшной области. Главным признаком болезни являются ощутимые небольшие уплотнения под кожей.
Как выглядит грыжа
На вид это плотные образования чаще круглой формы. Они могут менять размер в зависимости от положения тела. В вертикальном положении, а также при чихании, кашле они увеличиваются, а уменьшаются или полностью исчезают в состоянии лежа.
Если вы обнаружили у себя такое образование обязательно нужно посетить врача-хирурга для уточнения диагноза.
Виды грыж: где они могут возникать
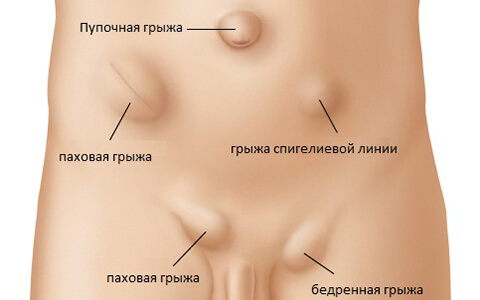
Все грыжевые образования делятся на 2 большие группы:
- Наружные – составляют более 70% от всех выявленных хирургических патологий. Они легко диагностируются, так их можно увидеть и прощупать при пальпации. Это бедренные, паховые, пупочные, седалищные и послеоперационные грыжи.
- Внутренние – не выходят за пределы определенной полости. Встречаются реже. Сюда относят внутрибрюшные и пояснично-реберные образования, грыжи пищевода.
Рассмотрим, где возникают наиболее распространенные наружные виды.
- Бедренные образования выходят через бедренный канал. Женщины более подвержены этой патологии из-за более крупного строения таза. Этот вид грыж трудно обнаружить самостоятельно.
- Паховые грыжи считаются мужской патологией, так как у женщин встречаются достаточно редко. Выпячивание происходит в полость пахового канала, иногда может спускаться в мошонку.
- Пупочные выпячивания могут иметь врожденный или приобретенный характер. Врожденные патологии обнаруживаются сразу при рождении или образуются у детей первого года жизни. Приобретенные часто встречаются у женщин, так как во время беременности происходит растяжение пупочного кольца.
- Эпигастральные или грыжи белой срединной линии живота. Образовываться могут в области пупка, над или под ним. Подвержены мужчины после 25 лет и женщины после 40 лет.
Также возможно возникновение межпозвонковых грыж шейного или поясничного отделов позвоночника. Выявляют такие образования чаще у мужчин и у пожилых людей.
Как определить грыжу у ребенка
У новорожденных детей самой распространенной патологией является пупочная грыжа. Чаще всего ее обнаруживают в роддоме.
К типичным симптомам наличия грыжи у ребенка относятся:
- при плаче или крике возле пупка возникает выпячивание, которое легко вправляется обратно;
- если грыжа большого размера, то образование будет наблюдаться даже в покое;
- при прощупывании чувствуется твердое круглое уплотнение под кожей;
- запоры, так как из-за грыжи может возникнуть кишечная непроходимость;
- частый плач, отказ от еды.
Если у ребенка обнаружились такие признаки, то нужно обратиться к детскому хирургу. Часто у маленьких детей выпячивание исчезает самостоятельно, но чтобы избежать осложнений важно медицинское наблюдение. Также встречаются у детей паховые выпячивания и грыжи срединной линии живота.
Диагностика патологии
При подозрении на грыжевое образование нужно записаться на прием к хирургу или неврологу (при болях в позвоночнике). Важным методом обнаружения патологии является тщательный осмотр, который включает пальпацию (прощупывание пальцами), простукивание и проверку симптома кашлевого толчка.
Для уточнения размера и локализации грыжи могут назначаться следующие исследования:
- рентгеноскопия;
- КТ брюшной полости;
- УЗИ;
В редких случаях возможно направление на диагностическую лапароскопию. Это малотравматичная и безопасная процедура, которая делается под обезболиванием с помощью лапароскопа.
Лечение
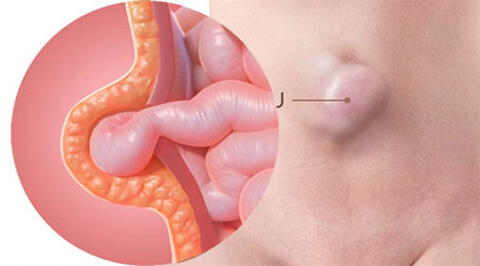
Единственный эффективный способ навсегда избавиться от грыжи – оперативное вмешательство. Ношение бандажа, вправление или зарядка могут давать лишь временное облегчение. Случаи самоизлечения наблюдались только в детском возрасте при некоторых видах грыж.
Оптимальным способом лечения является грыжесечение, которое может осуществляться через хирургический разрез (открытая операция) или через небольшие проколы (лапароскопия).
Если есть противопоказания к хирургическому вмешательству, то рекомендуется соблюдение диеты, ношение поддерживающего бандажа и нормализация стула. Эти методы не избавят от грыжи, но они помогут избежать осложнений и замедлить развитие заболевания.
Возможные осложнения
Грыжа является прогрессирующей хирургической патологией. При увеличении образования возможны следующие состояния:
- Выпадение или сильной выпячивание органов в другие полости может приводить к их перекручиванию и ущемлению. Это очень опасное состояние, которое сопровождается резкой болью, тошнотой и интоксикацией организма.
- Невправимые образования с течением времени могут приводить к копростазу (застой каловых масс).
- Воспалительно-гнойные процессы в грыжевом мешке, которые затрагивают внутренности.
Это очень тяжелые состояния, которые требуют обязательной медицинской помощи. Если вовремя не обратиться к врачу, то возможна инвалидность.
Самым лучшим способом вовремя обнаружить патологию является внимательное отношение к своему здоровью и регулярные медицинские осмотры. Если грыжа уже возникла, то никакие мази, примочки и массажи не помогут от нее избавиться. Иногда она может прятаться, но это временное явление. В любом случае необходима консультация специалиста.
Источник
19.11.2015
Переломы ребер и разрыв диафрагмы с формированием трансдиафрагмальной межреберной грыжи в результате сильного кашля
Переломы ребер и разрыв диафрагмы представляют собой крайне редкие осложнения сильного приступообразного кашля .
Кашель — сложная физиологическая ответная реакция организма, защищающая дыхательные пути от патологического секрета и инородных тел .
Переломы ребер и разрыв диафрагмы представляют собой крайне редкие осложнения сильного приступообразного кашля. Еще реже при этом отмечается развитие трансдиафрагмальной межреберной грыжи.
Переломы ребер при кашле возникают двумя путями.
Первый — перелом в результате воздействия чрезмерной силы мышечного сокращения на ребро. Многократные, каскадные сокращения мышц, например, при пароксизмальном кашле, могут привести к чрезмерной деформации ребер, в наиболее уязвимой их части — средней трети — с V по X ребро.
Второй путь образования переломов ребер при кашле — одновременные сокращения мышц-антагонистов. Известно, что при симультанном сокращении мышц плечевого пояса ребра тянутся вверх и латерально, в то время как сокращение мышцы брюшной стенки — вниз и медиально. Как известно, диафрагма — в основном инспираторная мышца, которая прикрепляется к нижним шести ребрам и их хрящам.
Экспираторными являются некоторые мышцы грудной и брюшной стенки. Диафрагма действует как экспираторная мышца при необходимости повышения внутригрудного давления, при таких состояниях, как кашель, рвота и чихание.
Спонтанные переломы ребер и разрыв диафрагмы в результате сильного кашля наблюдались при обострении бронхиальной астмы или хронической обструктивной болезни легких (ХОБЛ), у пациентов с пневмонией, саркоидозом легких и с синдромом Пиквика, при коклюше, острой респираторной вирусной инфекции (ОРВИ), во время экстренной трахеостомии у пациента с раком гортани , а также у молодого здорового человека. В обоих наших наблюдениях причиной кашля была ОРВИ, хотя один из пациентов страдал ХОБЛ и синдромом Пиквика.
В большинстве наблюдений переломы ребер с разрывом диафрагмы при сильном кашле происходят у мужчин старше 60 лет, значительно реже — у лиц молодого возраста. При этом в 85% наблюдений переломы ребер возникли на фоне длительного кашля — в течение 3 и более нед). Вместе с тем, опубликованы наблюдения спонтанных переломов ребер в результате единственного кашлевого приступа.
Croce and Mehta в 1979 г. впервые опубликовали клиническое наблюдение межреберной плевроперитонеальной правосторонней грыжи после приступа сильного кашля с переломом IX ребра у 79-летнего пациента с синдромом Пиквика и хронической дыхательной недостаточностью. В 2001 г. Sharma and Duffy сообщили об 11 опубликованных в литературе наблюдениях трансдиафрагмальной межреберной грыжи, но только у 3 пациентов она была спонтанной, образованной в результате сильного кашля, у остальных — после ранений и закрытой травмы. При анализе литературы последних 12 лет мы обнаружили еще 12 наблюдений трансдиафрагмальной межреберной грыжи в результате сильного кашля. Таким образом, 12 из 13 публикаций, посвященных спонтанной трансдиафрагмальной межреберной грыже, содержат по одному наблюдению. Мы
обладаем опытом лечения двух таких пациентов, причем оба больных были госпитализированы в течение одного триместра.
Наблюдение. Пациент К., мужчина 48 лет, страдающий избыточным весом (150 кг при росте 170 см), артериальной гипертонией и хроническим обструктивным бронхитом. Со слов пациента, заболел остро, когда появились признаки простуды с упорным непродуктивным кашлем. Через 5 дней во время приступа сильного кашля появилась резкая боль в левом боку и затруднение дыхания. При амбулаторном обследовании диагностирована «межреберная невралгия»,выполнялись межреберные блокады новокаином, которые не приносили облегчения. Еще через 10 дней отметил появление резко болезненной припухлости в области боковой стенки груди слева. Через 35 дней от момента появления болевого синдрома пациент был госпитализирован в НИИ неотложной помощи им. Н. В. Склифосовского с гипертоническим кризом и одышкой, при обследовании острая сердечная патология была исключена.
При мультиспиральной компьютерной томографии (МСКТ) выявлен перелом VIII ребра слева по средней подмышечной линии с невправимой вентральной грыжей грудной и брюшной стенки (436 см 3), инфильтративные изменения нижней доли легкого. Учитывая отсутствие ущемления грыжи и наличие остаточных явлений пневмонии, пациент был выписан и госпитализирован в плановом порядке через месяц. При поступлении: жаловался на резкую боль в левом боку, усиливающуюся при кашле и движениях,постепенное увеличение размеров грыжевого выпячивания. Травму груди категорически отрицал. На левой боковой поверхности груди с уровня VIII ребра с переходом на боковую стенку живота определялось грыжевое выпячивание, невправимое и болезненное, овальной формы, размерами 18х10 см, кожа над ним не была изменена. Рентгенография: перелом VIII ребра слева по средней подмышечной линии без смещения отломков, диафрагма слева четко не дифференцируется. МСКТ: переломы VII и VIII ребер слева по средней подмышечной линии с расширением VIII межреберного промежутка максимально до 95 мм. В области бокового синуса слева на фоне разобщения диафрагмы и грудной стенки не менее чем на 15 мм и отслоением париетальной плевры определялось содержимое плотности жира, частично находящееся в грыжевом мешке. Воротами грыжевого выпячивания являлся дефект мышц левой боковой стенки живота и левый скат диафрагмы, объем грыжи составил 930 см3, что оказалось вдвое больше по сравнению с предыдущим исследованием, объем брюшной полости — 8295 см3, относительный объем грыжевого мешка — 11% (рис. 1A 2–4). Операция (78-е сут после приступа кашля) под общим обезболиванием, доступом по ходу VIII межреберья с переходом на брюшную стенку. В подкожной клетчатке визуализировался грыжевой мешок (париетальная плевра). Мешок вскрыт, содержимое — прядь большого сальника, петля ободочной и тонкой кишок. Грыжевые ворота размерами 12х10 см. Они располагались в области прикрепления переднебокового ската диафрагмы к брюшной и грудной стенке с распространением по ходу VIII межреберья. В грыжевых воротах имелись сращения перемещенных органов живота с диафрагмой в грыжевых воротах. Восьмой межреберный промежуток расширен максимально около 10 см на уровне передней подмышечной линии. Сращения разделены, перемещенные органы погружены в брюшную полость. Дефект в диафрагме ушит непрерывным швом PDS. Диафрагма укреплена полиэфирным сетчатым имплантом (20х15 см), который фиксирован отдельными проленовыми швами к диафрагме и к внутренней косой мышце живота плевральная полость дренирована. Пациент выписан в удовлетворительном состоянии на 17-е сутки после операции. Осмотрен через 6 мес после операции, чувствует себя хорошо, грыжи груд-ной стенки нет.
В зависимости от локализации разрыва диафрагмы и переломов ребер происходит дислокация органов живота в плевральную полость, в сочетании с межреберной грыжей грудной и брюшной стенок. Анализ 15 наблюдений спонтанной трансдиафрагмальной грыжи показал, что патологический процесс, как правило, локализуется в VII–IX межреберьях, в 54,5% наблюдений грыжевое выпячивание визуализируется в IX межреберье,
а в 72% — носит левосторонний характер. В наших наблюдениях переломы ребер были слева, а разрыв межреберных мышц сочетался с разрывом диафрагмы в области прикрепления к передней грудной и брюшной стенке, что привело к дислокации петель кишечника через дефект диафрагмы в грудную стенку, но не в плевральную полость. У одного пациента грыжа грудной стенки была невправимой, у другого — вправимой. При этом у пациента с невправимой грыжей в результате прогрессирования размеров выпячивания появился новый перелом вышележащего ребра.
До момента отчетливой визуализации межреберной грыжи ранняя диагностика разрыва диафрагмы и переломов ребер в результате сильного кашля является крайней редкостью, а сроки диагностики варьируют от 3–4 дней до 3–4 мес. Переломы ребер при сильном кашле выявляются по данным рентгенографии в 58% наблюдений.
КТ позволяет обнаружить как дислокацию органов брюшной полости, так и переломы костно-хрящевого каркаса груди. Предлагается рассматривать переломы ребер при сильном кашле как первое проявление остеопороза. Вместе с тем, публикация автора из клиники Mayo свидетельствует о том, что хотя снижение плотности кости является фактором риска переломов ребер (65%), при сильным кашле могут произойти переломы ребер и при их
нормальной плотности. Нет сведений о морфологических изменениях структуры ребер при переломах в результате кашля. А. В. Русаков и его ученики убедительно доказали, что регенераторные процессы в костях происходят постоянно, определяя их прочность. При фиброзной остеодисплазии фаза формирования костной ткани из волокнистых структур с активным участием остеобластов нарушается, а также активируется процесс рассасывания существующих костных балок остеокластами. Гистологическое исследование ребра в одном из наших наблюдений у пациента 74 лет выявило фиброзную остеодисплазию, что, скорее всего, стало причиной патологического перелома при сильном кашле. Преобладание гиалинового хряща в зоне перелома можно объяснить близостью его к ростковой зоне — костно-хрящевому переходу. У другого нашего пациента через 6 мес после операции отмечена полная консолидация мест переломов без специфического лечения, что свидетельствует об отсутствии патологических изменений структуры ребер.
Известны наблюдения ущемления тонкой кишки после приступа кашля, ущемление толстой кишки и сальника с некрозом.
Хирургическое лечение трансдиафрагмальной межреберной грыжи является единственным методом. После низведения дислоцированных органов в брюшную полость рекомендуется ушивание дефекта диафрагмы. При локализации разрыва диафрагмы в области прикрепления к передней брюшной стенке выполняется пришивание диафрагмы к внутренней косой мышце живота и укрепление ее полипропиленовой сетки или синтетическим материалом Goretex . В обоих наших наблюдениях выполнено ушивание дефекта диафрагмы с адаптацией ее свободного края и внутренней косой мышцы живота, а также пластика с использованием сетчатого полиэфирного импланта. Некоторые авторы для профилактики кашля в послеоперационном периоде проводили продленную искусственную вентиляцию легких в течение 6 дней после операции, однако для большинства наблюдений к моменту диагностики грыжи и выполнения операции кашель регрессирует. Кроме того, при длительно существующей грыже возникает необходимость устранения значительного диастаза ребер. Этого можно добиться наложением 8-образного шва стальной проволокой.
ЗАКЛЮЧЕНИЕ
Несмотря на то, что трансдиафрагмальная грыжа грудной стенки — крайне редкое осложнение сильного кашля, при возникновении острой боли в груди сразу после кашля следует заподозрить спонтанные (в том числе патологические) переломы ребер и разрыв диафрагмы. Компьютерная томография позволяет выявить переломы ребер и дислокацию внутренних органов за пределы брюшной полости, однако диагностика повреждения диафрагмы при локализации его в зоне прикрепления к передней грудобрюшной стенке и при вправимом характере грыжи весьма затруднительна. Ушивание дефекта диафрагмы с укреплением ее сетчатым протезом является оптимальным объемом хирургического вмешательства.
Даниелян Ш.Н., Абакумов М.М., Муслимов Р.Ш. и др
Журнал им. Н.В. Склифосовского Неотложная медицинская НЕОТЛОЖНАЯ МЕДИЦИНСКАЯ ПОМОЩЬ – 4′ 2014 47 помощь. – 2014. – № 4. – С. 42-47.
Источник
