Грыжа на рентгене описание
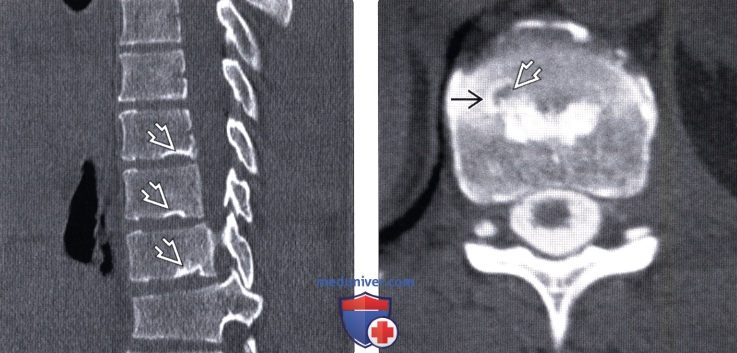
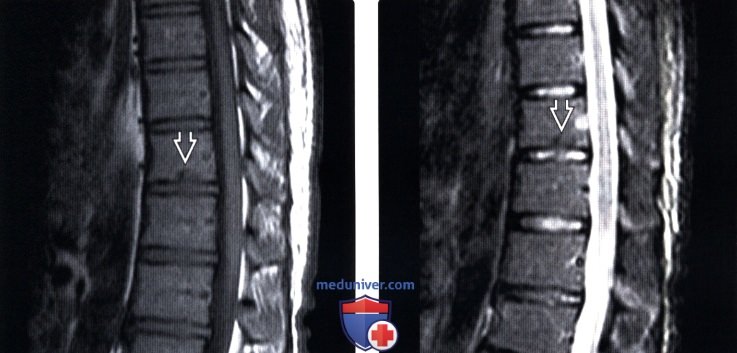
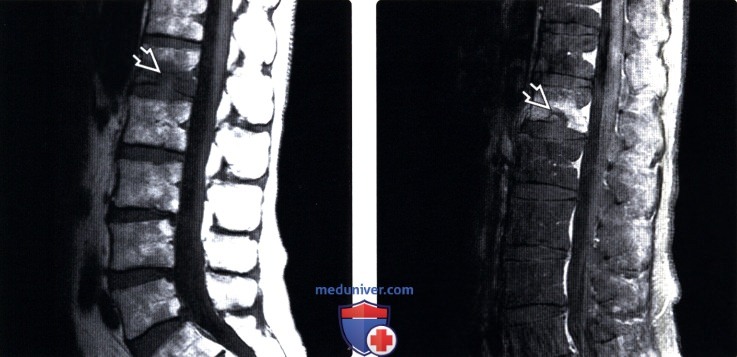
Лучевая диагностика грыжи Шморляа) Терминология: б) Визуализация: 1. Общие характеристики: 2. Рентгенологические данные: 3. КТ при грыже Шморля: 4. МРТ при грыже Шморля: 5. Радиоизотопные исследования: 6. Рекомендации по визуализации:
в) Дифференциальная диагностика грыжи Шморля: 1. Свежий компрессионный перелом: 2. Дегенеративные изменения замыкательной пластинки: 3. Дисцит: 4. Limbus vertebrae: 5. Костный островок: 6. Фокальная жировая перестройка костного мозга: 7. Фокальное метастатическое поражение:
г) Патология: 1. Общие характеристики: 2. Стадирование, степени и классификация: 3. Макроскопические и хирургические особенности: 4. Микроскопия:
д) Клинические особенности: 1. Клиническая картина: 2. Демография: 3. Течение заболевания и прогноз: 4. Лечение грыжи Шморля: е) Диагностическая памятка: ж) Список использованной литературы: – Также рекомендуем “Рентгенограмма, КТ, МРТ болезни Шейерманна” Редактор: Искандер Милевски. Дата публикации: 12.8.2019 |
Источник
Медицина / Диагностика / Диагностика (статья)
Рентгенография: Диафрагмальные Грыжи
|
28-12-2018, 17:14
|
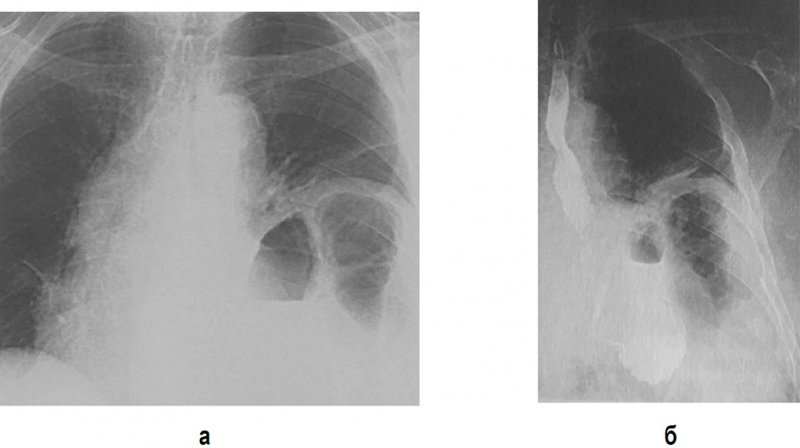
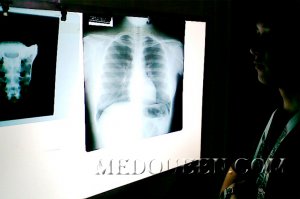 Рентген легкихДиафрагмальные грыжи (Hernia Diaphragmatica) – смещение тканей и органов брюшной полости в грудную полость через врожденные или приобретенные дефекты диафрагмы. Диафрагмальные грыжи бывают травматические, возникающие вследствие повреждения или разрыва купола диафрагмы, и нетравматические, обусловленные проникновением органов брюшной полости через «предсуществующие», естественные щели и отверстия в диафрагме (пищеводное отверстие, щели Ларрея, щели Богдалека). Также возникновение нетравматических грыж может быть обусловлено аномалиями развития диафрагмы (например, врожденные грыжи при односторонней аплазии диафрагмы; рисунок 1).
Рентген легкихДиафрагмальные грыжи (Hernia Diaphragmatica) – смещение тканей и органов брюшной полости в грудную полость через врожденные или приобретенные дефекты диафрагмы. Диафрагмальные грыжи бывают травматические, возникающие вследствие повреждения или разрыва купола диафрагмы, и нетравматические, обусловленные проникновением органов брюшной полости через «предсуществующие», естественные щели и отверстия в диафрагме (пищеводное отверстие, щели Ларрея, щели Богдалека). Также возникновение нетравматических грыж может быть обусловлено аномалиями развития диафрагмы (например, врожденные грыжи при односторонней аплазии диафрагмы; рисунок 1).
В данной статье не рассмотрены грыжи пищеводного отверстия – см статью «Рентгенография: Патологические изменения диафрагмы».
 Диафрагмальная грыжа
Диафрагмальная грыжа
Рисунок 1. Врожденная правосторонняя диафрагмальная грыжа с включением ткани печени (рентгенограмма в прямой и правой боковой проекции)
Травматические диафрагмальные грыжи
С помощью рентгенографии определить непосредственно разрыв диафрагмы очень сложно. Разрыв левого купола диафрагмы происходит гораздо чаще, поскольку правый купол диафрагмы «защищает» печень. В случае разрыва диафрагмы на рентгенограмме отмечается высокое ее положение, ограничение подвижности, нечеткость контура. Отметим, что при значительном разрыве диафрагмы ее контур может не определяться. Также при разрыве диафрагмы может появляться плевральный выпот, кровоизлияние в легкое, скопление крови в плевральной полости на стороне повреждения.
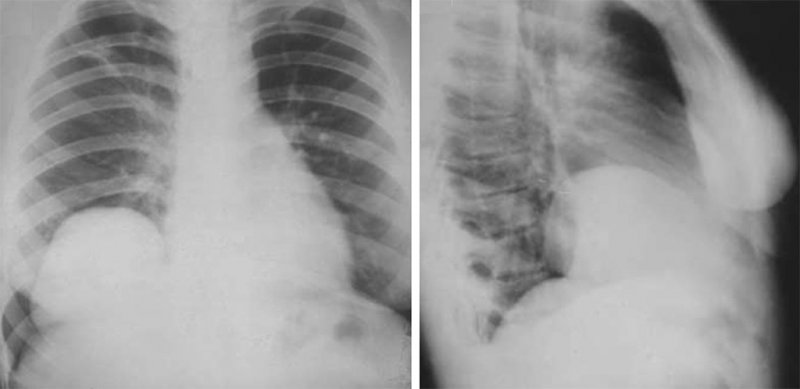
При травматической диафрагмальной грыже в грудную полость могут попадать желудок, селезеночный изгиб ободочной кишки, иногда большой сальник, селезенка, тонкая кишка, почка. С помощью рентгенографии проще диагностировать грыжи, которые содержат полые органы. При смещении желудка в грудную полость, в нижнем отделе левого легочного поля определяется «полостное образование» – газовый пузырь желудка, верхний контур которого выпуклый, с ровными контурами, в нем часто визуализируется один горизонтальный уровень жидкости (рисунок 2).
 Разрыв левого купола диафрагмы
Разрыв левого купола диафрагмы
Рисунок 2. Разрыв левого купола диафрагмы, грыжевое выпячивание желудка. А – в левой половине грудной клетки определяется большая полость, верхний контур которой визуализируется в виде тонкой дугообразной линии – стенка желудка. Слева диафрагма не дифференцируется, средостение смещено влево. Б – рентгенограмма, выполненная в горизонтальном положении пациента, пищевод и кардиальный отдел желудка контрастирован. На снимке определяется полоска просветления (соответствует нижней части желудка), которая расположена на уровне разрыва диафрагмы (см стрелки)
При смещении толстой кишки в грудную полость через диафрагму на рентгенограмме определяется одна или несколько «полостей» – газовые пузыри неправильной формы с фестончатыми контурами (волнистый с закругленными «зубцами»), могут визуализироваться гаустры и содержимое кишечника (рисунок 3, 4).
 Разрыв левого купола диафрагмы
Разрыв левого купола диафрагмы
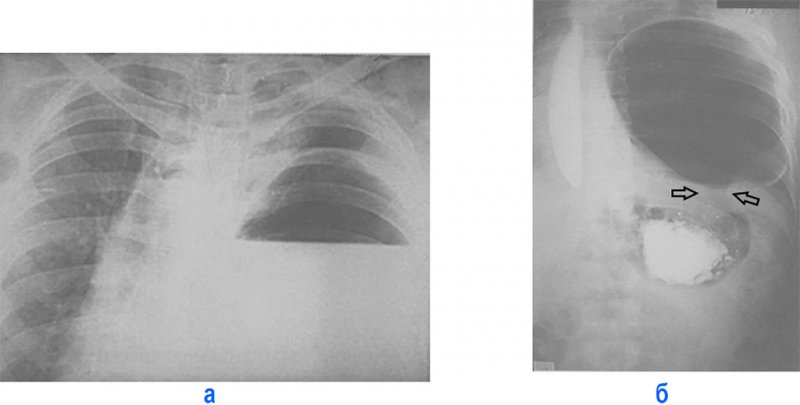
Рисунок 3. Разрыв левого купола диафрагмы с перемещением желудка и ободочной кишки в грудную полость. А – в нижнем отделе левого легочного поля определяется воздушная полость с верхним контуром в виде тонкой дугообразной тени (желудок). Б – книзу и снаружи от воздушной полости определяется другая полость вытянутой формы с фестончатыми контурами (ободочная кишка), что подтверждается контрастированием кишки. Слева диафрагма не дифференцируется, средостение смещено вправо
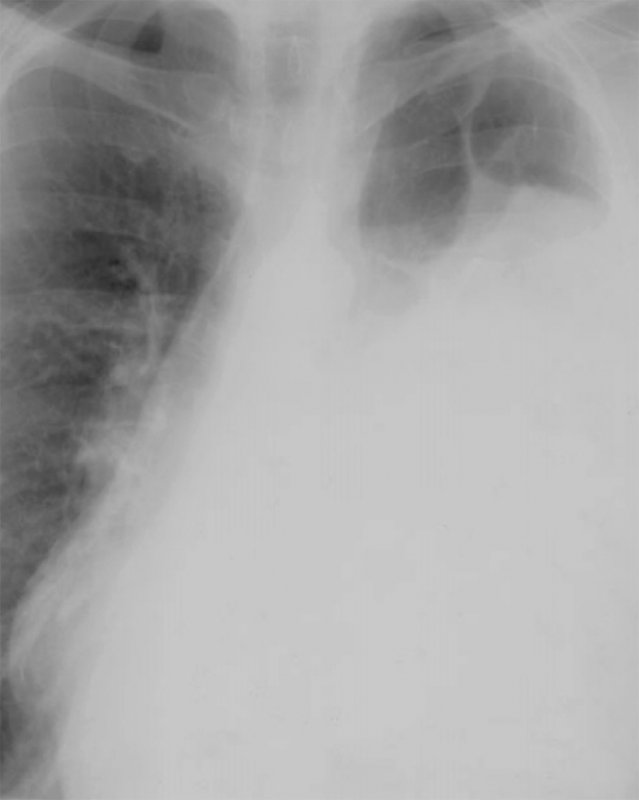 Диафрагмальная грыжа
Диафрагмальная грыжа
Рисунок 4. Диафрагмальная грыжа занимает большую часть левой половины грудной клетки. В верхнем отделе легочного поля слева определяются петли толстой кишки, содержащие воздух. Отмечается смещение средостения вправо
Если через диафрагму в грудную полость проникают петли тонкого кишечника, на рентгенограмме определяются множественные небольшие «полостные образования» неправильной округлой формы с небольшими уровнями жидкости.
Отметим, что рентгенологическая картина диафрагмальных грыж, в которых содержатся полостные органы, со временем меняется – изменяется объем грыжевого выпячивания, в также положение, размер и количество газовых пузырей.
Дифференциальная диагностика диафрагмальной грыжи с высоким расположением купола диафрагмы затрудняется, если под диафрагмой слева визуализируется газовый пузырь желудка или толстая кишка, содержащая воздух. В этом случае следует ориентироваться на следующие признаки: в случае разрыва купола диафрагмы, ее контуры становятся нечеткими, плохо дифференцируются, а при значительном разрыве контур диафрагмы может полностью не визуализироваться; иногда в грудной полости одновременно могут определяться газовый пузырь толстой кишки и желудка. При разрыве диафрагмы в редких случаях можно определить латеральный и медиальный участки ее купола, между которыми отмечается орган, смещенный в грудную полость. В случае высокого расположения купола диафрагмы на рентгенограмме определяется ровный, четкий, дугообразный контур купола. При высоком расположении левого купола диафрагмы и наличии под ним газового пузыря желудка или толстой кишки, толщина дугообразной «полоски», образованной непосредственно диафрагмой и прилежащей снизу стенкой кишки или желудка, составляет примерно 1-2 см с более (рисунок 5).
 Релаксация купола диафрагмы
Релаксация купола диафрагмы
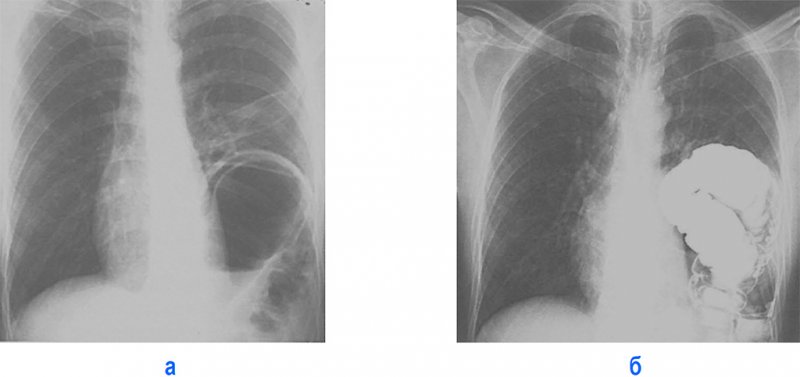
Рисунок 5. Релаксация купола диафрагмы слева. А – левый купол диафрагмы располагается на уровне переднего отрезка III ребра; под диафрагмой определяются газовые пузыри желудка и ободочной кишки. Расстояние между верхним контуром свода желудка и верхним контуром диафрагмы составляет более 2 см, что обусловлено толщиной стенки диафрагмы и желудка. Также слева над диафрагмой визуализируется дисковидный ателектаз, отмечается смещение средостения вправо. Б – контрастированный желудок располагается под диафрагмой
В сомнительных случаях точно установить факт грыжевого выпячивания кишечника можно путем проведения ирригоскопии (если состояние больного позволяет провести это исследование) или путем перорального контрастирования кишечника. Рентгеноконтрастное исследование позволяет определять втяжение или сужение контрастируемого органа на уровне дефекта в диафрагме («грыжевых ворот»). Кроме этого, при диагностике диафрагмальных грыж и других повреждений диафрагмы широко применяется рентгеновская компьютерная томография (РКТ).
При попадании в грудную полость паренхиматозных органов (селезенка, почки) или тканевых структур брюшной полости (сальник), на рентгенограмме определяются дополнительные однородные затемнения с четким контуром, расположенных наддиафрагмально. Иногда, в случае значительного разрыва диафрагмы справа в грудную полость может смещаться печень, при этом рентгенологическая картина очень похожа на высокое расположение купола диафрагмы. С целью диагностики таких грыж необходимо провести РКТ.
Нетравматические диафрагмальные грыжи
К нетравматическим диафрагмальным грыжам относятся парастернальные и люмбокостальные грыжи (так называемые грыжи «слабых зон»). Парастернальные грыжи диафрагмы (грыжи Морганьи) – проникновение сальника или части поперечной ободочной кишки через щели Ларрея (грудинно-реберные треугольники) в диафрагме. Эти грыжи чаще располагаются справа (рисунок 6), при этом, на рентгенограмме в правом кардиодиафрагмальном углу определяется тень грыжи, а если грыжа содержит толстую кишку, на снимке определяются заполненные газом петли кишечника. Для диагностики парастернальных грыж необходимо применять РКТ и контрастное исследование кишечника, особенно при грыжевом выпячивании сальника.
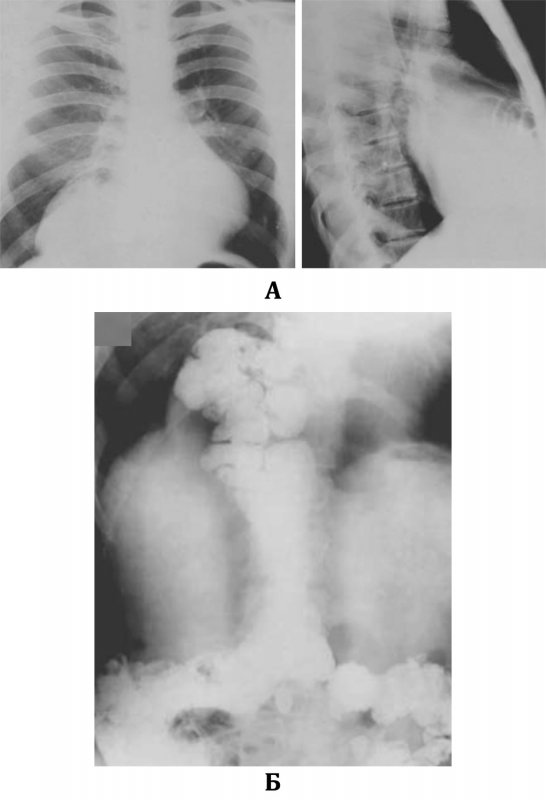 Грыжа Морганьи
Грыжа Морганьи
Рисунок 6. Правосторонняя грыжа Морганьи (парастернальная грыжа). А – рентгенограммы выполнены в прямой и боковой проекциях: на рентгенограмме в прямой проекции определяется грыжа в правом кардиодиафрагмальном синусе; на рентгенограмме в правой боковой проекции в грыже визуализируется толстая кишка, содержащая газ. Б – контрастное исследование толстой кишки
Люмбокостальные грыжи возникают в области щелей Богдалека (пояснично-реберных треугольников). Эти грыжи являются врожденными и в некоторых случаях сочетаются с аномалиями развития тонкой кишки и легкого. Люмбокостальные грыжи чаще обнаруживаются слева, на рентгенограмме в боковой проекции определяются над задним скатом диафрагмы (рисунок 7). В этих грыжах могут быть селезенка, почка, часть печени, жировая ткань.
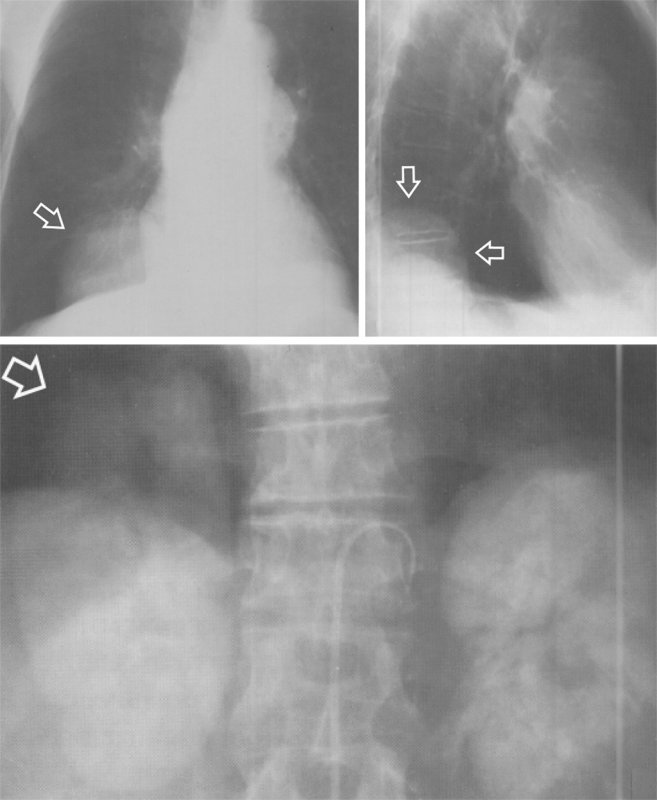 Грыжа Богдалека
Грыжа Богдалека
Рисунок 7. Правосторонняя грыжа Богдалека (люмбокостальная диафрагмальная грыжа) с грыжевым выпячиванием верхнего полюса правой почки (см стрелка). На третьем снимке определяется правосторонняя грыжа Богдалека с грыжевым выпячиванием верхнего полюса правой почки (см стрелка)
Также рекомендуем ознакомиться с «Рентгенологический атлас: Изменения Диафрагмы и Поддиафрагмального пространства».
Источник