Грыжа мозга у плода

Грыжа мозга (энцефалоцеле) – методы диагностики, лечения по Европейским рекомендациям
I. Происхождение энцефалоцеле. Закрытие нейроэктодермы для формирования нервной трубки начинается на 22 день гестации в нескольких местах вдоль нервной пластинки и затем идет в двух направлениях к передней и задней нейропорам, в 25-26 и 27-28 дни соответственно. Череп образуется из параосевой мезодермы, покрывающей передний мозг.
Клетки, полученные из нервного гребня, формируют эту мезенхимальную ткань, которая разовьется в хрящевой нейрокраниум (хондрокраниум) в основании черепа. Окружающие конечный мозг пузырьки мезенхимы образуют мембраны неврокраниума, из которого сформируется хрящевой череп. Естественное развитие неврокраниума и мозга требует нормальной последовательности в процессе нейруляции. Лицевой череп происходит из жаберных дуг между 4-8 неделями беременности. Нарушение схождения жаберных дуг и хрящевого и перепончатого черепа приводит к образованию базального энцефалоцеле.
Энцефалоцеле были расценены как дефекты нервной трубки, и предполагается, что их происхождение зависит от первичного дефекта черепной нейруляции. Если бы это имело место, то серьезные кожные и нервные структурные аномалии встречались бы при всех энцефалоцеле. Текущие гипотезы рассматривают энцефалоцеле как дефект закрытия нервной трубки, основываясь на результатах исследований искаженной, но относительно хорошо сохранившейся мозговой цитоархитектоники. Большинство авторов полагает, что первичная аномалия при большинстве энцефалоцеле состоит из дефектного перемещения мезодермы между нейроэктодермой и кожной эктодермой.
Причины большинства энцефалоцеле неизвестны. Они могут быть единичными, семейными, экологического и генетического происхождения. Энцефалоцеле были получены экспериментально под воздействием облучения, при избытке витамина А, антагонистов фолиевой кислоты и недоедания. У людей энцефалоцеле были зарегистрированы после воздействия противоэпилептических препаратов (фенитоин, примидон, вальпроат и карбамазепин), варфарина, гипертермии, вирусных инфекций и материнского сахарного диабета.
С цефалоцеле могут быть связаны синдромы Меккеля-Грубера, Кноблох, Walker-Warburg, Жубера, Восс, диссегментарная карликовость, криптофтальм и амниотические синдромы.

II. Эпидемология и заболеваемость. Заболеваемость энцефалоцеле колеблется от 0,8 до 4 на 10000 рождений, преобладания пола нет. Соотношение расщепления позвоночника с cranium bifidum составляет 10:1. Существуют значительные географические различия энцефалоцеле. На затылочное энцефалоцеле приходится 85% случаев в Европе и США, в то время как синципитальное и базальное энцефалоцеле являются более частыми в Африке, Азии и Австралии. Частота анэнцефалии и энцефалоцеле уменьшается за счет а) пренатальной диагностики и прекращения беременности и б) приема фолиевой кислоты.
Классификация и клинические формы мозговых грыж. Цефалоцеле классифицируются в соответствии с костью, в которой находится костный дефект. С практической точки зрения, мы предпочитаем классификацию Рутка et al., в которой поражения сгруппированы в соответствии с их двумя основными местами появления: задние и передние энцефалоцеле.
1. Заднее энцефалоцеле. Они возникают в любой точке от назиона до затылочного отверстия.
а) Затылочное энцефалоцеле является, безусловно, наиболее частым вариантом. Размер образования не всегда отражает объем мозговой ткани. Кожа может быть истонченной, но интактной или иметь изъязвления с утечкой ликвора. Поражения, расположенные выше синусного стока, включают одну или обе затылочные доли, а иногда и части желудочка. При субтенториальной локализации они являются более сложными и содержат части мозжечка, венозных синусов и даже ствола головного мозга.
б) Окципитоцервикальное энцефалоцеле простирается от задней черепной ямки до верхнего сегмента шейного отдела позвоночник.
в) Теменное цефалоцеле обычно расположено по средней линии и содержит одно из полушарий головного мозга.
г) Височные цефалоцеле возникают из большого и малого родничков, как правило, при менингоцеле, и содержат ликвор и остатки нейроглии.
2. Энцефалоцеле передней черепной ямки. Эти пороки развития присутствуют при рождении, но могут не проявляться до взрослой жизни. Они могут отличаться по составу и содержать диспластические ткани мозга или только ликвор. Возможно сочетание с другими аномалиями лица, такими как расщелины губы или неба, микрофтальмия, колобома, катаракты и дефекты мозолистого тела. Энцефалоцеле передней черепной ямки можно разделить на две основные группы:
а) Синципитальное энцефалоцеле выходит из дефекта черепа в слепом отверстии решетчатой пластинки решетчатой кости.
б) Базальные энцефалоцеле находятся более кзади и выступают через пластинку решетчатой кости или из клиновидной кости. Они могут содержать части головного мозга, гипофиза или гипоталамуса, зрительного нерва, хиазмы и передней мозговой артерии. Они сгруппированы в несколько подтипов:
— Трансэтмоидальные
— Транссфеноидальные
— Сфеноэтмоидальные
— Сфено-орбитальные
— Клиновидно-верхнечелюстные
— Затылочные
Клинически базальные энцефалоцеле могут проявляться заложенностью носа, вызывая трудности кормления, спонтанную ринорею, менингит и даже эндокринные нарушения. Они часто связаны с небными трещинами. Базальное энцефалоцеле является одной из причин рецидивирующего менингита. Дифференциальный диагноз проводится с полипами носа, но они почти не встречаются у детей. Полипы носа не увеличивают напряжение при пробе Вальсалвы, в то время как при внутриносовом энцефалоцеле напряжение усиливается (симптом Фюрстенберга).
Сопутствующие аномалии. Приблизительно 50% пациентов с энцефалоцеле рождаются с гидроцефалией, особенно при энцефалоцеле, расположенных сзади. Описанные в сообщениях внутричерепные аномалии включают агенезию мозолистого тела или его гипоплазию, арахноидальные и порэнцефалические кисты, отсутствие прозрачной перегородки, мозжечковую дисплазию или атрофию, нарушения миграции нейронов (нейрональную гетеротопию, лиссэнцефалию, полимикрогирию и пахигирию), атрофию мозга или ствола мозга, мальформации Киари и Денди-Уокера, аномалии белого вещества и др..
Они также могут сочетаться с аномалиями развития венозных синусов и аномалиями синусного стока. Теменные цефалоцеле могут содержать дорзальные межполушарные кисты и дупликатуру сагиттального синуса. Сопутствующие экстракраниальные пороки развития присутствуют примерно в 50% случаев и включают в себя пороки развития глаз, сердца, почек, желудочно-кишечного тракта, костной, легочной и мышечной тканей.
III. Диагностика. Пренатальная диагностика выполняется при скрининге матерей и дородовыми УЗИ и MPT. Оценка клинического состояния младенцев педиатром является обязательной для оценки жизнеспособности детей и для выявления экстракраниальных аномалий. Большинство конвекситальных и теменных энцефалоцеле диагностируются при осмотре. Наличие дефекта черепа служит необходимым условием для подтверждения диагноза. Основным диагностическим инструментом в оценке цефалоцеле является МРТ. В настоящее время для планирования операции считается необходимым выполнение МР-ангиографии и МР-флебографии.
Рентгенография черепа и спиральная КТ с 3D реконструкцией дают очень ценную информацию, особенно в случаях базальной мозговой грыжи.
IV. Лечение энцефалоцеле. Хирургическое лечение требует (а) общей педиатрической оценки и (б) полной нейровизуализации, в том числе МРТ, МР-ангиографии и КТ в костном режиме. Хирургия не показана в случаях с прогнозом, несовместимым с жизнью. Детям с гидроцефалией, имеющим плохой прогноз, может быть показано наложение шунта в качестве паллиативной меры. Срочная операция нужна в случаях: а) отсутствия покрытия мозга кожей, б) кровотечения, в) утечки ликвора, (г) обструкции дыхательных путей и д) ухудшения зрения.
Плановая операция показана для: а) защиты мозга, б) предотвращения инфекции, в) улучшения функции (дыхательных путей, зрения и т. д.) и г) восстановления контура черепа (косметическая операция).
Методы лечения мозговой грыжи. Следующие методы могут быть использованы для различных типов энцефалоцеле:
1. Конвекситальные и простые синципитальные энцефалоцеле. При конвекситальных энцефалоцеле и при некоторых формах синципитального цефалоцеле выполняется прямой хирургический подход. Ребенок интубируется и укладывается в оптимальном положении для операции. Мешок и зона окружающей кожи тщательно очищается и обрабатывается бетадином. Выполняется разрез кожи, кожа и оболочки свободно рассекаются. Следует попытаться поместить большинство церебральных тканей в полость черепа, что в большинстве случаев является неразрешимой задачей.
Тем не менее, можно пожертвовать некротическими или нежизнеспособными тканями. ТМО, как правило, достаточна, чтобы выполнить первичную пластику. Если это не представляется возможным, проводится дуропластика аутологичным или гетерологичным трансплантатом. Обычно, кожи достаточно, поэтому нет никакой необходимости в ее транспозиции. При необходимости операция проводится совместно с пластическим хирургом.
2. Комбинация синципиталъного и базального энцефалоцеле. При сочетании синципиталь-ного и базального поражения лечение лучше всего проводить с участием челюстно-лицевого и пластического хирургов. Таким образом, должен быть получен к сопутствующим аномалиям и трещинам лица. Такие аномалии часто требуют интраи экстракраниального подхода. Внутричерепной подход предпочтительнее, позволяя поместить жизненно важные структуры в полость черепа и выполнить пластику твердой мозговой оболочки.
Современные подходы включают бифронтальную трепанацию черепа (для большинства поражений) или птериональный или подвисочный подходы для энцефалоцеле распространяющихся в глазницу или в подвисочную ямку. В настоящее время оцениваются возможности эндохирургии в лечении малых базальных цефалоцеле, но эти методы ограничены энцефалоцеле с небольшим дефектом черепа, и не все центры имеют такой опыт.
3. Достижения в лечении мозговых грыж. В дополнение к использованию нейроэндоскопических процедур и черепно-лицевой реконструкции растет интерес к сохранению мозговой ткани и техники, направленной на увеличение объема черепа, чтобы вместить грыжевую ткань.
V. Осложнения лечения мозговых грыж. Современные методы анестезии и нейрохирургии заметно сократили хирургическую летальность. Описанные интраоперационные осложнения включают кровоизлияния и инфаркт мозга. Осложнения после операции включают расхождение краев раны или некроз, ликворею, менингит, поверхностные или глубокие инфекции, развитие гидроцефалии и эпилепсии.
VI. Прогноз энцефалоцеле. Неврологические и интеллектуальные результаты лучше при передних и базальных цефалоцеле, чем при конвекситальных поражениях. Перспективы детей с энцефалоцеле зависят от объема грыжи мозга, наличия микроцефалии, гидроцефалии. Только 20-30% пациентов с задним энцефалоцеле добьются нормального интеллектуального развития. При отсутствии гидроцефалии этот процент увеличивается до 40%, однако многие будут иметь инвалидность. Относящиеся к атрезии цефалоцеле и менингоцеле связаны с гораздо лучшим прогнозом, чем истинное энцефалоцеле.
Атретическое цефалоцеле и черепные менингоцеле в связи с наличием менее функциональной нервной ткани связаны с гораздо лучшим прогнозом, чем истинное энцефалоцеле.
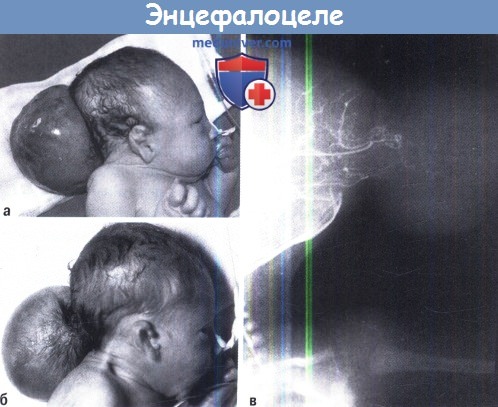
A-В Фотография двух типичных случаев затылочного энцефалоцелле.
Ангиография показывает объем мозговых тканей, проникающих в грыжевой мешок.

А, Б. Фотография новорожденного с теменным энцефалоцеле. МРТ этого же пациента.
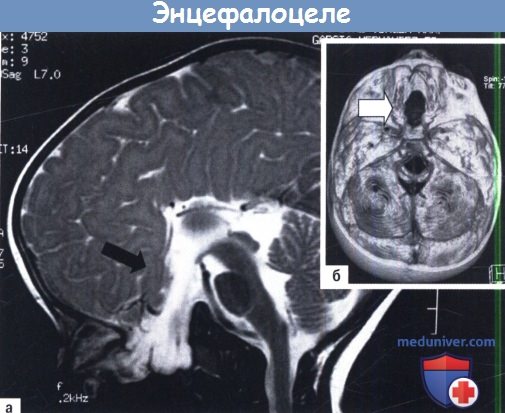
А, Б. Энцефалоцеле основания.
А Визуализация патологических изменений (стрелка) при МРТ и Б 3D-реконструкция черепа, показывающая его дефект (стрелка).
– Также рекомендуем “Краниальное менингоцеле – методы диагностики, лечения по Европейским рекомендациям”
Оглавление темы “Пороки развития черепа и головного мозга.”:
- Классификация пороков развития черепа – cranium bifidum
- Анэнцефалия – методы диагностики, лечения по Европейским рекомендациям
- Грыжа мозга (энцефалоцеле) – методы диагностики, лечения по Европейским рекомендациям
- Краниальное менингоцеле – методы диагностики, лечения по Европейским рекомендациям
- Цефалоцеле с атрезией – методы диагностики, лечения по Европейским рекомендациям
- Дефект кожи головы – методы диагностики, лечения по Европейским рекомендациям
- Перикраниальный синус – методы диагностики, лечения по Европейским рекомендациям
Источник
Краниосхизис и микроцефалия плода. Мозговая грыжа эмбриона
Среди наиболее часто встречающихся внешне заметных дефектов головного мозга наблюдается такое состояние, при котором передняя часть нервной трубки не закрывается с дорзальной стороны. В этом случае головной мозг и череп остаются открытыми, что известно под названием краниосхизиса. Обычно краниосхизис сопровождается недоразвитием головного мозга. В том случае, если наблюдается почти полное недоразвитие головного мозга, то такое состояние называют анэнцефалией (anencephalia).
К счастью, такие чрезвычайно уродливые плоды обычно быстро погибают, так как обнаженные головной мозг и его оболочки очень легко поражаются инфекцией.
Одним из наиболее заметных дефектов головного мозга является микроцефалия. Мозг у микроцефалов чрезвычайно мал и такие индивидуумы в буквальном смысле этого слова «имеют очень мало над ушами». Микроцефалы обычно слабоумны и, как правило, не живут долго после рождения.
Состояние, при котором желудочки головного мозга расширены вследствие ненормального количества цереброспинальной жидкости, известно как гидроцефалия. Череп зародыша с его еще не сросшимися швами очень пластичен и способен расширяться по мере увеличения размера головного мозга.
В тех редких случаях, когда гидроцефалия выражена слабо и не прогрессирует, расширение черепа может оказаться достаточным и головной мозг повреждается не очень сильно. Чаще кора мозга так сильно прижимается к черепу вследствие повышенного давления цереброспинальной жидкости, что она становится безнадежно поврежденной.
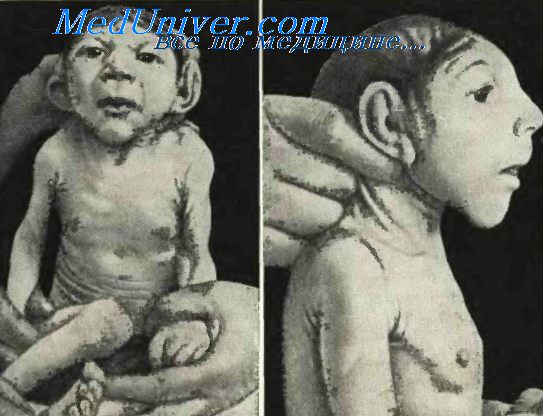
Мозговая грыжа (encephalocele)
Иногда независимо, а иногда вместе с гидроцефалией появляется местное выпячивание части головного мозга, выступающее через незакрытый шов черепа и покрытое сверху лишь кожей. Это состояние называется мозговой грыжей (encephalocele).
Причинные факторы, лежащие в основе как гидроцефалии, так и мозговой грыжи, еще не известны. Возможно, что во многих случаях блокирование сильвиева водопровода препятствует нормальному оттоку церебральной жидкости из желудочков полушарий и промежуточного мозга, вследствие чего вызывается их чрезмерное расширение. Однако отсутствие достоверных данных пока еще не позволяет окончательно судить о механизме образования мозговой грыжи.
Можно думать, что в этих случаях стенка мозга раннего эмбриона перерастает размеры черепа. Если избыточный рост возникает позднее и он менее интенсивен, то стенка мозга остается ненарушенной, вследствие продолжающегося роста выпячивается из черепа в виде грыжи.
На риcунке головной мозг эмбриона расщеплен в том месте, где наиболее часто наблюдается краниосхизис. Вероятно, что головной мозг с таким дефектом в процессе дальнейшего развития приобретает ряд других нарушений, достигающих высшей степени при анэнцефалии, которая так часто сопровождает краниосхизис.
– Также рекомендуем “Врожденное расщепление позвоночника. Причины расщепления позвоночника эмбриона”
Оглавление темы “Патология нервной системы эмбриона. Органы чувств эмбриона”:
1. Автономная нервная система эмбриона. Парасимпатическая нервная система плода
2. Слабоумие плода. Монголизм эмбриона
3. Краниосхизис и микроцефалия плода. Мозговая грыжа эмбриона
4. Врожденное расщепление позвоночника. Причины расщепления позвоночника эмбриона
5. Внутримозговые дермоиды. Пилонидальные кисты и органы чувств эмбриона
6. Свободные и инкапсулированные нервные окончания эмбриона. Нервно-мышечные окончания
7. Орган вкуса эмбриона. Формирование органа вкуса у плода
8. Орган обоняния эмбриона. Носовые камеры и раковины плода
9. Обонятельная область у эмбриона. Аномалии развития носа у плода
10. Орган зрения эмбриона. Формирование глаза у плода
Источник
Что такое энцефалоцеле?
Энцефалоцеле (мозговая грыжа) — это редкое врожденная аномалия, связанная с дефектом черепа, которая характеризуются неполным закрытием свода черепа, через который выступает часть мозга. В некоторых случаях спинномозговая жидкость или мембраны, которые покрывают мозг (мозговые оболочки) также могут выступать через зазор. Часть мозга, которая выступает снаружи черепа, обычно покрыта кожей или тонкой мембраной, поэтому дефект напоминает маленький мешочек. Выступающая ткань может располагаться на любой части головы, но чаще всего поражает заднюю часть черепа (затылочную область). Большинство энцефалоцеле — крупные и заметные, и диагностируются до рождения. Однако в крайне редких случаях некоторые энцефалоцеле могут быть небольшими и оставаться незамеченными. Точная причина энцефалоцеле неизвестна, но, скорее всего, расстройство возникает в результате сочетания нескольких факторов.
Энцефалоцеле относится к группе дефектов нервной трубки (ДНТ). Нервная трубка — узкий канал в развивающемся плоде, позволяющий развиваться головному и спинному мозгу. Нервная трубка складывается и закрывается в начале беременности (третья или четвертая неделя), чтобы завершить формирование головного и спинного мозга. Дефект нервной трубки возникает, когда нервная трубка закрывается не полностью, что может произойти в любом месте вдоль головы, шеи или позвоночника. Отсутствие надлежащего закрытия нервной трубки может привести к формированию мозговой грыжи, содержащей менинги и мозговую ткань.
Признаки и симптомы
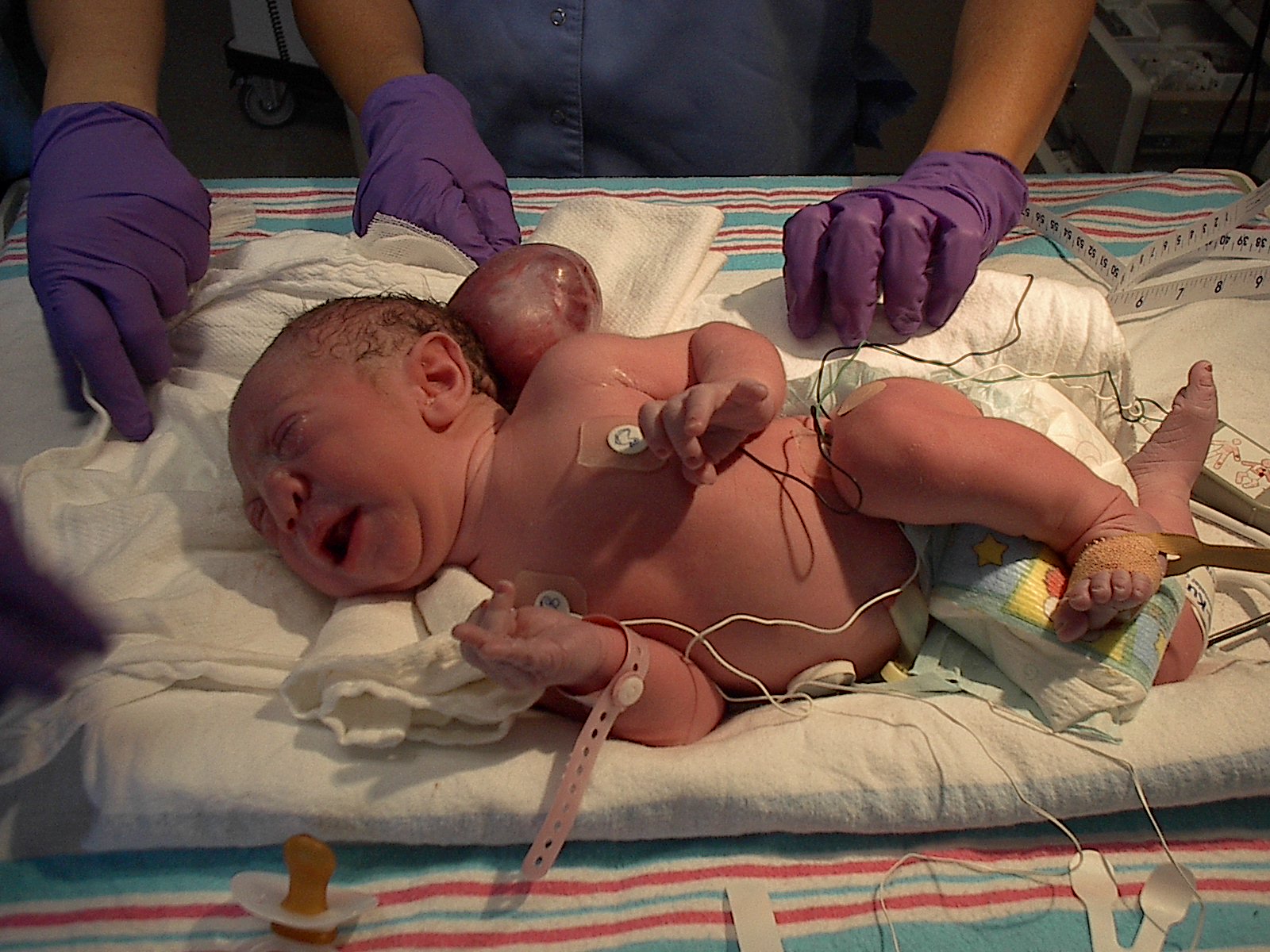
Симптомы энцефалоцеле могут варьироваться от одного человека к другому в зависимости от многих различных факторов, включая размер, местоположение, количество и вид мозговой ткани, выступающей из черепа. Энцефалоцеле — врожденный порок развития, т.е. присутствующий при рождении ребенка. Расположение энцефалоцеле очень важно, так как есть определенные клинические последствия для лечения и прогноза для переднего и заднего энцефалоцеле. Задние энцефалоцеле чаще связаны с неврологическими проблемами. Энцефалоцеле передней части черепа обычно не содержат мозговой ткани и, как правило, имеют лучший прогноз.
Большинство реестров и эпидемиологических исследований классифицируют энцефалоцеле, используя широкие категории, такие как лобная, теменная, затылочная и клиновидная.
Наиболее распространенной областью черепа для развития энцефалоцеле является верхняя часть от лба до нижней части спины черепа в области затылочной кости. Энцефалоцеле также может возникать вблизи пазух, лба и носа или около основания черепа.
Симптомы, которые могут развиться, включают:
- задержки в достижении основных этапов развития;
- умственную отсталость;
- неспособность к обучению;
- задержки роста;
- эпилепсию;
- ухудшение зрения;
- несогласованные произвольные движения (атаксия);
- гидроцефалию, состояние, при котором избыток спинномозговой жидкости в черепе вызывает давление на мозг.
Гидроцефалия может привести к различным симптомам. У некоторых больных развивается микроцефалия, состояние, которое указывает на то, что окружность головы меньше, чем можно было бы ожидать для возраста и пола ребенка. Также в некоторых случаях пострадавшие люди испытывают прогрессирующую слабость и потерю силы в руках и ногах из-за повышения мышечного тонуса и жесткости (спастическая параплегия). Однако важно отметить, что не у всех пострадавших лиц могут быть симптомы, описанные выше, и у некоторых детей может быть нормальный интеллект, в то время как другие испытывают умственную отсталость. Родители должны поговорить с врачом своего ребенка об их конкретном случае, связанных симптомах и общем прогнозе.
В некоторых случаях энцефалоцеле встречаются в связи с другими неврологическими состояниями, такими как синдром Денди-Уокера или мальформация Арнольда-Киари.
- Синдром Денди-Уокера — это порок развития головного мозга с частичным или полным отсутствием червя мозжечка и расширением четвертого желудочка.
- Мальформация Арнольда-Киари характеризуется нисходящим смещением миндалины мозжечка через отверстие в основании черепа (затылочное отверстие), что может привести к препятствованию циркуляции спинномозговой жидкости (СМЖ), ведущая иногда к гидроцефалии.
Причины
Точная причина энцефалоцеле неизвестна. Большинство случаев происходят спорадически. Большинство исследователей считают, что для развития энцефалоцеле требуется множество факторов, включая генетические факторы и факторы окружающей среды.
Энцефалоцеле чаще встречается у людей, у которых в анамнезе имеются дефекты нервной трубки, такие как расщепление позвоночника или анэнцефалия. В таких случаях люди могут иметь генетическую предрасположенность к развитию дефекта нервной трубки и могут развить энцефалоцеле. Человек, который генетически предрасположен к определенным нарушениям, может нести ген (или гены) заболевания, которое не обязательно может быть выражено, если оно не вызвано или «активировано» при определенных обстоятельствах, таких как воздействие определенных факторов окружающей среды.
Не было подтверждено каких-либо специфических факторов окружающей среды, способствующих развитию энцефалоцеле. Исследователи предполагают, что могут быть вовлечены определенные токсины или инфекции.
Энцефалоцеле может возникать как часть более 30 различных синдромов, включая синдром Меккеля, синдром Фрейзера, синдром Робертса и синдром Уокера-Варбурга. Синдром амниотических перетяжек (синдром Симонарта) также может быть связан с энцефалоцеле.
Затронутые группы населения
По оценкам ежегодно в мире рождается 1 на 5000 живорожденных с энцефалоцеле. Женщины чаще имеют энцефалоцеле в задней части (затылочной области) черепа, в то время как мужчины чаще имеют его в передней части черепа. В западных популяциях энцефалоцеле чаще встречаются в задней части черепа. У людей в Юго-Восточной Азии они чаще встречаются в передней части черепа.
Диагностика
Большинство энцефалоцеле диагностируется на обычном пренатальном ультразвуковом исследовании или наблюдается сразу же после рождения ребенка. В некоторых случаях небольшие энцефалоцеле могут первоначально остаться незамеченными. Эти энцефалоцеле обычно располагаются возле носа или лба ребенка.
— Клиническое тестирование и обследование.
Ультразвуковое исследование — это обычное обследование, в котором отраженные звуковые волны используются для создания изображения развивающегося плода. При ультразвуковом исследовании энцефалоцеле может появиться в виде кисты. Если энцефалоцеле диагностируется пренатально, могут быть рекомендованы дополнительные тесты для выявления наличия дополнительных аномалий. Такие тесты могут включать пренатальную магнитно-резонансную томографию (МРТ плода).
Стандартные методы лечения
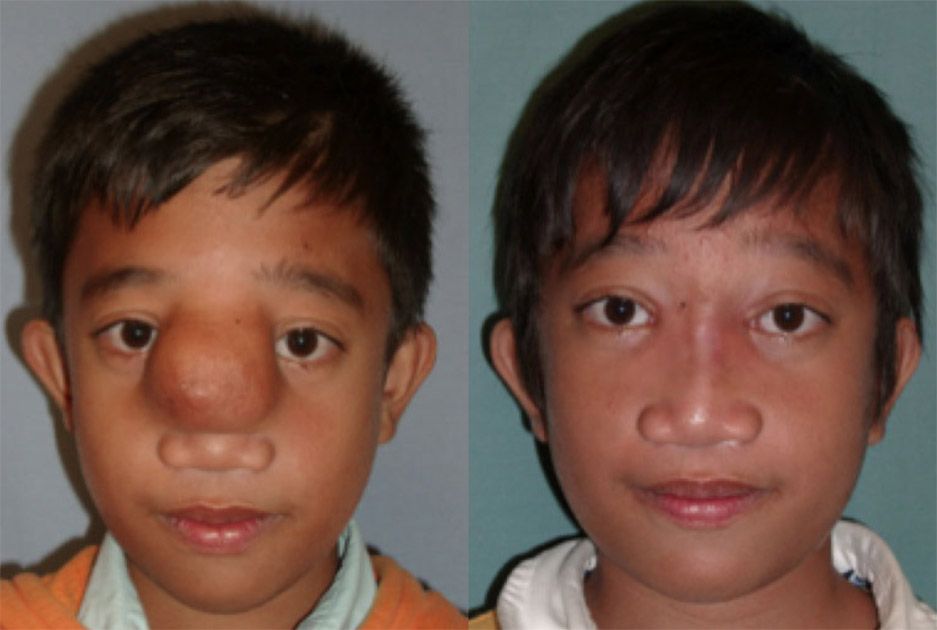
Детям с энцефалоцеле обычно необходимо хирургическое вмешательство. Операция обычно проводится где-то между рождением и 4 месяцами в зависимости от размера, местоположения и связанных с этим осложнений, а также от того, покрывает ли слой кожи энцефалоцеле. Если слой кожи присутствует и действует как защитное покрытие, операция может быть отложена на несколько месяцев. Если никакой слой кожи не защищает энцефалоцеле, операция может быть рекомендована вскоре после рождения.
Хирургическое вмешательство проводится для того, чтобы выступающее содержимое поместить обратно в череп. Сперва нейрохирург удаляет часть черепа (краниотомия), открывая доступ к мозгу. Затем нейрохирург прорезает твердую мозговую оболочку, жесткое внешнее покрытие мозга.
Затем нейрохирург переносит любую грыжу мозга, мозговые оболочки и жидкости обратно в череп и удаляет окружающий мешок. После этого твердая мозговая оболочка закрывается и череп восстанавливается либо путем замены части черепа, которая была первоначально удалена, либо с помощью искусственного материала. Хирургическая коррекция энцефалоцеле может быть достигнута, не вызывая дальнейших функциональных нарушений, даже в случае больших энцефалоцеле.
Дополнительное лечение основано на конкретных симптомах, присутствующих в каждом отдельном случае. Черепно-лицевые аномалии или дополнительные аномалии черепа лечат также хирургическим путем. Гидроцефалия у детей может быть вылечена путем хирургического имплантации шунта, который позволяет удалять избыток спинномозговой жидкости.
Услуги, которые могут быть полезны для пациента, могут включать специальное коррекционное обучение и другие медицинские, социальные и/или профессиональные услуги. Генетическое консультирование может быть полезным для пострадавших людей и их семей. Другое лечение симптоматическое и поддерживающее.
Исследования показали, что добавление фолиевой кислоты (форма витамина B) в рацион женщин, которые могут забеременеть, может снизить риск некоторых дефектов нервной трубки. Центры по контролю и профилактике заболеваний США (CDC) и другие агентства здравоохранения выступают за то, чтобы женщины детородного возраста ежедневно получали 400 мкг фолиевой кислоты.
Прогноз
Размер, местоположение и содержание энцефалоцеле определяют исход для ребенка. Передний энцефалоцеле имеет гораздо лучший прогноз, чем задний.
Смертность от затылочного энцефалоцеле составляет около 30%, если присутствует гидроцефалия, и 2%, если ее нет. Для всех типов энцефалоцеле с гидроцефалией уровень смертности составляет 60%. У большинства пациентов с теменной энцефалоцеле имеются пороки развития головного мозга, и умственная отсталость встречается у 40%. Массивные затылочные энцефалоцеле с микроцефалией имеют уровень смертности почти 100%.
Пациенты с энцефалоцеле, которые содержат одну лобную долю, чаще имеют нормальный интеллект без гидроцефалии. Задние энцефалоцеле имеют худший прогноз, если содержат большое количество содержимого задней ямки (область мозга в задней части головы), особенно ствол мозга. Могут возникнуть такие осложнения, как кровоизлияние или воздушная эмболия (инсульт).
Источник
