Грыжа и постоянная усталость
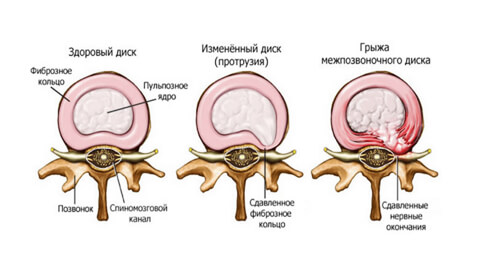
Межпозвоночная грыжа — распространенное заболевание опорно-двигательного аппарата, при котором фрагменты межпозвоночного диска выпячиваются или выпадают в позвоночный канал. Коварство заболевания в том, что на начальной стадии оно почти не беспокоит пациента, но без лечения и соблюдения осторожности патология быстро прогрессирует.
Патология нередко вызывает болезненные симптомы, на первый взгляд не связанные с позвоночником. Межпозвонковая грыжа может привести к параличу, вызвать нарушения мочеиспускания и дефекации, спровоцировать скачки артериального давления.
Как развивается заболевание
Молодой здоровый позвоночник подвижен и эластичен. Каждые позвоночный диск имеет оболочку — фиброзное кольцо. Внутри него заключено пульпозное ядро — студенистый хрящевидный наполнитель.
При травмах, чрезмерных нагрузках, заболеваниях, нарушении обмена веществ в фиброзном кольце появляются трещины или разрывы. Некоторое время пульпозное ядро удерживается продольной связкой, но потом выходит наружу — полностью или частично.

Есть четыре стадии развития болезни:
- Пролапс. При этой стадии небольшой фрагмент пульпозного ядра (до 3 мм) выходит за пределы диска, не нарушая его оболочку. Причина — первые дегенеративные изменения, нарушение кровоснабжения, обезвоживание, растрескивание оболочки.
Симптомы протрузии похожи на проявления остеохондроза: после физических нагрузок пациента беспокоит ноющая боль, он быстро утомляется. На этой стадии пациенты редко обращаются за врачебной помощью, списывая происходящее на усталость или возраст.
- Протрузия. От 4 до 16 мм пульпозного ядра выходит за пределы анатомических размеров фиброзного кольца. Это нарушает кровоснабжение диска, ядро давит на фиброзную оболочку и вызывает боль. Но если не зажаты кровеносные сосуды и нервы, она не слишком интенсивна.
На этой стадии оболочка диска еще не повреждена, но игнорировать симптомы уже опасно. Ведь если пациенту повезло меньше и выпятившееся ядро все же сдавило нерв, он будет страдать от нарушения чувствительности рук и ног, онемения и холода в пальцах. Если протрузия произошла в шейном отделе, может подниматься артериальное давление, начаться мигрень, головокружения, упасть зрение. Если в поясничном отделе — возникает люмбалгия и нарушения в работе органов малого таза.
- Экструзия. Ядро «выдавлено» со своего места на 6-15 мм, то есть почти полностью, но его форма сохранена. Человек ощущает резкую боль, ограничение подвижности, мышцы каменеют, возникает отек мягких тканей. «Прострел » происходит при каком-то внешнем воздействии: при поднятии тяжестей, резком движении, травме, простуде или стрессе.
На этом этапе хирургическое вмешательство не понадобится. Достаточно медикаментозно снять болевой синдром, отек и спазм мышц. Когда ослабеет спазм нервных окончаний, врач составит индивидуальную программу реабилитации. Это позволит избежать рецидивов.
- Секвестрация. Ядро выпадает, межпозвонковый диск защемляет нервные окончания, боль становится постоянной. Выпячивание ущемлено, питание тканей невозможно и оно отмирает, вызывая воспаление. В самом сложном случае грыжа выдавливается в спинномозговой канал и там провоцирует гнойные процессы.
Кроме сильной боли и скованности секвестированная грыжа может вызвать неврологические болезни, отказ работы внутренних органов, лишить способности двигаться самостоятельно. В этом случае промедление опасно, его последствия могут быть необратимы. Если безоперационная терапия неэффективна, врач предложит хирургическое вмешательство.
Какие бывают межпозвоночные грыжи
Болезнь имеет градацию по нескольким признакам.
По расположению:
- в поясничном отделе. Самый распространенный тип патологии, до 65 % грыж возникают именно в пояснице;
- в грудном отделе, до 31% случаев;
- в области шеи, 4%.
По времени возникновения:
- Первичные;
- Вторичные, возникают вследствии дегенерации диска.
По анатомическим особенностям:
- свободная. Продольная связка сохраняет вертикальное положение позвоночника, содержимое пульпозного ядра проходит через нее.
- блуждающая. Ядро вытекает, отрывается от диска и перемещается по спинномозговому каналу;
- Перемещающаяся. Возникает при травме или экстремальной нагрузке, сопровождающейся смещением диска. Когда нагрузка исчезает, ядро может вернуться на место или закрепиться в неправильной позиции.
По направлению выпадения ядра:
- Переднебоковая, находится в передней части позвонка. Внедряется в продольную связку и вызывает сильную боль.
- Заднебоковая, проникает сквозь заднюю стенку фиброзного кольца
По виду тканей, которые выступают за границы кольца:
- пульпозная, возникает когда ядро выдавливается через трещины фиброзного кольца;
- хрящевая, в этом случае выдавливается потерявший эластичность хрящ;
- костная, на нервные окончания давят костные разрастания и остеофиты. Чаще встречается у пожилых пациентов, страдающих спондилёзом.
Важно! у пациента одновременно могут возникнуть несколько разных видов межпозвонковых грыж. Необходимо внимательно исследовать каждый болезненный участок и дифференцировать лечение.
Причины возникновения и факторы риска
Определить этиологию болезни в каждом конкретном случае непросто, ведь пусковым механизмом может стать несколько причин или хронические заболевания. Самыми распространенными являются:
- травмы позвоночника;
- наследственная предрасположенность;
- доброкачественные или злокачественные новообразования;
- болезни позвоночника — лордоз, сколиоз, остеохондроз;
- инфекционные и вирусные заболевания;
- лишний вес;
- тяжелые физические нагрузки;
- беременность;
- малоподвижный образ жизни;
- возрастные изменения.
Симптомы грыжи позвоночника
Небольшие грыжи межпозвоночного диска не давят на нервные окончания и пациент не подозревает о заболевании. Первые проявления легко перепутать с признаками остеохондроза. Но чем сильнее разрушается фиброзное кольцо, тем интенсивнее становятся боль. Кроме того, первыми признаками грыжи являются:
- отечность и напряженность мышц;
- кифоз или сколиоз;
- ощущение жжения, покалывания;
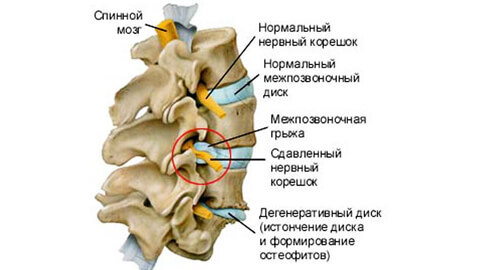
Боли при грыже могут быть тупыми ноющими и острыми, рвущими или стреляющими. Пациент ищет положение, в котором страдания ослабевают и принимает вынужденное положение, рефлекторно изгибая позвоночник. Нарушается походка, болезненны не только мышцы поясницы, ягодиц и голени, но даже кожа. В ответ на легкий укол или щипок она проявляет гиперестезию — резкую болезненность. Меняются рефлексы коленных или ахилловых сухожилий. Появляется слабость и легкая атрофия ног, дряблость мышц.
При грыже пациент ощущает боли постоянно. Они усиливаются при определенных движениях, ходьбе, кашле, чихании, иногда сопровождаются повышением температуры, онемением рук и ног.
Дополнительные симптомы зависят от локализации грыжи. Если патология развивается в шейном отделе— это головная боль и зажатость шеи, тошнота, шум в ушах повышение внутричерепного давления и даже эпилепсия.
При повреждении грудного отдела боль имитирует сердечный приступ, в пояснице — простреливает в бедро. Нередко поясничная грыжа вызывает частое и болезненное мочеиспускание, обострение геморроя, непривычную потливость или сухость ног.
Чем опасно заболевание
Если пациент не находит времени на полноценное лечение, он серьезно рискует собственным здоровьем. Самая серьезная опасность — полный паралич, он возникает вследствии выраженного пролапса, когда деформированный хрящ повреждает спинной мозг.
Грыжа поясничного отдела позвоночника приводит к нарушению иннервации органов брюшной полости и малого таза: дисфункции кишечника, мочевого пузыря, репродуктивных органов, снижению мышечной силы, ущемлению седалищного нерва. У мужчины развивается аденома простаты. Геморрой и варикозное расширение вен — тоже следствие нарушений в работе опорно-двигательного аппарата.
Грыжа грудного отдела вызывает коксартроз, нарушает правильное положение структур коленного сустава, постановку стоп. Искривляется положение берцовых костей.
Увеличивающаяся грыжа шейного отдела может спровоцировать ишемический инсульт, сопровождающийся парализацией, утратой речи, атаксией. В области шеи расположены важнейшие кровеносные сосуды, нарушение их проходимости повлечет проблемы мозгового кровообращения. Следствием будут парезы, боль в локтевых суставах, запястьях и плечах, нарушения в работе легких, сердца и щитовидной железы.
Диагностика
Врачебную помощь при заболевании оказывают невролог, терапевт и ортопед. Первые тревожные сигналы врач заметит при визуальном осмотре пациента — нарушение осанки и недостаточную чувствительность участков тела в зоне действия защемленного нерва. Прощупывая позвоночник специалист определит, насколько спазмированы и болезненны мышцы и местоположение патологии. Вас могут попросить согнуться и разогнуться, чтобы оценить ограничение подвижности. Врач проведет диагностику рефлексов в коленном и ахилловом сухожилии.
Размер и локализацию грыжи поможет определить МРТ, КТ и рентгенография в боковой и фронтальной проекциях.
Методы лечения
Первостепенная задача — облегчить состояние пациента, поэтому терапия начинается с приема обезболивающих средств и полного покоя. Для устранения болевых неврологических проявлений врач выпишет противовоспалительные нестероидные препараты, миорелаксанты, лечебные мази — раздражающего действия и для снятия отечности.
Надежный способ обезболивания пораженного участка — рентген-контролируемая блокада. Под местным обезболиванием врач введёт лекарство в место пережима нервных окончаний.
Когда появится устойчивая положительная динамика, врач скорректирует прием лекарств. Главное на этом этапе — следовать комплексу лечебно-профилактических мероприятий. За динамикой лечения будет наблюдать невропатолог, пациент должен проходить осмотр не реже, чем раз в месяц.
Для восстановления хрящевой ткани применяются хондропротекторы. Минимальный курс лечения — 3 месяца. Хорошо зарекомендовали себя препараты для улучшения кровообращения. Важно провести курсовой прием витаминов группы В, D, A, E. Это улучшит питание тканей и запустит процессы восстановления.
При лечении грыжи к хирургическому вмешательству прибегают только в крайних случаях: при большом размере грыжи и ее секвестрации, если нарушены важнейшие жизненные процессы или консервативная терапия оказалась неэффективной.
Безоперационные методы лечения
После полного обследования врач может рекомендовать лечение грыжи позвоночника средствами мануальной или физиотерапии. Однако эти методы оправданы только в отношении небольших грыж безопасной локализации.
Самые популярные методы безоперационного лечения:
- гирудотерапия. Фермент слюны пиявок способствует рассасыванию грыжи и улучшает кровообращение;
- криотерапия. При действии жидкого азота в пораженном участке активнее циркулирует кровь, благодаря чему улучшается питание тканей;
- остеопатия. Специалист активирует обменные процессы в тканях организма, снимая блоки, зажимы и застойные процессы при помощи массажа и точечного воздействия;
- иглоукалывание. Воздействие на организм пациента при помощи безболезненных направленных проколов специальными иглами.
Лучшими средствами физиотерапии грыжи позвоночника являются:
- массаж;
- лечебная физкультура;
- УВЧ;
- электрофорез и фонофорез;
- рефлексотерапия.
Каждый метод имеет свои особенности и противопоказания, оптимальный комплекс порекомендует лечащий врач.
Мануальная терапия не исцеляет заболевание, она лишь на некоторое время облегчает самочувствие пациента. Главное, что должен сделать пациент — исключить факторы риска и заботится о состоянии позвоночника.
Физические нагрузки
Отказываться от посильных физических упражнений нельзя. Разумные нагрузки мягко разгоняют застойные процессы, мышечный корсет обеспечивают стабильность грыжи. Движение восстанавливает правильный двигательный стереотип и симметрию движения.
Однако есть упражнения, которые категорически запрещены при грыже позвоночника:
- движения, связанные с осевой нагрузкой на позвоночник — поднятие гантелей, штанги, перенос тяжестей, жим ногами и скручивания;
- физическая активность, сопровождающаяся длительным пребыванием в вертикальном положении — бег, футбол, катание на лыжах.
- упражнения на прямых ногах и связанные с сокращением мышц спины;
- глубокие приседания.
Под запретом игра в гольф, бодибилдинг и конный спорт.
Занимайтесь плаванием, аквааэробикой, йогой и пилатесом, выполняйте разработанный тренером комплекс ЛФК. Полезна скандинавская ходьба, ведь в этом случае нагрузка распределяется и на спортинвентарь.
Профилактика
Чтобы не допустить опасного заболевания, необходимо:
- Улучшить подвижность позвоночника;
- Нормализовать питание диска;
- Сформировать мышечный корсет.
Это комплексный подход, он требует настойчивости и изменения образа жизни.
Чтобы свести опасность к минимуму:
- нормализуйте вес. Избыточная масса тела — это тяжелое испытание для позвоночника и всего опорно-двигательного аппарата. Но сбрасывайте килограммы постепенно, одновременно укрепляя мышечный корсет;
- следите за осанкой. Так нагрузка будет равномерно распределятся на каждый отдел позвоночника, это исключит застойные процессы, отеки и спазмы;
- откажитесь от курения. Циркулирующий в крови никотин затрудняет питание межпозвоночного диска, хрящевые ткани сохнут и растрескиваются;
- проходите сеансы массажа. Это улучшит кровообращение в малоподвижных зонах позвоночника, поддержит в тонусе мышцы и межпозвоночные диски;
- питайтесь сбалансированно. Продукты должны полностью восполнять потребность в витаминах, микроэлементах, жирах. Тяжелую балластную пищу следует исключить. Для здоровья позвоночника полезен животный белок, овощи и фрукты без термической обработки.
- не перегружайте спину, выполняйте разминку перед комплексом упражнений;
- прыгая, не приземляйтесь на пятки;
- отработайте технику бега, исключив сотрясения и жесткую постановку стопы;
- не сидите в одном положении более 30 минут;
- не сутультесь, следите за постановкой головы;
- не спите на мягком матрасе.
Источник
Остеохондроз вызывает сонливость, мышечную слабость, апатию и синдром хронической усталости. В настоящее время это уже научно подтвержденный факт, с которым сложно спорить. Многие пациенты знают, что слабость и сонливость при остеохондрозе появляются не только при обострении, когда нарушается ночной сон и любое движение причиняет массу страданий, что неизбежно приводит к нервному перенапряжению и нестабильному эмоциональному состоянию. В большинстве случаев эти неприятные симптомы присутствуют и в так называемый период ремиссии, когда признаки воспаления паравертебральных тканей отсутствуют, но сонливость, мышечная слабость, чувство постоянной усталости сохраняются.
Остеохондроз и усталость связаны между собой с помощью церебральных кровеносных сосудов. В области шейного отдела позвоночника располагаются задние позвоночные артерии. Они выходят из грудной клетки между 7 и 6 шейными позвонками. Далее они направляются к овальному отверстию в затылочной кости черепной коробки вдоль тел позвонков
При остеохондрозе происходит дегенеративное дистрофическое разрушение межпозвоночных дисков. Одна из функций хрящевых дисков – фиксация тел позвонков. При снижении их высоты длина связок остается прежней и шейные позвонки утрачивают стабильность своего положения. Они начинают сдвигаться. Задние позвоночные артерии, так как проходят вдоль позвонков, тоже меняют свой ход, вытягиваются, изгибаются и утрачивают свою проходимость. В результате этого развивается синдром задней позвоночной артерии.
При нем остеохондроз осложняется апатией, которая очень быстро может перерасти в депрессию. Такие пациенты подвержены частым паническим атакам, они находятся в группе риска по суицидам. Поэтому шейный остеохондроз далеко не такое простое заболевание, как может показаться на первый взгляд. Помимо апатии, слабости, сонливости и постоянной усталости, он может резко снижать умственную и физическую работоспособность, вызывать бессонницу, нарушение работы структур головного мозга.
Лечить шейный остеохондроз нужно своевременно. Если у вас появилась хроническая усталость, слабость и сонливость на фоне вялотекущего остеохондроза, то, вероятнее всего, ваш головной мозг не получает достаточного количества крови и кислорода. Это негативно сказывается на его состоянии и работе. Поэтому нужно как можно быстрее начинать проводить эффективное лечение у невролога или вертебролога.
В Москве можно записаться на бесплатный прием к неврологу или вертебрологу в нашей клинике мануальной терапии. Доктор проведет полноценный осмотр, поставит точный диагноз и назначит индивидуальный курс лечения.
Почему возникает сонливость при шейном остеохондрозе
Сонливость при шейном остеохондрозе не всегда связана с синдромом задней позвоночной артерии. Существует ряд других факторов негативного влияния. Для начала стоит понять, что такое остеохондроз и как это заболевание сказывается на состоянии всего организма человека. Позвоночный столб – это опорный механизм, который также выполняет роль вместилища для спинного мозга – основы вегетативной нервной системы. Внутри каждого позвонка располагается овальное отверстие. Все вместе позвонки формируют спинномозговой канал. В боковых проекциях тел позвонков располагаются фораминальные отверстия. Через них от спинного мозга отходят корешковые нервы. Они отвечают за иннервацию всего человеческого тела.
Остеохондроз – это дегенеративное дистрофическое заболевание межпозвоночных дисков, которые разделяют между собой тела позвонков, начиная со второго шейного и заканчивая пятым поясничным. Между позвонками крестцового отдела позвоночника и между первым и вторым шейными позвонками хрящевых дисков нет.
При разрушении ткани межпозвоночного диска он утрачивает свою физиологическую высоту. При этом существенно сокращается протяжённость спинномозгового канала. Всего на долю межпозвоночных дисков в их нормальном состоянии приходится примерно 30 % от всей длины позвоночного столба.
Если длина спинномозгового канала сокращается, то количество вещества спинного мозга нет. В результате этого возрастает давление ликвора. Повышается внутричерепное давление. Оно негативное сказывается на кровеносных сосудах внутри черепной коробки. Таким образом, сонливость при остеохондрозе шейного отдела может быть связана с повышением внутричерепного давления.
А также сонливость при остеохондрозе шейного отдела позвоночника может возникать по следующим причинам:
- нарушение работы мышц шеи и воротниковой зоны провоцирует спазм кровеносных сосудов и развивается кислородное голодание церебральных структур;
- пациент находится в постоянном стрессовом состоянии, что негативно сказывается на гормональном фоне, выработке гормонов стресса, таких как адреналин, кортизол, норадреналин и т.д. (при распаде они провоцируют резкую сонливость);
- нарушается ночной сон по причине постоянно присутствующих болей, это негативно сказывается на состоянии организма в дневные часы;
- болевой синдром вызывает раздражительность, плаксивость, усталость.
Сонливость и слабость при шейном остеохондрозе – это сигналы, которые посылает организм. Они говорят о том, что требуется экстренная медицинская помощь. В противном случае начнутся еще большие проблемы со здоровьем. Ведь длительное кислородное голодание структур головного мозга приводит к ишемии и постепенному отмиранию серого вещества. Это может привести к нарушению умственной работоспособности, нарушить процесс запоминания информации и способности к концентрации внимания при выполнении различных задач. При длительной ишемии и кислородном голодании структур головного мозга у человека может начать развиваться энцефалопатия, переходящая в деменцию (слабоумие).
Не игнорируйте эти симптомы, обращайтесь за своевременной медицинской помощью к вертебрологу или неврологу. Своевременное начало лечения гарантирует полное восстановление всех функций головного мозга.
Остеохондроз и хроническая усталость
Шейный, грудной и поясничный остеохондроз и хроническая усталость – это взаимосвязанные вещи. Что такое синдром хронической усталости с научной точки зрения? Это состояние организма, в котором ему требуется полноценный отдых для восстановления работоспособности. Обеспечить подобный отдых при остеохондрозе любого отдела позвоночника не получится. Это связано с тем, что позвоночный столб отвечает за сохранность важнейшей части вегетативной нервной системы – спинного мозга. Разрушение межпозвоночных дисков – это стресс для организма. Он бросает все силы для компенсации причиненного вреда.
Вырабатывается огромное количество гормонов стресса и факторов воспалительной реакции. На это уходят колоссальные запасы энергии и питательных веществ. Организм оказывается в состоянии, когда ему начинает катастрофически не хватать ресурсов для обеспечения безопасности вегетативной нервной системы.
Даже во время ночного сна мышечный каркас спины при поврежденном межпозвоночном диске не расслабляется. Продолжается работа гормонов стресса и факторов воспаления. Любое движение во сне приводит к резкой вспышке боли, в ответ на которую выделяется еще больше количество данных веществ. Утром после пробуждения человек чувствует себя полностью разбитым и уставшим.
Второй фактор, вызывающий чувство хронической усталости при остеохондрозе начинает действовать при протрузии диска (снижении его высоты). В это время начинается компрессия корешковых нервов. Они подвергаются давлению. Это приводит к нарушению иннервации жизненно важных органов и систем. Может возникать ночное апноэ (задержка дыхания), нарушение сердечного ритма, снижение уровня содержания кислорода в циркулирующей крови. Все эти факторы сказываются негативно на работоспособности, человек испытывает чувство хронической усталости.
Шейный остеохондроз и апатия
Шейный остеохондроз вызывает апатию по ряду причин:
- нарушается кровообращение в церебральной кровеносной системе;
- пациент находится в состоянии хронического стресса;
- болевой синдром истощает нервную систему, приводит к нестабильности нервно-психического состояния;
- факторы воспалительной реакции снижают уровень иммунной защиты организма;
- нарушается ночной сон;
- постоянное напряжение мышц шеи и воротниковой зоны сдавливает нервные окончания.
Апатия при остеохондрозе может быть связана с негативными переживаниями за свое здоровье, постоянно присутствующим страхом, отчаянием от невозможности совершать определённые действия ввиду присутствия болевого синдрома. Очень важно начинать как можно раньше лечение остеохондроза для того, чтобы пациент имел возможность справиться со всеми сопутствующими симптомами.
Может ли быть слабость при шейном остеохондрозе
Многие пациенты задаются вопросом о том, может ли быть слабость при шейном остеохондрозе и с чем связано появление подобного симптома. Во-первых, слабость при шейном остеохондрозе действительно часто присутствует и она связана не только с нарушением мозгового кровообращения.
В большинстве случаев слабость при остеохондрозе шейного отдела, не осложнённого протрузиями и межпозвоночными грыжами, связана с тем, что происходит воспалительное поражение паравертебральных тканей. Воспаление захватывает обширные участки. При этом начинает работать иммунная система, которая стремится восстановить целостность поврежденных тканей. Именно иммунитет и вызывает сильную слабость при шейном остеохондрозе
Помимо этого, слабость при остеохондрозе шейного отдела позвоночника является признаком компрессии вещества головного мозга за счет увеличения давления ликвора в спинномозговом канале. Также может наблюдаться спазмирование мышц шеи и воротниковой зоны, за счет чего нарушается кровоснабжение головного мозга.
Мышечная слабость в руках при остеохондрозе всегда связана с поражением корешковых нервов и их ответвлений. Это состояние можно успешно лечить только при комплексном подходе. Не существует средств, которые помогли бы избавиться от ощущения слабости и при этом было бы не обязательно лечить остеохондроз.
Лечение сонливости при шейном остеохондрозе
Начинать лечение сонливости при шейном остеохондрозе нужно с проведения дифференциальной диагностики. Для начала следует обратиться на прием к неврологу или вертебрологу. Эти доктора при первичном осмотре и сборе анамнеза смогут поставить точный диагноз и определить состояние всех тканей позвоночного столба. Затем, в зависимости от поставленного предварительного диагноза будут назначены дополнительные обследования. Это могут быть рентгенографические снимки в разных проекциях, МРТ или КТ обследование. При подозрении на нарушение кровотока по задним позвоночным артериям назначается дуплексное сканирование этих кровеносных сосудов.
Усталость при шейном остеохондрозе быстро купируется при правильно разработанном индивидуальном курсе терапии. В нашей клинике мануальной терапии лечение может начинаться с процедуры тракционного вытяжения позвоночного столба. В ходе него восстанавливаются нормальные межпозвоночные промежутки. Человек испытывает облегчение болевого синдрома.
Затем разрабатывается индивидуальный курс лечения, он может включать в себя:
- остеопатию для улучшения микроциркуляции крови и лимфатической жидкости, улучшения процесса проведения нервного импульса;
- массаж – для улучшения эластичности и проницаемости мягких тканей;
- кинезиотерапию и лечебную гимнастику для восстановления тонуса мышц, купирования синдрома избыточного напряжения;
- рефлексотерапию для запуска процесса регенерации поврежденных участков межпозвоночных дисков;
- физиотерапию для ускорения процесса выздоровления.
Эти и многие другие процедуры можно пройти в нашей клинике мануальной терапии. В ходе первичного бесплатного приема доктор расскажет обо всех перспективах и возможностях проведения подобного лечения. Также пациенту будут даны индивидуальные рекомендации по изменению образа жизни, правильной организации спального и рабочего места, рационализации питания и т.д.
Консультация врача бесплатно. Не занимайтесь самолечением, позвоните и мы поможем +7 (495) 505-30-40
Источник
