Грыжа брюшной стенки статус локалис
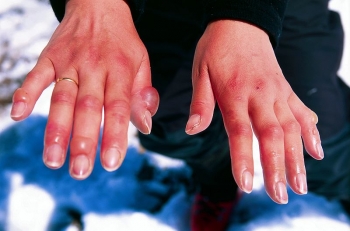
Бурсит
Это воспаление околосуставной слизистой сумки. Острое начало, гиперемия кожи, резкая боль, отёк, ограничение активных и пассивных движений, повышение температуры тела. Гнойный бурсит может осложниться флегмоной или абсцессом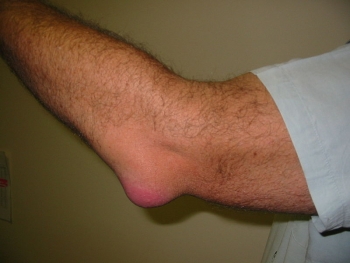
Гидраденит
Это гнойное воспаление апокриновых желёз. Чаще — в подмышечных впадинах, реже — в промежности и области пупка. Боль и плотный узел в подмышечной области, затем — гиперемия кожи и флюктуация. Узел — под кожей. Может быть воспаление нескольких потовых желёз
Грыжи
Могут быть бедренные, белой линии живота, паховые, пупочные, послеоперационные. Ущемлённая грыжа: резкая боль в области грыжи, грыжевое выпячивание плотное, болезненное, невправимое, тошнота, рвота (является поводом для госпитализации в хирургическое отделение).
Дигноз: Пахово-мошоночная грыжа
Сегодня появилась боль в паховой области справа. Объективно: живот мягкий, в паховой области имеется грыжевое выпячивание, симптом «кашлевого толчка» «-»
Рожа
Интоксикация — первые 12-24 часов, поражение кожи с развитием чётко отграниченного воспалительного очага.
Формы:
1. Эритематозная. Через 6-12 часов от начала заболевания появляется чувство жжения, боль распирающего характера, затем эритема и отёк в области воспалительного очага. Эритема имеет ярко-красный цвет, края её неровные в виде языков пламени, по периферии — валик, чётко отграниченный от здоровой кожи, происходит увеличение регионарных лимфоузлов
2. Буллёзная. В области воспалительного очага образуются пузыри различных размеров, наполненные серозной жидкостью
3. Эритематозно-геморрагическая
4. Буллёзно-геморрагическая
Отморожение
Степени:
1 степень. Кожа отёчная, гиперемирована, зуд, жжение, парестезии
2 степень. На цианотичной, отёчной коже — пузыри с серозным экссудатом, интенсивные боли в местах отморожения
3 степень. Некроз всей кожи и подкожной клетчатки. Содержимое пузырей геморрагическое
4 степень. Омертвевают все слои кожи, мягкие ткани (до кости). Пузыри с тёмным содержимым и неприятным запахом
Выпадение прямой кишки
Степени:
1 степень. Прямая кишка выпадает только во время дефекации и самостоятельно вправляется
2 степень. Выпадение — во время акта дефекации, для вправления требуется ручное пособие
3 степень. Прямая кишка выпадает при любом увеличении внутрибрюшного давления
4 степень. Выпадение прямой кишки при сохранённом тонусе сфинктера заднего прохода может сопровождаться ущемлением выпавшего участка кишки с нарушением кровообращения в нём
Разрыв почки
Происходит в результате прямой травмы, при переломах нижних рёбер. Боль, гематурия.
Острый тромбоз геморроидальных узлов
Острое начало. Сильная боль, усиливающаяся при ходьбе, дефекации, в сидячем положении, повышение температуры тела. Дизурия. Выпавшие наружу и ущемлённые в анальном канале геморроидальные узлы резко увеличены в объёме, напряжены, резко гиперемированы. Пальпация геморроидальных узлов резко болезненна.
Тромбоэмболия артерий нижних конечностей
Острое начало. Острая боль в ноге в месте закупорки артерии тромбом, часто сопровождающаяся шоком. Затем нога холодеет и немеет, становится цианотичной. Пульсация артерии ниже уровня ТЭ исчезает. Нарушается чувствительность кожи. Рефлексы не вызываются. Парестезии.
Первая медицинская помощь: промедол — подкожно, спазмолитики.
Тромбоз глубоких вен нижних конечностей
Чаще у боьных, находящихся на постельном режиме. Выраженность клинической картины зависит от локализации и протяжённости тромба, степени окклюзии сосуда, воспаления сосудистой стенки и др. Тяжесть и распирание в голени или во всей ноге. Боль во время ходьбы. Мб цианоз ноги. Пастозность. Может быть болезненность при пальпации в области икроножных мышц и в подколенной ямке при надавливании. При тыльном сгибании стопы боль по задней поверхности голени, отдающая в подколенную ямку. При сдавлении голени манжеткой or тонометра на поражённой голени при давлении 80-100 мм рт ст возникает резкая боль, в то время, как на здоровой голени давление 150-170 мм рт ст не вызывает неприятных ощущений.
Диагноз: Острый тромбофлебит большой п/к вены левой голени.
В анамнезе: варикозное расширение вен. Жалобы на боли в области в/3 задней поверхности левой голени по ходу варикозно расширенной вены, усиливающиеся при физической нагрузке.
Объективно: на задней поверхности левой голени по ходу большой п/к вены — припухлость, кожа над которой гиперемирована; размер участка воспаления примерно 3×8 см, здесь же пальпируется плотный, болезненный инфильтрат. Незначительная отёчность голени.
Диагноз: Варикозное расширение вен н/конечностей с участками изъязвления в области левого голеностопного сустава. Последствия умеренного венозного кровотечения
В области наружной поверхности левого голеностопного сустава варикозно расширенная вена с изъязвлением диаметром примерно 1,5 см, кровотечения нет.
Эмболия плечевой артерии
В анамнезе — заболевания сердца. Внезапная резкая боль во всей руке. Затем — онемение в пальцах, которое распространяется в проксимальном направлении. Пульсация отсутствует ниже закупорки. Рука становится бледной, холодной, мраморной. Исчезает поверхностная и глубокая чувствительность. Развивается вялый паралич.
Первая медицинская помощь: эуфиллин, папаверин, госпитализация в сосудистую хирургию
Острая окклюзия мезентермальных сосудов
Причины: эмболия, тромбоз, расслаивающая аневризма брюшной аорты, травма.
Клиника:
I стадия: боль в животе, понос, шок. Характерно расхождение между тяжёлым общим состоянием б.-ного и относительно небольшими изменениями, выявляемыми при осмотре живота: вздутие его и умеренная болезненность без с.-мов раздражения брюшины. Аускультативно ослабление перистальтики кишечника.
II стадия: через 7-12 ч. боль усиливается, но перитонеальных с.-мов нет.;
III стадия: больше 12 ч. — симптоматика разлитого перитонита.
Фурункул, карбункул
Фурункул — плотный, болезненный узелок ярко красного цвета, на верхушке -гнойник.
Карбункул.
Инфильтрат. Кожа багрово-красная, в центре инфильтрата синюшная, вокруг инфильтрата отёк, болезненность, повышение температуры тела
Гангрена стопы
На тыльной поверхности стопы мацерированная поверхность с гнойным отделяемым, зловонная, размером примерно 10×15 см; прилегающие ткани отёчные, синюшные; отёк распространяется до средней трети голени. Пальпация безболезненна.
Газовая гангрена
Распирающие боли в ране. Появляется быстро нарастающий отёк конечности. В отличие от банального нагноения, нет покраснения вокруг раны; наоборот, кожа бледная, синюшная. Дно раны сухое. Окраска видимых в ране мышц напоминает варёное мясо. При пальпации крепитация в подкожной клетчатке (она хорошо определяется и при выслушивании фонендоскопом). При надавливании на края раны из тканей выделяются пузырьки газа с неприятным запахом. Интоксикация, повышение температуры тела. Может быть рвота.
Первая медицинская помощь: обезболивание, госпитализация
Диагноз: Гангрена левой нижней конечности
До средней трети бедра левой н/конечности — гангренозные изменения с распадом тканей, кровотечением, гнойным отделяемым и зловонным запахом.
Диагноз: Гангрена обеих стоп и нижней трети обеих голеней
В области обеих стоп и обоих голеностопных суставов — выраженная отёчность, гиперемия тканей; кожные покровы мокнущие с множественными изъязвлениями. Резкий гнилостный запах от конечностей. Демаркационная линия размытая.
Острый парапроктит
Гнойное воспаление околопрямокишечной клетчатки. Резкая боль в области заднего прохода или прямой кишки, повышение температуры тела. Плохое общее самочувствие. Задержка стула при отсутствии задержки газов. Местио гиперемия и припухлость кожных покровов.
Со слов больной, 25.10.04 г. получила травму правой ягодицы, обращалась в т/п и к хирургу поликлиники, где консервативно проводилось лечение. Сегодня около 10:00 утра произведено вскрытие гематомы правой ягодичной области. Жалобы на кровотечение из раны в области правой ягодицы.
Объективно: в области правой ягодицы — резаная рана с дренажом размером 4*0,5 см с ровными краями, умеренно кровоточащая, обширная гематома размером -15*15 см.
Диагноз: Абсцесс легкого, осложненный легочным кровотечением Болен 10 дней. Вначале беспокоил сильным озноб. повышение температуры тела до 39 градусов, сухой кашель, боли в груди слева, а через 1 неделю при кашле начала выделяться гнойная мокрота в большом количестве с очень неприятным запахом. Вечером отметил, что при кашле стала выделяться алая пенистая кровь в большом количестве.
Объективно: кожные покровы бледные; аускультативно в лёгких — влажные хрипы различного калибра на фоне бронхиального дыхания.
DS: Цирроз печени, осложнённый кровотечением из варикозно расширенных вен пищевода.
Жалобы на слабость, повышенную утомляемость, тяжесть в правом подреберье, кожный зуд и желтушность кожных покровов; похудел за год на < 5 кг. В последние дни заметил увеличение живота и увеличение количества суточной мочи. Сегодня 3 раза была рвота «кофейной гущей». 4 года назад перенёс вирусный гепатит.
Объективно: кожные покровы иктеричные, малиновый «печёночный» язык, ладони гиперемированы, живот увеличен в объёме, на передней поверхности живота видна сеть расширенных п/к сосудов — «голова медузы». Печень увеличена в объёме на 5 см, при пальпации болезненна. АД=90/60, Ps= 100 уд/мин.
Диагноз: Постинъекционный абсцесс правой ягодичной области
В анамнезе: инъекция магнезии 5 дней назад в правую ягодицу. Жалобы на боли в правой ягодичной области, повышение температуры тела до 38,5°.
Объективно: в верхне-наружном квадранте правой ягодичной области — припухлость и гиперемия размером примерно 8×8 см. Пальпаторно определяется резко болезненное к уплотнение, в центре его — флюктуация.
DS: Инфицированная рана н/3 внутренней поверхностич правой голени. Лимфаденит.
Жалобы на повышение температуры тела до 38°, озноб, головную боль, сильную боль в области D раны правой голени и в паху, усиливающиеся при ходьбе.
Объективно: в нижней трети внутренней поверхности правой голени — рана 3,5*4 см, окружающие ткани отёчные, гиперемия без чётких границ, скудное гнойное отделяемое. В паховой области справа — несколько округлых, подвижных, плотных, не спаянных с кожей образований размером с фасоль
Диагноз: Острый лактационный мастит справа в стадии абсцедирования
Кормящая мать жалуется на боли в правой молочной железе, озноб, головную боль, повышение температуры тела до 39°. Боли в молочной железе появились 3 недели назад, железа увеличена в объёме, кормление грудью стало болезненным. Лечилась водочными компрессами, самостоятельно пыталась сцеживать молоко.
Объективно: в больной железе пальпируется плотное образование размером 6*8 см кожа над ним синюшно-багрового цвета. Образование резко болезненно, в центре его размягчение диаметром около 2 см. Периферические Лимфоузлы не пальпируются
Источник
Своевременное лечение грыж передней брюшной стенки, включая паховые, бедренные, пупочные, белой линии живота, позволяет избежать развития таких серьезных осложнений как острая кишечная непроходимость, повысить качество жизни пациентов.
Грыжи передней брюшной стенки, особенно грыжи белой линии живота, у онкологических больных встречаются как последствия ранее выполненных операций на органах брюшной полости, в результате длительно существующего асцита, а также при слабости соединительной ткани, как и у любых других пациентов, не страдающих раком.
В Европейской клинике работают высококвалифицированные хирурги c большим опытом реконструктивной и эстетической медицины. Использование в нашей клинике современных методик и материалов для пластики грыжи, своевременность проведенного хирургического вмешательства позволяет минимизировать количество осложнений, свести к минимуму рецидивы и обеспечить для пациента комфортный послеоперационный период. При помощи современного эндовидеохирургического оборудования хирургическое лечение проводится в соответствии с принципами эстетической и косметической хирургии. Новые методики позволяют проводить сочетанные (симультанные) операции для индивидуального пациента.
Грыжа передней брюшной стенки как заболевание
Собственно грыжа – выпячивание внутренних органов или их части без нарушения целости кожи и выстилающей полость оболочки. Отверстие, через которое это происходит называется грыжевыми воротами. Анатомическое строение передней брюшной стенки таково, что существует несколько «слабых» мест, особенностями своего строения предраспололоженных быть грыжевыми воротами. Чаще всего грыжевыми воротами становится паховое кольцо (66% грыж) и соседняя область, называемая медиальной паховой ямкой. Содержимым грыжевого выпячивания в этом случае могут стать тонкая кишка, сальник, изредка слепая кишка, червеобразный отросток, мочевой пузырь, сигмовидная кишка, внутренние женские половые органы. Грыжевой мешок со временем опускается у мужчин – в мошонку, а у женщин – в большую половую губу. Паховые грыжи по расположению грыжевого канала делят на прямые и косые.
Реже встречаются бедренные, пупочные грыжи, грыжи белой линии живота.
Кроме того, выделяют следующие типы грыж – врожденные и приобретенные, травматические, послеоперационные; полные и неполные, вправимые и невправимые, осложненные и неосложненные.
Как развиваются грыжи
Как правило, пациенты, у которых развиваются грыжи, имеют определенные особенности телосложения и строения соединительной ткани и без того теряющей свою упругость с возрастом. Общее название этих изменений – «синдром слабости соединительной ткани». Современные исследования подтвердили у таких больных нарушения метаболизма коллагена – основного каркасного белка соединительной ткани.
Факторами, способствующими клиническому проявлению грыжи, являются уменьшение (гипотрофия) мышц передней брюшной стенки, повышение внутрибрюшного давления при асците, ожирении, беременности, дискинезии кишечника. Возникновению пупочной грыжи у женщин способствуют многократные беременности и тяжелые роды. Отверстия и щели между мышцами брюшной стенки могут увеличиваться при резком похудании.
Послеоперационные грыжи возникают на месте дефекта ткани, истончения послеоперационного рубца чаще после различных осложнений в области послеоперационного шва (нагноение, инфильтрация и т.п.). У пациентов с онкологическими заболеваниями послеоперационные грыжи могут развиваться на поздних стадиях по факту резкого снижения массы тела, в том числе при развитии раковой кахексии.
Почему необходима операция пластики грыжи
Помимо косметического дефекта и дискомфорта, доставляемого грыжей, существует веская причина не откладывать операцию «в долгий ящик». Эта причина – опасность ущемления, т.е. внезапного сдавления содержимого грыжи в грыжевых воротах. Обычно это происходит после поднятия тяжести, сильного натуживания, во время сильного кашля, т.е. при повышении внутрибрюшного давления. Чаще всего ущемляется подвижная тонкая кишка, в ущемленной части кишки нарушается кровообращение, которое через непродолжительное время приводит к некрозу кишки и даже прободению (перфорации) ее стенки с развитием воспаления брюшины (перитонита) – жизнеугрожающего состояния.
Клинически ущемление грыжи сопровождается существенным увеличением грыжевого выпячивания, его невправлением, напряжением и резкой болезненностью. Боли могут локализоваться только в области грыжи или распространяться над всей поверхностью передней брюшной стенки. Поднимается температура, иногда до высокой – 38-39’C. У некоторых пациентов резко снижается артериальное давление с уменьшением систоло-диастолического интервала, например, до 80/60 мм рт.ст. У некоторых пациентов может быть рвота с примесью желчи и даже кала. Развивается острая кишечная непроходимость.
Обследования для подтверждения диагноза
В неосложнённых случаях грыжи обычно достаточно стандартного предоперационного обследования. Диагноз ставится при обычном клиническом осмотре врачом-хирургом. В сомнительных случаях хирург пробует ввести палец в предполагаемый грыжевой канал и просит пациента натужиться или покашлять. При этом ощущается толчок, свидетельствующий о наличии грыжи. Проведение ультразвукового исследования у пациента в вертикальном положении позволяет обнаружить истончение тканей передней брюшной стенки в области грыжевых ворот.
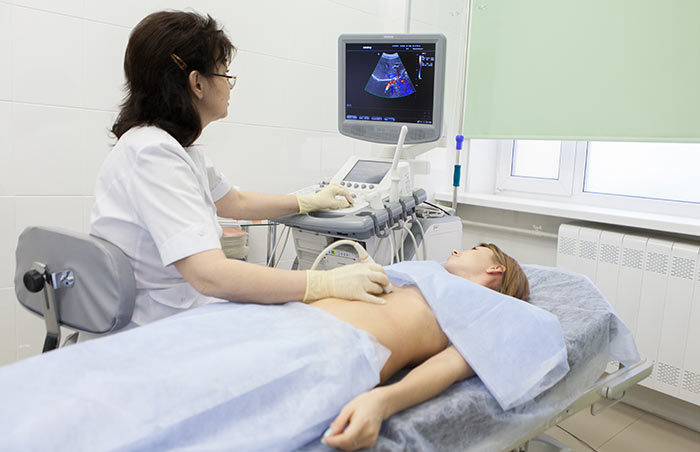
В осложненных случаях в грыжевом мешке при проведении УЗИ можно обнаружить соответствующие органы – кишечник, мочевой пузырь и прочие.
При наличии тошноты, рвоты, болей и отсутствия ущемления органов в грыжевых воротах приходится исключать другие заболевания с подобной симптоматикой. Бывает, что грыжи белой линии живота сопутствуют язвенной болезни, раку желудка, холециститу и др.
Всегда ли обязательна операция?
Да, всегда. Имеющийся при клинически явной грыже дефект брюшной стенки никакими консервативными мерами или заговорами излечить нельзя. В случае наличия противопоказаний к операции из-за наличия тяжёлых сопутствующих заболеваний пациентам рекомендуется ношение специального бандажа, который несколько замедляет развитие грыжи и препятствует попаданию в грыжевой мешок внутренних органов.
Противопоказания к операции
Острые инфекции, беременность на поздних сроках, дерматит и экзема в области грыжи.
Поскольку операция грыжесечения выполняется при общей анестезии, то наличие декомпенсации тяжелых заболеваний внутренних органов, в том числе, ишемической болезни сердца, инсультов, сахарного диабета, является противопоказанием к операции из-за высокой степени анестезиологического риска.
У онкологических больных грыжа передней брюшной стенки лечится по тем же принципам, что и у остальных пациентов.
Ход операции грыжесечения
Оперативное вмешательство, производимое по поводу грыжи называется грыжесечение или герниопластика. Оно заключается в удалении грыжевого мешка, вправлении внутренностей в брюшную полость и укреплении слабого участка брюшной стенки в области грыжевых ворот.
К настоящему времени существует огромное количество модификаций и усовершенствований традиционной герниопластики, поскольку во все времена при этой патологии была велика частота рецидивов — 10% при простых, 30% и более — при сложных видах грыж.
С середины 80-х годов прошлого века предпочтение отдается “ненатяжной” пластике или пластике грыжевого мешка с минимальным использованием собственных тканей. При ненатяжной пластике для закрытия грыжевого дефекта не производится сшивание с натяжением разнородных тканей, а используются синтетические имплантаты. Рецидивов при ненатяжной пластике несравнимо меньше, меньше выражен болевой синдром в послеоперационном периоде, пациент получает возможность выписаться из стационара спустя 2-3 дня после проведенной операции.
При операции герниопластики, проводимой из обычного (открытого) грыжевого доступа, дно грыжевого канала формируется c помощью синтетической сетки. Эта операция технически гораздо проще, чем эндоскопическая, позволяет быстро вернуться к нормальной жизни, обеспечивает значительно менее болезненный и менее продолжительный, чем традиционные операции послеоперационный период. Всего срок послеоперационной реабилитации – 4-5 суток.
Лапароскопическая трансабдоминальная преперитонеальная герниопластика на сегодняшний день признана наиболее обоснованным и малотравматичным вмешательством при паховых и бедренных грыжах.
- Выполняется из лапароскопического доступа без рассечения покровных тканей.
- Через 3 небольших прокола (диаметром 10 мм и меньше) при помощи специальной аппаратуры в месте формирования грыжи фиксируется синтетическая (чаще полипропиленовая или тефлоновая) сетка.
- Этот способ сложнее технически и дороже, но он предпочтителен при лечении рецидивных, двухсторонних грыж, а также в тех случаях, когда необходимо достичь хорошего косметического эффекта.
- Активизация больного начинается непосредственно после операции.
- При использовании лапароскопического метода обеспечивается кратчайший и практически безболезненный послеоперационный период, раннее восстановление трудоспособности.
Хирурги Европейской клиники проводят герниопластику с использованием сетчатых имплантатов по поводу паховых, бедренных, пупочных, послеоперационных вентральных грыж. Согласно европейской статистике методики хирургического лечения грыж передней брюшной стенки, применяемые в нашей клинике, позволяют сократить число рецидивов грыжи до 1-2%.
Простая и вместе с тем эффективная методика герниопластики с использованием синтетических материалов обеспечивает пациенту отсутствие болей в послеоперационном периоде, быстрое возвращение к активной жизни, хороший косметический эффект и высокое ее качество в отдаленном послеоперационном периоде.
Источник
