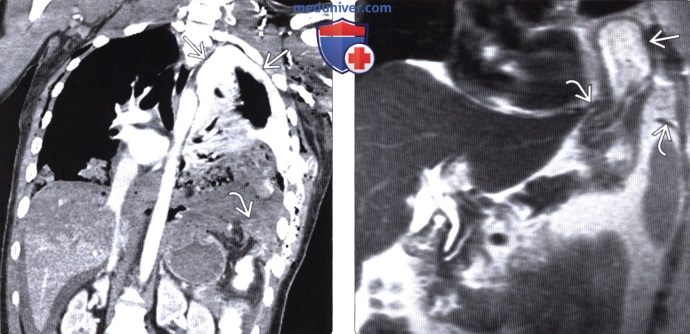
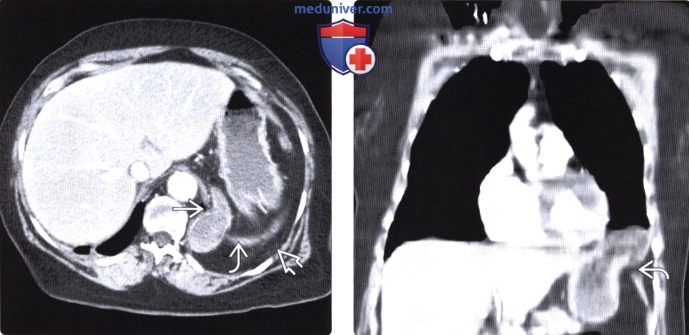
Грыжа бохдалека на рентгене
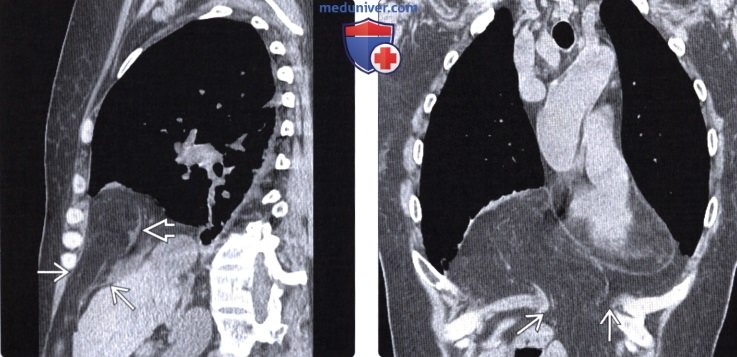
Лучевая диагностика грыжи Бохдалекаа) Терминология: б) Визуализация грыжи Бохдалека:
в) Дифференциальная диагностика грыжи Бохдалека: г) Патология: д) Клинические особенности: – Также рекомендуем “Лучевая диагностика грыжи Морганьи” Редактор: Искандер Милевски. Дата публикации: 23.1.2020 |
Источник
Грыжа Бохдалека – это серьезная патология диафрагмы. Чаще всего она носит врожденный характер. Примерно 1 из 3000 младенцев появляется на свет с этим заболеванием. В медицине грыжей называют выпячивание внутренних органов через отверстие. В области диафрагмы грыжевые патологии возникают довольно часто. Здесь расположены органы брюшной полости, такие как кишечник, желудок, селезенка, сальник. Их попадание в грыжевое отверстие сопровождается нарушениями дыхания и сердечной деятельности.
Анатомия диафрагмы
Диафрагма представляет собой мышцу, которая отделяет грудь от брюшной полости. Эта часть мускулатуры принимает активное участие в дыхании. Кроме этого, диафрагма способна регулировать внутрибрюшное давление.
В области почек расположены пояснично-реберные треугольники, которые очень подвержены грыжевым отклонениям. Один из них называется треугольником Бохдалека. Именно в этой зоне и локализуется диафрагмальная грыжа Бохдалека.
Развитие диафрагмы начинается на 3 неделе развития плода, а заканчивается к 8-10 неделе. В этот период формируются и органы брюшной полости. Если происходит нарушение сращения плевры и диафрагмы, то части кишечника, желудка или селезенки могут попасть в образовавшееся пространство. Таким образом, грыжа Бохдалека образуется чаще всего во внутриутробный период с 3 по 10 неделю развития эмбриона.
В большинстве случаев грыжа появляется с левой стороны. Это связано с тем, что печень препятствует попаданию органов в отверстие. Правосторонние грыжи отмечаются примерно в 20 % случаев. Кроме этого, над левой почкой в диафрагме находится отверстие Бохдалека, через которое нередко выходит грыжа. Патология гораздо чаще отмечается у мальчиков, чем у девочек.
Причины грыжи
Так как грыжа Бохдалека чаще всего носит врожденный характер, то причиной патологии является различные неблагоприятные воздействия, которым подвергается беременная женщина. Спровоцировать такое отклонение у будущего ребенка могут следующие факторы:
- токсикоз беременности в первом триместре;
- прием спиртного и курение на ранних сроках вынашивания плода;
- хронические болезни органов дыхания у будущей матери;
- подъем тяжестей во время беременности;
- употребление лекарственных препаратов беременной женщиной.
К грыже у младенца могут привести и тяжелые роды. Патология нередко отмечается при появлении на свет чрезмерно крупного ребенка, особенно если он проходил через узкие родовые пути.
Грыжа Бохдалека у взрослых чаще всего возникает после травм (падения или ранения). Также к развитию патологии могут привести болезни ЖКТ и органов дыхания, ожирение. Диафрагмальные грыжи чаще образуются у людей старше 50 лет из-за возрастных изменений.
Симптоматика
Если заболевание отмечается в младенческом возрасте, то основным симптомом патологии являются нарушения дыхания и работы сердца, так как грыжа давит на средостение. Отмечаются следующие проявления:
- слабое дыхание;
- смещение вправо сердечного толчка и сердечного ритма;
- втянутый живот ладьевидной формы.
При этом у новорожденного не наблюдается болей в животе. Симптоматика выражена слабо. Однако грыжа представляет большую угрозу для жизни ребенка. Без лечения малыш может погибнуть от нарушений дыхательной и сердечной деятельности.
У взрослых людей преобладает желудочно-кишечная симптоматика. Больной жалуется на следующие проявления:
- изжогу;
- жгучую боль в груди и животе;
- рвоту после приема пищи;
- затруднение дыхания после еды;
- отрыжку.

При прослушивании больного фонендоскопом можно услышать плеск. В дальнейшем у пациента прогрессируют нарушения дыхания и сердечной деятельности из-за сдавливания органов грыжей.
Диагностика
Диагностикой такой грыжи у детей занимается врач-педиатр. Взрослым людям следует обратиться к торакоабдоминальному хирургу. Этот специалист занимается патологиями диафрагмы. Назначают следующие исследования:
- компьютерную томографию (КТ);
- рентгенографию;
- МРТ;
- УЗИ.
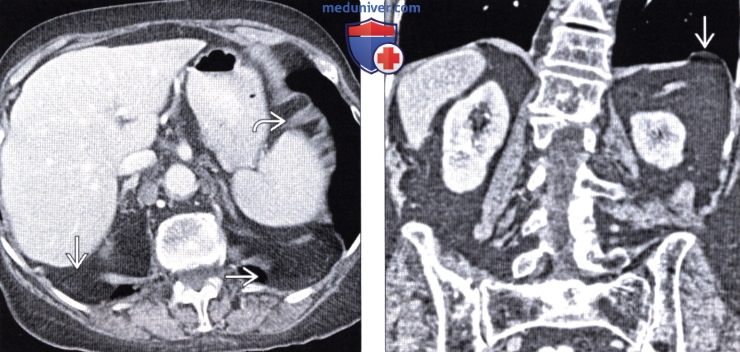
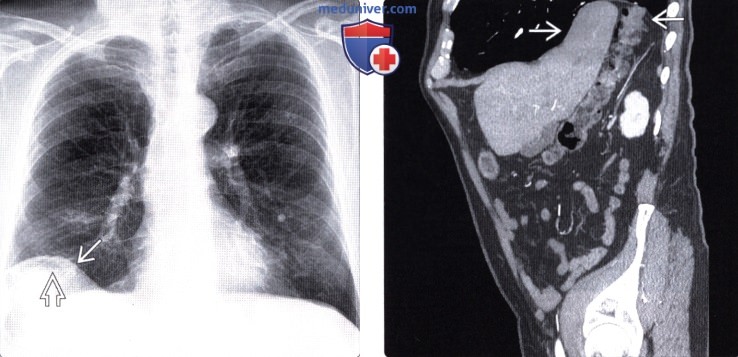
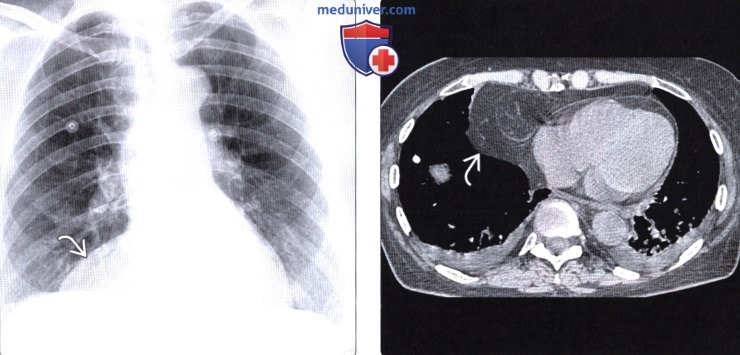
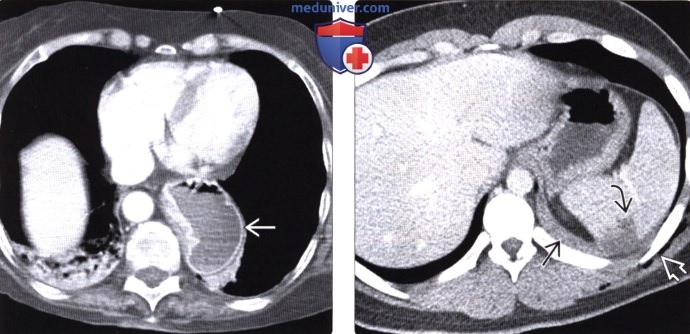
Грыжа Бохдалека на КТ отчетливо определяется в следующих случаях:
- При выпадении желудка. Данная патология приводит к скоплению жидкости в левой части грудной полости.
- При выпадении тонкой кишки. Определяются темные или светлые участки на фоне легких.
- При смещении селезенки или печени. Обнаруживается затемнение на фоне легкого.
Компьютерная томография позволяет определить размер и локализацию грыжевого отверстия, а также структуру выпавших внутренних органов.
Грыжа Бохдалека на КТ у взрослых выглядит как крупное образование с низкой плотностью, имеющее четкие контуры. У новорожденных отмечается смещение сердца в правую сторону.
Лечение и прогноз
Вылечить грыжу Бохдалека можно только хирургическим способом. Консервативная терапия в данном случае неэффективна.
В условиях стационара проводят операцию. Грыжевой мешок вскрывают. Если ущемленные органы не подверглись некротическим изменениям, то их вправляют. Если имеется омертвение тканей, то проводят резекцию пораженных участков. Затем грыжевое отверстие закрывают собственными тканями или специальной сеткой и зашивают рану.
Взрослым пациентам после операции рекомендуется избегать физических нагрузок, особенно поднятия тяжестей. Необходимо соблюдать щадящую диету и не употреблять пищу, раздражающую желудок и кишечник. После принятия еды не следует приседать или лежать. Если у больного имеется лишний вес, то рекомендуется похудение.
Смертность детей при грыже Бохдалека достигает 30-50 %. Поэтому операция необходима. Хирургическое вмешательство помогает спасти жизнь малышу и улучшить качество жизни взрослого.
Профилактика
Как предотвратить диафрагмальную грыжу? Эта патология чаще всего формируется во внутриутробный период. Поэтому беременной женщине необходимо избегать подъема тяжестей, приема алкоголя, употребления лекарственных препаратов, а также курения. При несоответствии размеров плода и родовых путей следует сделать операцию кесарева сечения. Если у беременной имеются признаки раннего токсикоза, то необходимо обратиться к гинекологу и пройти лечение.
Взрослым людям необходимо избегать травмирования реберно-поясничной области и своевременно излечивать болезни органов пищеварения и дыхания. Важно также следить за своим весом, так как ожирение является одной из причин появления грыжи в зрелом возрасте. При возникновении таких симптомов, как тошнота и затруднение дыхания после приема пищи, нужно обратиться к специалисту и пройти диагностику.
Источник
Человеческий организм – сложная структура, поэтому его развитие иногда происходит с нарушениями. Особенно это касается многосоставных органов, например, диафрагмы. Она состоит из нескольких частей – брыжейки, двух складок, перегородки и миотомов. Если складки у плода развиваются с нарушениями, то органы из брюшной полости могут сместиться через щелевые дефекты, которые образуются в диафрагме, в области пояснично-реберного отдела. Так образуется грыжа Бохдалека (люмбокостальная грыжа).
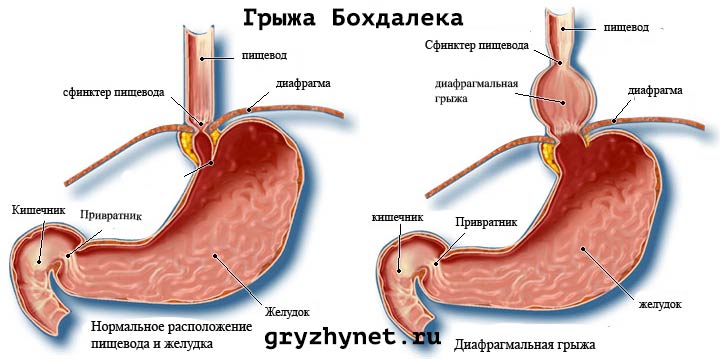
Люмбокостальная грыжа – это грыжа слабой зоны диафрагмы, она возникает из-за незаращения диафрагмы. Хотя среди диафрагмальных патологий она встречается наиболее часто, общая частота ее встречаемости не превышает 0,8 случаев на 1 тыс. новорожденных. Развивается она чаще у мужчин, чем у женщин.
Клиническая картина
Выраженность болезни зависит от того, какие органы куда переместились. Чаще всего у взрослых больных проявляются следующие симптомы:
- Боль в животе и груди.
- Характерные звуки переваривающейся пищи в груди со стороны грыжи.
- После приема пищи становится труднее дышать, бывает рвота.
- Если оказывается задетым блуждающий нерв, может начаться изжога.
- «Синдром шнурка» – пациент не может наклониться вперед, у него возникают жгучие боли в груди, и он одергивается так, как будто его потянули назад.
У детей грыжа Бохдалека обычно никак не проявляется, единственный симптом состоит в нарушении дыхания. Крайне редко встречается ослабление дыхания, смещение сердечного толчка и ладьевидный живот.
Несмотря на некоторую «несерьезность» симптомов, следует знать, что это заболевание может привести к смерти, так как в результате может появиться тяжелая дыхательная недостаточность.
Образуется в основном слева, в одном случае из пяти справа. Эта особенность связана с темпами срастания частей диафрагмы, а также с тем, что печень, в большинстве случаев не проходящая через отверстие Бохдалека, препятствует пройти и другим органам. В одном случае из 100 развивается двухсторонняя грыжа.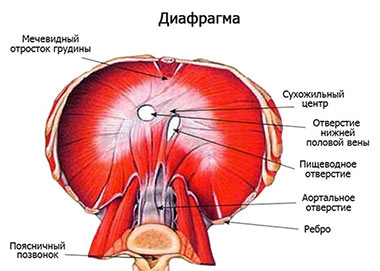
Чаще всего образуют петли кишечника и желудок, реже в составе обнаруживается селезенка и печень. Крайне редко в грудную клетку через щели проникают почки.
Только в 10% случаев грыжа имеет грыжевой мешок, поэтому органы могут свободно перемещаться. При грыже Бохдалека соприкасающиеся органы никогда не срастаются между собой. Органы брюшной полости, как правило, смещают сердце. Происходят изменения в легких: они оказываются сдавленными, их объем уменьшается, альвеолы поражаются на микроскопическом уровне.
В каждом четвертом случае болезнь сочетается с другими аномалиями развития плода. Наиболее распространены пороки сердца, ЦНС и мочевыделительной системы. У плодов в трети случаев параллельно диагностируется задержка развития. То есть это заболевание – порок развития плода, при выявлении которого стоит вопрос о сохранении беременности.
Лечение
Больному делают рентген. В грудной клетке около диафрагмы будет находиться неоднородная тень, которую образуют пищевые массы, скопления пузырьков газа и складки кишечника. На рентгене определяют, какой характер имеет болезнь, определяется точное месторасположение, размеры и повреждение органов.
Если предположение о патологии диафрагмы подтвердилось, то больного  немедленно переводят в реанимацию. Ему обеспечивают проходимость дыхательных путей, проводят вентиляцию легких с помощью дыхательного мешка. Через маску легкие не вентилируют, так как воздух может зайти в кишечник, что еще сильнее сдавит легкие.
немедленно переводят в реанимацию. Ему обеспечивают проходимость дыхательных путей, проводят вентиляцию легких с помощью дыхательного мешка. Через маску легкие не вентилируют, так как воздух может зайти в кишечник, что еще сильнее сдавит легкие.
Лечение диафрагмальных грыж исключительно хирургическое, так как без лечения умирают до половины пациентов.
После того как органы высвобождают из грыжевых ворот и вправляются в брюшную полость, щель в диафрагме сшивается отдельными швами внахлест. Если грыжевые ворота оказались слишком большими, их дополнительно укрепляют сеткой из синтетики.
Если она оказалась ущемленной, хирург проверяет органы на жизнеспособность. Если выпавший орган оказался слишком поврежденным для восстановления, проводится его резекция.
Период восстановления
После операции пациенту запрещается заниматься любыми активными видами спорта, поднимать тяжести и носить ремни. Его диета состоит из блюд, которые не вызывают раздражение пищевода или появление газов, рекомендуется пить отвары льняного семени или ложку растительного масла перед едой для исключения раздражения и запоров. После еды запрещено лежать или приседать. Пациенту рекомендуется похудеть, если у него есть излишний вес.
Загрузка…
Источник
Лучевая диагностика грыжи Морганьиа) Терминология: б) Визуализация грыжи Морганьи: • Рентгенография: • КТ и МРТ:
в) Дифференциальная диагностика: г) Клинические особенности: – Вернуться в оглавление раздела “Лучевая медицина” Редактор: Искандер Милевски. Дата публикации: 23.1.2020 |
Источник
Рентгенограмма, КТ, МРТ при травматическом разрыве диафрагмыа) Синоним: б) Визуализация: 1. Общая характеристика:
2. КТ при травматическом разрыве диафрагмы: 3. МРТ при травматическом разрыве диафрагмы:
4. Рентгенография при травматическом разрыве диафрагмы: • Рентгенография: 5. Рекомендации по визуализации:
в) Дифференциальная диагностика травматического разрыва диафрагмы: 1. Врожденные диафрагмальные грыжи (Бохдалека и Морганьи): 2. Эвентрация диафрагмы: 3. Паралич диафрагмы: 4. Плевральный выпот или объемное образование легких/экстраплевральное объемное образование: г) Патология. Общая характеристика: д) Клинические особенности: 1. Проявления травматического разрыва диафрагмы: 2. Демография: 3. Течение и прогноз: 3. Лечение травматического разрыва диафрагмы: е) Диагностическая памятка. Советы по интерпретации изображений: ж) Список использованной литературы: – Также рекомендуем “Лучевая диагностика состояний после операции на органах брюшной полости” Редактор: Искандер Милевски. Дата публикации: 24.1.2020 |
Источник