Гастроэзофагеальная рефлюксная болезнь грыжа пищеводного отверстия
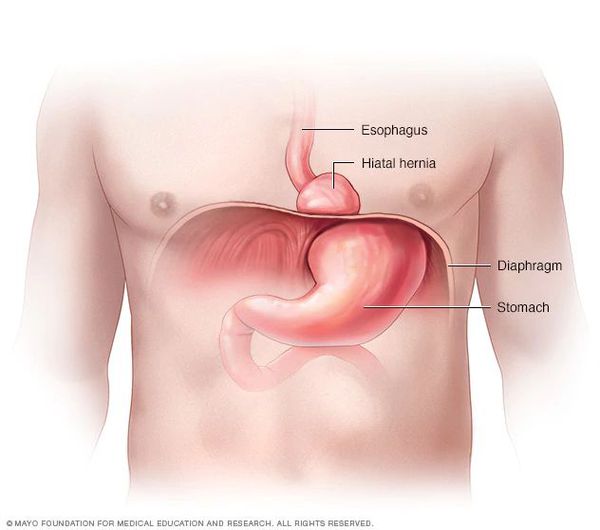
Если происходит раздражение слизистой, на стенках пищевода начинается воспалительный процесс. Такое воздействие оказывает содержимое желудка, попавшее обратно в пищеводный просвет. Постоянный контакт с неестественно кислой для пищевода средой приводит к повреждению эпителия, что вызывает болезненные симптомы. Это состояние принято называть рефлюкс-эзофагитом. Одной из причин появления патологии является грыжа диафрагмального отверстия пищевода. В 80% случаев больные жалуются на сильную и болезненную изжогу, отрыжку со срыгиванием. Для купирования болезни рекомендуется комплексный подход, включающий лечение медикаментами и соблюдение специальной диеты.
 Патологии пищевода могут провоцировать дополнительные болевые ощущения как жжение.
Патологии пищевода могут провоцировать дополнительные болевые ощущения как жжение.
Описание и причины ГПОД
Диафрагмальная грыжа отверстия пищевода — хроническая патология, характеризующаяся частыми рецидивами. Болезнь провоцируется смещением нижнего пищеводного сфинктера и отверстия в диафрагме, а также петель кишечника. Патология отличается распространенностью и фиксируется у 5% здоровых людей, большинство из которых даже не подозревают о ее наличии. Грыжа пищеводного отверстия всегда сопровождается рефлюксной болезнью, которая характеризуется обратным забросом кислого желудочного содержимого в пищевод из-за недостаточности кардиальной мышцы. На фоне постоянного раздражения чуждой пищеводному просвету средой развивается воспалительный процесс на стенке со слизистой — эзофагит.
Спровоцировать расширение грыжевых ворот, сопровождающееся рефлюкс-эзофагитом, могут несколько внутренних факторов:
- увеличение брюшного давления при рефлюксном воспалении слизистой пищевода;
- расстройство моторной функции верхнего пищеварительного тракта;
- расслабление трахеальных соединительных мышц;
- развитие гастрита, как результата инфицирования организма хеликобактерией;
- наличие язвы желудка или 12-перстной кишки;
- беременность.
У взрослых перечисленные предпосылки проявляются по мере старения организма на фоне необратимых дегенеративных изменений в мышечных тканях пищевода и желудка. У детей грыжа, осложненная рефлюксным эзофагитом, чаще образуется на фоне врожденного повреждения диафрагмы или верхних отделов ЖКТ. К внешним причинам возникновения ГПОД и эзофагита относятся:
- курение;
- алкоголизм;
- неконтролируемый прием лекарств, снижающих мышечный тонус кардии;
- перенесенные операции на диафрагмальном отверстии пищевода;
- ожирение, вызванное неправильным питанием;
- злоупотребление кофеином, сладким шоколадом, острыми приправами и специями.
Вернуться к оглавлению
Классификация
Существует три формы болезни:
- Аксиальная грыжа с эзофагитом — самая распространенная. Сфинктер смещен в часть, выше диафрагмального отверстия под трахею. Такое состояние вызывает резкую дисфункцию или несмыкание.
- Параэзофагеальная пищеводная грыжа не вызывает смещение сфинктерной мышцы, но при рефлюксном приступе происходит выход дна.
- Короткая трахея относится к фоновым патологиям, сопутствующим аксиальной грыже. Возникает из-за спазма и воспаления на трахеальной стенке.
Вернуться к оглавлению
Симптомы
Первым признаком грыжи, осложненной рефлюксным эзофагитом, является сильная, мучительная, продолжительная изжога, которая возникает после еды, ночью или утром (на «голодный» желудок). Жжение усиливается:
- при лежании в горизонтальной плоскости;
- если нарушены принципы здорового питания, например, человек злоупотребляет алкоголем, часто переедает вредными, острыми и жирными блюдами;
- при физическом перенапряжении с частыми наклонами корпуса вперед.
Дополнительными симптомами являются:
- отрыжка с горьким привкусом на языке и частое срыгивание пищей;
- жгучие боли под ложечкой, за грудиной с отдачей в плечо и лопатку;
- стойкое ощущение комка в горле;
- болезненность глотания пищи и жидкости;
- внезапное снижение АД;
- повышенное слюнотечение;
- удушливый кашель по ночам;
- осиплость и хрипота в голосе;
- повреждение зубной эмали (кариес).
Вернуться к оглавлению
Осложнения
К самым опасным последствиям нелеченной грыжи с рефлюксным эзофагитом являются:
- язвенное поражение стенок пищевода;
- рубцовое сужение пищеводного просвета (стриктура);
- озлокачествление воспалительного процесса в тканях слизистой пищевода с дальнейшим развитием рака;
- ущемление просвета с характерной резкой болью и полной дисфагией.
Вернуться к оглавлению
Диагностика
Для получения подтверждения ГПОД и эзофагита проводятся следующие исследования:
 Наиболее ясная картина болезни ГПОД выясняется при аппаратном обследовании.
Наиболее ясная картина болезни ГПОД выясняется при аппаратном обследовании.
- контрастный рентген с сульфатом бария — для исследования функциональных способностей сфинктерной мышцы, стенок пищевода и желудка;
- эзофагоскопия — для визуального внутреннего осмотра просвета верхних отделов ЖКТ;
- биопсия — для анализа отобранной ткани с пораженного места с целью проведения гистологического исследования, чтобы исключить рак;
- pH- метрия пищевода — для расчета кислотности содержимого желудка и в просвете пищевода;
- эзофагоманометрия — для оценки сократительной функции кардии, перистальтической активности пищевода и их общего взаимодействия.
В зависимости от характера изжоги и боли за грудиной врач может принять решение о проведении дополнительного осмотра пациента с грыжей и эзофагитом кардиологом для исключения ишемического поражения сердца. Для исключения фоновых патологий сдаются анализы крови, кала и мочи.
Вернуться к оглавлению
Лечение грыжи с рефлюкс-эзофагитом
Терапия ГПОД и рефлюкс-эзофагита состоит из комплекса мер:
- медикаментозное лечение;
- симптоматическая терапия;
- диетотерапия.
Прежде всего, лекарствами и специальной диетой снижается кислотность содержимого желудка. Затем обеспечивается защита слизистой пищевода и повышение его опорожнения. Для этого назначаются:
- гистаминные Н2-блокаторы («Ранитидин», «Фамотидин»);
- протонные ингибиторы («Омепразол»);
- прокинетики («Домперидон»);
- антациды.
Операция может потребоваться при отсутствии результатов медикаментозного лечения на фоне усугубления симптоматики.
Чаще дефект устраняется лапароскопически (малоинвазивной методикой) и на всю жизнь. Производится несколько проколов в кожном покрове, через которые устраняется патологичный участок с укреплением сеткой стенки брюшины.
Вернуться к оглавлению
Рацион и принципы диеты
Диетотерапия при ГПОД и рефлюксном эзофагите направлена на стабилизацию кислотности и уменьшение раздражения верхнего пищеварительного тракта пищей. К запрещенным продуктам относятся:
- кофе с чаем;
- алкоголь с газировкой;
- бобовые культуры;
- блюда из фаст-фуда;
- шоколад;
- острые приправы и специи;
- грибы;
- консервы, копчености;
- жаренное и жирное;
- кислые овощи, соки;
- маринады, соленья.
К разрешенным продуктам относятся:
- нежирные молочные продукты;
- некрутые вареные яйца;
- слизневые каши на воде;
- вчерашний хлеб из пшеничной муки;
- паровые котлеты из нежирных сортов мяса;
- вареные овощи;
- запеченная рыба без использования масла.
Очень полезны при рефлюксном эзофагите сладкие печеные яблоки. Рекомендуется перед каждым приемом пищи пить (за 25 мин.) 250 мл кипяченой воды для снижения кислотности в желудочном соке. Главные принципы диеты заключаются в соблюдении строго режима питания, которое должно быть:
- дробным;
- малопорционным;
- с количеством приемов пищи — не менее 6 раз в сутки, желательно каждые 2—3 часа;
- с исключением перееданий.
Пища должна быть:
- правильно обработанной — вареной, запеченной в духовке, приготовленной на пару;
- легкой, мягкой, полужидкой;
- исключить некоторые продукты.
Важно не допустить ожирение, а если избыточная масса тела уже имеется, важно перейти на специальную диету и выполнять комплекс физических упражнений.
Вернуться к оглавлению
Прогноз и профилактика
Если рефлюкс-эзофагит, обусловленный ГПОД, не поддается консервативному лечению, показана операция, направленная на устранение грыжи с восстановлением замыкательной функции сфинктерной мышцы. При отсутствии осложнений прогноз — благоприятный.
Если эзофагит протекает в острой коррозивной форме, имеются абсцессы или флегмоны пищевода, исход — неблагоприятный, а лечение длительное и трудоемкое. Хроническая форма рефлюксного эзофагит переводится в стадию стойкой ремиссии, если лечение проводится своевременно и систематически.
Профилактические меры по недопущению ГПОД и эзофагита:
- Отказаться от самолечения. Пить только прописанные врачом лекарства, запивая их стаканом воды.
- Не употреблять алкоголь, не курить.
- Исключить из меню шоколад, жирные продукты, цитрусовые, томаты и кофеин.
- Носить просторные вещи и нижнее белье из натуральных тканей.
- Не спать в строго горизонтальной плоскости. Изголовье должно быть приподнятым.
- Сбросить лишние килограммы.
- Своевременно проходить профилактические осмотры и лечить выявленные патологии.
Источник
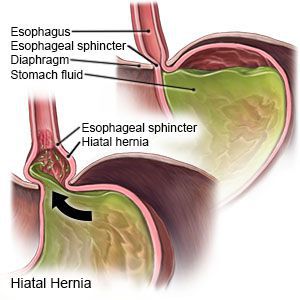
Грыжа пищеводного отверстия диафрагмы (хиатальная грыжа) – это патологическое состояние, характеризующееся смещением в грудную полость через отверстие в диафрагме определенных внутренних органов из брюшной полости – верхней части желудка, нижнего (абдоминального) отдела пищевода, желчного пузыря, кардии желудка и петель тонкого кишечника.
Грыжа пищеводного отверстия диафрагмы — это нередко встречаемая болезнь, с которой тесно взаимосвязано другое заболевание — гастроэзофагеальная рефлюксная болезнь (ГЭРБ). Обе эти патологии являются достаточно распространенными заболеваниями.
В среднем, диафрагмальная грыжа встречаются у 5% всего населения нашей страны. При том факте, что данные заболевания могут приводить к серьезным осложнениям, а также довольно значимо снижают качество жизни пациентов, в аспектах его диагностики еще остаются нерешенные вопросы, особенно в нашей стране, где у врачей нередко бывает ограничен арсенал диагностических методик.
Актуальность проблемы подчеркивает, то что оперативному лечению диафрагмальной грыжи и ГЭРБ посвящен отдельный раздел, называемый антирефлюксной хирургией. Однако и консервативные методы лечения на сегодняшний день изучены достаточно подробно и тоже имеют место в лечении этих болезней. Актуальным вопросом является определение того момента, когда консервативное лечение неэффективно и заболевание следует лечить хирургически. Врачам амбулаторного звена важно осознавать, как вести таких пациентов без операции и после операции.
Чаще всего это связано с ослаблением френо-эзофагеальной связи из-за истончения эластичных волокон и повышения внутрибрюшного давления
Гастроэзофагеальная болезнь и стойких рефлюкс (заброс содержимого желудка в пищевод) связан с недостаточностью нижнего пищеводного сфинктера и высокая частота и/или длительность заброса содержимого желудка в пищевод. Все это происходит во время переходящего расслабления нижнего пищеводного сфинктера при которых антирефлюксный барьер между пищеводом и желудком исчезает на 10-15 секунд.
Это связано с высоким градиентом давления между желудком и пищеводом:
- у части больных из-за нарушения эвакуации из желудка;
- у другой части – из-за повышения внутрибрюшного давления.
Виды диафрагмальных грыж
Это заболевание чаще имеет приобретенный характер, но часто обусловлено наследственной предрасположенностью.
Грыжа пищеводного отверстия диафрагмы составляет 98% всех диафрагмальных грыж и занимает 2-3 место среди всех гастроэнтерологических болезней.
Врожденные грыжи обусловлены различными пороками внутриутробного развития плода, сопровождаются врожденным укорочением пищевода и достаточно часто сочетаются с эмбриональными пороками других органов и систем. Этот вид грыжи диагностируется сразу после рождения, и требуют незамедлительного хирургического вмешательства.
Приобретенная грыжа пищеводного отверстия развивается в связи с прогрессирующей слабостью, потерей эластичности, атрофией или дистрофическими изменениями связочного аппарата диафрагмы в области пищеводного отверстия.
Исходя из анатомических особенностей, грыжи пищеводного отверстия диафрагмы подразделяют:
- Скользящие.
- Параэзофагеальные.
- Смешанные.
В патологиях этого типа совмещаются проявления двух механизмов: параэзофагеального и аксиального.
Причины развития
Главной причиной формирования диафрагмальной грыжи являются инволютивные изменения связок пищеводного отверстия диафрагмы, поэтому чаще эта патология развивается у лиц пожилого возраста (от 50 до 70% у пациентов старше 65 лет), а также при патологиях с внезапным критическим и/или систематическим повышением внутрибрюшного давления:
- при тяжелом физическом труде с резкими наклонами или подъеме тяжестей;
- при патологиях ЖКТ (хронических запорах, метеоризме, хронических запорах), а также при заболеваниях, которые сопровождаются различными нарушениями моторики (гипермоторных дискинезиях, хроническом гастродуодените, язвенной болезни желудка);
- при беременности;
- при патологиях с выраженным хроническим кашлем (бронхиальной астмой, бронхоэктатической болезни, эмфиземе легких);
- при ожирении.
Предрасполагающими факторами при формировании диафрагмальной грыжи считаются:
- наследственная слабость связочного аппарата, предрасположенность к формированию грыж (бедренной, белой линии живота, паховых, пупочных);
- заболевания, связанные со слабостью соединительной ткани;
- избыточная масса тела;
- возраст более 50 лет;
- деформации грудной клетки;
- никотиновая зависимость;
- прием нестероидных противовоспалительных препаратов;
- травмы брюшной полости.
Симптомы грыжи пищеводного отверстия
У 50% пациентов протекает бессимптомно. Часто эту патологию неожиданно диагностируют при проведении эндоскопических обследований или рентгенографии органов грудной клетки.
Симптомы проявляются при присоединении гастроэзофагеального рефлюкса:
- пищеводные;
- внепищеводные.
Реже симптомы связаны с самой грыжей:
- кардиореспираторные – одышка, тахикардия, нарушения дыхания, цианоз в связи со смещением средостения, чаще после еды;
- схваткообразные боли в эпигастрии или за грудиной из-за повышения внутрибрюшного давления;
- признаки непроходимости кишечника.
Пищеводные симптомы:
- жжение и боль за грудиной, в эпигастрии (верхней части живота) или левом подреберье;
- изжога;
- отрыжка кислым или воздухом, может провоцировать кашель.
Признаки усиливаются после еды, в положении лежа или при наклонах.
Реже возникает чувство затруднения глотания (дисфагия).
Внепищеводные симптомы:
- Бронхолегочной синдром – хронический кашель, ухудшение течения бронхиальной астмы, легочной фиброз.
- Отоларингологический синдром – хронический рефлюкс-ларингит, першение в горле, осиплость/потеря голоса, сухой кашель, фарингит, синусит, рецидивирующий отит.
- Стоматологический – кариес, дентальные эрозии, реже афтозный стоматит.
Лечение диафрагмальной грыжи зависит от размера и течения заболевания – преимущественно используются консервативные методы лечения, но при осложненном течении грыжи и больших размерах используют хирургические методы.
Диагностика
Приоритетными методами диагностики при грыже пищеводного отверстия диафрагмы считаются:
- эзофагогастродуоденоскопия;
- рентгенография пищевода и желудка.
Также при необходимости применяют:
- манометрию пищевода;
- рН-импеданс-метрию;
- компьютерную томографию.
Длительная рН-импеданс-метрию – это “золотой стандарт” выявления патологического гастро-эзофагеального рефлюкса и регистрирует не только заброс кислого содержимого, но и любой жидкости или воздуха.
Осложнения
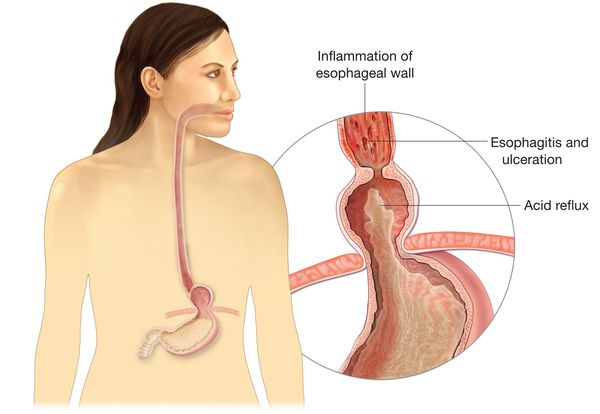
Основным осложнением ГПОД является рефлюкс-эзофагит. На фоне регулярного заброса желудочного содержимого (соляной кислоты и ферментов пищеварения) в просвет пищевода происходят воспалительные изменения пищеводной стенки, которые могут быть выражены в различной степени.
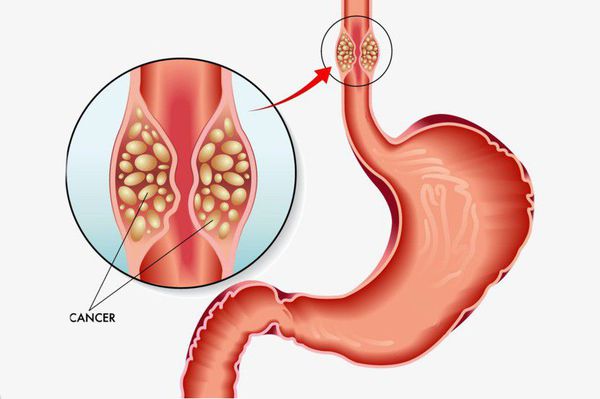
Длительное существование рефлюкс-эзофагита приводит к раковому перерождению стенки пищевода.
Лечение грыжи пищеводного отверстия диафрагмы
При первых проявлениях ГПОД лечение начинают с консервативных мероприятий. Чаще всего в клинике ГПОД на первый план выходят симптомы рефлюкс-эзофагита.
По этой причине показано консервативное лечение, направленное в первую очередь на устранение этих клинических проявлений. Прежде всего, это рациональный режим питания и диета, дополненная медикаментозной терапией.
Немедикаментозное лечение:
- Отказ от курения.
- Снижение массы тела.
- Избегать переедания.
- Прекращать прием пищи за 2 часа до сна.
- Приподнять изголовье кровати.
- Избегать повышения внутрибрюшного давления.
- Индивидуальные диетические рекомендации, особенно избегать продуктов, провоцирующих изжогу.
- Избегать препаратов, снижающих тонус сфинктера пищеводного отверстия.
Лекарственные препараты:
- антациды — блокируют соляную кислоту в желудочном соке;
- H2-антигистаминовые средства — уменьшают количество вырабатываемой соляной кислоты;
- ингибиторы протонного насоса — также снижают выработку соляной кислоты («Омез», «Омепразол», «Гастрозол», «Ранитидин», «Пантопразол»);
- прокинетики — улучшают состояние слизистой желудка и пищевода, оптимизируют их моторику, избавляют от болевых ощущений и тошноты («Мотилак», «Мотилиум», «Метоклопрамид», «Ганатон», «Итомед», «Тримебутин»).
- витамины группы В — ускоряют регенерацию тканей желудка.
Однако единственным радикальным и самым эффективным лечением, устраняющим причины и проявления ГПОД, является хирургическое лечение.
Операция показана и при отсутствии результата или при малой эффективности от проведённой консервативной лекарственной терапии более года.
Хирургическое лечение ГПОД — это низведение желудка в брюшную полость, ликвидация ворот грыжи и выполнение антирефлюксной операции.
Источник
Дата публикации 17 сентября 2018Обновлено 23 июля 2019
Определение болезни. Причины заболевания
Наверняка, услышав слово «грыжа», многие представляют подкожное выпячивание на животе: пупочная, паховая, послеоперационная грыжи, а также грыжа белой линии живота. Но практически никто никогда не слышал о таком довольно распространённом заболевании, как грыжа пищеводного отверстия диафрагмы.
Впервые ГПОД была описана французским хирургом P. Ambroise в 1579 году и итальянским анатомом G. Morgagni в 1769 году, но, к сожалению, это заболевание до сих пор не так часто выявляется на ранних этапах, оставаясь не распознанным и не диагностированным, и поэтому не подвергается целенаправленному лечению.
В настоящее время в странах Европы и США число пациентов с тяжёлыми формами ГПОД увеличилось в 2-3 раза. В связи с этим у гастроэнтерологов появилось такое выражение: XX век — это век язвенной болезни, а XXI век — это век рефлюкс-эзофагита и ГПОД.
В России частота выявления ГПОД колеблется от 3% до 33%, а в пожилом возрасте — до 50% среди патологий желудочно-кишечного тракта (ЖКТ).
ГПОД составляют 98% всех грыж диафрагмы. В структуре заболеваний ЖКТ эти грыжи занимают третье место после желчнокаменной болезни, язвенной болезни желудка и 12-перстной кишки.[1][15]
Грыжа пищеводного отверстия диафрагмы (ГПОД) — заболевание, при котором происходит смещение нижней части пищевода или желудка относительно диафрагмы из брюшной полости в грудную.

Очень редко через пищеводное отверстие могут выходить петли кишечника.
Среди причин возникновения ГПОД можно выделить несколько факторов:
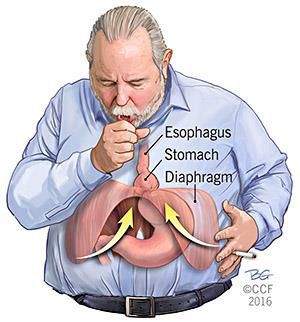
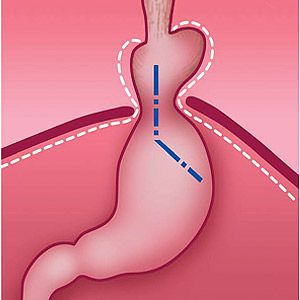
- Механический фактор — расширение пищеводного отверстия некомпрессионного характера по причине раздвижения внутренних ножек диафрагмы. В результате этого отверстие увеличивается, и кардиальный отдел желудка постепенно подтягивается в средостение Раздвижение ножек диафрагмы провоцирует интенсивная нагрузка на мышцы и повышение внутрибрюшного давления.⠀⠀⠀⠀⠀
⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀
- Морфологический фактор — структурно-функциональная недостаточность органов и их структурных элементов в районе пищеводного отверстия диафрагмы. Ввиду данной недостаточности ослабевают мышечные и соединительнотканные структуры диафрагмы и повышается внутрибрюшное давление.
- Тракционный фактор — постепенное ослабление пищеводно-диафрагмальной связки и перерастяжение мышечно-сухожильного футляра (мембраны Бертелли-Лаймера). Недостаточность фиксирующего аппарата пищевода приводит к удлинению правой внутренней диафрагмальной ножки позади пищевода, что становится причиной образования отверстия, открывающего путь для продвижения кардиального отдела желудка в заднее средостение.[2][5][15][19]
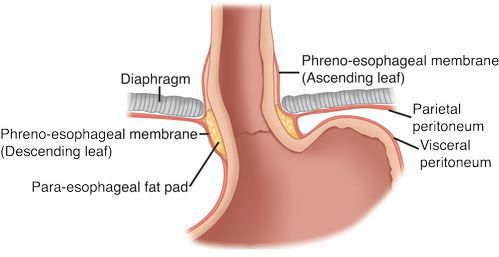
Кроме того, на образование ГПОД влияет нарушение пищеводно-фундального угла (угла Гиса) и клапана Губарева (складки слизистой в месте перехода пищевода в желудок). Однако эти факторы не являются ведущими причинами образования грыжи, так как они возникают вследствие деструктивных процессов, указанных выше.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы грыжи пищеводного отверстия диафрагмы
У абсолютного большинства пациентов «увидеть ГПОД глазом» не возможно. Однако её можно заподозрить по предъявляемым жалобам при развитии некоторых осложнений ГПОД:
- хронических или острых желудочно-кишечных кровотечений;
- развития стеноза (сужения) дистального отдела пищевода;
- выраженная недостаточность кардии желудка, которая сопровождается регулярным срыгиванием пищи.
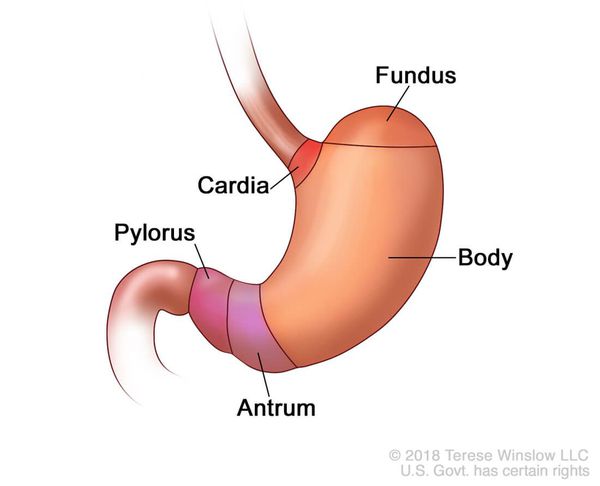
Также могут развиться клинические признаки таких заболеваний, как анемия, кахексия (крайнее истощение организма), водно-электролитные расстройства.[7][13][18]
Одним из ведущих методов диагностики является сбор жалоб пациента, позволяющий выявить клинические признаки болевого синдрома, гастроэзофагеального рефлюкса. При опросе больных стоит обращать внимание на следующие ведущие клинические симптомы:
- болевые ощущения в подложечной области;
- болевые ощущения за грудиной;
- изжога;
- жжение языка;
- рвота и тошнота;
- отрыжка;
- чувство горечи во рту;
- частые приступы икоты;
- срыгивание пищи во время наклонов туловища.
При наличии у пациента хотя бы одного из перечисленных симптомов нужно проводить фиброгастродуоденоскопию (ФГДС), а при наличии более двух — углублённое комплексное обследования с целью подтверждения или опровержения предварительного диагноза «ГПОД».[5][6][16]
Патогенез грыжи пищеводного отверстия диафрагмы
Рассматривая этиопатогенез ГПОД, трудно предположить его существенное отличие от патогенеза грыж иной локализации, к тому же диафрагмальная грыжа нередко обнаруживается у пожилых людей и пациентов с такими заболеваниями, как грыжа передней брюшной стенки, варикозное расширение вен нижних конечностей, дивертикул пищеварительного тракта, органоптоз, геморрой, плоскостопие и другие нарушения. Данный факт также свидетельствует о том, что у пациентов старше 60 лет диафрагмальные грыжи весьма часто сочетаются с паховыми, бедренными, пупочными грыжами или грыжей белой линии живота.
Таким образом предрасполагающими факторами грыжеобразования являются:
- процессы возрастного старения тканей;
- повышение внутрибрюшного давления по причине ненадлежащего рациона питания, ожирения, запоров, беременности и т. д.
Нарушение связочного аппарата пищевода у пациентов с ГПОД также связано с нарушением липидного обмена и дефицитом аскорбиновой кислоты в организме.
Механизм образования ГПОД следующий:
- расширение пищеводного отверстия образует своеобразные грыжевые ворота;
- повышение внутрибрюшного давления становится причиной «прохождения» внутренних органов — абдоминального отдела пищевода, прилегающей части желудка, кишечника или сальника — через «увеличившееся» пищеводное отверстие.
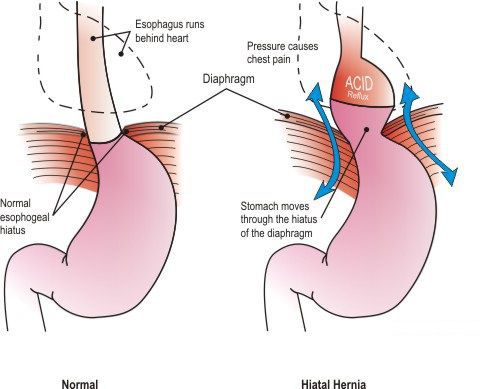
Классификация и стадии развития грыжи пищеводного отверстия диафрагмы
Классификация ГПОД строиться на анатомических особенностях:
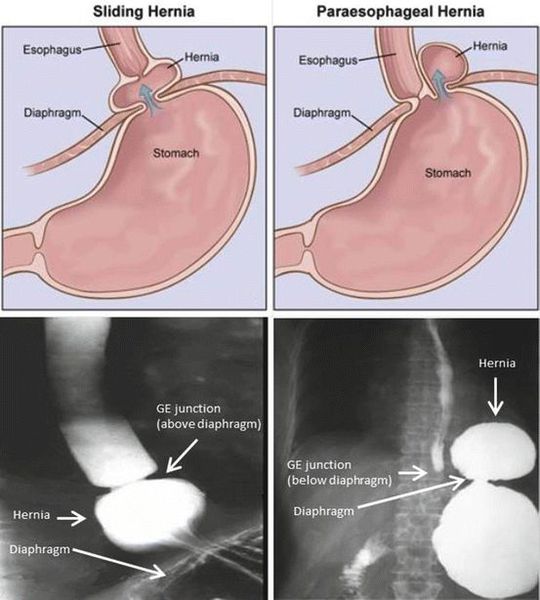
- Скользящая грыжа (аксиальная или осевая) — беспрепятственное смещение абдоминальной части пищевода, кардии и фундальной части желудка в грудную полость через расширенное пищеводное диафрагмальное отверстие и возвращение в брюшную полость (происходит в случае перемены положения тела);
- Невправимая грыжа — грыжа, «застрявшая» в грыжевых воротах и не способная продвинуться ни вперёд, ни назад.
- Параэзофагеальная грыжа — пищевод и кардия остаются на своих местах под диафрагмой, но часть желудка попадает в грудную полость и располагается близко к грудному отделу пищевода.
- Смешанный вариант ГПОД — сочетание скользящей и параэзофагеальной грыж.
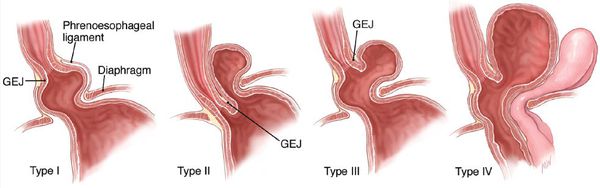
По объёму проникновения желудка в грудную полость различают четыре степени тяжести ГПОД:
- ГПОД I степени (пищеводная) — проникновение в грудную полость абдоминального отдела пищевода, кардии и их расположение на уровне диафрагмы, при этом желудок прилегает к диафрагме;
- ГПОД II степени (кардиальная) — проникновение в грудную полость абдоминального отдела пищевода, при этом часть желудка находится непосредственно в области пищеводного отдела диафрагмы;
- ГПОД III степени (кардиофундальная) — расположение абдоминального отдела пищевода, кардии и части желудка непосредственно над диафрагмой;[7][12][13][17]
- ГПОД IV степени (гигантская) — расположение всех отделов желудка над диафрагмой.
Осложнения грыжи пищеводного отверстия диафрагмы
Основным осложнением ГПОД является рефлюкс-эзофагит. На фоне регулярного заброса желудочного содержимого (соляной кислоты и ферментов пищеварения) в просвет пищевода происходят воспалительные изменения пищеводной стенки, которые могут быть выражены в различной степени.
Длительное существование рефлюкс-эзофагита приводит к раковому перерождению стенки пищевода.
Также могут развиться такие заболевания, как хронический гастрит и пептическая язва грыжевой части желудка. Эти осложнения зачастую проявляются болями в эпигастрии, нарушением аппетита и т.д. Их симптомы обычно скрываются за клиническими проявлениями самой грыжи.
Длительное существование ГПОД способно стать причиной формирования рубцового стеноза (сужения) пищевода. Это грозит невозможностью прохождения из пищевода в желудок вначале твёрдой пищи, а при запущенных случаях не проходит и жидкая пища.
При ГПОД может развиться желудочно-кишечное кровотечение вследствие развития пептических язв, эрозий пищевода и желудка из-за постоянного заброса в пищевод желудочного сока и повреждения (эрозии) кровеносных сосудов. Также нередким осложнением ГПОД является уменьшение эритроцитов в крови (анемия). В случае острого массивного желудочного кровотечения и неустранённой кровопотери возникает гиповолемический шок и железодефицитная анемия, а в связи с атрофией фундального отдела желудка и нарушением выработки гастромукопротеина — белка, защищающего слизистую оболочку желудка — может возникнуть В12-дефицитная (пернициозная) анемия.
Очень редким осложнением ГПОД является её ущемление, некроз и перфорация стенки желудка с развитием перитонита. К ущемлению может привести абсолютно любой фактор, связанный с повышением внутрибрюшного давления — кашель (в особенности надсадный), физическая нагрузка и даже переедание.
Диагностика грыжи пищеводного отверстия диафрагмы
Для диагностики ГПОД, помимо детального расспроса пациента, используется почти все способы исследования, применяемые в гастроэнтерологии. К обязательным методам диагностики относятся:
- клиническое и рентгенологическое обследование;
- фиброэзофагогастродуоденоскопия (ФЭГДС);
- эзофаготонометрия;
- pH-метрия пищевода и желудка;
- УЗИ брюшной полости.[12][158]
Ведущими инструментальными методами считаются рентген-диагностика и ФЭГДС.[8][16]
Рентген-диагностика
Благодаря рентгенологическому методу диагностики произведены фундаментальные исследования ГПОД, разработаны классификации, изучены различные формы данной патологии, разработан ряд показаний и противопоказаний к различным видам лечения хиатальных грыж.
Современное полное название — «Полипозиционное рентгендиагностическое исследование пищевода, желудка и двенадцатиперстной кишки с использованием жидкой взвеси сульфата бария на трахоскопе».
Данное рентгенологическое обследование позволяет достоверно диагностировать различные формы ГПОД, включая “малые” эзофагеальные грыжи, выявлять недостаточность кардии, гастроэзофагеальный рефлюкс, рефлюкс-эзофагит, исключать недостаточность кардии, связанную с нарушением пассажа пищи в нижележащих отделах ЖКТ.
Эндоскопическая эзофагогастродуоденоскопия
В середине XX века были разработаны и широко внедрены в клиническую практику новейшие технологии в эндоскопии. Они позволили значительно расширить возможности диагностики гастроэнтерологических заболеваний.
Особенность эндоскопической эзофагогастродуоденоскопии заключается в:
- использовании гибкой волоконной оптики и создании эндоскопических приборов — фиброгастроскопов;
- высокой разрешающей способности этих приборов с возможностью проводить исследования при визуализации изображения на мониторе;
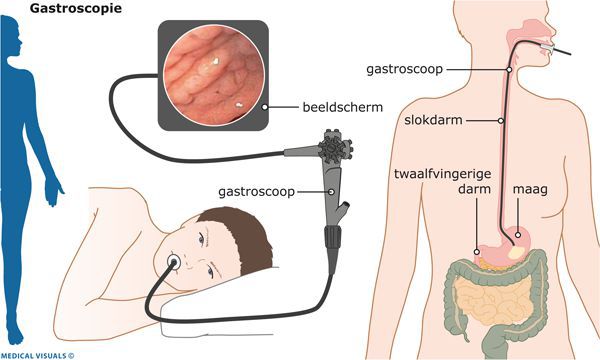
- малоинвазивности эндоскопической диагностики;
- минимальном проценте возникающих осложнений;
- отсутствии необходимости специальной подготовки пациента, проводимой перед началом эндоскопических исследований;
- амбулаторном характере способов эндоскопической диагностики.
Всё это позволяет рекомендовать данный метод диагностики не только пациентам, но и населению в целом для проведения диспансеризации и выявления заболевания на ранних этапах.
Конечно же, эндоскопическая диагностика ГПОД — непростая процедура, однако врачами ФЭГДС она рассматривается в качестве скринингового метода, показанного всем пациентам, включая людей с минимальными симптомами гастроэзофагеального рефлюкса, диспепсии или дисфагии (нарушения пищеварения или глотания), а также всем, кто страдает заболеваниями пищеварительного тракта.
К основным прямым и косвенным симптомам ГПОД, обычно проявляющимся при осуществлении ФЭГДС, относятся:
- уменьшенное расстояние от передних резцов до кардии;
- уменьшенная длина абдоминального отдела пищевода;
- грыжевая полость;
- “второй вход” в желудок;
- зияние (раскрытие) кардии или её неполное смыкание;
- пролапс (выпячивание) слизистой желудка в пищевод;
- рефлюкс (обратный ток) содержимого желудка в полость пищевода;
- сегментарная дилятация (расширение) пищевода в области девятого сегмента;
- отсутствующая, слабо визуализирующаяся или размытая Z-линия;
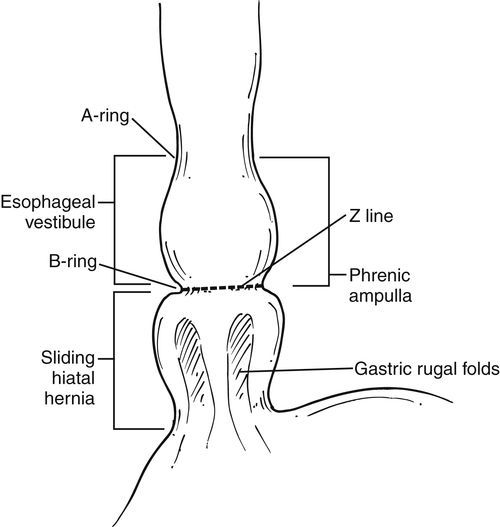
- уплощённая складка кардиоэзофагального перехода, обнаруженная во время инверсионного осмотра кардии;
- сглаженый угол Гисса, также обнаруженный во время инверсионного осмотра кардии.
Большую часть перечисленных эндоскопических симптомов ГПОД можно выявить благодаря видеомониторированию во время ФЭГДС, что помогает установить безошибочный диагноз.
Лечение грыжи пищеводного отверстия диафрагмы
При первых проявлениях ГПОД лечение начинают с консервативных мероприятий. Чаще всего в клинике ГПОД на первый план выходят симптомы рефлюкс-эзофагита. По этой причине показано консервативное лечение, направленное в первую очередь на устранение этих клинических проявлений. Прежде всего, это рациональный режим питания и диета, дополненная медикаментозной терапией.
Лекарственные препараты при ГПОД:
- антациды — блокируют соляную кислоту в желудочном соке;
- H2-антигистаминовые средства — уменьшают количество вырабатываемой соляной кислоты;
- ингибиторы протонного насоса — также снижают выработку соляной кислоты («Омез»
