Фораминальная грыжа с признаками каудальной миграции
Фораминальная протрузия диска и грыжа — наиболее частая причина выраженного острого болевого синдрома в спине, связанного с патологией дисков. Как правило, пациенты с такой локализацией дефектов межпозвонкового диска дольше других ходят по врачам, и лечатся почти без всякого успеха. Фораминальная протрузия и грыжа — наиболее часто оперируемая локализация патологии диска при наличии выраженного болевого синдрома в спине, и на ранних сроках болезни.
К счастью, такой вид грыжевого выпячивания встречается нечасто, и по оценкам, он не превосходит 15% от всех локализаций грыж. Другие исследователи дают ещё меньшую распространенность: от 4% до 10%. Самое частое их расположение — это поясничный отдела позвоночника, на уровне L4-L5, и на уровне L5-S1, то есть в месте перехода позвоночного столба в неподвижную крестцовую кость.
Есть особенности подобной локализации грыжи. Это боль, и проводниковые (на отдалении от места локализации) чувствительные и двигательные неврологические расстройства. Объясним, чем фораминальные протрузии или грыжи отличаются от других мест возникновения дефектов межпозвонкового диска.
Что такое фораминальная протрузия диска?
Известно, что в каждом сегменте спинного мозга от него отходят сегментарные парные нервные корешки. Точнее, чувствительные ветви входят, поскольку они несут чувствительность на анализ вверх, а двигательные выходят. На уровне 2 поясничного позвонка спинной мозг заканчивается, и ниже в канале располагаются нервы конского хвоста, которые также продолжают выходить в соответствующие боковые отверстия между позвонками. Эти места выхода хорошо заметны на рисунке.
Медицинский термин «фораминальная» происходит от латинского слова foramen, что означает «отверстие». Если рассмотреть позвонок, то фораминальная грыжа образуется только в том случае, когда мы берем два позвонка, один вышележащий, а другой нижележащий. Между ними в области тел расположен межпозвонковый диск.
Место выхода соответствующего корешка, который имеет и чувствительную и двигательную порцию, как раз в области фораминального отверстия. Так называется отверстие между дужками двумя смежных позвонков, и является костным каналом длиной около полутора сантиметров. Можно считать это критическим и «узким местом». Если межпозвонковый диск будет иметь деформацию (выпячивание) как раз в этом месте, то он гарантированно сдавит нервные корешки.
В случае других локализаций грыжи она может вообще не сдавливать корешки, и не проявляться болевым синдромом. Но вот в случае формальных протрузий и грыж такая клиническая картина, как боли, и проводниковые расстройства будет обязательны.
Виды фораминальных грыж
Существует несколько видов фораминальных грыж. Это следующие локализации, которые диагностируются по МРТ:
- внутренняя фораминальная, или интрафораминальная. Это деформация диска непосредственно внутрь отверстия, где локализуются нервные корешки;
- экстрафораминальная протрузия — это расположение дефектов диска за пределами отверстия, несколько сбоку к позвоночным дугам. В этом случае «свободного места» между грыжей и корешком гораздо больше, спинномозговые нервы могут практически не сдавливаться. Это тот вариант, при котором болевой синдром может быть выражен нерезко;
- циркулярная (круговая) разновидность — это состояние, при котором диск выпячивается равномерно, и дуга такого выпячивания захватывает не только пространство межпозвонкового канала, но также и область нервных корешков. Именно компрессия боковых областей и отличает циркулярную фораминальную протрузию от чисто циркулярной. Именно этот вариант и встречается чаще всего;
- наконец, можно выделить и дорзальную, или заднефораминальную грыжу. Кроме сдавливания нервных корешков, грыжа устремляется в полость центрального канала. В случае нижней локализации, когда спинной мозг уже закончился, такая грыжа, и в особенности, секвестрированная, может вызывать клинику синдрома «конского хвоста» с резкими, стреляющими болями в ногах, онемением промежности, эректильной дисфункцией и другими симптомами.
Кроме этой классификации, можно выделить также левосторонние варианты. Соответственно, могут быть варианты развития фораминальных грыж в шейном и грудном отделе позвоночника, но это бывает реже.
У фораминальной грыжи существуют особенности. Например, она редко бывает изолированной, и спустя несколько лет количество грыж увеличивается. Это вызвано значительным нарушением биомеханики при латеральном, то есть боковом дефекте. В том случае, если нагрузка на деформированный диск происходит не равномерно по центру, (как при циркулярных протрузиях), а сбоку, то это вызывает критическое повышение давления и в смежных дисках. Такая множественная патология приводит к нестабильности многих сегментов позвоночника.
Причины образования фораминальных протрузий
Рассмотрим более подробно причины, которые вызывают развитие фораминальных протрузий и грыж. Производящий фактор — это неравномерная нагрузка на различные отделы позвоночника, и, следовательно, на различные отделы соответствующего межпозвонкового диска.
Предасполагающим фактором можно считать повышенную хрупкость диска и потерю его эластичности. Как правило, в результате протрузии и грыжи образуются по следующим причинам:
- избыточная физическая нагрузка, особенно связанная с подъемом тяжестей при различных тренировках, а также при производственных или хозяйственных работах;
- асимметрия нагрузки, например переноска тяжестей на одном плече или в одной руке с одновременным наклоном в сторону;
- перенесённые травмы и переломы позвонков, связанные с последующей дистрофией и дегенерацией хрящей;
- малоподвижный образ жизни и длительное пребывание в одной и той же позе. В данном случае нарушается кровоснабжение глубоких мышц, и питание хрящей;
- вредные привычки и малое потребление жидкости;
- врождённая патология, связанная с нарушением структуры коллагена или мутация соответствующих генов, отвечающих за синтез гликозаминогликанов;
- избыточная масса тела;
- нарушение осанки, плоскостопие;
- наличие сколиоза.
Таким образом, причины фораминальных протрузий и грыж ничем не отличаются от других локализаций. Просто в данном случае диск деформируется так, чтобы максимально сдавить нервные корешки. В некотором случае, это может быть и случайностью.
Признаки и симптомы патологии
Фораминальная грыжа при классическом течении проявляется яркой, своеобразной клинической картиной. При возникновении протрузии, и тем более грыжи, начало заболевания острое, а боль чрезвычайно сильна.
Боль и ее особенности
Практически всегда с самого начала у пациента развивается анталгическая поза, или вынужденное положение, задача которого – облегчить боль, вплоть до «замирания» в неудобной позе. Такая острая боль в спине может плохо сниматься даже сильными нестероидными провоспалительными препаратами. Иногда требуется обезболивание средствами, по своей силе приближающимися к наркотикам, например применение Трамадола, но, конечно не на территории Российской Федерации.
Кроме большой силы, это боль способна иррадиировать в ягодицу, в бедро, подколенную ямку, и даже опускаться до стопы. Боль чрезвычайно резко усиливается при малейшем сотрясении, по характеру невралгии. Причина сотрясения отечного корешка — повороты туловища, попытка потужиться в туалете, кашель, смех, и даже глубокий вдох.
Резкий отек нервных корешков усиливает длительное вынужденное нахождение в одной и той же позе, и это особенно мучительно. С одной стороны, пациент пытается устроиться неподвижно, чтобы избежать малейшего смещения зоны отека. С другой стороны, чем дольше это состояние неподвижности, тем сильнее отёк. Именно поэтому в первые дни возникновения таких симптомов пациентам можно назначать лёгкие мочегонные средства и ограничения приема жидкости.
Проводниковые расстройства чувствительности
Кроме выраженного болевого синдрома у пациентов отмечаются чувствительные или двигательные расстройства, в зависимости от того, какой компонент корешка (передний или задний, двигательный или чувствительный) прижат и раздражен протрузией или грыжей. Конечно, могут наблюдаться и оба эти вида расстройств одновременно.
К чувствительным нарушениям, кроме боли (ведь боль тоже вид чувствительности) чаще всего относятся парестезии, в виде «ползания мурашек», так называемая формикация. Второй характерный симптом — это онемение. При наличии поражения нервов, нейропатическом компоненте, боль будет иметь жгучий, неприятный характер.
Соответственно локализации корешка, тип расстройств чувствительности соответствует всей зоне иннервации данного корешка, и поэтому больше напоминает «лампасное» распределение вдоль ноги узкой лентой сверху вниз. Такая корешковая, «лампасная» симптоматика (слева) отличается по площади и локализации от поражения отдельных нервов справа (см. рис.).
Куда иррадирует определенная область позвоночника.
При проверке чувствительности пациент может не различать лёгкое прикосновение к коже в зоне иннервации данного корешка, а при попытке врача прикоснуться к пальцам стопы пациент с трудом, или вообще не может различить, за какой палец взялся врач, и так далее.
Двигательные нарушения тонуса и силы мышц
Двигательные расстройства наиболее опасны, поскольку именно они приводят к прогрессирующим нарушениям ходьбы и к инвалидизации пациентов. В случае поражения моторных корешков возникает слабость мышц, и чаще всего — это мышцы голени и стопы. Пациент испытывает трудности при ходьбе, невозможность поднять тыл стопы, и она начинает пришлёпывать. Это прогностически грозный признак, поскольку спустя некоторое время развивается гипотрофия мышц конечности, или на стопе или в области голени, и одна нога становится тоньше другой.
На осмотре врач, кроме элементарного снижения силы с одной стороны отмечает снижение сухожильных рефлексов с той же стороны. При наличии грыжи на МРТ это позволяет поставить точный, топический диагноз.
В случае локализации фораминальной грыжи в шейном отделе позвоночника симптоматика будет практически такая же, но другой локализацией симптомов. Это стреляющие боли в руках и в шее, онемение в руках и в области шеи, слабость в руках, развитие гипотрофии мышц конечностей.
Какой врач лечит протрузии
Прежде всего, никогда нельзя утверждать, что у пациента имеется фораминальная протрузия или грыжа, пока врач не увидит это собственными глазами, рассматривая МР-томограммы соответствующего отдела позвоночника, выполненные с достаточно высоким разрешением (1,5 Тл).
Соответственно, вначале пациента должен осмотреть врач-невролог и назначить ему проведение магнитно-резонансной томографии. КТ, или рентгеновская компьютерная томография менее информативна. Никакие другие способы диагностики не позволяют поставить точный диагноз.
Пожалуй, в случае длительного течения болезни, значительного снижения силы в ногах и при наличии расстройств чувствительности ещё можно провести электронейромиографию, которая покажет, насколько тяжёлыми являются расстройства в соответствующих нервных корешках их периферических нервах. Это исследование может определить прогноз, например, при определении степени инвалидности. Но ЭНМГ — это вспомогательный способ диагностики, он не позволяет показать собственно наличие грыж.
Основные принципы лечения
Неблагоприятные факторы, связанные с постоянным сдавлением корешка приводят к тому, что консервативное лечение при фораминальных протрузиях и грыжах практически неэффективно. Максимум, что можно добиться назначением внутримышечных лекарственных препаратов в первые дни болезни — это купирование острого болевого синдрома, Но, как правило, даже в фазу затихающей ремиссии у пациента постоянно существует боль в спине, правда не такая острая. Устойчивую ремиссию при фораминальных протрузиях, когда качество жизни не страдает, а боли нет, получить не удается. Это вызвано слишком узким пространством, в котором сдавливается нервный корешок и в случае, например, интрафораминальной грыжи практически нет никаких шансов за то, что консервативная терапия принесёт какое-либо стойкое облегчение. Особенно тяжело лечить множественные грыжи, на фоне избыточной массы тела пациента и в пожилом возрасте, при наличии сопутствующей патологии, например, сахарного диабета.
В первые день-два естественно, тактика лечения будет одинаковой при всех протрузиях и грыжах, вне зависимости от уровня и локализации. Это внутримышечное введение препаратов НПВС при отсутствии противопоказаний, центральных миорелаксантов, в случае тяжелого болевого синдрома — блокада. Показано применение калийсберегающих диуретиков, ограничение жидкости, ношение корсета.
При таких грыжах длительное консервативное лечение, например массаж и лечебная физкультура, лечение вытяжением и кинезиотерапия, внутримышечное введение собственной обогащенной тромбоцитами плазмы — не дают никаких эффектов. Помогает при фораминальной грыже с яркой клиникой только лишь операция. Рассмотрим основные способы современного малоинвазивного оперативного лечения, применяющиеся именно при этой локализации протрузий и грыж.
Операция удаления фораминальной грыжи
По статистике, именно при этом виде протрузий и грыж оперативное лечение удается проводить раньше всего, в некоторых случаях даже уже через 2-3 недели после начала обычно неэффективного консервативного лечения. Классически, в конце ХХ века грыжи этой локализации классически удалялись с помощью операции фораминотомии или интерламинэктомии с дополнением медиальной фасетэктомии. Удаление соответствующих фасеточных суставов (фасетэктомия) выполнялась, чтобы получить доступ к локализации грыжи в «узкое место». Это значительно удлиняло срок оперативного вмешательства, увеличивало кровопотерю, и в качестве отдаленных последствий довольно часто развивался сколиоз с остаточным болевым синдромом и нестабильностью.
В настоящее время существуют более современные способы оперативного вмешательства, например трансфораминальное эндоскопическое удаление грыжи. Это означает, что в том месте, где из позвоночного канала выходит соответствующий спинномозговой корешок, и удаляется грыжа, причем непосредственно через фораминальное отверстие. Никакого разреза кожи, и тем более, удаления частей позвонков не производится, а выполняется только лишь прокол под визуальным рентгенологическим контролем.
В повреждённый межпозвонковый диск вводится игла, а затем она используется как проводник. По ней проводится рабочий цилиндр-тубус, оборудованный оптикой. Затем убирается необходимая часть диска, чтобы уменьшить внутридисковое давление, а при наличии секвестра удаляется и секвестрированная часть.
Главная часть диска, которая не была подвергнута грыжевому выпячиванию, сохраняется. Диск продолжает функционировать, а в результате ликвидации грыжевого выпячивания или секвестра исчезают проводниковые неврологические расстройства. Эти манипуляции осуществляются вне канала позвоночника, и поэтому не сопровождаются таким осложнением, как последующим образованием рубцовой ткани и формированием фиброзных тяжей. Также в случае фораминальной грыжи может применяться лазерная вапоризация, которая также относится к современным малоинвазивным вмешательствам.
Такие способы оперативного лечения широко распространены не только в странах с развитой медициной, таких так США, Великобритания, Израиль. Вплотную к ним по качеству и благоприятным отдаленным последствиям приблизились страны Восточной Европы, например Чехия.
Заключение
В заключение следует сказать о последствиях многолетнего и бездумного лечения этих грыж с помощью санаторно-курортного лечения, ванн, грязей, и различных физиотерапевтических способов. Сам грыжевой дефект, или выпячивание диска, на данном этапе развития медицины невозможно удалить или ликвидировать никаким образом, кроме операции. Никакой электрофорез с карипазимом, никакие сеансы ударно-волновой терапии не могут ликвидировать сформировавшуюся грыжу — участок хряща, выпавшего за пределы границ диска под влиянием высокого давления.
Поэтому в том случае, если у вас по результатам МРТ с напряженностью магнитного поля не менее 1,5 тесла поставлен диагноз фораминальной грыжи, например, правосторонней, то, в первую очередь, Вам необходимо проконсультироваться у опытного нейрохирурга, и не слушать советы народных целителей и обладателей «уникальных методик». Ничего хорошего из этого не получится. Только операция позволит быстро подняться на ноги и предотвратит риск возникновения инвалидности.
Источник
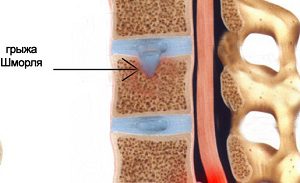
Самой распространенной болезнью опорно-двигательной системы считается позвонковая грыжа – продавливание хрящевых тканей в тело позвонка.
Для постановки диагноза врачи направляют пациентов на магнитно-резонансное или рентгенологическое обследование, в результате которого выносится заключение: «Каудальная миграция грыжи Шморля». Перед пациентом встает вопрос: что это такое?
Общее понятие заболевания

Позвоночные грыжи Шморля – это хрящевые узелки, названные по имени врача, который их открыл. Это заболевание обнаруживается на рентгене.
Узелковые образования не соприкасаются с нервными отростками и со спинным мозгом, но образуют патологические процессы в межпозвоночных дисках и костной ткани позвонков. То есть болевые ощущения не характерны для грыж Шморля, в отличие от других образований позвоночника.
Но отсутствие боли не означает, что можно не обращать внимания на это заболевание. Прогрессирование патологии приводит к нарушениям в работе позвонков и расстройству в работе других органов и систем.
Узелки могут быть единичными или множественными, а также интракорпоральными – расположенными внутри тела позвонка. Грыжи характеризуются различными положениями по отношению к телу человека.
Часто диагностируется каудальная миграция грыжи – это смещение патологического образования вниз по направлению к тазу.
Причины и симптомы
Каудальная грыжа Шморля может сформироваться по разным причинам:
- остеопороз;
- возрастные изменения в костных структурах;
- врожденные изменения позвоночника;
- травмы, нагрузки;
- отсутствие физической активности.
Пациенты с избыточным весом, вредными привычками также находятся в группе риска.
Коварство заболевания в том, что на начальных стадиях признаки отсутствуют. Позднее, с прогрессированием патологии, появляются симптомы:
- боль в позвоночнике;
- нарушение осанки;
- онемение, покалывание, пульсация;
- чувство тяжести и усталости.
Могут добавиться сопутствующие заболевания:
- нарушения мочеиспускания;
- расстройства стула;
- рвота, тошнота.
Что такое каудальная миграция грыжи? У пациентов, жалующихся на боль в спине, врачи часто диагностируют каудальный синдром. Грыжа диска может приводить к этой патологии.
В результате возникает воспаление нервных корешков в нижнем отделе позвоночника, называемом конским хвостом из-за схожести его формы с хвостом лошади. Это опасное состояние, которое может приводить к другим неприятным нарушениям: онемению, параличу нижних конечностей.
Пациенты могут обращаться к разным специалистам и лечиться от многих патологий. Но самое важное, что необходимо сделать в этой ситуации, – вовремя обратиться к вертебологу – специалисту в лечении позвоночника.
Диагностика и лечение

Для постановки верного диагноза используют рентгенологическое исследование, компьютерную томографию, а также магнитно-резонансную методику. Врач анализирует жалобы больного, учитывает мнение невролога, ортопеда.
Консервативная терапия
Лечение делится на консервативное и оперативное. Консервативная терапия направлена на:
- ликвидацию боли;
- восстановление обменных реакций и кровообращения в пораженном участке;
- улучшение подвижности позвоночника.
Прописываются лекарственные средства с анальгезирующим и противовоспалительным эффектом. Назначением лекарственных средств должен заниматься врач, поскольку любое средство имеет противопоказания и побочные действия. Самолечение может быть опасным.
Кроме лекарств, полезны:
- мануальная терапия;
- массаж;
- лечебная физкультура.
Комплексы лечебной физкультуры подбирает врач. Многие упражнения противопоказаны при подобных патологиях, могут только ухудшить самочувствие пациента.
Операция
Когда состояние больного критическое, заболевание не дает возможности вести полноценную жизнь, врачи предлагают оперативное вмешательство.
Оперативные вмешательства бывают разных видов:
- Нуклеопластика – серия операций, в результате которых удаляют пульпозное ядро посредством пунктирования. После операции пациент быстро восстанавливается.
- Микродискэктомия – иссечение грыжевого мешка и поврежденных дисковых фрагментов. За ходом операции хирург следит в микроскоп. Может быть удален межпозвонковый диск полностью. Эта операция применима на различных отделах позвоночника. Тяжелая грыжа диска L5-S1 с каудальной миграцией может быть устранена с помощью операции в срочном порядке. Это объясняется тем, что промедление опасно формированием более тяжелых патологий вплоть до паралича ног.
- Ламинэктомия – более старый метод, представляющий собой открытую операцию с трудным восстановительным периодом.
Схема лечения позвонковых образований в каждом случае индивидуальна и может быть определена только врачом.
Не стоит отчаиваться в том случае, если поставлен диагноз межпозвонковой грыжи. Опытные врачи помогают пациентам справиться с этой неприятной патологией и вернуться к обычной жизни.
Если вы хотите получить больше подобной информации от Александры Бониной, посмотрите материалы по ссылкам ниже.
Отказ от ответственности
Информация в статьях предназначена исключительно для общего ознакомления и не должна использоваться для самодиагностики проблем со здоровьем или в лечебных целях. Эта статья не является заменой для медицинской консультации у врача (невролог, терапевт). Пожалуйста, обратитесь сначала к врачу, чтобы точно знать причину вашей проблемы со здоровьем.
Я буду Вам очень признательна, если Вы нажмете на одну из кнопочек
и поделитесь этим материалом с Вашими друзьями 🙂
« Лечение межпозвонковой грыжи народными средствами: каланхоэ, чеснок, глина Современная хирургия против грыжи позвоночника »
Источник
