Диф диагностика грыж пищеводного отверстия
Дифференциальный диагноз диафрагмальной грыжи нужно проводить с релаксацией диафрагмы, язвенной болезнью желудка, желчнокаменной болезнью, поликистозом легких.
Релаксация диафрагмы, как и диафрагмальные грыжи, как правило, наблюдается слева Характер жалоб больного, а иногда и физикальные данные имеют много общего, хотя выраженность клинических проявлении при релаксации гораздо меньшая, не говоря об отсутствии потенциальной возможности ущемления. Четко разграничить эти два заболевания позволяет рентгенологическое исследование в условиях искусственного пневмоперитонеума.
Имеются сходные клинические признаки между диафрагмальной грыжей и язвенной болезнью желудка, особенно осложненной пилоростенозом. Учет анамнестических сведений, сезонности обострении, характер рвотных масс (при стенозе — накануне съеденной нищей), рентгенологических и эндоскопических данных позволяет четко разграничить эти два патологические состояния.
Для дифференциальной диагностики с желчнокаменной болезнью помимо учета анамнестических и клинических данных (локализация и иррадиация болей, перенесенные желтухи и острые приступы в прошлом, положительные симптомы Ортнера, Мерфи и Мюсси, ожирение) необходимо провести рентгеноконтрастную или ультразвуковую холеграфию. В то же время не следует забывать о возможности параллельного течения этих заболевании.
Повод для дифференциальной диагностики с легочными кистами может дать иногда схожая с ними рентгеновская картина диафрагмальной грыжи. Эти сомнения легко устраняются при контрастировании органов желудочно-кишечного тракта, так как легочные кисты при этом сернокислым барием не заполняются.
Дифдиагноз проводят между скользящими грыжами пищеводного отверстия диафрагмы и параэзофагеальными грыжами, между каждой из них и рубцовой структурой пищевода, раком пищевода и кардиального отдела желудка, полипами пищевода и желудка, синдромом портальной гипертензии язвенной болезнью желудка, стенокардией, другими видами грыж диафрагмы.
Общим признаком для скользящих грыж пищеводного отверстия диафрагмы и параэзофагеальных является аналогичный болевой синдром. Однако если при первых постоянными спутниками бывают желудочно-пищеводный рефлюкс, эзофагит, кровотечения, то при параэзофагеальных грыжах эти патологические проявления отсутствуют. Учет анамнестических, клинических, рентгенологических и эндоскопических данных позволяет поставить диагноз.
Рубцовые стриктуры пищевода редко дают повод для дифференциальной диагностики с грыжами пищеводного отверстия диафрагмы, тем не менее наличие дисфагии, расширение пищевода над стенозированным сегментом являются общими симптомами этих заболевании. Рубцовые стриктуры пищевода возникают вследствие химических ожогов, травматических повреждении, что удастся выяснить по анамнестическим сведениям. Отсутствие характерного болевого синдрома, эндоскопической и рентгенологической картины, свойственных грыжам пищеводного отверстия диафрагмы, позволяет четко разграничить эти заболевания.
Начальные фазы развития рака пищевода и кардиального отдела желудка могут проявляться явлениями дисфагии, кровотечениями и болями в субстернальной и эпигастральной областях. Данные рентгенологического исследования пищевода и желудка, а еще в большей мере эзофагогастроскопия — необходимые условия для постановки правильного диагноза. Взятие через эндоскоп биопсин с последующим гистологическим исследованием дает возможность верифицировать диагноз опухоли.
Полипы желудка и пищевода, особенно локализованные в кардиальном отделе, сопровождаются периодическими кровотечениями, а иногда и дисфагией. Эндоскопическое исследование пищевода и желудка устраняет диагностические сомнения. Наличие и рвотных массах неизмененной крови может наблюдаться как при грыжах пищеводного отверстия диафрагмы, так и при синдроме портальной гипертензии и высоких язвах желудка. Диагноз устанавливают путем рентгенологического и эндоскопического исследовании. Наличие варикозно расширенных вен пищевода и желудка дает основание говорить о синдроме портальной гипертензин, что подтверждается данными сканирования печени, санароскопии, спленоманометрии и спленопортографии. О язвенном поражении свидетельствуют данные анамнеза, сезонный характер обострении, результаты рентгенологического (язвенная ниша) и эндоскопического исследований.
Коронарная болезнь и связанные с ней приступы стенокардии нередко напоминают клиническую картину грыж пищеводного отверстия диафрагмы. Данные электрокардиограммы и динамике, учет анамнестических сведений, многократное измерение артериального давления дают возможность поставить правильный диагноз. Кроме того, следует учитывать наличие или отсутствие эффекта от применения на высоте приступа валидола или нитроглицерина. Однако не следует забывать о возможности параллельного существования этих заболеваний, в особенности если речь идет о пожилом человеке.
Известные трудности возникают при дифференциальной диагностике между грыжами пищеводного отверстия диафрагмы и врожденными, травматическими, а также грыжами слабых зон диафрагмы. Общим признаком всех перечисленных видов грыж является болевой синдром, наиболее схожий по характеру и локализации между грыжами пищеводного отверстия диафрагмы и грыжами щели Ларрея или ретростернальными. Помимо учета анамнестических сведений (закрытые травмы, торакоабдоминальные ранения) неоценимую услугу оказывает полипозиционное контрастное рентгенологическое исследование.
Оценить статью
Источник
Это заболевание отличается тем, что трудно диагностируется на первых стадиях. Какими симптомами патология заявляет о себе? Как лечится и как её можно избежать?
О грыже пищеводного отверстия диафрагмы мы беседуем с врачом-гастроэнтерологом «Клиника Эксперт» Воронеж Юлией Геннадьевной Аичкиной.
— Юлия Геннадьевна, что представляет собой грыжа пищеводного отверстия диафрагмы?
— Это состояние (сокращённо ГПОД), вызванное смещением органов брюшной полости в средостение через пищеводное отверстие диафрагмы. Такая грыжа выступает одним из факторов риска развития гастроэзофагеальной рефлюксной болезни — эта патология сопровождается воспалением слизистой оболочки пищевода.
— Как часто встречается грыжа пищеводного отверстия диафрагмы?
— Если говорить о заболеваниях органов пищеварения, считается, что ГПОД стоит на одном из первых мест. Хотя это субъективная оценка, так как зачастую болезнь может протекать без явно выраженных симптомов. По некоторым данным, в России эта патология отмечается у 5-35 % жителей, у возрастных людей — до 50 %.
— Каковы причины возникновения грыжи пищеводного отверстия диафрагмы?
— Врождённые грыжи могут появляться из-за неравномерного развития мышц и отверстий диафрагмы, неполного опущения желудка в брюшную полость, слабости соединительной ткани в пищеводном отверстии диафрагмы. Однако в большинстве случаев встречаются приобретённые виды ГПОД. Этому способствует сочетанное воздействие различных факторов, один из основных среди них — слабость соединительнотканных структур и атрофия мышечных волокон.
Развитие грыжи может быть связано с подъёмом тяжести, запорами, избыточным весом, у женщин — с беременностью. Появлению ГПОД также способствуют хронический кашель, частая рвота. То есть речь идёт о факторах, повышающих внутрибрюшное давление.
Читайте материалы по теме:
Запоры у взрослых: ищем причины и избавляемся
Причём тут жир или от чего люди набирают вес?
— Как выглядят симптомы грыжи пищеводного отверстия диафрагмы?
— Её небольшие размеры, как правило, редко вызывают какие-то серьёзные проблемы. При грыже пищеводного отверстия диафрагмы человек начинает испытывать боли, стоит ей увеличиться. Пациент жалуется на такие неприятные ощущения, как изжога, отрыжка с кислым или горьковатым привкусом, боль и затруднение при глотании пищи, тяжесть в желудке, боли за грудиной, которые можно принять за признаки стенокардии или инфаркта миокарда. Перечисленные симптомы усиливаются после еды и физических нагрузок. Грыжа пищеводного отверстия диафрагмы также даёт о себе знать болью при кашле и метеоризме. Боль может ослабнуть или исчезнуть, если человек меняет положение тела. Ему становится легче после отрыжки, глубокого вдоха или рвоты. А вот при наклоне вперёд боль может усилиться.
Ещё одним проявлением заболевания может быть дисфагия — затруднённое прохождение пищи по пищеводу. Это особенно заметно, когда человек ест поспешно, «на ходу», когда пища жидкая или полужидкая, если глотать слишком холодную или слишком горячую воду.
— Как проводится диагностика грыжи пищеводного отверстия диафрагмы?
— Часто заболевание развивается бессимптомно и выявляется случайно при рентген-исследовании пищевода или желудка, либо при эндоскопическом обследовании (эзофагоскопия, гастроскопия). Обязательно назначается ЭКГ (для исключения патологии сердца), реже — КТ органов грудной клетки и средостения. В самых сложных случаях выполняется диагностическая лапароскопия.
Читайте материалы по теме:
Рентген желудка: вечная классика или шаг назад?
Где раздобыть смелость, чтобы решиться? Гастроскопия — БЕЗ страха!
Что выявляет электрокардиограмма?
— В чём заключается лечение грыжи пищеводного отверстия диафрагмы?
— При отсутствии проявлений болезни оно не требуется. Важно не допускать ожирения, поскольку излишний вес повышает внутрибрюшное давление. При возникновении симптомов заболевания терапевт или гастроэнтеролог может назначить консервативное медикаментозное лечение, направленное на предупреждение гастроэзофагеального рефлюкса (так называется обратное продвижение содержимого желудка в пищевод). При этом используются средства, подавляющие выработку соляной кислоты в желудке, снижающие кислотность уже образованного желудочного сока, нормализующие сократительную функцию желудка.
При больших размерах грыжи, язвах в пищеводе и неэффективной терапии пациенту рекомендуется операция, которая проводится лапароскопически. Оперативное лечение заключается в низведении желудка в брюшную полость и восстановлении отверстия в диафрагме с помощью различных методик.
— Возможно ли лечение грыжи пищеводного отверстия диафрагмы народными средствами?
— Однозначно нет.
— Есть ли при грыже пищеводного отверстия диафрагмы особенности в питании?
— Во-первых, питаться рекомендуется неторопливо, не на бегу, не переедая, потому что при этом человек неизбежно вместе с пищей проглатывает большие порции воздуха, а это повышает внутрижелудочное давление. Последний раз вечером лучше поесть не позже, чем за 3 часа до сна. Следует ограничить себя в употреблении таких продуктов, как жирное мясо, сало, не стоит увлекаться макаронами, вермишелью, хлебобулочной продукцией, сдобным печеньем и выпечкой. Также придётся с осторожностью относиться к острым приправам, жареным блюдам, газированным напиткам, алкоголю.
— Как предотвратить развитие грыжи пищеводного отверстия диафрагмы?
— Если наследственность мы изменить не можем, то устранить ситуации, вызывающие повышение внутрибрюшного давления, в наших силах. Для этого следует:
- нормализовать вес;
- с осторожностью относиться к поднятию тяжестей;
- устранить запоры;
- лечить болезни, сопровождающиеся хроническим кашлем;
- отказаться от курения и алкоголя;
- соблюдать правила здорового питания.
Записаться на приём к врачу-гастроэнтерологу можно здесь
ВНИМАНИЕ: услуга доступна не во всех городах
Беседовал Игорь Чичинов
Редакция рекомендует:
Что делать, если замучила изжога?
Как надо и как НЕ надо лечить гастрит
Как защитить желудок от язвы?
Живущие в кислоте: что мы знаем о хеликобактере пилори
Как не стать воздушным шариком? Избавляемся от газообразования в кишечнике
Для справки
Аичкина Юлия Геннадьевна
В 2015 году окончила Воронежский государственный медицинский университет им. Н.Н. Бурденко.
В 2017 году прошла ординатуру по специальности «Общая врачебная практика» и первичную переподготовку по гастроэнтерологии.
Ведёт приём в качестве врача-гастроэнтеролога в «Клиника Эксперт» Воронеж по адресу: ул. Пушкинская, 11.
Источник
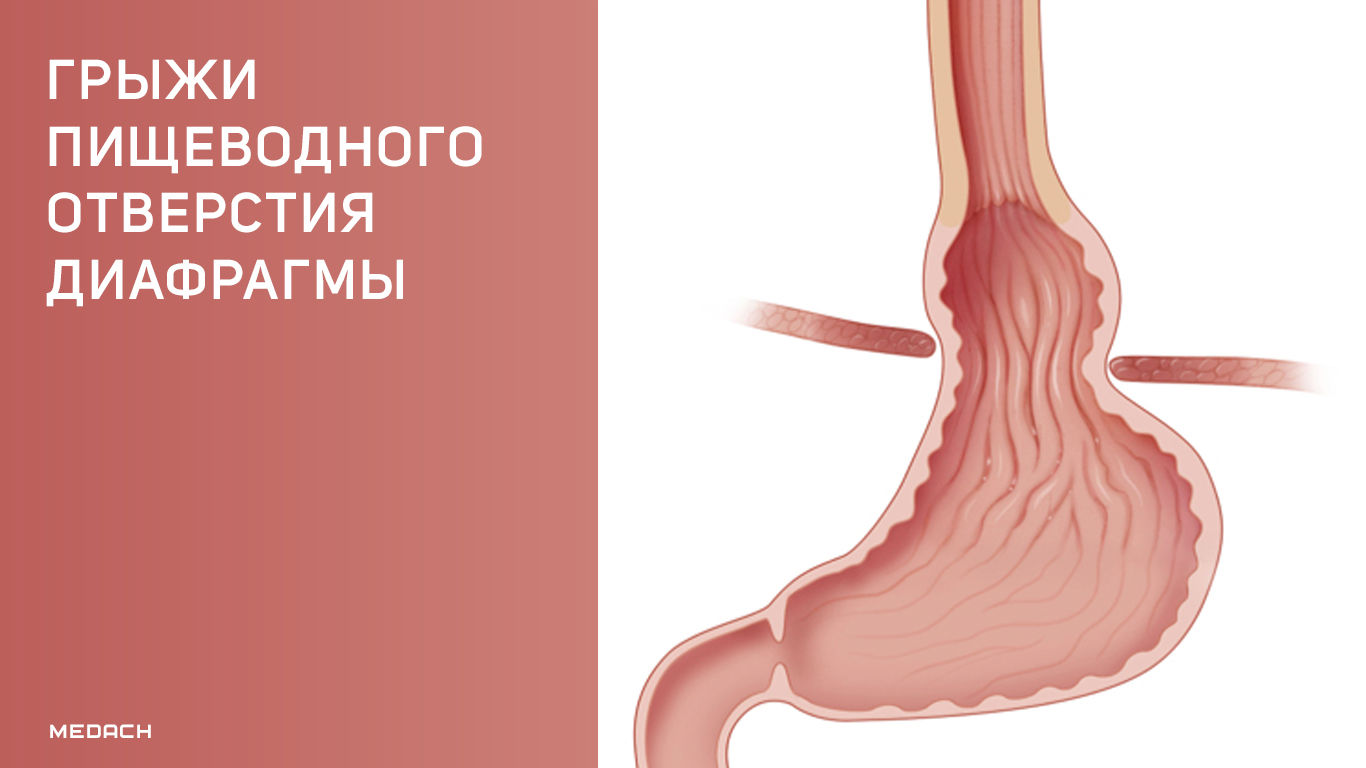
Грыжа пищеводного отверстия диафрагмы (ГПОД) — это патологическое состояние, при котором содержимое брюшной полости выходит в средостение через пищеводное отверстие диафрагмы [1].
Концепция ГПОД или хиатальной грыжи была разработана в 1951 г. Allison, который впервые обнаружил, что существует связь между наличием ГПОД и эзофагитом [2]. Действительно, при гастроэзофагеальной рефлюксной болезни (ГЭРБ) и ГПОД наблюдается множество схожих клинических симптомов, в том числе гастроэзофагеальный рефлюкс, который в случае ГПОД возникает из-за неадекватного сокращения волокон и молекулярных изменений в мышечных клетках диафрагмы, что, в свою очередь, препятствует работе нижнего пищеводного сфинктера и приводит к нарушению пищеводного клиренса [2].
Воздействие кислоты на пищевод индуцирует повреждение слизистой оболочки, а затем и трансмуральное повреждение, что может вызвать укорочение пищевода и тем самым сместить место пищеводно-желудочного перехода выше уровня пищеводного отверстия диафрагмы [2].
Еще одним важным фактором, который способствует развитию ГПОД, является нарушение работы фиксирующего аппарата пищевода. При частых рвотах, чрезмерном напряжении мышц передней брюшной стенки и повышенном внутрибрюшном давлении (ожирение, многоплодная беременность) может произойти ослабление френоэзофагеальной мембраны, дегенерация эластических тканей, расширение ножек диафрагмы с последующим формированием ГПОД.
Помимо перечисленных факторов, возникновению ГПОД способствуют:
- операции на пищеводе и желудке (эзофагокардиомиотомия, гастрэктомия);
- торакоабдоминальная аневризма аорты;
- нарушения костной системы, обусловленные декальцинацией и дегенерацией костной ткани;
- врожденные аномалии скелета, ЖКТ [25].
Существует международная классификация хиатальных грыж. По ней различают четыре типа ГПОД.
Грыжи I типа — это скользящие грыжи пищевода, где гастроэзофагеальное соединение смещается над диафрагмой. Желудок остается в своем обычном продольном положении [7], дно желудка локализуется ниже пищеводно-желудочного перехода.
Грыжи II типа — это чистые параэзофагеальные грыжи. Гастроэзофагеальное соединение остается в нормальном анатомическом положении, но часть дна желудка проходит через пищеводное отверстие диафрагмы.
Грыжи III типа представляют собой комбинацию типов I и II, когда через пищеводное отверстие диафрагмы выходят пищеводно-желудочное соединение и дно желудка.
Грыжи IV типа характеризуются наличием анатомический структуры, отличной от желудка, выходящей из брюшной полости через пищеводное отверстие в средостение (сальник, толстая/тонкая кишка).
Более 95 % ГПОД относятся к I типу; при этом встречаются и самые тяжелые эпизоды ГЭРБ, в т. ч. пищевод Барретта.
Помимо перечисленных типов хиатальных грыж, в зарубежной литературе можно встретить термин «гигантская параэзофагеальная грыжа» (giant paraesophageal hernia, GPEH). Тем не менее, четкого определения этот термин не имеет: одни специалисты говорят о том, что GPEH можно считать хиатальную грыжу, через которую вышло > 30 % желудка, другие же пишут, что к GPEH относятся грыжи с выходом > 50 % желудка в средостение [5].
В России наибольшей популярностью пользуется анатомо-рентгенологическая классификация ГПОД [3]:
- Скользящая (аксиальная, осевая) грыжа характеризуется тем, что абдоминальная часть пищевода, кардия и фундальная часть желудка могут через расширенное пищеводное отверстие диафрагмы свободно проникать в грудную полость и возвращаться обратно в брюшную (при перемене положения тела больного).
- Параэзофагеальная грыжа — конечная часть пищевода и кардия остаются под диафрагмой, но часть фундального отдела желудка проникает в грудную полость и располагается рядом с грудным отделом пищевода.
- Смешанный вариант грыжи — сочетание аксиальной и параэзофагеальной форм.
Зачастую ГПОД протекает бессимптомно, потому нередко является случайной находкой во время рентгенологического или эндоскопического исследований.
В случае клинически значимой ГПОД могут наблюдаться как пищеводные (отрыжка, изжога, одинофагия, тошнота, рвота), так и экстрапищеводные симптомы (фарингит/ ларингит, осиплость голоса, загрудинные боли, разрушение зубной эмали и др.) [4].
Диагноз хиатальной грыжи устанавливается инструментально. К основным методам диагностики ГПОД относятся:
- лучевые методы: рентгенография органов грудной клетки, рентгеноскопия пищеводно-желудочного перехода с использованием контрастного вещества per os, нативная компьютерная томография (КТ) органов грудной полости;
- эндоскопические методы: эзофагогастродуоденоскопия (ЭГДС), пищеводная манометрия, пищеводная pH-метрия [3].
На обычной рентгенограмме органов грудной клетки можно увидеть:
- ретрокардиальный уровень жидкости — характерный признак параэзофагеальной ГПОД;
- внутриорганный газ — если в средостение через хиатальную грыжу попали петли кишечника.
Рентгеноскопия пищеводно-желудочного перехода с пероральным использованием контрастного вещества информативна с точки зрения визуализации собственно пищеводно-желудочного перехода и его локализации относительно диафрагмы.
КТ полезна в неотложной ситуации для пациентов с подозрением на заворот содержимого параэзофагеальной грыжи или странгуляционную непроходимость.
ЭГДС необходима для оценки состояния слизистой пищевода, желудка и двенадцатиперстной кишки, а также для определения расположения желудка относительно пищевода.
Пищеводная манометрия необходима для оценки диафрагмальных ножек и расположения нижнего пищеводного сфинктера. Вместе с манометрией также проводится pH-метрия для уточнения факта наличия ГЭРБ и оценки ее тяжести.
NB! Стандартом диагностики является сочетание ЭГДС с рентгеноскопией пищеводно-желудочного перехода. Последнее можно выполнять и с барием, и с водорастворимым контрастом, однако последнего в случае ГПОД лучше избегать, т. к. такие пациенты имеют повышенный риск аспирации с исходом в аспирационный пневмонит [3].
При случайном выявлении хиатальной грыжи, т.е. при ее бессимптомном течении, никакого специфического лечения не требуется.
В ситуации, когда ГПОД выявляется на фоне существующего рефлюкс-эзофагита и умеренной ГЭРБ, необходимо консервативное лечение ГЭРБ, основу которого составляют изменение образа жизни и пищевых привычек, а также медикаментозная терапия (ингибиторы протонной помпы, антациды, опционально-эрадикационная терапия).
При наличии хиатальной грыжи в сочетании с ГЭРБ тяжелого течения, в т.ч. устойчивой к терапии, необходимо хирургическое лечение.
В случаях странгуляции грыжевого содержимого и/или явлений непроходимости — желудочной или кишечной — необходимо экстренное хирургическое вмешательство.
Оперативное устранение хиатальных грыж проводится под эндотрахеальным наркозом через лапароскопический доступ. Пациент находится в положении лежа на спине. В качестве профилактики венозных тромбоэмболических осложнений (ВТЭО) обязательно использование компрессионного трикотажа. Устанавливается мочевой катетер [2].
Первый (10 мм) троакар (А) устанавливается в околопупочной области выше и слева от пупка, примерно в 15 см от мечевидного отростка (рис.1) [4].

Рисунок 1 | Расположение троакаров. Зеленым цветом указываются троакары толщиной 5 мм, синим — троакары толщиной 10 и 12 мм.
Порт А отводится под лапароскоп (чаще всего — 30- или 45-градусная оптика), потому он должен быть расположен в описанном выше месте для полноценной визуализации верхнего этажа брюшной полости и средостения. Четыре других троакара устанавливаются под визуальным контролем со стороны брюшной полости в следующих местах:
- троакар толщиной 5 мм — для левой руки оператора (В) — на расстоянии 7–11 см от мечевидного отростка вдоль края правой реберной дуги;
- порт толщиной 12 мм — для правой руки оператора (C) — на расстоянии 12 см от мечевидного отростка вдоль края левой реберной дуги;
- порт толщиной 5 мм — для ассистента (D) — на расстоянии 5 см от правого порта хирурга вдоль левой реберной дуги;
- еще один порт толщиной 5 мм устанавливается отдельно чуть ниже мечевидного отростка (Е) (через него заводится ретрактор печени).
Несмотря на существование различных типов ГПОД, основные оперативные приемы и этапы актуальны во всех случаях.
Основными этапами хирургического лечения ГПОД являются [4]:
- приведение желудка и грыжевого мешка в интраабдоминальное положение;
- иссечение грыжевого мешка;
- достижение адекватной интраабдоминальной длины пищевода;
- закрытие пищеводного отверстия диафрагмы (крурорафия, в т.ч. с использованием сетчатых имплантатов [5]);
- антирефлюксные процедуры (различные виды фундопликации).
После хирургического лечения также необходимо проведение консервативной терапии (ингибиторы протонной помпы, симптоматическая терапия), а также последующая модификация образа жизни и соблюдение диеты (стол №1 с последующим расширением). Только в этом случае после хирургического лечения может быть достигнут благоприятный исход [6].
В случае систематического нарушения диеты, частого переедания, гиподинамии есть вероятность рецидива хиатальной грыжи, для устранения которого потребуется повторное хирургическое вмешательство [5].
Источники:
- Roman S., Kahrilas P. J. The diagnosis and management of hiatus hernia //bmj. – 2014.
- Yu H. X. et al. Esophageal hiatal hernia: risk, diagnosis and management //Expert review of gastroenterology & hepatology. – 2018.
- Затевахин И. И. и др. Абдоминальная хирургия. – 2016. – С. 410-412.
- Siegal S. R., Dolan J. P., Hunter J. G. Modern diagnosis and treatment of hiatal hernias //Langenbeck’s archives of surgery. – 2017.
- Dallemagne B. et al. Treatment of giant paraesophageal hernia: pro laparoscopic approach //Hernia. – 2018.
- Kohn G. P. et al. Guidelines for the management of hiatal hernia //Surgical endoscopy. – 2013.
Нашли опечатку? Выделите фрагмент и нажмите Ctrl+Enter.
Источник
