После операции удаления грыжи на кишечнике
Послеоперационная грыжа на животе, а точнее, в брюшной стенке, относится к разновидности травматических воздействий. Она проявляется в области послеоперационного рубца, располагается под кожей. По отношению ко всем вариантам грыж этот вид составляет 6–8%.
Согласно статистике осложнений в послеоперационном периоде, на грыжи приходится до 5% от всех манипуляций со вскрытием брюшной полости, а при анализе течения нагноившихся ран показатель увеличивается до 10%. Меры по предупреждению зависят не только от вида хирургического вмешательства, умения врача, но и от поведения пациента, выполнения рекомендаций в период реабилитации.
Локализация и классификация
Операции на животе проводятся по разному поводу. Каждая патология требует предварительного изучения и выбора оптимальной тактики. Чтобы хирург смог полностью выделить нужный орган, провести осмотр, остановить кровотечение, необходимо решить вопрос о доступе или конкретном месте разреза поверхностных тканей и кожи.
Для этого существуют типовые способы, разработанные практикой многих поколений врачей. Послеоперационные грыжи чаще образуются в анатомических зонах, где обеспечивается наиболее удобный доступ к органам брюшной полости. По локализации можно догадаться, какую операцию и разрез использовали хирурги.
При грыже:
- белой линии живота — проводилась верхняя или нижняя срединная лапаротомия (рассечение брюшины по центральной линии), вероятно, по поводу заболеваний желудка, кишечника;
- в подвздошной области справа — после операции аппендэктомии, на слепой кишке;
- пупочной области — может осложниться выздоровление от хирургических вмешательств на кишечнике;
- правого подреберья — нежелательный исход удаления камня и желчного пузыря, резекции печени;
- подреберья слева — спленэктомия (удаление селезенки);
- поясничной области сбоку — последствие операций на почках, доступа к мочеточникам;
- области над лобком — в случаях урологических заболеваний, хирургических вмешательств на внутренних половых органах у женщин.

В диагнозе будет отмечена «левосторонняя боковая послеоперационная грыжа с дефектом среднего размера»
Соответственно классификация послеоперационных грыж предусматривает следующие варианты: срединные (верхние и нижние), боковые (право- и левосторонние, верхние, нижние). В зависимости от величины послеоперационного дефекта:
- малые — не нарушают форму живота;
- средние — занимают небольшой участок в области брюшины;
- обширные — сопоставимы с дефектом большой зоны брюшной стенки;
- гигантские — резко деформируют живот, расположены в двух и более зонах брюшины.
Послеоперационные грыжи различаются по характеру — на вправимые и невправимые, по внутреннему строению — на однокамерные и многокамерные. С учетом эффективности лечения — хирурги выделяют рецидивирующие грыжи, включая многократно рецидивирующие. Принципы классификации важны для выбора способа устранения негативных последствий.
Почему у одних пациентов после операции образуются грыжи, а у других нет?
Причины послеоперационных грыж чаще всего связаны с невозможностью провести полную подготовку больного за неимением времени в случаях необходимости экстренного вмешательства. Ведь любая плановая операция требует предоперационной терапии, очищения кишечника, снятия интоксикации.
Отсутствие своевременных мер способствует осложнениям в послеоперационном периоде, связанным со вздутием кишечника, замедлением перистальтики, нарушением выделения кала (запорами), рвотой, повышением внутрибрюшного давления, застойными изменениями в легких с воспалением, кашлем. Все это в значительной степени ухудшает условия образования плотного послеоперационного рубца.
Не исключается ошибочный выбор метода доступа без учета анатомических и физиологических особенностей строения внутренних органов и брюшины. В результате нарушается кровоснабжение и иннервация в зоне оперативного вмешательства, в дальнейшем в тканях проявляются стойкие изменения, способствующие прорезыванию швов.
Значительна роль нагноительных осложнений. Этот тип относят к раннему проявлению. Воспаление и гной скапливаются в области раны, под апоневрозом мышц. Застойные пневмонии и бронхит, возникшие после операции, вызывают кашель, резкие толчки и колебания внутрибрюшного давления, что предрасполагает к возникновению грыжевых ворот.
К дефектам операционной техники относятся некачественный шовный материал, слишком сильное стяжение тканей, неустраненное кровотечение и скопление крови в гематомы с последующим быстрым нагноением, длительная тампонада и дренирование в зоне операции.

При повышенном давлении в брюшной полости в пупочный грыжевой мешок вклинивается петля кишки
Из причин, зависящих от выполнения пациентом в послеоперационном периоде рекомендаций врача, наибольшее значение имеют: досрочное повышение физической нагрузки, нарушение диеты, пренебрежение ношением бандажа.
Грыжи чаще возникают у пациентов с ожирением, системными болезнями соединительной ткани, сахарным диабетом, при которых существенно нарушается формирование полноценного рубца. Для женщин имеет значение срок наступления беременности после операции. Ослабление организма, авитаминоз, давление увеличенной матки на брюшную стенку создают условия для грыжеобразования.
Хотя теоретически осложниться послеоперационной грыжей может любое хирургическое вмешательство на брюшной полости, чаще всего патология наблюдается после оперативного лечения:
- прободной язвы желудка;
- воспаления червеобразного отростка;
- калькулезного холецистита;
- кишечной непроходимости;
- у женщин удаления кислы яичника, матки;
- перитонита;
- последствий проникающих ранений в брюшную полость.
Как рецидив после операции по поводу устранения пупочной или грыжи белой линии живота.
Симптомы
Основным признаком грыжи является обнаружение выпячивания в зоне послеоперационного рубца и вокруг него. На начальной стадии послеоперационные «шишки» пациенты вправляют в положении лежа самостоятельно, они не очень мешают и не имеют симптоматики. Боли и рост опухолевидного образования возникают при натуживании, резких движениях, подъеме тяжелых предметов.
В горизонтальном положении выпячивание уменьшается. Ухудшение состояния связано с переходом болевых ощущений в постоянные, иногда носящие характер приступа, схваток. Одновременно пациенты жалуются:
- на длительные запоры;
- постоянное вздутие живота;
- отрыжку;
- поташнивание;
- затрудненное выделение мочи (в случае надлобковых грыж);
- раздражение или воспаление кожи на животе в зоне грыжевого выпячивания.
Состояние пациента зависит от величины грыжи, спаечного процесса в брюшной полости, внутри грыжевого мешка. Иногда даже при больших грыжах пациенты не имеют жалоб.
Как проводится диагностика?
Во время осмотра пациента в положении стоя и лежа хирург видит выпячивание в зоне и вокруг него. Чтобы выяснить величину и форму, пациента, находящегося в лежачем на спине положении, просят поднять голову. Это движение вызовет напряжение в мышцах живота и «выдавит» наружу грыжевой мешок с содержимым.

При небольших размерах грыжа хорошо пальпируется
Одновременно проявляются все расхождения в зоне прямых мышц, возможные начинающиеся выпячивания, не связанные с основным. Пациенту обязательно назначаются методы исследования, позволяющие уточнить связь с внутренними органами.
Рентгенологическим путем выявляют состояние функционирования желудочно-кишечного тракта, имеющийся спаечный процесс, вхождение в грыжевую полость органов брюшной полости. УЗИ позволяет рассмотреть не только брюшные органы, но и полость грыжевого мешка, определить форму, истинные размеры грыжи, изменения в мышечных структурах, влияние спаек.
В комплекс обследования входит контрастное рентгенологическое исследование прохождения бариевой взвеси по желудку и кишечнику, изучение степени вмешательства желудка. Производятся снимки (рентгенограммы) и герниография (рентгеновский снимок содержимого грыжевого мешка).
Для уточнения может понадобиться колоноскопия (осмотр кишечника), фиброгастродуоденоскопия, проведение магниторезонансной томографии.
Какие осложнения возможны при нелеченой грыже?
Отсутствие лечебных мер при послеоперационных грыжах усугубляет состояние пациента. Со временем могут появиться:
- копростаз (застой кала и образование камней в кишечнике) с механической непроходимостью;
- ущемление;
- перфорация;
- частичная или полная спаечная кишечная непроходимость.
В клиническом течении наблюдается ухудшение состояния больного, нарастание болей в животе, тошнота и рвота, кровь в кале, задержка стула и отхождения газов. При этом выпячивание на животе перестает вправляться.
Что делать людям при обнаружении послеоперационных признаков грыжи?
Понятно нежелание снова попадать в хирургию пациентов, обнаруживших выпячивание в зоне рубца. Однако необходимо считаться с вероятностью более значимых для здоровья последствий. При обследовании доктора решат, как продолжить лечение, не допустить осложнений.

Иногда необходимы консилиумы для вынесения окончательного решения
Консервативная тактика считается методом, допустимым только при явных противопоказаниях к повторному хирургическому вмешательству (декомпенсация сердца, внутренних органов, тяжелая стадия хронических заболеваний). В таких случаях пациентам рекомендуют:
- контроль за питанием;
- ограничение физической нагрузки;
- устранение запоров с помощью диеты и медикаментов;
- постоянное использование специального бандажа.
Особенности питания
При наличии грыжи пищевые продукты должны исключить вздутие живота, запоры, нарушение пищеварения. Для этого кушать придется часто, но маленькими порциями. Следует исключить из рациона:
- все жирные, жареные, острые блюда;
- маринованные и соленые овощи;
- алкогольные напитки и газированную воду;
- крепкий кофе;
- различные приправы, стимулирующие кислотность;
- твердую пищу.
Показаны: каши, вареные мясные и рыбные блюда, запеченные изделия, тушеные овощи, творог. Для предупреждения запоров по утрам рекомендуется принимать столовую ложку растительного масла, несколько ягод кураги или чернослива. Днем можно пить щелочную минеральную воду без газа («Ессентуки 4»).
Особенности хирургического лечения
Большинство хирургов считают, что избавить пациента от послеоперационной грыжи можно только методом герниопластики. Так, именуются виды операций на грыжевых воротах, укрепляющего характера. Избирается наиболее оптимальный подход, учитывая величину и локализацию выпячивания, информацию, полученную в процессе обследования о спайках между грыжевым мешком и органами брюшной полости.
Если грыжа в диаметре менее 5 см, не имеет осложнений, то возможно ушивание апоневроза мышц с укреплением местных тканей. При средних, обширных, гигантских, длительно существующих и осложненных процессах собственных тканей для покрытия и укрепления дефекта брюшной стенки недостаточно. Используют синтетические протезы сетчатой формы.
Важно правильно установить систему защиты, предусмотреть разделение спаек, рассечение старых рубцов, чтобы не травмировать внутренние органы и структуры брюшной полости. Если имеется ущемление грыжевого мешка, то дополнительно проводится удаление нежизнеспособной ткани кишки (резекция) и сальника.

Для укрепления грыжевого кольца используются искусственные сетчатые протезы
Стандарты требуют оперировать послеоперационную грыжу, спустя полгода-год после первоначальной операции. Но при быстром росте, склонности к ущемлению показания распространяются на ранние сроки. Этапы операции должны выполняться последовательно:
- Обеспечение доступа к сформированным грыжевым воротам — разрезы проводят по краям выпячивания, удаляются излишки кожи и жировой клетчатки.
- Вскрытие полости грыжевого мешка, тупое отделение находящихся там органов от стенок (петель кишечника, сальника). При наличии многокамерного грыжевого мешка в нем формируется рубцовый конгломерат из сальника и петель кишечника и сальника. Обычно они спаяны с брюшиной и рубцами. Разъединить его не всегда возможно, поскольку это требует много времени и значительно травмирует стенку кишки. Приходится удалять деформированный участок кишки и сальника.
- Удаление грыжевого мешка.
- Экономное иссечение ткани по краям грыжевых ворот.
- Пластика (закрытие отверстия) в передней брюшной стенке.
- Ушивание раны.
Пластику проводят собственными тканями пациента (аутопластика), если грыжевой дефект площадью не более 10х10 см. Используются модификации Напалкова и Сапежко апоневрозом передних брюшных мышц. При более обширных дефектах, рецидивирующих грыжах применяют искусственные материалы (аллопластические). Для этого между слоями сшиваемых тканей помещают сетки из капрона или лавсана.

Фото до и после операции убеждает в возможностях пластики брюшины даже при повышенных жировых отложениях на животе
Прогноз и профилактика
Развитие послеоперационной грыжи серьезно осложняет физическую и трудовую активность человека, сопровождается видимым косметическим дефектом. В случае ущемления в современной хирургии несмотря на помощь летальный исход наблюдается у 8,8% больных. Своевременное устранение хирургическим путем дает удовлетворительный прогноз.
Проблемы профилактики требуют от хирурга:
- правильного выбора оптимального доступа при любой операции;
- на всех этапах тщательного соблюдения асептики;
- применения только качественного шовного материала;
- по возможности предоперационной подготовки пациента;
- неторопливого и внимательного ведения после операции.
Пациентам необходимо четко выполнять рекомендации по режиму, питанию, носить бандаж, следить за регулярностью стула, добиться снижения веса. Такое послеоперационное осложнение, как грыжа при устранении одной патологии, способствует другой. Выявление и лечение позволяют провести коррекцию. Наблюдение у врача после операции способствует ранней диагностике и решению проблемы.
Источник
Что такое послеоперационная грыжа?
Послеоперационная грыжа (она же вентральная грыжа, рубцовая грыжа) – состояние, при котором органы брюшной полости (кишечник, большой сальник) выходят за пределы брюшной стенки в области рубца, образовавшегося после хирургической операции.
Лечением послеоперационной грыжи занимается хирург. Обращаться к врачу желательно при первых признаках дискомфорта.
Симптомы послеоперационной грыжи
• болезненное выпячивание в области послеоперационного рубца;
• боль в животе, особенно при натуживании и резких движениях;
• тошнота, иногда рвота.
Методы диагностики послеоперационной грыжи
- обследование у хирурга;
- рентгенография желудка и двенадцатиперстной кишки;
- гастроскопия (ЭГДС, эзофагогастродуоденоскопия)
- герниография — рентенологический метод, заключающийся в введении в брюшную полость специального контрастного вещества с целью исследования грыжи;
- УЗИ грыжевого выпячивания;
- компьютерная томография (КТ) органов брюшной полости.
Заболевания с похожими симптомами
- пупочная грыжа;
- грыжа белой линии живота.
Течение послеоперационной грыжи
Послеоперационные грыжи на ранних стадиях являются вправимыми и не сопровождаются болевыми ощущениями. Однако при резком натуживании, падении, поднятии тяжести боли появляются и выпячивание увеличивается. При прогрессировании грыжи болевые ощущения усиливаются, приобретая иногда схваткообразный характер. Одновременно развиваются вялость кишечника, запор, метеоризм, тошнота, отрыжка, резко снижается активность больных, периодически наблюдаются каловые застои, сопровождающиеся интоксикацией.
Классификация послеоперационных грыж:
- малые — не изменяют общую конфигурацию живота;
- средние — занимают часть какой-либо области передней брюшной стенки;
- обширные — занимают область передней брюшной стенки;
- гигантские — занимают две, три и более областей.
Осложнения послеоперационной грыжи живота:
- ущемление — внезапное сдавление грыжевого содержимого в грыжевых воротах;
- копростаз — застой каловых масс в толстом кишечнике.
Неотложная помощь требуется при ущемлении послеоперационной грыжи и появлении следующих симптомов:
- тошнота, рвота;
- кровь в кале, отсутствие дефекации и отхождения газов;
- быстро нарастающая боль в животе;
- грыжа не вправляется при легком нажатии в положении лежа на спине.
Послеоперационные грыжи успешно лечатся хирургическим путем. При отсутствии лечения может сформироваться невправимая грыжа и развиться ее ущемление.
Причины появления послеоперационной грыжи
Послеоперационная грыжа является следствием ранее выполненного оперативного вмешательства. Определяющими причинами для ее развития служат:
- нагноение, воспаление операционного шва;
- хирургические ошибки, допущенные по ходу первой операции;
- повышенная физическая нагрузка после операции;
- нарушение режима ношения бандажа передней в послеоперационном периоде;
- недостаточные восстанавливающие силы и низкий иммунитет;
- ожирение;
- сильный кашель, рвота, запоры в послеоперационный период.
Профилактика послеоперационных грыж
ношение бандажа после операции на брюшной полости;
правильное питание;
нормализация веса;
ограничение физических нагрузок после операции.
Лечение послеоперационной грыжи
Избавиться от ослеоперационной грыжи можно только хирургическим путем. Виды операций (герниопластика):
1) Пластика местными тканями — ушивание дефекта апоневроза передней брюшной стенки. Пластика местными тканями возможна лишь при небольшом размере дефекта – менее 5 см. При устранении малых послеоперационных грыж допустимо местное обезболивание, в остальных ситуациях операция выполняется под наркозом.
2) Пластика с применением синтетических протезов — укрытие дефекта апоневроза при послеоперационной грыже синтетическим протезом. Существуют различные способы, отличающиеся различным расположением сетки в анатомических структурах передней брюшной стенки. Вероятность рецидива очень мала. Операция выполняется под наркозом.
Источник
Грыжа кишечника достаточно распространенное заболевание у взрослых и детей. Она встречается у каждого 20-го человека до 45 лет и у каждого 2-го после 50 лет.
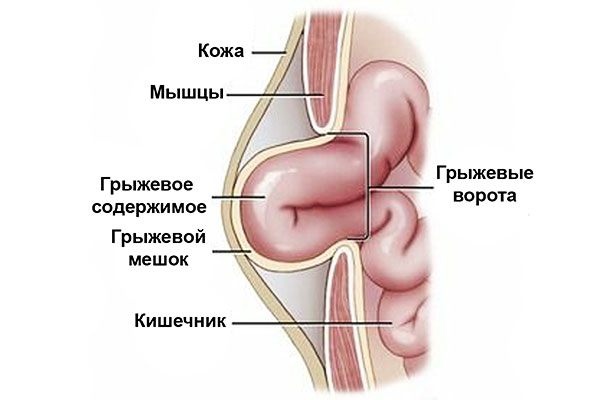
Грыжа у взрослых, локализованная в кишечнике, не является опасным диагнозом, если не провоцирует возникновение осложнений. Однако существенно сказывается на ухудшении качества жизни пациента. На ранних этапах распознать и вылечить заболевание достаточно просто. Необходимо иметь понимание о первых симптомах и патогенезе. При любых признаках болезни необходимо немедленно обращаться к специалисту за консультацией и лечением.
Что такое грыжа кишечника
Представляет собой деформацию стенки брюшины с последующим выходом части кишки. При этом фрагмент кишечника может выйти как наружу, так и остаться в брюшной полости. В качестве отверстий для выхода выступают:
В обычном состоянии для нормального поддержания кишечника используется связочный аппарат. Брюшина же с помощью тонуса мышц сдерживает давление внутри полости. Если стенка брюшины истончается по каким-либо причинам, а давление в полости возрастает, то происходит развитие грыжи.
Классификация и виды
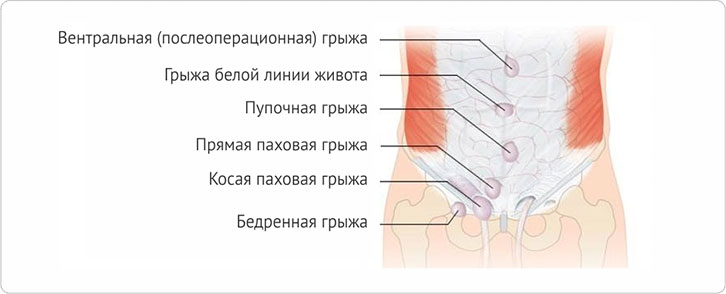
Кишечник представляет собой достаточно протяжной орган, занимающий значительное место в организме. В зависимости от участка возникновения выделяют следующие виды:
- Паховая. Формируется в паховом канале, снаружи, внутри или в обоих местах сразу.
- Пупочная. Характерна для грудничков, вследствие слабого развития пупочного кольца у детей. Кроме того, возникает у беременных женщин или после родов.
- Бедренная. Является следствием возрастных изменений.
- Белой линии живота. Часто представлена сразу несколькими грыжами, расположенными в непосредственной близости друг от друга.
- Послеоперационная. Образуется на рубцовой тонкой ткани после проведенного операционного вмешательства.
- Скользящая. Образуется при частичном перекрытии кишки тканями брюшной полости.
Причины развития
Любые состояния, так или иначе влияющие на колебания давления, истончения или просветы в тканях могут спровоцировать заболевание. Кишечная грыжа возникает:
Для развития недуга требуется некий «пусковой механизм». Окончательной причиной,  провоцирующей формирование, становятся:
провоцирующей формирование, становятся:
Может возникнуть на фоне хронического бронхита, бронхиальной астмы, дискинезии желчных путей, перитонита, гастрита, холецистита, механического или травматического воздействия на область брюшины. Иногда обуславливается врожденными дефектами внутренних органов.
Симптомы
Грыжа кишечника первоначально развивается без острых проявлений. Затем симптомы становятся выраженными и нарастающими.
Список симптомов:
- Проявление характерного шишкообразного выпячивания, исчезающего в лежачем положении (при невправимых формах заметно в любой позе).
- Рефлюкс-эзофагит. Вследствие защемления происходит вбрасывание кислой среды в пищевод из желудка. Это провоцирует повреждение слизистой и разрушительное воздействие на ферменты. Появляется изжога, боль в животе и грудной клетке. Обостряется сразу после приема пищи, в стрессовых ситуациях и в ночное время.
- Болевой синдром в форме схваток, покалывания, тупых тянущих ощущений. Может носить периодический или регулярный характер.
- Ощущение наполненности даже после опорожнения кишечника или мочевого пузыря.
- Запоры и затруднения дефекации.
- Общая слабость, повышенная температура тела, озноб.
Диагностика
Очень важно обнаружив первые симптомы кишечной грыжи незамедлительно обращаться к врачу. Это позволит не только сократить срок предполагаемого лечения, но и избавиться от значительного ухудшения состояния, вызванного проявлением осложнений. Обследование проводят узкие специалисты проктолог и гинеколог если пациент женщина.
Для обнаружения недуга проводят тщательный осмотр больного с последующим назначением анализов.
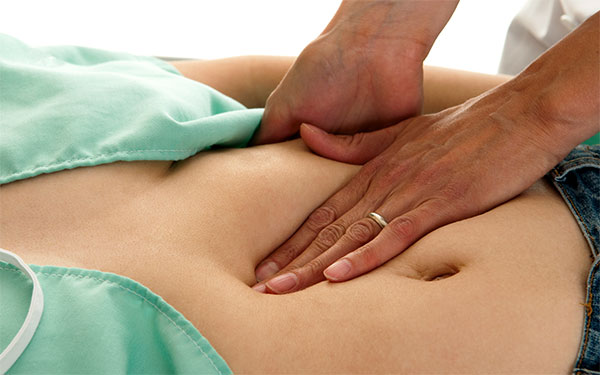
Для детально исследования используют различные методы:
- Пальпация. Наиболее простой способ определения грыжи у пациента. Возможно уже при первом обращении. Представляет собой точечное прощупывание пораженного участка с целью дальнейшей постановки диагноза.
- Магниторезонансная томография (МРТ). Является одним из наиболее точных методов определения размера и структуры образования. Позволяет обнаружить болезнь даже на ранних стадиях.
- Ультразвуковое исследование (УЗИ). Менее точный метод, чем МРТ. Однако также позволяет оценить расположение и размер грыжи.
- Рентгенография. Дает понимание об особенностях новообразования.
Для получения полной картины течения болезни врач, как правило, использует несколько методов в сочетании.
Лечение
Существует только один кардинальный метод лечения – операционное вмешательство. Исключение составляют младенцы. Образование у них зачастую самостоятельно исчезает в течение первых лет жизни, не оставляю следов и без негативных последствий.
Операция
Операция по удалению грыжи кишечника проводится под местным, пациент находится в сознании или под общим наркозом. После рассечения пораженного участка происходит вправление кишечника в полость с последующей пластикой. Если кишечная петля в результате нарушений кровоснабжения отмирает, то ее также необходимо удалить.
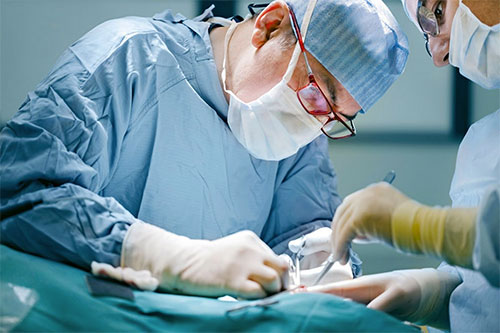
При наличии противопоказаний к применению оперативного вмешательства используют:
- Бандаж. Использование специального лечебного белья дает хорошие результаты в поддержании ослабевших мышц и не дает прогрессировать заболеванию. В зависимости от локализации бандаж может быть исполнен в виде пояса, шорт или панталонов. В любом случае любая модель обязательно имеет специальную твердую часть, поддерживающую грыжу (пелот).
- Физиотерапия. Применяется только при диагностировании заболевания на первых стадиях. В дальнейшем положительных результатов не дает.
- Лечебная гимнастика. Используется в ряде случаев при обнаружении недуга на этапе зарождения. Более поздние стадии заболевания таким образом не лечат.
Отсутствие рецидива заболевания во многом зависит от успешной и грамотной пластики после удаления грыжи. Для восстановления тонуса используют ткани пациента или искусственную сетку. Второй способ является современным и действенным. Сокращается время операции, увеличивается ее эффективность и лечение упрощается. Кроме того, организм не отторгает подобные материалы.
Народные средства
К пораженному месту прикладывают лук, запечённый в духовом шкафу. Овощ оставляют не более чем на 12 часов. Продолжительность лечения луком составляет три недели.
При лечении кишечной грыжи применяют и отвар из корней конского щавеля:
При этой патологии делают и компрессы с настойкой коры дуба. Их нужно класть на полчаса. Благодаря таким компрессам грыжа не увеличивается в размерах. Можно взять на заметку такой рецепт: небольшое количество измельченной коры дуба и несколько желудей помещают в стеклянную посуду, смесь надо залить вином. Средство необходимо настаивать в сухом месте, в которое не проникают солнечные лучи. Через три недели средство извлекают на “,свет божий”,, процеживают. Из такой настойки делают компрессы. При их применении самочувствие заметно улучшается.
Можно употреблять в пищу подорожник: его измельченные семена применяют ежедневно в небольшом количестве. К пораженному месту следует прикладывать листья крапивы. Продолжительность лечения –, не менее 30 дней.
При лечении грыжи помогает и квашеная капуста. Нужно взять один лист овоща и приложить его к тому месту, где она расположена. Процедуру нужно делать регулярно. Можно просто пропитать хлопчатобумажную ткань рассолом квашеной капусты. Этот компресс надо приложить к грыже.
Стоит ли приобретать бандаж?
При заболеваниях кишечника надо выполнять массаж, делать соответствующие упражнения. Рекомендуется приобрести бандаж. Его можно носить и после оперативного вмешательства. При использовании этого изделия снижается опасность рецидива, устраняются болевые ощущения. Его используют при беременности: в этот период любое хирургическое вмешательство нежелательно. Бандаж применяют и на начальной стадии заболевания. Изделие снижает вероятность ущемления грыжи. Его нужно надевать каждый день: перед сном бандаж снимают. Место, в котором находится грыжа, можно зафиксировать повязкой.
Использовать этот ортопедический товар нельзя в следующих случаях:
Не рекомендуется носить бандаж при тяжёлых патологиях сердца, склонностью к аллергическим реакциям.
Существуют специальные послеоперационные бандажи. Их используют после хирургической операции. Такие изделия выполнены в виде пояса. Они изготавливаются из эластичного материала и снабжены удобной застёжкой. Бандаж не оказывает давления на послеоперационные швы. Он надежно фиксирует органы брюшной полости, ускоряя процесс заживления раны. Длительность ношения изделия определяется врачом. Она зависит от состояния пациентки.
Для предупреждения появления нежелательных осложнений нужно поддерживать хорошую физическую форму. Пациентка должна следить за своим весом, не допускать запоров. При выполнении несложных физических упражнений мышцы тазового дна становятся более крепкими. Не нужно поднимать тяжёлые предметы.
Грыжа у детей
Нередко болезнь встречается не только у взрослых, но и у младенцев. Чаще встречается у мальчиков, чем у девочек. К счастью, подобное состояние не опасно для жизни малыша. За счет постепенного роста и развития мышц ребенка грыжа, скорее всего, рассосется самостоятельно. Однако при появлении у ребенка шишковидного образования в паховой области стоит незамедлительно обратиться к доктору.
Видео от Доктора Комаровского о детских грыжах
Легкое вправление и увеличение во время деятельности малыша – основные признаки заболевания. Зачастую при этом дети не проявляют беспокойства и не испытывают неприятных ощущений. При этом недуг имеет следующие особенности:
Основная опасность грыжи у детей – попадание внутренних органов или их участков в грыжевой мешок с последующим защемлением. Вследствие этого происходит нарушение кровообращения, способное привести к негативным последствиям. В этом случае рекомендовано оперативное вмешательство или консервативное лечение (бандаж). В обязательном порядке необходимо обеспечить постоянное наблюдение за состоянием малыша, имеющего грыжу, на весь период заболевания. Раннее удаление образования в дошкольном возрасте является предпочтительным методом борьбы с болезнью.
Осложнения
Самым распространенным осложнением является невправимая грыжа. Образуется вследствие сращения стенок и формировании спаек. Зачастую при этом образуется ущемление петли кишечника. Это может спровоцировать нарушение кровообращения и отмирание тканей в будущем. При отсутствии надлежащего лечения и своевременного хирургического вмешательства развивается абсцесс или гангрена. Наиболее часто подобная ситуация встречается при образовании грыжи в паху.
Может произойти травмирование мягкой ткани, выраженное в кровотечении, болезненности, отеке. Это критический случай, требующий вызова скорой медицинской помощи. Ситуация может стать опасной для жизни. Иногда грыжа становится первой ступенью в развитии раковых опухолей.
Грыжа кишечника – распространенное явление, которое не несет угрозы при своевременной диагностике и грамотном подходе к лечению. Современная медицина имеет огромный опыт в терапии подобных состояний, в том числе в области оперативного вмешательства. При первых признаках заболевания стоит обратиться к врачу, во избежание последствий и осложнений.
Загрузка…
Источник
