Остаточная моча при грыжах
Остаточная моча в мочевом пузыре
Мочевой пузырь (мочевик) – орган мочевыделительной системы организма, выполняющий три важнейших функции: резервуарную – аккумуляция мочи, вентильную – удержание, эвакуаторную – удаление урины.
Вместимость органа у взрослого человека колеблется от 200 до 400 мл, при этом желание опорожниться возникает при накоплении 150-200 мл урины. В процессе опорожнения не вся урина покидает организм, и это не считается патологией до определенных пределов.
Остаточная моча в мочевом пузыре у мужчин и женщин – это приблизительно 10% от общего объема урины, скопившейся в мочевике. Превышение данного показателя провоцирует застойные явления. Это можно расценивать, как сопутствующий признак или осложнение патологий мочевыделительной системы.
Общие понятия
В процессе мочеиспускания принимает участие мышечный слой стенки мочевого пузыря (дезутор). Он расслабляется и растягивается под давлением скопившейся урины, в результате чего увеличивается объем мочевого пузыря. Параллельно с этим мышцы уретры, тазового дна и шейки мочевика сокращаются для предохранения свободного оттока мочи.
Способность дезутора к сокращению ограничена. Чем больше скопилось урины, тем выше давление внутри мочевика и сильнее сокращение дезутора. По мере опорожнения падает внутрипузырное давление, и слабеет сократительная функция. Растягивание и сокращение мышечного слоя автоматически контролируется ЦНС (центральной нервной системой).
При сильном растяжении и повышении давления в мочевике, то есть при полном наполнении мочевого пузыря, происходит раздражение нервных окончаний, в головной мозг поступают афферентные импульсы, и срабатывает мочеиспускательный рефлекс.
Если на пути оттока мочи отсутствуют какие-либо преграды, мочевик опустошается полностью. Когда имеет место патология, при снижении давления сократительной способности дезутора не хватает, чтобы преодолеть препятствие, и часть урины будет оставаться не выведенной из мочевого пузыря. Проверить правильность процессов мочеиспускания позволяет урофлоуметрия.
Урофлоуметрия
Урофлоуметрия – диагностический метод определения объемной скорости эвакуации мочи из мочеиспускательного канала в процессе опорожнения мочевого пузыря. Задача диагностики – выяснить состояние наружного и внутреннего уретальных клапанов (сфинктеров), способность мочевого пузыря к сокращению и проходимость уретры.
Диагностика назначается при предположении болезней нижних отделов мочеполовой системы: аденома (доброкачественная опухоль) и рак (злокачественная опухоль) простаты, сужение (стриктура) мочеиспускательного канала, нарушение работы клапанов и других. Процедуру проводят с помощью урофлоуметра и компьютерной обработки полученных данных.
Урофлоуметрия включает четыре методики проведения:
- стандартная;
- упрощенная;
- фармакологическая;
- с определением остаточной мочи.
Последний вариант диагностики проводится следующим образом. В процессе исследования пациент опорожняет мочевик в специальную воронку (мужчины стоя, женщины – сидя). Датчики, подключенные к воронке, регистрируют: время начала мочеиспускания, длительность процесса, среднюю и максимальную скорость выделения и объем урины, поступающей в воронку за определенное время.
Данные в виде графиков выводятся на компьютерный дисплей. По окончании процедуры пациенту проводят ультразвуковое исследование (УЗИ) для определения объема урины, оставшейся после мочеиспускания.
Допустимый объем остаточной мочи
Однозначных значений объем остаточной мочи не имеет. Норма определена приблизительно. Из-за особенностей анатомического строения мочеполовой системы количество урины, которая остается в мочевом пузыре, у мужчин больше, чем у женщин.
Объем, превышающий 50 мл, считается критическим показателем, приводящим к застою и прогрессированию остаточных явлений.
Основные причины превышения показателей
Причины того, что в мочевике остается ненормированное количество урины, классифицируют на три группы:
- обструктивные, связанные с непроходимостью;
- инфекционно-воспалительные, вызванные заболеваниями мочеполовой системы;
- неврологические, возникающие вследствие нарушений ЦНС.
Отдельно, как причину превышения нормы остаточной урины, выделяют дивертикул (выпячивание) стенки мочевого пузыря. Это мешочкообразная полость, сформированная из стенок органа. Остаточная моча в мочевом пузыре у ребенка скапливается при истинном дивертикуле, который является врожденной аномалией.
Приобретенный дивертикул у взрослых людей – результат повышения внутрипузырного давления на фоне патологий мочевыделительной системы, связанных со странгурией (затрудненным мочеиспусканием). Из-за перманентного высокого внутрипузырного давления мышечный слой мочевика атрофируется, деструктивные части расходятся, и слизистая выпячивается в виде мешочка в брюшную полость.
Обструктивные причины
Обструктивный синдром сопровождает заболевания, связанные с нарушением свободного оттока урины:
- Цистолитиаз или уролитиаз (конкременты в мочевом пузыре или мочеточниках). Развивается вследствие нарушения минерального обмена в организме. Обструкция мочеточника камнем проявляется острой болью внизу живота, иррадиирующей в пах и поясницу.
- Полипы мочеиспускательного канала – доброкачественные образования на эпителии (внутреннем слое). Возникают, как осложнение инфекционно-воспалительных болезней, гормональных сбоев, дефицита кровоснабжения стенок уретры. При разрастании преграждают отток мочи.
- Аденома (гиперплазия) предстательной железы у мужчин – опухоль доброкачественного характера. В большинстве случаев развивается, как осложнение хронического воспаления простаты (простатита). Новообразование сдавливает уретру, что препятствует нормальному опорожнению мочевика. Количество остаточной мочи превышает норму, начиная с субкомпенсированной стадии заболевания.
- Рак мочевого пузыря. Разрастание злокачественного образования приводит к сдавлению устьев мочеточников, что является причиной нарушения выделения мочи.
- Миома (гормонально-зависимое доброкачественное новообразование) матки у женщин. В процессе развития миома матки сдавливает мочевик и прямую кишку, затрудняя процессы мочеиспускание и дефекации.
- Киста (опухолевидное доброкачественное образование) яичника. Увеличивающаяся в объеме киста пережимает близлежащие органы, что становится причиной повышения количества остаточной урины в мочевом пузыре у женщины.
- Стриктура уретры. В силу анатомического строения больше характерна для мужчин, но встречается и у женщин. Провоцирующим фактором сужения мочеиспускательного канала, в большинстве случаев, являются травмы промежности и половых органов.
Причиной увеличения объема остаточной мочи может стать присутствие в уретре инородного предмета.
Инфекционно-воспалительные причины
Воспаления органов мочевыделительной системы инфекционного и неинфекционного генеза сопровождаются отеком мочеиспускательного канала, мочеточников, что мешает нормальной эвакуации урины из мочевика.
К основным заболеваниям относятся:
- Пиелонефрит – неспецифическая инфекция почек. Может быть как причиной задержки мочи, так и следствием. Нарушения мочеиспускания характерно для хронической формы патологии.
- Цистит – воспаление стенок мочевика. Развитие, как правило, провоцирует активизация условно-патогенных бактерий или венерические болезни. Ощущение недостаточного опорожнения мочевика является одним из симптомов заболевания.
- Уретрит – воспалительный процесс стенок уретры. Воспаление вызывают бактерии и паразиты, передающиеся половым путем. Одно из осложнений уретрита – стриктура мочеиспускательного канала или его полная спайка.
- Эпидидимоорхит (орхоэпидидимит) – воспаление яичка и его придатка у мужчин. Развивается, как осложнение урогенитальных инфекций, воспалительных процессов в малом тазу, травмирования мошонки. Резкие боли при мочеиспускании приводят к увеличению объема остаточной мочи.
- Простатит – воспаление предстательной железы у мужчин. Может иметь бактериальную и абактериальную этиологию (переохлаждения, гиподинамия, нерегулярная интимная близость и т. д.). Затрудненное мочеиспускание и значительное количество остаточной мочи являются основными симптомами патологии.
- Балантит – воспаление головки пениса. Возникает вследствие неправильной гигиены, некорректного применения контрацептивов, урогенитальных болезней, половых инфекций, передающихся при незащищенной интимной близости. Затрудненность мочеиспускания развивается из-за сужения наружного отверстия уретры.
К инфекционно-воспалительной категории причин, по которым моча остается в избыточном количестве, относятся половые инфекции с преимущественным поражением половых органов.
Неврологические причины
Собирательное название неврологических факторов, влияющих на увеличение объема остаточной мочи – нейрогенный мочевой пузырь. Дисфункцию провоцируют врожденные или приобретенные патологии ЦНС.
Для гипорефлекторной разновидности характерно снижение или отсутствие сократительной активности и опорожнения мочевого пузыря при его полном заполнении и в фазу выделения урины. При гипотонии детрузора отсутствует внутрипузырное давление, необходимое для прохождения клапана. Это приводит к значительной задержке мочи и инертному мочеиспусканию.
Причинами неврологического сбоя регуляции процесса опорожнения мочевика выступают:
- инсульт;
- травмы и грыжи позвоночника;
- аутоиммунные поражения нервных волокон головного и спинного мозга – рассеянный склероз, рассеянный энцефаломиелит;
- опухолевые патологии нервной системы;
- системное поражение периферических нервов – полиневропатия;
- воспаление корешков спинного мозга и периферических нервов – полирадикулоневрит;
- приобретенное слабоумие – деменция.
Дополнительным фактором, оказывающими влияние на мышечный тонус и сократительную способность дезутора, является некорректная терапия антидепрессантами, транквилизаторами, диуретическими препаратами, гормоносодержащими лекарствами, анальгетиками.
Основные симптомы
К соматическим признакам, свидетельствующим об излишках остаточной урины, относятся болезненные ощущения в паховой и лобковой зоне, повторные тенезмы (позывы) к опорожнению мочевика, ощущение незаконченного мочеиспускания. Постоянно напряженный мочевик оказывает давление на смежные органы, что вызывает ощутимый дискомфорт.
Диагностика
Нарушение полноценного опорожнения мочевика диагностируется, как осложнение или одно из нарушений сопутствующих заболеваниям мочеполовой системы. Обследование могут назначить медицинские специалисты: уролог, нефролог, гинеколог, андролог. Диагностический комплекс включает лабораторные, инструментальные, аппаратные методы и перкуссию (простукивание области мочевика).
- ОАМ (общий анализ мочи) – определение органолептических и химических свойств урины;
- проба по Нечипоренко – оценка осадка урины;
- суточный биохимический диурез и трехстаканная проба – анализ работоспособности мочевыделительных органов.
Основными аппаратными методами являются урофлоуметрия и ультразвук, в дополнение к ним могут быть использованы:
- ретроградная цистометрия – наполнение мочевого пузыря через катетер;
- цистоскопия – малоинвазивное эндоскопическое исследование;
- цистография – рентгенография с применением контраста;
- урография – рентгенографическое исследование для обнаружения конкрементов.
Мужчинам проводят ректальное УЗИ для оценки состояния предстательной железы.
Лечение
Лечение, направленное непосредственно на сокращение количества остаточной мочи, не предусмотрено. Излишки урины – это следствие того или иного заболевания урогенитального тракта, поэтому терапию назначают в зависимости от основной диагностированной патологии:
- Противовоспалительное, антибактериальное, противовирусное лечение. Применяется при циститах, уретритах, венерических болезнях, пиелонефрите и т. д.
- Терапия заболеваний неврологической этиологии.
- Хирургическое вмешательство. Эндоскопическая операция по устранению конкрементов.
- Катетеризация. Принудительное удаление мочи с помощью катетера проводится при ишурии – неспособности самостоятельного освобождения мочевика от урины.
Итоги
Появление излишков остаточной мочи в мочевом пузыре провоцируют болезни мочевыделительных органов и половой системы. Патологические причины классифицируют на три группы:
- инфекционно-воспалительные (половые инфекции, цистит, простатит, уретрит и т. д.);
- неврологические (заболевания, связанные с нарушением функций ЦНС и периферических нервов);
- обструктивные (камни, полипы, доброкачественные и злокачественные опухоли).
Для диагностики объема остаточной мочи используют методы урофлоуметрии, цистометрии, ультразвук. Специального лечения остаточных явлений нет. Терапия направлена на ликвидацию основного заболевания.
Источник статьи: https://apkhleb.ru/prochee/ostatochnaya-mochevom-puzyre
Источник
Статья посвящена проблеме нейрогенных расстройств мочеиспускания при травме позвоночника и спинного мозга
Путь пациента с осложненной травмой позвоночника, т. е. сопровождающейся повреждением спинного мозга, начинается с нейрохирургического оперативного вмешательства и продолжается многоэтапной реабилитацией, направленной на коррекцию сопутствующих осложнений и восстановление утраченных функций организма [1]. Для таких больных есть специфический термин – «спинальные».
Одним из тяжелейших последствий травмы спинного мозга является расстройство произвольного мочеиспускания, обусловленное нарушением проводимости спинномозговых путей. По данным М.Р. Касаткина, подобное осложнение встречается в 92,1% случаев закрытых повреждений спинного мозга [2]. Патогенез изменений функции нижних мочевых путей при травме спинного мозга, проявляющийся в утрате рефлекторной деятельности, сложен и многообразен [3].
Механизм нормального мочеиспускания и характер его расстройства у спинальных пациентов напрямую связаны с особенностями физиологии этой области. Периферическую иннервацию нижних мочевых путей осуществляют тазовый нерв, представляющий парасимпатическую нервную систему, гипогастральный нерв, реализующий симпатическую регуляцию, и пудендальный соматический нерв. Афферентную информацию несут волокна всех трех нервов – вегетативных от детрузора (гладкой мышцы мочевого пузыря) и уретры и полового нерва от тканей промежности. Первичным анализатором для парасимпатического тазового нерва являются нейроны сакрального центра мочеиспускания, расположенного на уровне S2‒S4 сегментов спинного мозга. Здесь же, в анатомическом соседстве, находится ядро Онуфа, представляющее собой скопление нервных клеток, аксоны которых образуют пудендальный нерв [4]. Симпатическая афферентная иннервация, опосредованная гипогастральным нервом, являющимся частью подчревного и поясничного сплетения, осуществляется через пограничный симпатический ствол и вставочные интернейроны боковых рогов спинного мозга на уровне его Th10‒L2 сегментов. Эти же нервы несут и эфферентные сигналы к иннервируемым органам. Регулирующие структуры спинного мозга связаны с вышерасположенными центрами иннервации проекционно, а также с помощью нейрогуморальных и рефлекторных механизмов [5]. Однако следует отметить, что концепции регуляции функции нижних мочевых путей в норме и патологии являются в большей степени эмпирическими, и единого понимания этого вопроса на сегодняшний день нет.
Клиническая картина
Врачу-неврологу, курирующему пациента с осложненной травмой позвоночника, необходимо оценить уровень и степень повреждения спинного мозга и учесть посттравматические сроки. Клиническая картина в острый и ранний периоды после получения травмы обусловлена спинальным шоком, что проявляется арефлексией и задержкой мочи. По мере восстановления можно наблюдать активизацию рефлекторной деятельности и формирование «в сухом остатке» нейрогенного расстройства мочеиспускания. При повреждении спинного мозга на уровне сакрального центра мочеиспускания и периферических нервных волокон развивается атония или гипотония детрузора, при этом за счет интактности симпатических структур иннервации внутренний уретральный сфинктер сохраняет сократительную способность. Таким образом, нарушается взаимосвязь симпатических и парасимпатических влияний [6]. Клинически наблюдается нейрогенная задержка мочеиспускания с элементами парадоксальной ишурии (выделения мочи по каплям на фоне переполненного мочевого пузыря). При локализации травмы выше сакрального центра и ядра Онуфа повреждаются проводниковые нервные волокна, осуществляющие взаимосвязь регулирующих структур, однако сами центры иннервации могут быть интактны. В этом случае и детрузор, и внутренний сфинктер уретры способны к циклическому сокращению и расслаблению, но рассогласованность в работе приводит не к нормальному акту мочеиспускания, а к детрузорно-сфинктерной диссинергии. Поражение на уровне нижнегрудного и верхнепоясничного отделов позвоночника, вовлекающее симпатические регулирующие структуры, вызывает нарушение сократительной способности внутреннего сфинктера уретры и недержание мочи. Травма спинного мозга на уровне шейного и верхнегрудного отделов позвоночника ведет к прерыванию взаимосвязи спинальных и стволовых, а также кортикальных структур регуляции. В ситуации, когда центры иннервации спинного мозга и нервные проводники между ними сохраняют свою анатомическую целостность, клинически может сформироваться автономный процесс мочеиспускания, а также гиперактивность мочевого пузыря. В этом случае накопление и выделение мочи происходят рефлекторно, в т. ч. с участием аксон-рефлексов, без контроля центров, отвечающих за произвольную составляющую физиологического процесса [7].
Описанные клинические нарушения достаточно вариабельны и зависят от характера и тяжести повреждения, а также сроков, прошедших с момента травмы, поэтому можно наблюдать переход одной формы нейрогенного расстройства мочеиспускания в другую.
Невролог, понимая обусловленность клинической картины уровнем поражения спинного мозга, определяет тактику ведения спинального пациента и дальнейший прогноз. Осуществление адекватной коррекции урологических осложнений лежит, несомненно, в междисциплинарной плоскости. В связи с этим нейроурологическая практика, а вернее, четкое и скоординированное взаимодействие невролога и уролога способно обеспечить квалифицированную и своевременную помощь. И если врач-невролог сосредоточен на повреждении спинного мозга и нарушении иннервации, то уролог контролирует непосредственное функциональное состояние нижних мочевых путей и коррекцию сопутствующих воспалительных и нефротических осложнений. Отсюда вытекает необходимость тесной взаимосвязи специалистов для полноценной коррекции нейрогенных расстройств мочеиспускания.
В представлении уролога, оказывающего специализированную помощь пациентам с неврологическими расстройствами, процесс мочеиспускания выглядит несколько сложнее, чем простой циклический акт, состоящий из чередования фаз накопления и выведения мочи, обеспеченный двумя основными функциями мочевого пузыря: резервуарной и эвакуаторной. Функционально этот процесс определяется синергией детрузора с гладкомышечным сфинктером уретры и мышцами тазового дна, включающими наружный уретральный сфинктер.
Физиологически мочевой пузырь, природой созданный резервуар для сбора мочи, обладает способностью к полному опорожнению в подходящее время и в удобном для совершения акта мочеиспускания месте согласно социально-поведенческим нормам. Эта крайне важная способность реализуется в результате сложной регуляции с участием центральной и периферической нервных систем. Фундаментально акт мочеиспускания – это спинальный рефлекс, обеспечиваемый работой центров головного мозга, реализация и подавление этого рефлекса находятся под волевым контролем. Возможность произвольного управления делает функцию нижних мочевых путей уникальной по сравнению, например, с сердечно-сосудистой системой, и в то же время более уязвимой при неврологических заболеваниях [8]. Таким образом, основными функциями нижних мочевых путей являются накопление мочи в мочевом пузыре, длящееся относительно продолжительное время, и мочеиспускание, занимающее в норме несколько секунд. Реципрокные отношения – расслабление/напряжение детрузора, закрытие уретрального сфинктера и сокращение/расслабление детрузора, открытие уретрального сфинктера – обеспечивают скоординированность процессов накопления и удаления мочи и находятся под нейромедиаторным контролем [9].
Нейрогенная дисфункция нижних мочевых путей является следствием патологии центральной нервной системы или периферических нервных окончаний ‒ отделов нервной системы, выполняющих контроль над актом мочеиспускания. В этом состоит главное отличие рассматриваемого нарушения от нарушений нижних мочевых путей ненейрогенной этиологии, развивающихся вследствие поражения непосредственно мочеполовой системы.
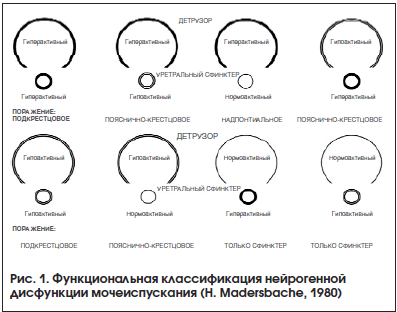
В урологическом сообществе длительное время основной опорой для определения формы нейрогенного расстройства мочеиспускания являлась классификация, предложенная профессором Г. Мадерсбахером в 1980 г. и рекомендуемая Европейской ассоциацией урологов (рис. 1) [10]. В ней автор выделяет 8 основных форм нейрогенных расстройств мочеиспускания в зависимости от состояния детрузора и внутреннего сфинктера уретры. Подразумевается, что указанные структуры могут быть в гипертонусе, гипотонусе и в нормальном состоянии. Однако сложность в постановке диагноза и категоричность в выборе одной из 8 форм нарушений мочеиспускания сегодня заставляют говорить о пересмотре форм расстройств мочеиспускания. С клинической точки зрения все возможные виды нарушений мочеиспускания рассмотреть в рамках одной из существующих классификаций невозможно. В определении поражения у пациента наиболее часто специалисты основываются на преобладающем нарушении эвакуаторной или резервуарной функции мочевого пузыря, различных видах детрузорно-сфинктерной диссинергии и уродинамических показателях максимального детрузорного давления в точке утечки. При этом важность знания о максимальном детрузорном давлении и максимальном давлении в точке утечки делает необходимым проведение специализированного уродинамического исследования практически каждому пациенту с нарушениями мочеиспускания на фоне неврологического заболевания.
Лечение
Основными задачами урологической помощи на всех этапах нейрореабилитации являются:
1) сохранение и обеспечение функции верхних мочевыводящих путей;
2) независимость регуляции функции нижних мочевыводящих путей;
3) улучшение качества жизни.
С практической точки зрения важны борьба с вторичными осложнениями нейрогенной дисфункции мочеиспускания, а также их профилактика. К таким осложнениям относятся манифестация инфекции мочевыводящих путей (исключая бессимптомную бактериурию), уролитиаз, микроцистис, гидронефротическая трансформация и почечная недостаточность, стриктура уретры и т. д. [11].
Наименьшего риска осложнений со стороны верхних мочевыводящих путей следует ожидать при сохранении резервуарной функции мочевого пузыря с низким внутрипузырным давлением, например при гипотонии детрузора, его достаточной функциональной емкости и нормальном состоянии поперечно-полосатого сфинктера уретры или его гипотонии. В этом случае к хорошим результатам коррекции, в т. ч. улучшению качества жизни спинального пациента, приводит адекватное дренирование нижних мочевых путей, при этом следует руководствоваться международными стандартами и отечественными клиническими рекомендациями. При нарушении функции опорожнения мочевого пузыря вследствие повреждения позвоночника и спинного мозга методом выбора является асептическая периодическая катетеризация. Она подразумевает использование одноразового стерильного лубрицированного катетера. Процедура выполняется самостоятельно или с посторонней помощью каждые 4‒6 ч [12].
Иные методы дренирования мочевого пузыря, такие как приемы Креде или Вальсальвы, длительное использование постоянного мочевого катетера, должны быть строго обоснованы, т. к. несут значительные риски развития вторичных нейрогенных осложнений работы мочевого пузыря, достигающих 34% [13].
Периодическая катетеризация 4‒6 раз в сутки при условии отсутствия выраженных нарушений со стороны верхних мочевыводящих путей, шокового состояния, гнойно-инфекционных процессов в уретре и мочевом пузыре может быть назначена любым специалистом, курирующим пациента. Вопрос о том, когда переводить пациента на периодическую катетеризацию для постоянного уретрального дренажа, находится в стадии обсуждения сообщества специалистов по нейроурологии [14]. Формальных ограничений и четких рекомендаций по срокам нет, однако считается, что при отсутствии противопоказаний и достаточной укомплектованности отделения средним и младшим медицинским персоналом следует избавлять пациента от постоянных дренажей как можно раньше.
Гиперактивный мочевой пузырь, встречающийся на фоне детрузорно-сфинктерной диссинергии и без нее, является другой формой нейрогенного расстройства мочеиспускания вследствие травмы позвоночника и спинного мозга. Если такой тип нарушения клинически проявляется недержанием мочи, то он не несет значительного риска осложнений со стороны верхних мочевыводящих путей. К проблемам нейрогенного гиперактивного мочевого пузыря следует отнести снижение качества жизни.
Детрузорно-сфинктерная диссинергия характеризуется тем, что в момент напряжения мочевого пузыря для его опорожнения происходят различные по силе и продолжительности сокращения внутреннего и наружного сфинктеров уретры, обеспечивающих функцию удержания. В норме сокращения детрузора синхронны с расслаблением этих сфинктеров, что способствует свободному выведению мочи по уретре. Нарушение функции опорожнения в сочетании с высоким внутрипузырным давлением ‒ наиболее опасная форма нейрогенной дисфункции мочеиспускания из-за развития пузырно-мочеточникового рефлюкса, а также возможности структурных повреждений самого мочевого пузыря. В этом случае перед урологом стоят две основные задачи: 1) подавление высокого внутрипузырного давления, 2) обеспечение оттока мочи по уретре.
Для подавления детрузорной гиперактивности в качестве первой линии терапии применяются антихолинергические средства, в дополнение к которым можно назначать препараты из группы бета-3-адреномиметиков [15]. Вторая линия лечения включает инъекционное введение в стенку мочевого пузыря 200 ЕД ботулинического нейропептида. Надо понимать, что терапия направлена на создание низкого внутрипузырного давления в мочевом пузыре, необходимого для нормальной работы верхних мочевых путей. Одним из результатов купирования гиперактивности, особенно при сохранении нормального или повышенного тонуса поперечно-полосатого сфинктера уретры, будет увеличение количества остаточной мочи или отсутствие мочевыделения. Поэтому крайне важно объяснить пациенту необходимость проведения указанной терапии с назначением периодической катетеризации мочевого пузыря.
При своевременной коррекции нарушений мочеиспускания у спинальных пациентов, применении рекомендованного метода отведения мочи, компенсации избыточного внутрипузырного давления вследствие гиперактивности детрузора или детрузорно-сфинктерной диссинергии удается избежать многих вторичных осложнений.
В комплексной программе реабилитационного лечения пациентов с травмой позвоночника и спинного мозга используются методики немедикаментозной коррекции, показавшие различный терапевтический потенциал в ходе исследований. В частности, применение электростимуляции мочевого пузыря с помощью имплантируемых электродов в работе А.В. Лившица и соавт. показало, что создать управляемый акт мочеиспускания невозможно, т. к. возбуждение детрузора распространяется на внутренний сфинктер уретры, моделируя детрузорно-сфинктерную диссинергию [16]. Несмотря на то что исследователи представили некоторые положительные результаты, методика не нашла клинического применения в связи с высокой инвазивностью и риском вторичных осложнений.
Применение электростимуляции переменным пульсирующим током по лонно-сакральной методике и электрофореза с прозерином на передней брюшной стенке в проекции мочевого пузыря в настоящий момент представляется несостоятельным вследствие особенностей физиологии нижних мочевых путей и неучастия мышц живота в акте мочеиспускания.
Перспективно использование современных методик: сакральной инвазивной электронейростимуляции с помощью имплантируемых электродов и ритмической периферической магнитной стимуляции в области сакрального центра мочеиспускания и крестцовых корешков [17, 18]. В настоящее время механизм действия магнитной стимуляции на физиологию нижних мочевых путей остается неясным. Многоступенчатость и сложность нервной регуляции процесса удержания мочи и акта мочеиспускания предполагают возможность вовлечения различных структур в ответ на внешнее воздействие. Клинические и уродинамические эффекты магнитной стимуляции, вероятно, связаны с восстановлением интеграции регуляторных рефлексов, при этом наблюдается эффект нейромодуляции, когда происходит изменение активности (торможение или возбуждение) структур центральной, периферической и вегетативной нервных систем [19, 20].
Нейрогенное нарушение мочеиспускания, обусловленное травмой позвоночника и спинного мозга, клинически чрезвычайно гетерогенно вследствие вариабельности уровня и степени тяжести поражения [21, 22]. Этот аспект диктует необходимость индивидуального диагностического подхода, выбора адекватного метода коррекции работы нижних мочевых путей. Реабилитационный путь спинального пациента в настоящее время невозможно представить без тесного сотрудничества невролога и уролога. Совместный современный подход специалистов к проблеме урологических осложнений травмы спинного мозга обеспечивает пациенту верное понимание собственного состояния и адекватную прогностическую оценку, а также возможность социальной адаптации и повышения качества жизни [23, 24].
Источник
