Не держат ноги при грыже позвоночника

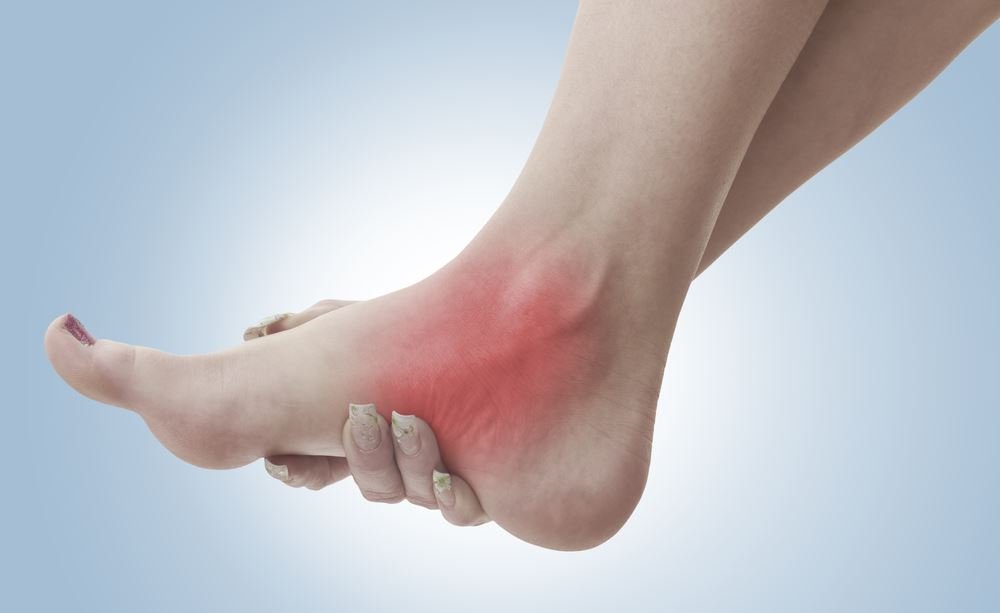
Парез стопы – это достаточно неприятное состояние, при котором пациент не может в полной мере управлять своей ногой. При парезе стопы ноги присутствует ощущение онемения, нет возможности поднять носок или опустить. Ступня свисает и при ходьбе зацепляется за разные предметы, что вызывает нервозность.
Парез стопы при грыже поясничного отдела позвоночника может развиваться как при консервативном лечении, которое не является эффективным и адекватным, так и после неудачно проведенной хирургической операции по иссечению грыжевого выпячивания. В обоих случаях без специальной реабилитации восстановить нормальную функциональность мышц сгибателей и разгибателей в стопе не удастся. Ступня будет продолжать безвольно свисать, при ходьбе это будет создавать дополнительные неудобства.
Лечить парез стопы при грыже позвоночника можно только одним способом – с помощью методов мануальной терапии. Не верьте тем врачам, которые говорят, что существуют фармаколочгеиские препараты, помогающие восстановить иннервацию и вылечить грыжу позвоночника. Таких средств нет. Разрекламированные хондропротекторы не оказывают даже 1 % от потенциально возможного лечебного действия. Это связано с тем, что они не могут проникнуть в очаги поврежденной хрящевой ткани в фиброзном кольце межпозвоночного диска.
Что является причиной появления грыжи? Дегенеративные дистрофические изменения в хрящевых тканях межпозвоночных дисков. Почему они появляются? Потому что у них нет собственной кровеносной сети и они могут получать жидкость и питательные вещества только при диффузном обмене с окружающими мышечными волокнами. А если мышцы не работают, то диффузный обмен прекращается. Фиброзное кольцо межпозвоночного диска сначала обезвоживается, затем растрескивается и покрывается плотным слоем солей кальция. На этой стадии оно полностью утрачивает способность впитывать жидкость, выделяемую окружающими мышцами. При тотальном обезвоживании фиброзное кольцо лопается и через образовавшуюся трещины выпадает фрагмент пульпозного ядра. Это и есть межпозвоночная грыжа.
Какими образом могут проникнуть хондропротекторы в ткань фиброзного кольца, если жидкость, выделяемая мышцами, не усваивается? Никаким. Поможет только внутри позвоночное введение фармакологического препарата. Но это чревато негативными последствиями вплоть до полной парализации нижней части тела человека. Хотя есть и другой выход. Это мануальная терапия, которая в сочетании с остеопатией, рефлексотерапией и кинезиотерапией восстанавливает способность фиброзного кольца усваивать жидкость, выделяемую мышцами. В этом случае имеет смысл делать инъекции хондропротекторов. Но вот только процесс восстановления фиброзного кольца в таком случае успешно пройдет и без них. Не стоит тратить значительные суммы денег на фармаколочгеиские препараты, которые по сути могут оказаться совершенно бесполезными.
Лечить парез стопы нужно начинать с восстановления целостности межпозвоночного диска. А уже после этого можно провести курс реабилитации, в ходе которого будет полностью восстановлена чувствительность и работоспособность стопы.
Причины пареза стопы
Существуют разнообразные причины пареза стопы, однако лидирует среди них все-таки межпозвоночная грыжа пояснично-крестцового отдела позвоночника. Так называемая полая стопа может сформироваться при поражениях церебральных структур. Напрмиер, выраженный парез стопы, который в буквальном смысле этого слова не дает ходить, развивается у детей с детским церебральным параличом. Также эта патология может возникать после менингита, энцефалита, у лиц, перенесших инсульт или транзиторное нарушение мозгового кровообращения.
При радикулопатии парез стопы развивается не сразу. Для этой патологии характерны следующие этапы:
- первичная компрессия корешковых нервов, ветви которых отвечают за иннервацию мышц стопы и голеностопа (при этом возникает острая боль в области поясницы, крестца и передней поверхности голени);
- вторичное воспаление с отечностью мягких тканей в очаге защемления корешка и потенциальным нарастанием компрессии (возникает парестезия в области бедра и голени, появляется стреляющая боль в области пятки);
- дистрофия нервного волокна (появляется ощущение онемения в области ягодицы, бедра, голени, снижается мышечная сила);
- атрофия нервного волокна (появляется бледность кожных покровов нижней конечности, возникает парез стопы).
На любом этапе возможно консервативное лечение патологии. Умеренный парез стопы можно вылечить с помощью массажа, лечебной гимнастики и методов мануальной терапии.
А теперь поговорим о настоящих причинах пареза стопы – о том, какие патологические изменения приводят к тому, что мышцы перестают слушаться. Итак, парез стопы появляется в результате действия следующих патологических факторов:
- при атрофии нервного волокна не передается импульс из двигательного центра в головном мозге;
- миоциты не сокращаются в ответ на команду;
- аналогичным образом не происходит расслабления мышечного волокна;
- поражается одновременно и чувствительное нервное волокно, поэтому парез сопровождается ощущением онемения;
- по мере того, как происходит ухудшение иннервации сосудистой стенки кровеносного русла, начинается вторичная атрофия мышечного волокна;
- на фоне снижения мышечной массы в области стопы утрачивается двигательная функция.
Поэтому запускать парез стопы ни в коем случае нельзя. Чем дольше он продолжается, тем сложнее будет проводить реабилитацию и восстанавливать все функции стопы.
Симптомы заболевания парез стопы
Парез стопы – это заболевание вегетативной или центральной нервной системы, которое проявляется в виде отсутствия проводимости нервного импульса. В большинстве случаев парез мышц стопы у взрослого человека развивается как осложнение длительно протекающего без лечения остеохондроза пояснично-крестцового отдела позвоночного столба. Внезапно человек начинает ощущать жгучие боль в нижней части голени, которые распространяются по стопе. После даже непродолжительной ходьбы неприятные ощущения усиливаются.
Вялый парез стопы сначала проявляется в том, что возникает ощущение онемения ноги. Временами может казаться, что не чествуешь, как наступаешь на ногу. Но сначала все эти ощущения проходят спустя несколько минут. Затем продолжительность приступа онемения нарастает. Это происходит до тех пор, пока чувствительность не будет утрачена совсем. На этой стадии начинает утрачиваться моторная функция. Негативное влияние на мышцы сгибатели и разгибатели приводит к тому, что стопа повисает. Пациент больше не может её согнуть, свершать вращательные движения. При ходьбе стопа не амортизирует оказываемые нагрузки, а словно проваливается. Это вызывает панику, хромоту, желание пользоваться посторонней помощью при передвижении. Постепенно пациенты полностью отказываются от самостоятельной ходьбы. Это только ухудшает состояние.
Клинические симптомы пареза стопы включают в себя:
- чувство онемения;
- мышечную слабость;
- невозможность совершать движения стопой;
- плоскостопие или косолапость;
- несостоятельность пальцев невозможно ими двигать);
- бледность кожных покровов;
- снижение уровня наполненности пульсовой волны на внутреннем своде стопы.
Для диагностики используется метод электронейрографии и электромиографии. Для уточнения локализации межпозвоночной грыжи применяется МРТ обследование. После проведенной диагностики врач сможет разработать индивидуальный курс лечения.
Парез сгибателей и разгибателей
Стопа человека – это сложная часть опорно-двигательного аппарата. За счет мышечных сводов она амортизирует оказываемую при ходьбе нагрузку, обеспечивает возможность совершать шаги. Парез нерва стопы может затронуть как полностью все ткани, так и отдельные группы мышц. Чем выше уровень поражения нервного волокна, тем выше вероятность развития полной неработоспособности стопы ноги.
Парез сгибателей стопы проявляется в том, что человек не может согнуть стопу, подтянуть пальцы по направлению к наружной поверхности голени. При попытке совершить подобные движения стопа безвольно повисает.
Парез разгибателей стопы — это невозможность разогнуть полностью стопу, вытянуть пальцы в сторону, противоположную наружной поверхности голени. Чаще всего в клинической практике встречаются случи поражения обеих групп мышц.
Как лечить парез стопы
Перед тем, как лечить парез стопы, нужно диагностировать то заболевание, которое его спровоцировало. Парез не является изолированной патологией нервной системы. Исключение составляют те случаи, когда произошло пересечение нерва в области голеностопного сустава. Но и в этой ситуации страдает только одна какая-то группа мышц.
Лечение пареза стопы начинается с терапии основного заболевания. Если это грыжа позвоночника или радикулопатия на фоне пояснично-крестцового остеохондроза, то сначала нужно восстановить диффузное питание хрящевой ткани межпозвоночного диска. Для этого применяется мануальная терапия, остеопатия, лечебная гимнастика, рефлексотерапия и т.д.
Для лечения пареза стопы в домашних условиях можно использовать комплекс лечебной гимнастики, разработанный индивидуально для пациента и самомассаж. Никакие фармаколочгеиские препараты для этих целей использовать не стоит.
Реабилитация и восстановление при парезе стопы
Реабилитация при парезе стопы должна проводиться в специализированной клинике мануальной терапии. Там врач разрабатывает индивидуальный курс с учётом того, какая причина послужила развитию данного патологического процесса.
Восстановление при парезе стопы возможно при использовании следующих методов воздействия:
- остеопатия – для улучшения процессов микроциркуляции крови и лимфатической жидкости в очаге поражения, что усиливает трофику всех тканей;
- массаж – для купирования гипертонуса и улучшения кровоснабжения в мышечной ткани;
- рефлексотерапия – для запуска процессов регенерации пораженного нервного волокна за счет задействования скрытых резервов человеческого организма;
- кинезиотерапия – для восстановления работоспособности всех групп мышц стопы;
- лечебная гимнастика – для восстановления функции нижней конечности.
Также применяется физиотерапия, лазерное воздействие, мануальная терапия и многое другое.
Особе значение имеет правильно проводимый массаж при парезе стопы, поскольку именно эта манипуляция позволяет восстановить чувствительность и работоспособность этой части тела. Можно делать самостоятельный массаж, но только по той схеме, которая будет разработана доктором. Самостоятельно разминать ступню не рекомендуется. Можно неловкими движениями нарушить даже тот минимальный кровоток, который сохранился в пораженных тканях.
Полное восстановление пареза стопы при грыже позвоночника возможно только при комплексном подходе. Сроки реабилитации могут растягиваться от 3 до 8 месяцев. Важно подобрать хорошую клинику мануальной терапии и полностью выполнять все рекомендации лечащего врача.
Имеются противопоказания, необходима консультация специалиста.
Вы можете воспользоваться услугой бесплатного первичного приема врача (невролог, мануальный терапевт, вертебролог, остеопат, ортопед) на сайте клиники “Свободное движение”. На первичной бесплатной консультации врач осмотрит и опросит вас. Если есть результаты МРТ, УЗИ и рентгена — проанализирует снимки и поставит диагноз. Если нет — выпишет необходимые направления.
Был ли полезен материал?
(8) чел. ответили полезен
Источник

Дата публикации: 04.05.2019
Дата проверки статьи: 10.07.2020
Онемение ног при грыже позвоночника – распространенный симптом у пациентов старше 30 лет. Конечности немеют из-за сильного давления позвонков на нервные корешки. На фоне грыж может развиться воспаление, которое врачи называют радикулитом. Своевременное лечение поможет предотвратить осложнения, избежать хирургического вмешательства, устранить болевой синдром, онемение и другие признаки патологии.
Из-за чего немеют ноги при грыже?
Позвоночник у человека отвечает за работоспособность всех органов и систем. При грыже ухудшается функционирование опорно-двигательного аппарата, что нередко сопровождается болью в ногах и их онемением. Интенсивность симптомов зависит от стадии заболевания.
Главная причина онемения ног при грыже позвоночного отдела — сжатие нервных окончаний, расположенных вдоль позвоночного столба. У пациента происходят спазмы тканей, окружающих нервы. Если долго стоять или сидеть в одном положении, то нижние конечности немеют особенно сильно.
Цитата от специалиста ЦМРТ
О чем говорит онемение ног при грыже позвоночника?
Если из-за грыжи немеет нога, то неприятные ощущения могут достигать и стопы. В пожилом возрасте дискомфорт сильнее выражен, поэтому в запущенных случаях у пациента нарушается походка и появляется прихрамывание.
Длительное и сильное онемение в нижних конечностях из-за грыжи может наблюдаться после хирургических вмешательств на позвоночник. В таком случае необходима хорошая реабилитация с соблюдением рекомендаций врача. После завершения восстановительного периода онемение исчезает.
Процедуры при диагностике – плазмотерапия и фармакопунктура. Мануальная терапия, остеопатия и занятия ЛФК поддержат и укрепят ваше здоровье.
С чем можно перепутать симптом?
Онемение ног может беспокоить не только при грыже позвоночника. Данный симптом характерен для рассеянного склероза и синдрома конского хвоста. Во втором случае пациент жалуется не только на онемение в обеих ногах, но и на эректильные дисфункции, нарушение мочеиспускания и дефекации, болевой синдром в пояснице.
Онеметь нога может при пояснично-крестцовом радикулите. Болевые ощущения возникают из-за сдавления седалищного нерва. Пояснично-крестцовый радикулит развивается вследствие стеноза позвоночного канала, грыжи межпозвоночного диска, опухолей, травмы таза или перелома костей. Человек ощущает не только онемение, но и жжение, покалывание и ноющую боль.
В домашних условиях снять мышечный спазм и онемение не удастся. Пациенту необходимо пройти комплексное лечение для предотвращения возможных осложнений. Самолечение может вызвать гипоксию спазмированных мышц. Она приводит к нарушению питания сдавленного нерва. Это может привести к длительной потере работоспособности вплоть до инвалидности.
Когда и к какому врачу обратиться?
Обратиться к врачу необходимо при наличии онемения и боли в ногах, затрудняющих привычную жизнь. Лечением межпозвоночной грыжи с онемением конечностей занимается невролог. Для определения причины неприятных ощущений в ногах он назначит обследование, включающее анализы крови, рентгенографию позвоночного столба, ультразвуковую диагностику и магнитно-резонансную томографию.
Как лечить грыжу позвоночника с онемением ног?
В момент обострения межпозвоночной грыжи следует принимать болеутоляющие препараты. В дальнейшем рекомендуется профессиональный массаж, лечебная гимнастика под присмотром врача и физиотерапия. Эффективной процедурой при онемении ног на фоне грыжи считается вытягивание позвоночника. Оно выполняется в бассейне. Тело пациента фиксируют в подвешенном положении, используя специальное приспособление, на талии при этом расположен пояс с грузами. В домашних условиях полезно регулярно выполнять утреннюю зарядку, акцентируя внимание на вытягивание спины.
Медикаментозное лечение
Для уменьшения боли врач назначает мази с согревающим эффектом. При длительном миоспазме полезно использовать ортопедические пластыри. Они снимают напряжение мышц и улучшают кровообращение тканей.
Избавиться от болевого синдрома можно с помощью нестероидных противовоспалительных препаратов. Курс лечения включает курс инъекций до 7 дней. В подострый период используются селективные препараты с обезболивающим эффектом. Их дозировку рассчитывает врач, ориентируясь на особенности патологии и организма пациента.
Для облегчения состояния применяются миорелаксанты. Они оказывают анальгезирующее и расслабляющее действие. В тяжелых случаях назначают позвоночные блокады. Восстановить хрящевую ткань межпозвоночных дисков помогут хондропротекторы.
Хирургическое лечение
Оперативное лечение проводится крайне редко. Оно показано при деформациях межпозвоночного диска и необратимых изменениях в работе позвоночника. Для устранения боли при ущемлении фасеточного нерва необходима операция по инактивированию болевых рецепторов. Если у пациента диагностировано повреждение фиброзного кольца диска, то восстановить позвонок можно с помощью вертебропластики. При незначительных повреждениях межпозвоночного диска назначают кифопластику.
Консервативная терапия
Для того, чтобы снизить интенсивность сдавления нервных корешков грыжевым наростом, следует выполнять упражнения лечебной физкультуры. Во время подострой стадии грыжи хорошо помогает магнитотерапия, лазеротерапия и электрофорез. Они оказывают обезболивающее действие, снимают воспалительные процессы, устраняют напряжение с нервных окончаний и укрепляют иммунный статус.
Устранить онемение ноги при межпозвоночной грыже можно с помощью тракционного вытяжения позвоночника. Такая процедура избавит от боли за 2-3 сеанса. Полный курс состоит из 10 сеансов. Кроме того, для лечения используется кинезитерапия, рефлексотерапия и остеопатия.
Хорошо зарекомендовала себя в борьбе с онемением нижних конечностей ударно-волновая терапия. Она ускоряет обменные процессы, повышает восстановительные способности клеток и тканей, улучшает кровообращение и снижает болезненные ощущения.
Довольно востребованной процедурой при грыже позвоночника считается вакуумная терапия. Она нередко применяется для нормализации функций позвоночника и мышц после хирургического вмешательства. Вакуум уменьшает воспаление и отек, снижает болевой синдром, нормализует кровоток, расслабляет мышцы и устраняет напряжение с нервных окончаний.
Отзывы пациентов
Точность диагностики и качественное обслуживание — главные приоритеты нашей работы. Мы ценим каждый отзыв, который оставляют нам наши пациенты.
Источник
Мучают болевые ощущения в пояснице, прострелы и повышенный тонус мышц? Наблюдается онемение определенной области позвоночника и отдающая резкая боль в область таза и ног?
Такие симптомы могут стать первыми сигналами грыжи межпозвоночных дисков поясничного отдела скелета. При таком заболевании очень важно придерживаться правильного питания, режима корректной физической нагрузки и знать о тех аспектах, которые совершенно противопоказаны при такой патологии позвоночника.
Информация о такой болезни позвоночника может не только уберечь от последствия и осложнений, но и сможет ускорить восстановление пациента.
Что такое грыжа поясничного отдела?
Грыжа данного отдела позвоночника является выпячиванием специфического фиброзного кольца диска за адекватную анатомическую норму.
Подобный феномен может развиваться вплоть до полного разрыва кольца с последующим смещением пульпозного ядра в сторону и полное или частичное выпадение содержимого ядра в полость спинномозгового канала через образовавшийся разрыв в фиброзном кольце. Такие изменения в структуре диска приводят к сдавливанию спинного мозга, болевому синдрому и нарушению деятельности внутренних органов.
Такое заболевание может образовываться в любой зоне позвоночника, но чаще всего, грыжа поражает межпозвоночные диски поясницы и шеи.
Анимация формирования межпозвоночной грыжи
Диагностируется заболевание у пациентов в возрасте от 30 до 50 лет. Патология характеризуется интенсивной болью и ограничением подвижности скелета в пораженном болезнью участке.
Если заболевание не лечить продолжительное время, могут проявляться крайне серьезные последствия, которые влияют не только на здоровье опорно-двигательного аппарата, но и всего организма.
Чтобы качественно и своевременно вылечить грыжу, стоит обладать максимумом информации о том, что противопоказано и нежелательно делать при наличии данной болезни.
Триггеры, которых важно избегать при грыже поясницы
Если вы страдаете от межпозвоночной грыжи, то наверняка задаетесь вопросом – что же нельзя делать при такой болезни, чтобы не усугубить заболевание и не вызвать ряд осложнений?
Прежде всего, стоит учитывать следующие аспекты:
· избегать поднятия тяжестей и выполнения серьезных физических нагрузок;
· не поднимать вес более трех килограмм во время терапии;
· осторожно относится к массажу и перед процедурой обязательно проконсультироваться с врачом;
· не перегревать грыжу методом банных процедур;
· не заниматься самолечением;
· важно не подвергать организм длительному переохлаждению;
· нельзя пренебрегать ношением специальных корсетов и бандажей, которые посоветовал специалист;
· исключить из активности зимние виды спорта;
· не стоит заниматься самостоятельным вправлением грыжи;
· турник в фазе лечения болезни категорически запрещен;
· избегать массажа в острой стадии заболевания;
· не стоит поддерживать статичную позу тела в течение длительного времени.
Учитывая данные моменты в повседневной жизни, можно уберечь позвоночник от чрезмерной нагрузки и неприятных последствия межпозвоночной грыжи.
Какие упражнения противопоказаны при грыже
ЛФК играет не последнюю роль в терапии такой болезни межпозвоночных дисков.
Квалифицированный врач может назначить целый ряд упражнений, которые ускорят реабилитацию пациента.
Это должны быть медленные, размеренные и плавные движения, которые минимизируют напряжение в волокнах и устраняют гипертонус мышцы.
Упражнения при грыже межпозвонкового диска можно посмотреть тут – https://spinet.ru/public/72.php
Однако, есть такие виды физической активности, которые совершенно запрещены при грыже. В частности, это:
1. Жим ногами
Данное упражнение невозможно к выполнению при наличии патологий позвоночника. Оно способно существенно усугубить болезнь, а также привести к образованию грыжи в здоровом позвоночнике при неправильном выполнении. Такая нагрузка легко может спровоцировать дальнейшее развитие остеохондроза и головные боли, характерные для заболеваний опорно-двигательного аппарата.
2. Нагрузки на прямых ногах
Такие упражнения создают выраженную нагрузку на межпозвоночные диски. Данные упражнения могут вызывать и усугублять боли в зоне поясничного отдела, создавать гипертонус мышц.
3. Скручивания корпуса
Грыжи поясницы, как правило, возникают прямо в области над тазом. Нагрузки в виде скручивания могут вызвать осложнения грыжи и в разы усугубить заболевание. Противопоказаны упражнения с гирями, на гимнастическом мяче, которые предполагают скручивания корпуса.
4. Атлетика тяжелого типа
При проблемах с позвоночником категорически запрещены поднятия штанги, жим штанги в положении лежа и различные наклоны с тяжестями. Подъем веса может быть, но только в контролированном порядке – под присмотром квалифицированного тренера, также, важно помнить, что любые физические нагрузки с весом невозможны без тщательной подготовки и разогрева мышц.
5. Беговые нагрузки
Межпозвоночные диски выполняют в организме одну из важнейших функций – амортизирующую. Бег вызывает снижение ресурсов амортизации и может усугубить имеющуюся грыжу дисков.
Определенную пользу при данном заболевании могут принести человеку корректные занятия йогой. Базовые асаны способны снять напряжение мышц и расслабить опорно-двигательный аппарат. Важно помнить, что даже асаны из йоги стоит выполнять после консультации с соответствующим врачом.
Что нельзя есть при диагнозе “Грыжа поясничного отдела”
При таком заболевании рацион питания играет не последнюю роль. Есть важно небольшими порциями, но часто – не менее шести раз в течение всего дня. Последний прием пищи лучше всего запланировать за четыре часа до сна. Если же перед отходом ко сну мучает голод, можно выпить стакан нежирного кисломолочного продукта.
Стоит ограничить потребление сладостей и мучных изделий. Но, не стоит мучить себя постоянными ограничениями – раз в неделю можно устроить себе чит-милл и съесть несколько конфет или печенье.
Помимо сладкого, рекомендуется убрать из меню:
· копчености;
· изделия из муки высшего сорта;
· желе;
· мороженое;
· полуфабрикаты;
· газированные напитки;
· спред;
· соленые орехи, чипсы, сухарики;
· сахар;
· белый рис;
· чрезмерное количество соли;
· маргарин;
· копченая магазинная рыба.
Данные продукты стоит полностью убрать из меню или же минимизировать их потребление. Они негативно влияют на состояние организма, в особенности – позвоночника.
Многие из пищевых компонентов из такого списка способны усугублять дегенеравные процессы в структуре опорно-двигательного аппарата и вымывать кальциевые соли из костей.
Важно помнить, что все эти аспекты являются основными в успешном лечении грыжи. Соблюдение тех или иных правил должно быть согласовано с лечащим врачом, в частности – режим питания и физическая активности. Врачебная помощь и усилия пациента – верный залог к успешному выздоровлению!
Материалы подготовлены на основе информации с сайта Spinet.ru
Источник
