Межпозвоночная грыжа операция минск
.jpg)
Малоинвазивное лечение грыж позвоночника
В ГУ “Республиканский клинический медицинский центр” проводится малоинвазивное оперативное лечение и ведение пациентов с дискогенной радикулопатией (межпозвонковой грыжей) на поясничном отделе позвоночника методом радиоволновой нуклеоаннулопластики.
Межпозвонковая грыжа (грыжа межпозвонкового диска) — это смещение пульпозного ядра межпозвонкового диска с разрывом фиброзного кольца, приводящее к сдавлению спинальных корешков, сосудов и спинного мозга.
Микроразрывы фиброзного кольца и прорастание рецепторов через его задние отделы считаются одним из значимых факторов патогенеза дискогенной боли.
Методы радиочастотной аннулопластики направлены на коагуляцию коллагена и стабилизацию стенки диска, термоабляцию нервных окончаний с денервацией диска.
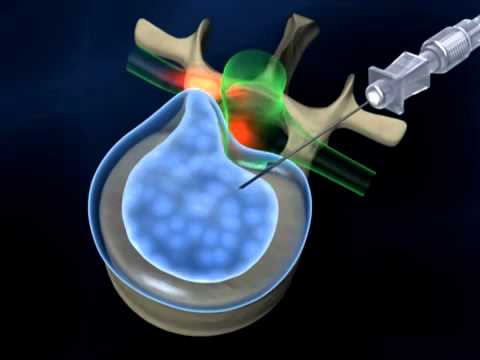
Радиочастотная нуклеоаннулопластика представляет собой безопасное минимально инвазивное (путем прокола кожи) оперативное вмешательство.
Целью операции является:
- декомпрессия структур позвоночного канала,
- устранение дискогенного болевого синдрома и нарушений проводимости в нервных корешках,
- восстановление функциональных свойств диска,
- репарация дефектов фиброзного кольца.
Показания к операции:
- дискогенный болевой синдром, обусловленный протрузией или грыжей диска, занимающей не более 1/3 просвета спинномозгового канала;
- признаки дегенеративных изменений диска (повышение внутридискового давления, частичная дегидратация, внутренние разрывы и микротрещины фиброзного кольца);
- локальный дискогенный болевой синдром в поясничном отделе позвоночника при неэффективности консервативного лечения более 3 месяцев;
- дискогенный радикулярный болевой синдром.
Противопоказания:
- выраженные дегенеративные изменения в диске (высота диска снижена более, чем на ½, явления значительной дегидратации диска);
- грыжа, занимающая более 1/3 просвета спинномозгового канала;
- секвестрированная грыжа;
- выраженный дегенеративный стеноз позвоночного канала с явлениями компрессии нервно-сосудистых структур;
- признаки сдавления спинномозговых корешков на уровне 3-х смежных позвонков;
- нарастающая неврологическая симптоматика (мышечная слабость, парестезии, признаки пареза, плегии);
- спондилолистез;
- сегментарная нестабильность позвоночника в области пораженного диска;
- травматическое повреждение спинного мозга;
- наличие опухолевого заболевания;
- наличие местной или генерализованной инфекции;
- наличие деформации позвоночника;
- наличие спондилолиза;
- предшествующие вмешательства на МПД на уровне планируемой внутридисковой процедуры.
Предоперационное обследование для госпитализации:

- клинический анализ крови (срок давности не более 14-ти дней);
- RW (срок давности не более 3-х месяцев);
- HВs-антиген (срок давности не более 3-х месяцев);
- анти-HСV (срок давности не более 3-х месяцев);
- антитела к ВИЧ (срок давности не более 3-х месяцев);
- биохимический анализ крови: АЛТ, АСТ, общий белок, общий билирубин, мочевина, калий, натрий, глюкоза, протромбин, фибриноген (срок давности не более 14-ти дней);
- группа крови и резус-фактор (без срока давности, медицинский документ)- клинический анализ мочи (срок давности не более 14-ти дней);
- рентгенография или флюорография грудной клетки (описание с печатью лечебного учреждения, срок давности не более одного года);
- ЭКГ с расшифровкой (срок давности не более 14-ти дней).
Обследование для операции:
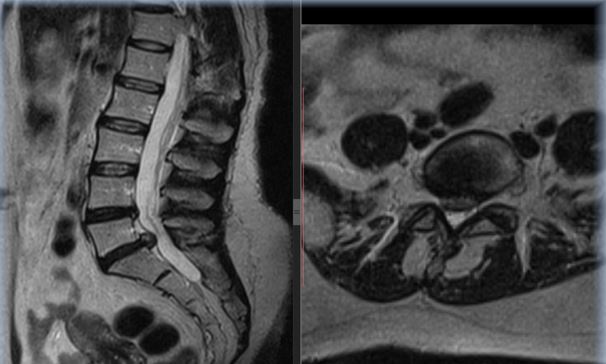
- магнитно – резонансная томография (МРТ) больной области позвоночника, выполненная на аппарате с напряжением магнитного поля не менее одного Тесла (обязательное исследование, срок давности не более одного месяца);
- обзорная и функциональная рентгенография больной области позвоночника (по специальному назначению врача, срок давности не более одного месяца);
- компьютерная томография (КТ) больной области позвоночника (по специальному назначению врача, срок давности не более одного месяца).
Госпитализация.
- Пациент пребывает в клинику в день операции, обычно в 10-11 часов утра, имея при себе результаты предоперационного обследования для госпитализации (см. выше).
- В этот день запрещается утренний прием пищи и жидкости, за исключением обычного приема лекарств, при наличии сопутствующих заболеваний.
- После оформления документов и размещения в палате, лечащий врач и анестезиолог оценивают состояние и готовность пациента к проведению лечебной манипуляции.
- По окончании манипуляции пациент возвращается в палату. При нормальном самочувствии, стандартное время пребывания в дневном стационаре клиники, от момента госпитализации до выписки, составляет 3-4 часа.
- Лечащий врач дает пациенту рекомендации, выписной эпикриз, при необходимости больничный лист.
Этапы проведения радиоволновой нуклеоаннулопластики:
- анестезия;
- введение в диск проводника;
- введение по проводнику инструмента для дискэктомии;
- ручное удаление части ядра и начало формирования декомпрессиоянной полости;
- введение биполярного электрода;
- нуклеотомия (аблция) дополнительной части ядра с использованием турборежима генератора с целью окончательного создания декомпрессионной полости;
- переключение генератора в режим радиоволновой аннулопластики с целью герметизации дефектов фиброзного кольца;
- эндоскопический контроль;
- извлечение инструментов;
- наложение повязки.анестезия;
- введение в диск проводника;
- введение по проводнику инструмента для дискэктомии;
- ручное удаление части ядра и начало формирования декомпрессиоянной полости;
- введение биполярного электрода;
- нуклеотомия (аблция) дополнительной части ядра с использованием турборежима генератора с целью окончательного создания декомпрессионной полости;
- переключение генератора в режим радиоволновой аннулопластики с целью герметизации дефектов фиброзного кольца;
- эндоскопический контроль;
- извлечение инструментов;
- наложение повязки.
Возможные послеоперационные проблемы.
Учитывая минимально инвазивный характер проводимого вмешательства, риск возникновения периоперационных осложнений очень низок.
Рекомендации пациентам после проведения радиоволновой нуклеоаннулопластики:
- В первые сутки после процедуры пациентам не следует водить автомобиль,
- на протяжении двух недель необходимо исключить физические нагрузки,
- в течение месяца носить бандаж.
Стоимость услуг
Информация, представленная в данном Прейскуранте, носит ознакомительный характер. Некоторые услуги предоставляются только в комплексе с другими услугами. Поэтому итоговая цена может отличаться от представленных на данном сайте при обращении в медцентр для заключения договора на оказание медицинских услуг.
Лечение грыж позвоночника
Источник
Наши врачи специализируются в лечении(удалении) грыж межпозвонковых дисков и нарушений, которые вызывают боли. Физиотерапевты и специалисты по реабилитации обучат пациентов, как помочь себе вылечиться от грыжи межпозвонковых дисков самим. Чтобы не вызывало боль в шее и спине наших пациентов, специалисты нашей больницы диагностируют причину и вылечат их, используя новейшие технологии и оказывая большое внимание пациентам.
Цена
Стоимость оперативного лечения 203$
Длительность операции
от 40 мин. до 1,5 часа
Время пребывания в учреждении после операции
10-14 дней
Реабилитационный период
от 1 мес. до 6 мес
.jpg) Важно помнить о том, что боль в спине является результатом структурных проблем, и до тех пор, пока структура позвоночника пациента не приведена в порядок, болезненные ощущения сохраняться.
Важно помнить о том, что боль в спине является результатом структурных проблем, и до тех пор, пока структура позвоночника пациента не приведена в порядок, болезненные ощущения сохраняться.
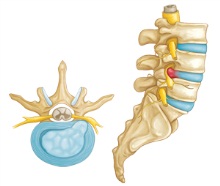 Позвоночник состоит из костей, которые называются позвонками, а между каждым позвонком имеется волокнистая структура с мягким внутренним ядром – диском. Наружная часть диска называется фиброзным кольцом, а мягкая внутренняя структура – студенистым ядром. Такая структура позволяет позвоночнику быть гибким и обеспечивает его амортизацией. Также она создает пространство между позвонками, такое, чтобы чувствительные спинномозговые нервы могли проходить через межпозвоночные отверстия, достигая своей цели. Если каким-либо образом диски повреждаются, наступают постоянные боли, начинающиеся с постепенного возникновения проблем, которые могут завершиться грыжей межпозвоночного диска или его разрушением.
Позвоночник состоит из костей, которые называются позвонками, а между каждым позвонком имеется волокнистая структура с мягким внутренним ядром – диском. Наружная часть диска называется фиброзным кольцом, а мягкая внутренняя структура – студенистым ядром. Такая структура позволяет позвоночнику быть гибким и обеспечивает его амортизацией. Также она создает пространство между позвонками, такое, чтобы чувствительные спинномозговые нервы могли проходить через межпозвоночные отверстия, достигая своей цели. Если каким-либо образом диски повреждаются, наступают постоянные боли, начинающиеся с постепенного возникновения проблем, которые могут завершиться грыжей межпозвоночного диска или его разрушением.
Как повреждаются диски?
 В целом, диски достаточно крепкие, выносливые и гибкие, тем не менее они очень подвержены травмам связанным с повторяющейся активностью и нагрузками. Например, если поднять что-то неправильно или долго сидеть в одном положении волокна в диске начинают слабеть. Для наглядного примера представьте обыкновенную скрепку для бумаги. Если скрепку изогнуть раз, она не сломается, но если повторять это снова и снова, она просто разломается на две части. С волокнами наружной части диска и фиброзными кольцами может произойти тоже самое. Когда давление на диск повторяется (как постоянно повторяющееся поднятие чего-либо или даже сидение в одном положении на протяжении долгого времени), волокна разрушаются. В диске образуются небольшие трещины и разрывы, что приводит к тому, что мягкое внутреннее ядро начинает потихоньку вытекать. Так начинается деформация диска или образование грыжи.
В целом, диски достаточно крепкие, выносливые и гибкие, тем не менее они очень подвержены травмам связанным с повторяющейся активностью и нагрузками. Например, если поднять что-то неправильно или долго сидеть в одном положении волокна в диске начинают слабеть. Для наглядного примера представьте обыкновенную скрепку для бумаги. Если скрепку изогнуть раз, она не сломается, но если повторять это снова и снова, она просто разломается на две части. С волокнами наружной части диска и фиброзными кольцами может произойти тоже самое. Когда давление на диск повторяется (как постоянно повторяющееся поднятие чего-либо или даже сидение в одном положении на протяжении долгого времени), волокна разрушаются. В диске образуются небольшие трещины и разрывы, что приводит к тому, что мягкое внутреннее ядро начинает потихоньку вытекать. Так начинается деформация диска или образование грыжи.
Что собой представляет грыжа межпозвоночного диска?
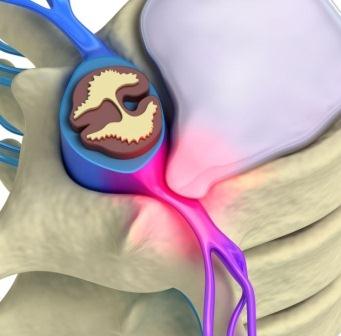 Когда диск травмирован или разорван, мягкая желеобразная жидкость, находящаяся внутри диска, начинает из него вытекать. Полное вытекание этой жидкости называется грыжей межпозвоночных дисков. Если с внешней стороны нет разрывов, диск может деформироваться без образования грыжи. Это если бы человек наступил на воздушный шар, а тот бы не лопнул. Шар деформируется в одну или другую строну, не разрывая материал. Деформация диска или образование грыжи является основной причиной боли в спине. Он может прищемить чувствительные нервы, которые проходят рядом. Именно это может вызвать иррадиирующую боль. Другими словами – это боль, пощипывания и онемение рук и ног и возможно пальцев! Эта иррадиирующая боль относится к воспалению седалищного нерва (область ног) или шейной радикулопатии (область рук). Когда наружная часть диска ослабевает, давление на диск заставляет внутреннее ядро выходить через образовавшиеся маленькие трещины и разрывы. Это давление меняется в зависимости от нагрузки и вида деятельности, а неправильный подъем тяжестей может резко увеличить давление внутри диска. Когда давление в диске увеличивается, сила выталкивает внутренее вещество наружу. А если наружное волокно диска имеет небольшие трещины и разрывы, это вещество может буквально выдавиться.
Когда диск травмирован или разорван, мягкая желеобразная жидкость, находящаяся внутри диска, начинает из него вытекать. Полное вытекание этой жидкости называется грыжей межпозвоночных дисков. Если с внешней стороны нет разрывов, диск может деформироваться без образования грыжи. Это если бы человек наступил на воздушный шар, а тот бы не лопнул. Шар деформируется в одну или другую строну, не разрывая материал. Деформация диска или образование грыжи является основной причиной боли в спине. Он может прищемить чувствительные нервы, которые проходят рядом. Именно это может вызвать иррадиирующую боль. Другими словами – это боль, пощипывания и онемение рук и ног и возможно пальцев! Эта иррадиирующая боль относится к воспалению седалищного нерва (область ног) или шейной радикулопатии (область рук). Когда наружная часть диска ослабевает, давление на диск заставляет внутреннее ядро выходить через образовавшиеся маленькие трещины и разрывы. Это давление меняется в зависимости от нагрузки и вида деятельности, а неправильный подъем тяжестей может резко увеличить давление внутри диска. Когда давление в диске увеличивается, сила выталкивает внутренее вещество наружу. А если наружное волокно диска имеет небольшие трещины и разрывы, это вещество может буквально выдавиться.
Какие методы лечения грыжи межпозвоночного диска применяются в нашей больнице?
В клинической больнице скорой помощи г. Минска доктора знают, как лечить грыжу межпозвоночных дисков. Выполняется микрохирургическое удаление грыж межпозвонковых дисков поясничном уровне под операционным микроскопом и эндоскопической ассистенцией. Отличительной особенностью данных операций является минимальная операционная травма, отсутствие необходимости в стабилизации позвоночника, минимальная медикаментозная поддержка, максимально ранняя ( на 1-ые,2-ые сутки) вертикализация и реабилитация пациентов после операции.
Если Вы испытываете боли в спине, пожалуйста, свяжитесь с нами и мы поможем Вам уменьшить боль и избавиться от ее причины.
Источник
В позвоночнике отдельные позвонки между собой соединяются межпозвоночными дисками. Являются они плотными, состоят из весьма эластичного ядра, находится которое по центру диска, и прочных колец окружающих ядро, которые состоят из специальной соединительной ткани. Благодаря межпозвонковым дискам, позвоночнику придается необходимая гибкость и прочность. Ряд болезней позвоночника (например, остеохондроз) связаны именно с разрушением у человека межпозвоночных дисков, приводить они могут к развитию межпозвоночных грыж.
Так как, наиболее сильную на позвоночник нагрузку берет поясничный отдел на себя, в большинстве случаев, располагается межпозвоночная грыжа именно в этом позвоночном отделе (ее называют грыжей поясничного отдела).
Наибольший процент такой заболеваемости, как межпозвоночная грыжа, накладывается на возрастную группу людей от двадцати пяти до пятидесяти лет. Считается, что в пожилом возрасте данное заболевание достаточно редко встречается, потому как, возрастные изменения, которые происходят в межпозвоночном диске, производят уменьшение его подвижности. Межпозвоночные грыжи у детей тоже не распространены и бывают, зачастую, врожденными.
Симптомы
В зависимости от своих размеров, области расположения и стадии своего развития грыжи различаются проявлением и симптомами.
Основными признаками и симптомами межпозвоночной грыжи являются:
1. Главным симптомом при возникновении грыжи в поясничном отделе считается боль в местах спины и области поясницы. В случаях, когда грыжа больших размеров не достигла (не выступила непосредственно в канал спинного мозга) и не сильно давит на корешки человеческого спинного мозга (как правило, данное состояние свойственно для начальной стадии болезни), у больного наблюдаются тупые и регулярные боли в пояснице. При кашле, беге, физических нагрузках, чихании, в одном положении в течение долгого времени, боль у заболевшего межпозвоночной грыжей в пояснице усиливается.
Естественно, через определенный временной промежуток, когда увеличивается грыжа в размерах или внезапно прорывается, увеличивается и боль. Человек начинает чувствовать боль, которая «отдает» в бедро, ягодицу или ноги. Как правило, во время радикулита наблюдается ишалгия, то есть стреляющие, сильные боли. Зачастую, такие боли появляются после поднятия человеком тяжестей или во время резкого изменения положения тела. Кроме болевых ощущений, может возникать онемение определенных участков кожи непосредственно на ногах.
2. Значительно ограничение подвижности в области поясницы. Во время межпозвоночной грыже отдела поясницы, сильная боль, обычно, провоцирует напряжение спинных мышц, поэтому больной не может полностью выпрямить свою спину. В итоге, через некоторый промежуток времени (шесть – двенадцать месяцев) с начального образования грыжи, у человека происходит сильное нарушение осанки (кифоз, сколиоз).
3. Распространенный признак межпозвоночной грыжи – чувство слабости, ощущение онемения и покалывания в ногах. Данный признак свидетельствует о том, что грыжа уже сжимает корешки человеческого спинного мозга.
4. Так же, отмечаться могут нарушения стула (например, диарея и запор), мочеиспускания, а также импотенция. Все это может быть вызвано межпозвоночной грыжей.
Лечение
Назначается лечение в зависимости от расположенности межпозвоночной грыжи, ее размеров и стадии ее развития, а так же, наличия каких-либо осложнений болезни.
Как правило, значительный эффект во время лечения показывает консервативная терапия:
1. Необходимо избегать неудобных поз и резких поворотов. Все движения больному необходимо производить с максимальной осторожностью.
2. Лечебная физкультура, специальный массаж и вытягивание позвоночника.
3. Тепловые процедуры и полезные физиопроцедуры.
4. Использование противовоспалительных средств (например, ортофен, диклофенак, ибупрофен, индометацин), а также хороших обезболивающих препаратов и определенных средств, которые оказывают расслабляющее воздействие на мышцы (таких, как диазепам и тизанидин).
5. Новокаиновые блокады для снятия боли..
6. Желательно носить специальный мягкий корсет.
Операция по удалению межпозвоночной грыжи
Больного с острой межпозвоночной грыжей, которому не помогло консервативное лечение, приходится, как правило, оперировать. Операцию врачи могут произвести немедленно или с отсрочкой (зависит от показаний). Суть операции заключается в том, чтобы грыжу полностью удалить, а позвоночник, с помощью специальных методов, стабилизировать.
Опасность операции – вероятность повреждения нервов и спинного мозга. Однако, хирургическое вмешательство на сегодняшний день является единственным методом эффективного лечения межпозвоночной грыжи.
Источник
Часто от пациентов слышишь: мол, врачи лечили остеохондроз и радикулит, потом сделали МРТ/КТ позвоночника, а оказалось, что была грыжа межпозвонкового диска (МПД), и теперь будто бы спасет только операция. Неужели это единственный выход?
Мнений на сей счет много, поскольку проблемой занимаются врачи разных специальностей. Неврологи отговаривают от операции, мануальные терапевты гарантируют полное излечение, а нейрохирурги заявляют, что лишь они избавят от страданий, иначе могут наступить необратимые нарушения.
Какой метод лечения грыжы межпозвонкового диска лучше, какую грыжу оперировать открытым доступом, а в каких случаях — малоинвазивным? Особенно впечатляют фильмы, демонстрирующие малоинвазивные дорогостоящие вмешательства, к примеру, лазерную вапоризацию, после которой пациент полностью излечивается — его хоть сейчас отправляй в космос.
Для правильного понимания проблемы необходимо вспомнить основные моменты патогенеза заболевания.
Как вырастают грыжи межпозвонкового диска
Здоровый межпозвонковый диск состоит из замыкающих пластинок, фиброзного кольца, в центре которого находится пульпозное ядро — это очень прочное эластичное образование, способное выдерживать значительные нагрузки. Поэтому при травме позвоночника чаще наблюдаются переломы его, чем повреждения МПД. С годами развиваются дистрофические процессы (расстройство питания), они начинаются с межпозвонкового диска, переходят на другие элементы позвоночно-двигательного сегмента и определяются как остеохондроз позвоночника. Это хроническое мультифакторное рецидивирующее заболевание, генетическая предрасположенность к нему наблюдается в 80% людей. Важно отметить, что дегенерация (вырождение) диска и его естественное старение — это один процесс, но разноскоростной, осложняющийся грыжеобразованием. Ранняя возрастная изношенность позвоночника является выражением недостаточности биологического совершенства человека — как дань природе за переход в вертикальное положение.
Вначале наблюдаются внутридисковые изменения (выпячивание) МПД, затем фиброзное кольцо не выдерживает нагрузки, и пульпозное ядро разрывает его, образуя истинную грыжу МПД (выпадение). Выпадения ядра могут иметь разные направления: кверху или книзу, так называемые грыжи Шморля (клинически малозначимые); кпереди; и самые неприятные — кзади, когда фрагменты ядра выпадают в эпидуральное пространство позвоночного канала и часто приводят к диско-радикулярному конфликту. При этом дегенеративный процесс распространяется и вверх, и вниз на другие МПД (наиболее часто на L4-L5, L5-S1, C5-C6, C6-C7) и даже отделы позвоночника — чаще поясничный, затем шейный (до 30%) и реже — грудной (менее 1%).
Наиболее известна в клинической практике схема этапов заднего грыжеобразования, предложенная Armstrong J. (1952):
1 стадия: начальные дистрофические изменения в пульпозном ядре и задней части фиброзного кольца (рис. 1),
2 стадия: смещение (протрузия) пульпозного ядра кзади (рис. 2),
3 стадия: выпадение секвестров пульпозного ядра в позвоночный канал, где начинается его рассасывание или фиброз (рис. 3).
В «докомпьютерную эру» многие исследователи отмечали, что секвестр диска рассасывается, и этот процесс идет быстрее в васкуляризированном эпидуральном пространстве. Новые высокоразрешающие методы нейровизуализации позволили в динамике наблюдать за этим процессом. Первая порция выпавшего пульпозного ядра может на КТ значительно уменьшиться в размере в период ремиссии, но неудачное движение или перегрузка приводят к повторному выпадению другой порции ядра, вызывая обострение.
Поначалу нейрохирурги, удалявшие грыжи МПД, считали их доброкачественными опухолями-хондромами и не связывали патологию с МПД.
Помогли разобраться исследования Дрезденской школы патологоанатомов во главе с G. Schmorl (1926 г.). При посмертном анализе 5000 позвоночников людей разного возраста хрящевые узелки были обнаружены в 38% случаев (как правило, у лиц старше 50 лет). С этими результатами перекликаются и современные данные, полученные на добровольцах: в 50% КТ позвоночника и в 37% миелографий, выполненных населению всех возрастов, определялись выраженные патологические изменения МПД. И пациенты не имели никаких жалоб. Чем старше больной, тем чаще на КТ/ МРТ проявлялся остеохондроз позвоночника, а в пожилом возрасте (>60 лет) он наблюдается в 100% случаев.
Что делать при грыже 10 мм, если консервативное лечение малоэффективно
Вопрос поставлен конкретно, но однозначно ответить нельзя. Понятно, что уже необходима хирургическая помощь.
В Беларуси используются несколько методик хирургического лечения грыж межпозвонкового диска.
Чрескожное малоинвазивное удаление грыж. Это попытка добиться устранения диско-радикулярного конфликта с минимальной травматизацией позвоночника, не нарушая его стабильности. При чрескожных операциях, когда уменьшают (выпаривают) или механически удаляют пульпозное ядро (не вскрывая позвоночный канал) для снижения внутридискового давления. Невозможно воздействовать на выпавшие секвестры грыжи МПД. Поэтому показания для этих вмешательств — грыжи менее 6 мм (см. «Медицинский вестник» от 12.02.2009 № 7, ‘ГРЫЖА И «СТО» ДОРОГ НЕЙРОХИРУРГА, Чреcкожные методики лечения грыж межпозвонкового диска (МПД)’). Считается, что при таком размере фиброзное кольцо полностью не разорвалось и процесс формирования грыжи находится на 1–2 стадиях.
При грыже более 10 мм подходят другие хирургические технологии. Сейчас их известно уже более сотни, и появляются новые.
Стандартная микродискэктомия. Ее называют золотым стандартом нейрохирургического лечения грыж МПД. Удаляются выпавшая часть и остатки пульпозного ядра в МПД. При остром развитии болезни (пациенты отмечают, будто что-то «хрустнуло», «стрельнуло» в спине) у лиц среднего и молодого возраста результаты лечения хорошие. Хотя операция и с минимальной травматизацией ткани (разрез кожи у опытных нейрохирургов составляет 2–3 см), она все же усугубляет дегенеративно-дистрофический процесс в оперируемом МПД и уменьшает его высоту, в результате не всегда достигается прогнозируемый результат. Чтобы сохранить функциональные возможности МПД после удаления грыжи, предлагалось зашивать рану фиброзного кольца. Специально разработали новую операцию — аннулопластику (J. Cauthen, 2002). Однако она оказалась неэффективной из-за больших нагрузок и низкого регенерационного потенциала фиброзного кольца; вновь наблюдались рецидивы грыжи.
Результаты стандартной микродискэктомии ухудшаются из-за возраста пациентов, большой длительности заболевания, повторных микродискэктомий на том же уровне; улучшаются — проявлениями остеохондроза только на одном уровнем, удаление больших грыж МПД (> 6 мм по данным КТ).
Показания к стандартной микродискэктомии разработаны давно и основаны на неврологических проявлениях грыж. Делятся на относительные и абсолютные. В отношении абсолютных показаний к стандартной микродискэктомии все авторы единодушны: компрессия конского хвоста, некупируемый выраженный болевой приступ или явления миелорадикулоишемии с параличом отдельных групп мышц (подобно острому животу) требуют срочного вмешательства. А вот оправданность микродискэктомий при относительных показаниях признается не всеми (Я. Ю. Попелянский, 2003; Е. Л. Толпекин, Ф. В. Олешкевич, 2006).
Эпидурохемонуклеолизис. Адресное пролонгированное лечение комплексом лекарств (бупивакаин, лидаза, вит. В12) по катетеру, поставленному через нижнее крестцовое отверстие в эпидуральное пространство, под Rtg-контролем. Методика позволяет доставлять лекарства непосредственно к зоне диско-радикулярного конфликта, не нарушая целостности анатомических структур. Критерием эффективности является уменьшение размера грыжи при контрольных КТ-обследованиях. При анализе результатов лечения по данной технологии выявлено, что лучшие получены при грыжах более 6 мм, когда имеется разрыв фиброзного кольца и задней продольной связки, и лидаза непосредственно воздействует на секвестры грыж МПД.
Основываясь на фактах патогенеза заболевания, приведенных выше результатах лечения, нельзя утверждать, что размеры грыж МПД являются основополагающим фактором для показаний к оперативному лечению. Нет четкой корреляции между размерами грыжи и выраженностью неврологических проявлений, и, наоборот, при остроразвившейся некупируемой боли в пояснице с выраженной клинической картиной радикулопатии, в большинстве случаев мы находим большие по размерам грыжи МПД.
Кто рассудит нейрохирурга и ортопеда
Задние грыжи межпозвонкового диска — это патология опорно-двигательного аппарата и периферической нервной системы, поэтому в принципах оказания хирургической помощи имеются две позиции — нейрохирургов и ортопедов.
Большинство нейрохирургов считают, что основная причина страданий — в компрессии нервных структур, вызванной грыжей МПД, а ее оперативное удаление — залог выздоровления.
Других позиций придерживаются ортопеды, обращая основное внимание на дегенеративно-дистрофический процесс в МПД, поэтому направляют свои усилия на восстановление правильных анатомических взаимоотношений в позвоночно-двигательном сегменте.
Идеальным решением проблемы явилось бы не только устранение диско-радикулярного конфликта, но и восстановление функции и высоты МПД. Пока это не достижимая цель. Нерешенным остается и хирургическое лечение при многоуровневых поражениях.
В последние десятилетия на стыке этих дисциплин сформировалась новая наука — вертеброневрология.Конференции и симпозиумы на эту тему созываются чуть ли не ежегодно. В 1992 г. на советско-американском симпозиуме по поводу лечения остеохондроза позвоночника американский вертеброневролог A. White отмечал, что эффективность лечения таких больных зависит от качества совместной работы многопрофильных «спинальных» бригад, в состав которых должны входить терапевт, хирург, психиатр, рентгенолог, физиотерапевт. Ведущим врачом бригады должен быть не хирург, а специалист, лучше знающий больного, его психосоциальный статус, условия труда, материальные обстоятельства, реабилитационный ресурс. Такой доктор взял бы на себя ответственность в принятии решения по хирургическому лечению, пред- и после-операционному ведению. В нашей стране решение этой проблемы лежит в создании центров вертеброневрологии, где пациенты могли бы получить экстренную и плановую помощь всех специалистов, работающих в этой области. Больным с болями в спине не пришлось бы по несколько раз обращаться к неврологу (терапевту) в поликлинику, затем ждать КТ/МРТ обследования, что значительно увеличивает дооперационный период.
В клинике неврологии и нейрохирургии БГМУ разработана и внедрена методика поэтапного лечения пациентов с неврологическими проявлениями остеохондроза позвоночника по принципу нарастания радикализма:
1. лечебные паравертебральные блокады с гормональными и ферментными препаратами, или транссакральный эпид-урохемонуклеолизис;
2. стандартная микродискэктомия с эндоскопической ассистенцией;
3. стандартная микродискэктомия + эпидурохемонуклеолизис (при многоуровневой патологии);
4. стандартная микродискэктомия + динамическая стабилизация позвоночника U-имплантантом (при выраженной динамической нестабильности и повторных операциях).
Евгений ТОЛПЕКИН, врач-нейрохирург, кандидат мед. наук
Медицинский вестник, 26 ноября 2009
Поделитесь
Источник
