Косая паховая грыжа характеризуется слабостью стенки

- 1. пиелонефритом;
- 2. острым холециститом;
- 3. острым аднекситом;
- 4. острым гастроэнтеритом;
- 5. правосторонней почечной коликой.
- 1. никаких особенностей в течении острого аппендицита нет;
- 2. более высокая локализация болезненности;
- 3. отсутствие выраженного напряжения мышц;
- 4. симптомы раздражения брюшины слабо выражены;
- 5. выраженные изменения в анализе мочи.
- 1. динамика лейкоцитоза;
- 2. гипертермия;
- 3. рентгенологическое исследование, обзорная рентгеноскопия;
- 4. ректальное и вагинальное исследование;
- 5. пункция заднего свода влагалища.
- 1. острый аппендицит;
- 2. острый холецистит;
- 3. острый панкреатит;
- 4. перфорация язвы желудка;
- 5. ущемление грыж.
- 1. пищеварительная;
- 2. резервуарная;
- 3. иммунологическая;
- 4. секреторная;
- 5. кроветворная.
- 1. в/венная антибиотикотерапия;
- 2. дезинтоксикационная терапия;
- 3. физиолечение;
- 4. вскрытие и дренирование абсцесса;
- 5. локальная рентгенотерапия.
- 1. переходная складка париетальной брюшины подвздошной ямки;
- 2. место слияния 3-х тений слепой кишки;
- 3. место слияния подвздошной и слепой кишок;
- 4. в толще жировой подвески;
- 5. 40 мм выше баугиниевой заслонки.
- 1. появление боли у пупка с последующей локализацией в правой
подвздошной области; - 2. болезненность в точке Ланца;
- 3. болезненность в точке Кюммеля;
- 4. боль по всему животу;
- 5. появление боли в эпигастрии с последующей локализацией
в правой подвздошной области.
- 1. в 20% случаев
- 2. в 40% случаев
- 3. в 60%
- 4. в 80%
- 5. в 100%
- 1. боли спонтанные,не сильные;
- 2. напряжение мышц может отсутствовать;
- 3. температура тела нормальная или незначительно повышена;
- 4. частое образование инфильтратов;
- 5. все перечисленные признаки.
- 1. особенностью питания;
- 2. наличием вредных привычек;
- 3. слабостью мышечного каркаса брюшной стенки;
- 4. непосредственной близостью от правых придатков матки;
- 5. применения контрацептивных средств.
- 1. аппендикулярный инфильтрат без признаков абсцедирования;
- 2. детский возраст;
- 3. гангренозная форма;
- 4. беременность;
- 5. старческий возраст.
- 1. Михельсона
- 2. Бартомье-Михельсона
- 3. Ситковского
- 4. Ровзинга
- 5. Воскресенского
- 1. внематочная беременность
- 2. апоплексия яичника
- 3. перфоративная язва
- 4. эмпиема плевры
- 5. острая кишечная непроходимость
- 1. очистительную клизму;
- 2. антибиотики;
- 3. анальгетики;
- 4. спазмолитики, наблюдение;
- 5. колоноскопию.
- 1. тщательный сбор анамнестических данных;
- 2. исключаются соматические заболевания, которые могут симулировать острую патологию в животе;
- 3. ректальное исследование у мужчин и дополнительное вагинальное исследование у женщин;
- 4. проведение лабораторных исследований;
- 5. возможна экстренная лапароскопия.
- 1. поперечная фасция;
- 2. нижний край наружной косой мышцы живота;
- 3. жимбернатова связка;
- 4. паховая связка;
- 5. край подвздошной кости.
- 1. пристеночное;
- 2. сигмовидной кишки в скользящей грыже;
- 3. желудка в диафрагмальной грыже;
- 4. меккелева дивертикула;
- 5. червеобразного отростка.
- 1. спазмолитики и теплая ванна;
- 2. наблюдение;
- 3. антибиотики и строгий постельный режим;
- 4. обзорная рентгенография брюшной полости;
- 5. экстренная операция.
- 1. наблюдение, холод на живот;
- 2. вправление грыжи;
- 3. введение спазмолитиков;
- 4. положение Тределенбурга;
- 5. экстренная оперция.
- 1. паховые;
- 2. бедренные;
- 3. рецидивные;
- 4. грыжи белой линии живота;
- 5. пупочные.
- 1. задней;
- 2. верхней;
- 3. передней;
- 4. нижней;
- 5. всех стенок.
- 1. с ущемленной паховой грыжей;
- 2. с острым тромбофлебитом варикозного узла в области овальной ямки;
- 3. с острым лимфаденитом;
- 4. со всеми заболеваниями;
- 5. только с
- 6. и
- 7. .
- 1. спаек между вышедшими в грыжевой мешок органами и стенкой мешка;
- 2. спаек между вышедшими в грыжевой мешок петлями кишечника;
- 3. рубцового процесса между грыжевым мешком и окружающими его тканями;
- 4. несоответствия вышедшими в грыжевой мешок органов размеру грыжевых ворот;
- 5. всего перечисленного.
- 1. теплая ванна;
- 2. вправление грыжи;
- 3. экстренная операция;
- 4. спазмолитики для облегчения вправления грыжи;
- 5. анальгетики перед вправлением грыжи.
- 1. резких болей в области грыжи;
- 2. внезапного развития заболевания;
- 3. кашлевого толчка;
- 4. быстрого развития перитонита;
- 5. невправимости грыжи.
- 1. дисфагия;
- 2. частая рвота;
- 3. частые изжоги;
- 4. похудание;
- 5. ничего из названного.
- 1. скользящие;
- 2. вправимые;
- 3. невправимые;
- 4. осложненные;
- 5. ущемленные.
- 1. легкая вправимость;
- 2. врожденная природа;
- 3. одной из стенок грыжевого мешка является орган брюшной полости, частично покрытый брюшиной;
- 4. проникновение между мышцами и апоневрозом;
- 5. все перечисленное верно.
- 1. наличие грыжевого выпячивания;
- 2. появление перитонеальных признаков;
- 3. повышение температуры;
- 4. дизурические явления;
- 5. сам факт самопроизвольного вправления.
- 1. тощая и подвздошная кишка;
- 2. сигмовидная и нисходящая кишка;
- 3. слепая кишка и мочевой пузырь;
- 4. сальник;
- 5. жировые подвески ободочной кишки.
- 1. паранефральная блокада;
- 2. очистительная клизма;
- 3. блокада семенного канатика;
- 4. бритье области операции;
- 5. промывание желудка.
- 1. большого сальника;
- 2. мочевого пузыря;
- 3. семенного канатика;
- 4. петли кишечника;
- 5. червеобразного отростка.
- 1. осмотр;
- 2. диафаноскопия;
- 3. рентгеноскопия,
- 4. УЗИ;
- 5. перкуссия.
- 1. портняжной мышцей;
- 2. гребешковой фасцией;
- 3. паховой связкой;
- 4. лакунарной связкой;
- 5. жимбернатовой связкой.
- 1. вскрытия флегмоны;
- 2. срединной лапаротомии;
- 3. выделение грыжевого мешка из окружающих тканей;
- 4. пункции грыжевого мешка;
- 5. одновременной операции из двух доступов.
- 1. 30-40 см;
- 2. 20-25 см;
- 3. 10-20 см;
- 4. 5-10 см;
- 5. 2-3 см.
- 1. поясничных;
- 2. седалищных;
- 3. промежностных;
- 4. ущемленных;
- 5. диафрагмальных.
- 1. скользящей;
- 2. ущемленной;
- 3. бедренной;
- 4. врожденной;
- 5. косой паховой.
- 1. спаек между вышедшими в грыжевой мешок органами и стенкой мешка;
- 2. спаек между вышедшими в грыжевой мешок петлями кишечника;
- 3. рубцового процесса между грыжевым мешком и окружающими его тканями;
- 4. несоответствия вышедших в грыжевой мешок органов размеру грыжевых ворот;
- 5. всего перечисленного.
- 1. задней;
- 2. передней;
- 3. нижней;
- 4. верхней;
- 5. всех.
- 1. с паховой грыжей;
- 2. с липомой бедра;
- 3. с лимфаденитом;
- 4. с варикозным узлом;
- 5. с натечным абсцессом;
- 6. со всем перечисленным.
- 1. прямая паховая;
- 2. косая паховая;
- 3. бедренная;
- 4. грыжа Ларрея.
- 1. выхождение внутренних органов из брюшной полости через поврежденную (разрыв, ранени
- 2. стенку живота;
- 3. перемещение органов брюшной полости в грудную через естественные или приобретенные отверстия и щели диафрагмы;
- 4. выхождение внутренних органов с париетальной брюшиной из брюшной полости через естественные или искусственные отверстия под кожу;
- 5. выхождение внутренних органов вместе с париетальной брюшиной через щели в мышечно-апоневротическом слое тазового дна при целости кожных покровов;
- 6. выхождение из брюшной полости органа или его части, не покрытой брюшиной, через естественные отверстия (например, матки через влагалищ
- 7. .
- 1. на врожденные;
- 2. на приобретенные;
- 3. на рецидивные;
- 4. на травматические;
- 5. на все перечисленные.
- 1. врожденные;
- 2. невправимые;
- 3. околопупочные;
- 4. послеоперационные;
- 5. ущемленные.
- 1. большой сальник;
- 2. тонкая кишка;
- 3. толстая кишка;
- 4. мочевой пузырь;
- 5. околопузырная клетчатка.
- 1. грыжу мечевидного отростка;
- 2. грыжу спигелевой линии;
- 3. грыжу запирательного отверстия;
- 4. бедренную грыжу;
- 5. седалищную грыжу.
- 1. травматические;
- 2. поясничные;
- 3. врожденные;
- 4. ущемленные;
- 5. внутренние.
- 1. грыжи белой линии живота;
- 2. грыжи спигелевой линии;
- 3. диафрагмальные;
- 4. поясничные грыжи;
- 5. прямые паховые грыжи.
Источник
Паховая грыжа является самым распространенным видом среди всех грыж. У мужчин именно на эту локализацию приходится от 90% до 97% всех случаев. У женщин паховые грыжи выявляются относительно редко, что связано в первую очередь с анатомическими особенностями строения передней брюшной стенки. Лечение проводится только хирургическим путем.
Классификация паховых грыж
Заболевание может быть врожденным и приобретенным. Первый вариант встречается у детей и требует планового лечения. Поэтому у взрослых, в подавляющем большинстве случаев, выявляются приобретенные паховые грыжи. Основная классификация, которой придерживаются отечественные хирурги, делит грыжи на различные виды, в зависимости от особенностей их строения. В нее входят следующие пункты:
- Прямая паховая грыжа. Выходит из брюшной полости через внутреннюю ямку пахового канала. Грыжевой мешок представлен поперечной фасцией, которая препятствует опусканию содержимого в мошонку. Дефект обычно локализуется в верхней части мошонки и представляет собой округлое образование, нередко двухстороннее. Прямая паховая грыжа обычно выявляется у пожилых людей.
- Косая паховая грыжа. Ее ворота расположены в боковой ямке пахового канала, при этом сама грыжа располагается не прямо, а косо. Содержимое в большинстве случаев попадает в мошонку. При этом зачастую косая паховая грыжа сопровождается водянкой яичка или семенного канатика.
- Паховые комбинированные грыжи. Состоят из двух или трех отдельных грыжевых мешков, которые не сообщаются между собой и представлены косой или прямой грыжей в различных сочетаниях. Обычно в таких случаях отмечаются сопутствующие изменения подвздошной и паховой зон.
Кроме того, грыжи делятся на первичные, рецидивные и послеоперационные, вправляемые и невправляемые, осложненные и неосложненные.
Причины появления
Паховая грыжа – заболевание, связанное с выпадением или выпячиванием органов брюшной полости в области паха. При этом образуется грыжевой мешок, который чаще всего содержит петли кишечника или часть большого сальника. Выделяют две основные причины образования этого дефекта: врожденные изменения в строении пахового канала и повышение внутрибрюшного давления.
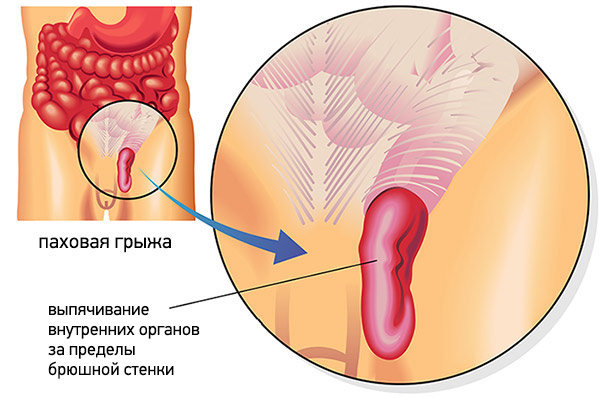
Врожденные дефекты проявляются еще в детском возрасте, начиная с первого года жизни. У мальчиков они развиваются в результате незаращения оболочек яичка или расширения пахового канала. У взрослых мужчин грыжи возникают вследствие тяжелых физических нагрузок. У пожилых людей болезнь связана со снижением тонуса мышечной ткани и увеличением ее растяжимости.
Общие факторы риска развития патологии вне зависимости от возраста и пола:
- Ожирение.
- Хронический сильный кашель.
- Травмы области паха.
- Патология желудочно-кишечного тракта, связанная с повышением внутрибрюшного давления (чаще, это увеличение размеров органов и опухоли).
- Аденома простаты.
- Хронические запоры.
- Пассивный образ жизни.
- Тяжелые физические нагрузки (особенно касается спортсменов, занимающихся тяжелой атлетикой, например, подниманием штанги).
- Занятия на духовых инструментах в сочетании с другими факторами риска.
- У женщин – многоплодная беременность.
Как проводят диагностику паховой грыжи
Постановка диагноза не представляет трудностей. Обычно опроса и осмотра достаточно для выявления грыжи. В некоторых случаях назначают УЗИ брюшной полости, органов таза, мошонки и ирригоскопию (рентген диагностика толстой кишки, в которую вводят контрастное вещество), но они нужны не для обнаружения грыжи, а для определения органов, которые находятся в грыжевом мешке.
При сборе анамнеза (опросе пациента) уточняют следующие моменты:
- Когда первый раз была замечена грыжа.
- Присутствует ли боль, и куда она отдает.
- Увеличивается ли в размерах выпячивание при нагрузках, кашле, чихании.
- Нарушено ли мочеиспускание и стул.
- Исчезает ли грыжа в положении лежа, то есть вправляется ли она самостоятельно.
Ответы на эти вопросы помогают понять, какой орган является грыжевым содержимым и определить особенности течения заболевания. Если выпадают петли кишечника, то пациент будет жаловаться на вздутие, запоры и боли в животе. При маленьких грыжах, как правило, человека ничего не беспокоит, кроме самого выпячивания. При больших объемах, движение и кашель вызывают сильную боль.
При осмотре хирург изучает грыжу в положении пациента лежа и стоя. В первую очередь, в положении лежа, исследуют пальцем паховое кольцо (оценивают его диаметр и степень расширения). В положении стоя, оценивают размер выпячивая и возможность ее вправления в брюшную полость. Также врач может попросить пациента покашлять, так как при чихании, кашле и другой нагрузке грыжа увеличивается и можно прощупать органы, которые в ней находятся.
Лечение
Наличие паховой грыжи, в независимости от ее вида (косая или прямая) является показанием к хирургическому лечению. Избавиться от нее консервативным путем невозможно. Консервативное лечение – ношение бандажа, может быть назначено лишь временно, если у пациента имеются противопоказания к удалению паховой грыжи. После ее устранения, лечение проводят в плановом порядке. Ущемленная паховая грыжа требует незамедлительной операции, так как она грозит тяжелыми последствиями, а промедление ухудшает прогноз заболевания.
Прямая и косая паховые грыжи связаны с изменениями в задней стенке пахового канала, поэтому целью операции является ее укрепление. Лечение проводят под местной или общей анестезией (при грыжах больших размеров). Операцию, в зависимости от показаний и размеров образования, могут проводить открытым путем (разрез в области пахового канала) или эндоскопическим путем (с помощью проколов).
Методы оперативного вмешательства при грыжах делят на 3 вида:
- Ненатяжная герниопластика.
- Натяжная герниопластика.
- Комбинированный способ.
Последовательность действий при любом виде герниопластики практически не отличается. Выполняется анестезия, затем хирург делает разрез в области пахового канала, послойно рассекает ткани, осматривает стенки на наличие спаек, защемлений.
Если в состав грыжи входят петли кишки, то обязательно определяют их жизнеспособность. Если ткани подверглись защемлению и некрозу, то выполняют резекцию пораженной части кишки с иссечением нежизнеспособных участков. Это позволяет избежать послеоперационных осложнений и повторного хирургического вмешательства. Если изменений не обнаружено, петли вправляют в полость брюшины. Ворота грыжевого выпячивания укрепляют тканями или сеткой.
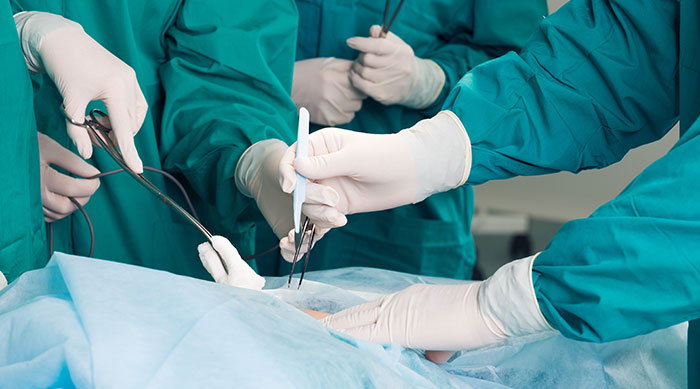
Ненатяжная герниопластика связана с установкой синтетического эндопротеза, имеющего вид сетки. Его пришивают к тканям в области выхода грыжи. Таким образом, слабый участок, из-за которого сформировалась паховая грыжа, укрепляется. Собственные ткани пахового канала в этом случае не подвергаются растяжению.
Ненатяжная методика имеет важное преимущество – использование сетки является своеобразной профилактикой рецидивов. Этот способ применяют как при эндоскопической операции, так и при открытом доступе. Ненатяжная герниопластика подходит для устранения больших грыж и грыж, склонных к повторному образованию. При развитии гигантских грыж, сетку устанавливают при лапаротомии (большой разрез на брюшной полости).
При натяжной герниопластике применяют много способов закрепления пахового канала, но смысл их один – после удаления грыжевого выпячивания, канал укрепляют с помощью собственных тканей, никаких эндопротезов не применяют. При комбинированной операции канал укрепляют натяжением тканей и сеткой.
Удалить грыжу можно и лапароскопическим путем, с помощью небольших проколов в области паха. Плюсы операции:
- Минимальный риск развития послеоперационных осложнений.
- Быстрая реабилитация.
- Небольшие рубцы после операции.
- Минимальная болезненность после лечения.
Кроме плюсов, есть и минусы: не все хирурги владеют лапароскопией, есть риск рецидивов, длится дольше, чем открытая операция.
Реабилитационный период
Длительность восстановительного периода после лечения грыжи составляет от 3 до 10 дней, что зависит от объема операции и способа ее проведения. При местной анестезии и удалении грыжи небольших размеров, человек через пару часов после операции может идти домой. После общей анестезии пациента могут отпустить через 2 суток, при лапаротомии длительность стационарного лечения может составлять до 10 дней.
Всем пациентам, вне зависимости от вида операции, назначают щадящую диету с исключением жирных, соленых, острых, жареных блюд и обезболивающие препараты по необходимости. Физические нагрузки необходимо исключить минимум на 1 месяц. Швы после операции снимают на 6 – 8 сутки. В послеоперационный период рекомендуют носить бандаж для снятия нагрузки. Полное восстановление работоспособности может занять до 5 месяцев.
Паховая грыжа – не из тех заболеваний, лечение которых можно откладывать в долгий ящик. Ее прогрессирование, увеличение в размерах, при отсутствии лечения, в конечном итоге приведет к ее ущемлению, и обойтись маленьким разрезом в паховой области уже вряд ли удастся. К тому же это осложнение чревато нарушениями функций кишечника и гангреной петель, выпавших в грыжевой мешок. В этом случае омертвевшие участки придется удалять.
Источник
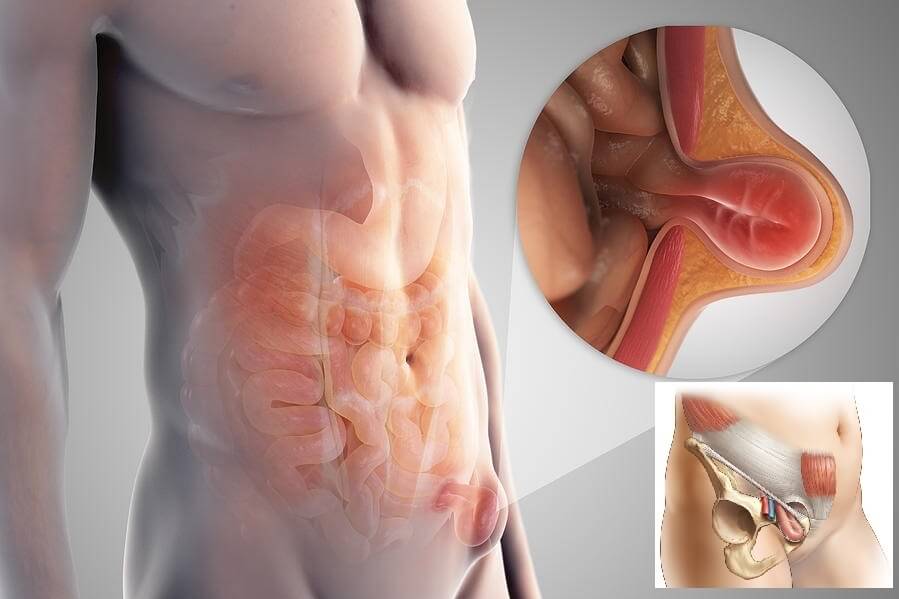
Паховая грыжа (ПГ) – это патология нижней части брюшной стенки с выпадением органов брюшины в области пахового канала. Часть кишечника, мочевой пузырь, яичники и даже селезенка с большим сальником могут выпячиваться в подкожное пространство с образованием грыжевого мешка.
Заболевание характерно для обоих полов, но паховая грыжа у мужчин встречается в 10 раз чаще. Причина такого «неравноправия» – особенности анатомического строения: мужской паховый канал шире и короче женского.
На ранних стадиях заболевание не вызывает неприятных ощущений, но затягивать с лечением не стоит – запущенная патология нарушает работу внутренних органов, провоцирует их ущемление и воспаление.
Структура паховой грыжи
Анатомическое строение грыжи включает:
- грыжевые ворота – окруженное мышечной тканью плотное соединительнотканное кольцо, через которое происходит выпячивание внутренних органов и структур под кожу; ширина просвета может колебаться от 2-3 до 10-15 см – чем больше, тем выше вероятность ущемления;
- грыжевой мешок – тонкая оболочка, которая выстилает поверхность брюшины изнутри и охватывает грыжевое выпячивание снаружи; длина образования обычно составляет 2-4 см; в запущенных случаях может достигать 30-40 см;
- грыжевое содержимое может включать любой подвижный орган брюшины; чаще всего это петля кишечника с участком сальника, у женщин – яичник; в запущенных случаях в область грыжевого мешка могут выпадать все петли тонкого кишечника с аппендиксом, селезенкой, частью толстой кишки и прилегающим сальником.
Главный «виновник» образования ПГ – паховый канал (ПК) – это естественная парная щель между мышцами в нижней части брюшной стенки. Она образует тоннель между внутренним пространством брюшины и внешней жировой прослойкой. Началом тоннеля служит внутреннее паховое кольцо, окончанием – внешнее паховое кольцо. У женщин по нему проходит круглая связка матки с прилегающим участком рыхлой соединительной ткани, у мужчин – семенной канатик, состоящий из семенного протока и венозно-артериального сплетения.
Классификация паховых грыж
Различают несколько видов ПГ, объединяя их по происхождению и типу структурных нарушений.
По типу структуры:
- Косая ПГ проходит непосредственно сквозь канал и выпадает через внешнее паховое кольцо. Возникает как следствие ослабления брюшной стенки. У мужчин часто опускается в мошонку, образуя пахово-мошоночную грыжу. По размерам может быть как небольшой (до 3 см), так и гигантской – до 40 см и более.
- Прямая ПГ не затрагивает канал, а выпячивается через брюшную стенку в области внутреннего кольца. Никогда не опускается в мошонку и редко достигает больших размеров – в среднем, не более 15 см. Имеет малый риск ущемления.
- Скользящая ПГ характеризуется неполным выпаданием органа в грыжевой мешок (например, часть аппендикса, часть мочевого пузыря).
- Комбинированная ПГ совмещает прямую и косую разновидности, проявляется наличием двух выпячиваний.
В более узкой классификации врачи могут указывать уточняющие термины и выделять надпузырные, пристеночные, межстеночные и другие виды структур. Все это можно условно разделить на две большие группы по происхождению.
Врожденные ПГ – следствие сбоя внутриутробного развития, при котором не зарастает вагинальный отросток брюшины, образуя грыжевые ворота. Явление диагностируется лишь у мальчиков и в 90% случаев проявляет себя в детском возрасте – сразу после рождения или в первые 10 лет жизни. Бывают только косыми.
Приобретенные ПГ – это 85% всех зарегистрированных случаев. Они возникают у человека уже после рождения и чаще всего развиваются в зрелом или пожилом возрасте. Могут относиться к любому типу – косому, прямому, комбинированному.
Основные причины развития патологии

Причины возникновения паховых грыж можно разделить на располагающие и побуждающие. Первые создают необходимые условия для патологии, вторые становятся основным толчком к ее развитию.
Благодатную почву для развития болезни создают:
- врожденные аномалии – незаращение влагалищного отростка брюшины, слабость соединительной ткани;
- индивидуальные особенности телосложения (узкий таз, выпуклый живот, низкое расположение диафрагмы) относят их владельца в группу риска; чем уже таз, тем выше риск развития косой ПГ; у людей (мужчин и женщин) с более широким тазом паховый канал менее подвержен негативному воздействию при повышении внутрибрюшного давления, так как располагается под другим углом;
- слабый мускульный каркас – у пожилых и ослабленных людей, больных мышечной дистрофией, при низком уровне физической активности;
- резкое похудение приводит к ослаблению брюшной стенки;
- паралич нервов брюшной стенки вследствие инсульта.
В 25% случаев грыжевой болезни подтверждается факт наследственной предрасположенности – патология имеется в семейном анамнезе у ближайших кровных родственников.
На этом фоне причиной заболевания становится высокое внутрибрюшное давление. Сильный кашель, длительные запоры, игра на духовых инструментах, тяжелые повторные роды, неправильное поднятие тяжестей могут спровоцировать состояние, при котором внутренние органы начинают выпадать через ослабленное кольцо пахового канала.
На заметку! Статистика показывает, что правосторонние ПГ встречаются чаще, чем левосторонние. Это объясняют давлением печени на органы правой части брюшины и преобладанием праворукости с соответствующим положением тела во время работы. Для мужчин значение имеет более позднее опущение правого яичка.
Симптоматика заболевания
Стандартные симптомы паховой грыжи у мужчин:
- дискомфорт в нижней части живота (по ходу пахового канала);
- припухлость или выпячивание в области паха – образование мягкое на ощупь, при физической нагрузке может увеличиваться; в лежачем положении легко вправляется на место;
- при пахово-мошоночной патологии можно наблюдать одностороннее растягивание мошонки;
- если в грыжевой мешок попадает мочевой пузырь – нарушается мочеиспускание; если петли кишечника – возникают запоры.
На заметку! Пахово-мошоночную грыжу путают с гидроцеле – водянкой яичка. Основные отличия: при водянке яичко располагается в центре, а сама структура тугая и отечная; при грыже яичко имеет боковое расположение, а поверхность выпячивания мягкая и податливая.
Проблема не задерживается на одном уровне, а постоянно прогрессирует. Паховый канал со временем еще больше растягивается, а его стенки слабеют. В запущенных случаях выпавшие органы не вправляются даже в положении лежа.
Возможные осложнения:
- ущемление и воспаление выпавшего участка;
- ишемический орхит;
- кишечная непроходимость из-за застоя каловых масс.
В таких случаях требуется срочная госпитализация пациента. Поводом для тревоги станут: боль в нижней части живота, тошнота и рвота, кровь в кале или невозможность опорожнить кишечник.
В случае более редких форм ПГ – скользящей, надпузырной, а также при выявлении патологии у женщин необходимо использовать дополнительные методы обследования.
Диагностика паховых грыж
Общий осмотр проводят в сидячем и лежачем положении:
- Оценивают мышечный тонус, тип телосложения. Методом пальпации обследуют кожные покровы паховой зоны, прилегающие лимфатические узлы, структуру яичка и семенного канатика.
- Проверяют состояние поверхностного соединительнотканного кольца, попыткой проникновения в него указательного или среднего пальца через кожу мошонки. В нормальном состоянии в канал может проникать фаланга одного пальца. При ослабленной мышечной стенке отверстие расширяется и пропускает 2-3 пальца и больше.
- Оценивают «кашлевый толчок» – проверяют реакцию грыжевого мешка на повышение внутрибрюшного давления при кашле. При невыраженных внутриканальных грыжах это делают с введенным в паховое кольцо пальцем; при выраженных образованиях накладывают руку на само выпячивание. Если при кашле реакция на толчок отсутствует, есть подозрение на ущемление грыжи.
- Проверяют вправляемость – процедуру проводят в лежачем положении. Обычные косые и прямые грыжи должны легко вправляться на место. Большие выпячивания, а также скользящие грыжи, грыжи с узким отверстием и высоким риском ущемления с трудом поддаются этой процедуре или не поддаются вовсе.
Для определения малых скрытых грыж у женщин, а также для точной локализации мешка и определения состава грыжевого содержимого используют:
- УЗИ паховой области;
- герниографию – рентгеновское обследование области грыжи с введением контрастного вещества.
Основные методы лечения

Единственный способ устранения симптомов паховой грыжи – лечение хирургическими методами.
Виды операций:
- Герниопластика с использованием аутотрансплантатов (собственных тканей организма) – после устранения грыжевого мешка пластика пахового канала проводится с подшиванием тканей пациента. Применяются как старые подходы с подшиванием мышц зоны к паховой связке (методы Бассини и Постемпского), а также более современные «золотые» решения с послойным соединением тканей (метод Шоулдайса).
- Герниопластика с помощью аллотрансплантата (искусственной сетки) – для восстановления и укрепления структур используют материалы из полипропилена и полиуретана. Они гипоаллергенны, исключают натяжение тканей и обеспечивают высокую прочность.
Вмешательство проводится как открытым методом, так и с помощью лапароскопии – внутрибрюшинным и внебрюшинным способом. Тип анестезии зависит от степени развития патологии и состояния пациента. Могут использовать как общую, так и регионарную анестезию – спинальную или эпидуральную.
Послеоперационный период:
- постельный режим – 12-24 часа;
- терапия антибиотиками – длительность по показаниям;
- прием обезболивающих – 3-4 дня;
- введение антикоагулянтов (по показаниям) – до 7-ми дней;
- удаление швов – на 7-10-й день.
Полное восстановление наступает через 3-6 месяцев. В этот период следует избегать физических нагрузок, особенно поднятия тяжестей, и соблюдать рацион питания.
При ущемлении ПГ показана срочная госпитализация с оперативным вмешательством. Неущемленная грыжа не требует срочного вмешательства. В особых случаях дату операции назначают с отсрочкой или откладывают на неопределенное время. На этот период пациенту прописывают корректирующее лечение.
Паховая грыжа у мужчин: лечение без операции
Подход включает комплекс щадящих и защитных мер для компенсации нагрузки и устранения основных причин развития ПГ:
- ношение специальных бандажных систем;
- снижение физической нагрузки, особенно длительного статического воздействия;
- коррекция режима питания и нормализация работы желудочно-кишечного тракта для устранения запоров и метеоризма;
- лечение хронических заболеваний бронхолегочной системы.
Все это позволяет снизить внутрибрюшное давление и искусственно укрепить брюшную стенку, поддерживая грыжу в стабильном и безопасном для жизни пациента состоянии.
Внимание! Ношение бандажа является вынужденной мерой, а не заменой операции. При наличии противопоказаний к хирургии, пациент нуждается в регулярном врачебном обследовании. Это позволит вовремя предотвратить характерный для таких случаев спаечный процесс.
Профилактика
Предупреждение развития грыжевой болезни – самый надежный способ избежать связанных с ней неприятностей, особенно если вы находитесь в группе риска:
- мужской пол (особенно при астеническом телосложении);
- частые роды (у женщин);
- пожилой возраст;
- ваша деятельность связана с поднятием тяжестей.
В этом случае старайтесь придерживаться следующих рекомендаций:
- Поддерживайте нормальную для вашей конституции массу тела.
- Практикуйте гимнастику, направленную на укрепление брюшной стенки (допустимо только при отсутствии диагностированных грыж).
- При повышенных физических нагрузках (беременность, поднятие тяжестей) носите специальный бандаж.
- Регулярно обращайтесь в клинику для осмотра.
Поликлиника Отрадное предлагает все необходимое для отслеживания состояния вашего организма – собственную лабораторию, современное оборудование, грамотных и опытных врачей.
Пациентам с подозрением на паховую грыжу следует записаться к хирургу. Стоимость лечения будет зависеть от расположения патологии, стадии ее развития и индивидуальных особенностей организма пациента (сопутствующие заболевания, наличие противопоказаний к операции и т.п.). Оформить запись можно по телефону или через удобную онлайн-форму на сайте.
Источник
