Эпидуральная анестезия при грыже живота

Хирургия грыж живота ¦ Методы обезболивания при оперативном лечении грыж живота
В зависимости от общего состояния пациента, размеров и локализации грыжевого выпячивания, наличия либо отсутствия осложнений основного заболевания и отягчающей соматической патологии герниотомия, или операция грыжесечения, может выполняться под местной, эпидуральной или общей анестезией.
К местному обезболиванию прибегают в том случае, если грыжа по своим размерам небольшая и выполнение хирургического вмешательства не сопряжено ни с какими осложнениями по типу ущемления, копростаза и т.д. и техническими сложностями. Такой тактике отдаётся предпочтение, когда речь идёт о молодых людях с небольшим слоем подкожной жировой клетчатки либо о пациентах пожилого и старческого возраста, особенно имеющих декомпенсированные сопутствующие заболевания сердечно-сосудистой системы и/или лёгких.
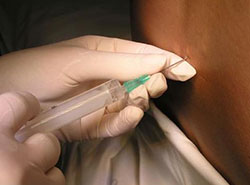
В ходе местной инфильтрационной анестезии производится своеобразная заморозка области операции, и пациент, будучи в ясном сознании, во время хирургического вмешательства не испытывает болевых ощущений. Обезболивание в данной ситуации производится строго послойно, введению анестетика под апоневроз и в мышцы должно обязательно предшествовать вскрытие грыжевого мешка и фиксация обнаруженных в нём органов. Это необходимо в целях предупреждения самопроизвольного вправления ущемлённых тканей и структур в брюшную полость.
При неосложнённых вентральных грыжах возможен и такой вариант обезболивания, как эпидуральная методика, при которой раствор местного анестетика вводится в эпидуральное пространство между позвонками. Благодаря этому обеспечивается выключение чувствительности нижней половины живота, а также области паха и нижних конечностей.
Если же имеют место большие, гигантские либо осложнённые грыжи передней брюшной стенки, в частности, пупочные и послеоперационные вентральные грыжи, для проведения хирургического вмешательства используют общую анестезию, или наркоз. Также он применим в тех ситуациях, когда по тем либо иным объективным причинам другие виды обезболивания противопоказаны, например, при аллергической реакции на местные анестетики. Техника выполнения наркоза при операциях по поводу грыж живота, особенности подготовки к нему и посленаркозный период, по сути, не отличаются от таковых при других хирургических вмешательствах.
Анестезиологическое обеспечение лапароскопических способов грыжесечения также не имеет особо принципиальных отличий, за исключением того, что при этих операциях следует учитывать создание у пациента пневмоперитонеума (заполнение газом брюшной полости) и адсорбцию инсуффлируемого углекислого газа.
Для правильного выбора метода обезболивания в ходе предоперационной подготовки осуществляется тщательное обследование больного для того, чтобы выявить и оценить сопутствующую патологию, особенно со стороны сердечно-сосудистой системы (аритмии, поражение венечных артерий сердца, плохо корригируемая артериальная гипертензия, миокардиопатии) и лёгких (хронические обструктивные заболевания), что важно и для хирурга, и для анестезиолога, которые уже на этом этапе совместно выбирают способ и объём оперативного лечения.
(495) 506-61-01 – где лучше оперировать грыжи живота
ЗАПРОС в КЛИНИКУ
Источник
Паховая и пупочная грыжи – частые хирургические патологии. При слабости передней брюшной стенки происходит выпячивание части кишечника. Часто люди долго живут, не проводя хирургическое лечение этой проблемы. При защемлении или воспалении грыжевого мешка, требуется срочное его удаление! Такая операция может проводиться под местной, спинальной или общей анестезией. Какой из этих видов выбрать решает врач-анестезиолог индивидуально в каждом случае.
Местная анестезия
Местная анестезия является самым безопасным видом обезболивания при удалении пахового или пупочного грыжевого мешка. Она легко переносится организмом и является методом выбора у таких пациентов:
- у людей пожилого возраста;
- у пациентов с сердечной недостаточностью;
- у больных, которые имеют почечную или печеночную недостаточность;
- у пациентов, которые идут планово на эту операцию и отказываются от проведения общей анестезии.

Местная анестезия используется при проведении непродолжительных операций
Местную анестезию применяют только при плановых операциях. Она подходит только для оперативных вмешательств, которые по времени длятся не более 20-30 минут. Местные анестетики действуют не более получаса, а дополнительное их введение опасно для пациента. При использовании местной анестезии для удаления грыжевого мешка белой линии живота или паховой области, выбирают новокаин. Перед удалением определенная область кожи обкалывается новокаином. Ощущение онемения в ней наступает уже через 5-10 минут. Сам же пациент находится в полном сознании на протяжении всего оперативного вмешательства, но никакой боли при этом не ощущает.
Несмотря на безопасность данного вида обезболивания, есть ряд случаев, при которых оно не может быть использовано. Это:
- Сложная и длительная операция. Если врач заранее предполагает, что времени на удаление грыжи уйдет больше, чем полчаса, он об этом сообщает анестезиологу, который в свою очередь решает, какой из альтернативных видов наркоза лучше использовать в данном случае.
- Экстренные случаи. Местный наркоз не применяется для выполнения срочной операции.
- Аллергия на местные анестетики. Перед каждым введением новокаина должна быть сделана аллергическая проба на этот медикамент.
Применение спинальной анестезии
Спинальная анестезия – это обезболивание путем введения анестетика в спинномозговой канал. На уровне между 3 и 4 поясничными позвонками вводится игла, которая проходит через твердую оболочку спинного мозга, и вводится непосредственно в канал. Далее, через шприц в спинномозговой канал подается анестетик, который блокирует проведение всех нервных импульсов, отвечающих за двигательную и болевую активность ниже места инъекции. Обезболивание наступает через 5-10 минут после введения препарата. Оно длится около 30-40 минут.

Спинальная анестезия помогает обезболить область паховой грыжи
С помощью этого метода можно обезболить область паховой грыжи. А вот грыжу, которая находится на белой линии живота, то есть пупочную, оперировать используя этот метод нельзя, так как анестезия не распространяется на эту область. При грыже, локализированной в области белой линии живота, может применяться местная или общая анестезия.
Спинальный наркоз подходит только для удаления паховой грыжи, при условии, если время операции не больше 40 минут. Также нужно помнить о противопоказаниях к применению этого вида обезболивания. К ним относятся:
- Воспалительные заболевания кожи в месте инъекции.
- Нарушение ритма сердца в виде синусовой тахикардии, атриовентрикулярной блокады, мерцательной аритмии.
- Нарушение свертываемости крови или же прием больным препаратов, которые разжижают кровь. К ним относятся: Аспирин, Гепарин, Варфарин и другие.
- Пониженное артериальное кровяное давление.
При проведении операции с использованием спинального наркоза, применяются такие обезболивающие медикаментозные препараты:
- Лидокаин;
- Тетракаин;
- Бупивакаин;
- Прокаин.
Иногда, вместе с этими препаратами вводят Адреналин для удлинения времени действия препаратов.
Общий наркоз
Несмотря на то что удаление паховой грыжи и белой линии живота является простой операцией, чаще всего оно проводится с применением общего наркоза. Это обусловлено тем, что более половины пациентов не идут на плановое оперативное вмешательство, а обращаются в хирургическое отделение только при «защемлении»правильный термин ущемление, возможно ключевое слово, поэтому поставила кавычки грыжи. Внеплановые и экстренные операции проводятся обычно с применением общего наркоза. Врач не знает заранее, с каким объемом пораженных тканей кишечника ему предстоит работать, и сколько времени ему потребуется на саму операцию.

Общий наркоз используется при длительных и сложных операциях
При запущенных защемленных грыжах происходит некроз и омертвление петель кишечника. И поэтому операция может длиться больше 2-3 часов. Общий наркоз также часто используют при удалении грыжи белой линии живота, при которых спинальная анестезия не эффективна.
При таком оперативном вмешательстве может быть применен внутривенный или масочный общий наркоз. Для внутривенного обезболивания используют такие препараты:
- Пропофол;
- Кетамин;
- Тиопентал натрия;
- Калипсол;
- Дроперидол.
При масочном (или эндотрахеальном) обезболивании применяются:
- Фторотан;
- Закись азота;
- Галотан;
- Изофлуран;
- Десфлюран.
При плановом удалении грыжи белой линии живота могут использоваться анестетики короткого действия – Кетамин и Пропофол. А при осложненных и экстренных случаях преимущество отдают масочному обезболиванию.
К противопоказаниям для применения общего наркоза относятся:
- Сердечная, почечная или печеночная недостаточность.
- Пожилой возраст пациента.
- Общие инфекционные или воспалительные процессы.
Грыжа белой линии живота и паховой области встречается очень часто. При плановом ее удалении может быть использовано безвредное местное обезболивание. Если же пациент поступает на экстренную операцию, проводится общая анестезия.
Источник
Эпидуральная анестезия при родах — показания, противопоказания. Последствия эпидуральной анестезии. Как проходят роды после эпидуральной анестезии
Сегодня практически в каждом роддоме предлагается беременной женщине эпидуральная анестезия при родах. Она колется роженице в спину на определенном этапе родового процесса, снимает боль и облегчает состояние будущей мамы. Однако эта процедура может быть дозволена не всем. Есть определенная категория женщин, которым спинальная анестезия противопоказана. В этой статье мы подробно поговорим, что такое эпидуральная анестезия, как она выполняется и чем опасна.
Что такое эпидуральная анестезия?
Эпидуральная анестезия – это своего рода наркоз местного применения. Она обезболивает схватки, которые для женщины порой являются просто нестерпимыми.
Наркоз вводится в поясничный отдел позвоночника, где находится эпидуральное пространство. В нем находятся спинномозговые корешки нервных окончаний органов малого таза, к которым относится и матка. Анестезия блокирует болевые ощущения, и женщина может длительный период схваток вообще не чувствовать никаких неприятных симптомов. В этом вопросе нужно правильно подобрать дозировку для роженицы, чтобы она не чувствовала болезненных схваток, но при этом могла ходить самостоятельно и находиться в сознании. Кстати, сегодня широко применяется эпидуральная анестезия при кесаревом сечении, что позволяет мамочкам видеть рождение своего ребенка, даже если она не может родить естественным путем.
Следует отметить, что при естественных родах действие эпидуральной анестезии продолжается только в период схваток, когда шейка матки раскрывается, чтобы ребенок мог пройти по родовым путям. Потуги женщина вынуждена терпеть без обезболивания, но они длятся недолго, поэтому вытерпеть их можно.
Если женщине необходимо применить эпидуральный наркоз сугубо по медицинским показаниям, то ей вводят его бесплатно, если же она просто сама изъявляет желание рожать под анестезией, тогда за нее придется платить отдельно.
Как делают эпидуральную анестезию?
Техника эпидуральной анестезии достаточно сложна, хоть и занимает процесс введения спинального наркоза всего лишь 10 минут. Она требует высокой квалификации анестезиолога и соблюдения строгих правил:
- Беременная женщина должна заголить спину, сесть, согнувшись, или лечь на бок, чтобы у врача был доступ к месту прокола. Очень важно замереть в выбранном положении, потому лишние телодвижения могут повлечь за собой множество осложнений.
- Врач обрабатывает место, которое будет прокалывать, специальным антисептическим средством.
- После этого анестезиолог обезболивает область, которую будет прокалывать. Для этого применяется банальный Лидокоин.
- После этого используется специальный набор для эпидуральной анестезии — вводится специальная игла с наркозом (он подействует через 20 минут после введения). Она должна достигнуть твердой мозговой оболочки. В иглу вставлена специальная трубка – катетер, который будет находиться в спине роженицы вплоть до самых потуг. Только учтите, наркоз не может вводиться в момент схватки. Если вы чувствуете, что схватка приближается, то сообщите доктору, ведь в момент спазма вы можете шевельнуться, и это приведет к пагубным последствиям.
- После родов катетер извлекается из спины женщины, но в течение 2-3 часов после эпидуральной анестезии врач порекомендует роженице оставаться в неподвижном положении.
Эпидуральную анестезию при родах могут вводить женщине двумя способами:
- Поэтапно, вводя малые дозы.
- Однократно, введя сразу всю дозу препарата. При таком способе женщине нельзя вставать, потому что компоненты наркоза будут расширять сосуды ног, роженица просто не сможет ходить.
Эпидуральная анестезия абсолютно безопасна для ребенка. Обезболивающие средства не попадают в его кровь, потому плацента их не всасывает.
Показания эпидуральной анестезии в роддоме
Западная медицина практикует эпидуарльную анестезию постоянно. Женщинам, как только она приходит договариваться о родах, сразу же предлагают использовать местный наркоз. Отечественная медицина рекомендует применение спинальной анестезии только по строгим медицинским показаниям:
- Если у женщины начались преждевременные роды. Недоношенному ребенку при расслабленной шейке матки под действием наркоза будет легче пройти по родовым путям.
- Если родовая деятельность у женщины настолько слабая, что схватки есть, а раскрытия нет.
- Если у роженицы слишком высокое артериальное давление, при котором женщине нельзя рожать самой. Эпидуаральная анестезия, согласно отзывам, прекрасно снижает давление.
- Если у женщины многоплодная беременность или у нее слишком крупный малыш, вследствие чего она не может родить сама, да и общий наркоз противопоказан, предлагается спинальная анестезия.
- Если роды затянулись, и беременная женщина уже не может терпеть родовых мук, тогда ей вводят наркоз.
Противопоказания к эпидуральной анестезии
Определенной категории женщин не делают эпидуральную анестезию, если у нее есть противопоказания. К их числу относятся:
- вегето-сосудистая дистония у беременной женщины;
- деформированный позвоночник, что осложняет процесс прокола;
- на коже в зоне, где будет осуществляться прокол, есть высыпания;
- проблемы с кровью (плохая свертываемость, заражение);
- кровотечение;
- индивидуальная непереносимость компонентов наркоза;
- женщина находится в бессознательном состоянии;
- сердечные или сосудистые заболевания;
- не делают эпидуральную анестезию при грыже позвоночника поясничного отдела.
Чтобы избежать негативных последствий после эпидуральной анестезии, вам нужно взвесить все за и против этой процедуры. Об этом мы расскажем подробнее вам далее.
Эпидуральная анестезия: минусы и плюсы
К числу главных плюсов спинального наркоза во время родов относятся:
- возможность сделать роды безболезненными и комфортными;
- если роды затягиваются, то женщина после эпидуральной анестезии может даже поспать;
- роженицы с повышенным давлением с помощью спинального наркоза могут не бояться рожать самостоятельно.
К числу основных недостатков эпидуральной анестезии:
- могут возникнуть некоторые осложнения из-за некомпетентности врача или резкого шевеления женщины во время прокола;
- мама может потерять психоэмоциональную связь с ребенком, хотя этот факт не доказан.
Ваша главная задача – слушать внимательно врача, что делать после эпидуральной анестезии. Соблюдение рекомендаций врача поможет предотвратить возможные осложнения и правильно восстановиться после спинального наркоза.
Источник
Одни будущие мамы считают эпидуральную анестезию настоящим благословением, другие – не естественной, а значит, однозначно вредной процедурой. Но большинство уверено, что «эпидуралку» можно делать всем – было бы желание. Еще говорят, из-за нее роды затягиваются и заканчиваются операцией или наложением щипцов, дети страдают внутри, а мамы потом – от головной боли и прочих проблем. MedAboutMe разбирается во всех версиях и рассказывает, как же все на самом деле.
Что такое эпидуральная анестезия?
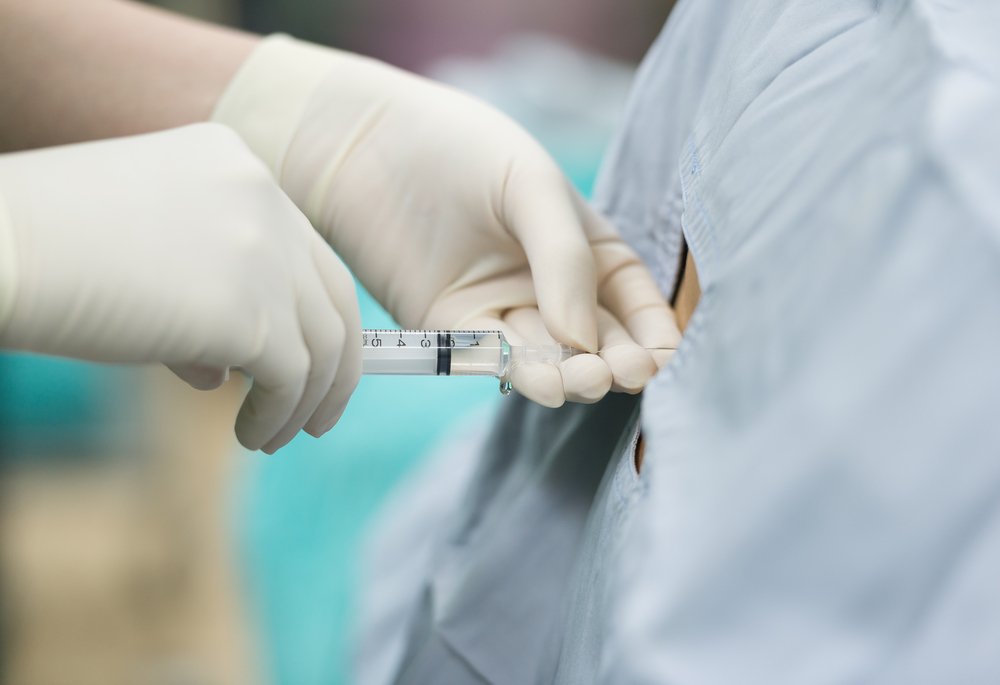
Эпидуральная (второе название «перидуральная») – значит, та, что вводится в эпидуральное пространство между защитным мембранным слоем и спинным мозгом. Ну а анестезия – это потеря болевой чувствительности, хотя правильно было б назвать ее анальгезией. А вот субарахноидальное введение лекарств приводит к полной потере болевой чувствительности – анестезии или к расслаблению мышц (миорелаксации).
Проводят процедуру для блокады нервов при помощи катетера – тонкой гибкой трубки – и иглы. Эпидуральная игла несколько толще привычной, так как ей нужно отодвинуть мозговую оболочку и пройти сквозь мембрану, которая толще кожных слоев. А катетер нужен, чтобы анестетик поступал дробно, несколькими частями – это безопаснее.
Эпидуральная анестезия нацелена на нервы, передающие болевые сигналы. Так что вы по-прежнему можете чувствовать прикосновения и давление. Фактически можно даже передвигаться с некоторой помощью.
Как делают эпидуральную анестезию?
- Нужно будет сесть или – что больше подходит беременным – лечь на бок и «свернуться клубочком», чтобы согнуть спину и так увеличить расстояние между позвонками.
- Дальше врач-анестезиолог обработает участок кожи на спине раствором для дезинфекции с местным анестетиком. Так что боль от укола может не чувствоваться совсем или будет несильной.
- Важно сохранять неподвижность. Эпидуральное пространство кончик иглы достигает не сразу, его приходится определять, передвигая ее очень медленно. Если начать двигаться, иголка может сместиться – а это небезопасно.
- Дальше врач закрепляет катетер и вводит тест-дозу и первую часть анестетика. Через 10-20 минут боль пропадает.
Эпидуральную анестезию рекомендуют проводить на активных схватках, чтобы к моменту потуг мама полностью владела телом. Однако можно делать процедуру вплоть до полного раскрытия – разумеется, только по серьезным показаниям.
Последствия эпидуралки: реальные и мнимые
Среди последствий эпидуральной анестезии есть масса как вполне реальных историй, так и вымышленных мифов. Разберемся по порядку.
Из-за эпидуральной анестезии роды затянутся
Эпидуральная, спинальная или комбинированная анестезия – ни один из этих вариантов не приводит к затяжным родам. Из-за таких процедур мышцы матки не расслабятся и схватки не остановятся. Затяжные роды – это патология, не связанная с обезболиванием.
Однако небольшое увеличение длительности родов может быть – потому что интенсивность сокращений становится немного ниже. Это помогает шейке матки раскрываться плавно. В целом длительность эпидуральных родов не отличается от средней продолжительности – ни при первом родоразрешении, ни при вторых и последующих.
Еще один момент: некоторые дети требуют больше времени для принятия правильного положения в родах. При родоразрешении с обезболиванием такое встречается несколько чаще, что тоже может удлинить процесс.
Эпидуральная анестезия вредит ребенку
Вообще любые препараты, которые мама будет получать в родах, попадут к ребенку, в том числе и анестетики. Так как из-за процедуры у роженицы может падать артериальное давление, у ребенка оно тоже может снижаться, что отразится на частоте сердцебиения.
Это не опасно и временно. Однако если у вас кружится голова, появилась тошнота, одышка и другие признаки пониженного давления – скажите об этом врачу, и вам помогут. А вот долгосрочных последствий влияния «эпидуралки» на детей нет, и это уже доказали множественными исследованиям.
«Эпидуралка» повышает риск экстренного кесарева сечения
Это не так. Более того, так как шейка раскрывается плавно, а женщина не испытывает боли и расслабляется, вероятность патологических родов становится ниже (хотя и незначительно).
А вот то, что операцию кесарева сечения можно проводить с эпидуральной, спинальной или комбинированной анестезией – факт. Бонусы: на ребенка будет влиять намного меньшая доза препаратов, а мама сможет оставаться в сознании и взять малыша на руки сразу же после рождения.
Из-за эпидуралки врачи будут разрезать промежность и накладывать щипцы
Доля правды в этом есть – но очень небольшая, всего 4%. Инструментальные (вспомогательные) роды с эпизиотомией, применением вакуум-экстрактора или акушерских щипцов при естественных родах без данной анестезии требуются в среднем в 4-10%, а с эпидуральной анестезией – в 8-14%.
Будут головные боли и боль в спине
Такое осложнение встречается, но не так часто, как пишут на форумах. Его риск зависит от профессионализма анестезиолога и от того, насколько неподвижно лежала женщина при введении иглы.
Если прокол окажется слишком глубоким, то может повредиться твердая мозговая оболочка, и через это отверстие будет вытекать спинномозговая жидкость. Это провоцирует постпункционную головную боль,возникающую в течение двух дней и усиливающуюся в положении стоя. Это происходит примерно в 1 из 100 случаев. В таком случае надо сказать врачу, это состояние корректируется введением небольшого количества крови в место прокола, из которой формируется естественная пломба.
А боль в спине развивается так же часто, как при иных методах обезболивания родов, без проколов в области позвоночника.
К другим возможных последствиям относят:
- низкое кровяное давление: примерно у 14 из 100 женщин процедура провоцирует приступ гипотонии с головокружением и тошнотой;
- лихорадку примерно в 23 случаях из 100. Для сравнения, это наблюдается в 7 случаях из 100 при иных видах обезболивания в родах;
- затрудненное мочеиспускание: эпидуральная анестезия способна повлиять на способность к мочеиспусканию в 15 случаях из 100. Возможно, потребуется установить мочевой катетер, чтобы помочь пописать.
Из-за эпидуральной анестезии может развиться паралич
Пункцию проводят ниже того места, где заканчивается спинной мозг! Поэтому риск его повреждения ничтожен. Паралич развивается из-за сдавления спинного мозга при образовании крупной гематомы или возникновении инфекции. И вот тут мы вплотную подходим к противопоказаниям к эпидуралке в родах.
Важно!
Согласно Кокрейновскому обзору, исследования, в которых указывались резко повышенные риски инструментальных родов, кесарева сечения, длительной боли в спине или вреда для ребенка из-за эпидуральной анестезии, были проведены до 2005 года. И это связано с появлением более современных анестетиков, которые требуют меньших доз, и методик их введения.
Кому нельзя делать эпидуральную анестезию?
Какие есть распространенные противопоказания? Эпидуральная анестезия не проводится, если:
- В месте введения есть выраженное искривление позвоночного столба, грыжи, протрузии, остеохондроз, костные разрастания позвонков и т. д.
- На спине в месте манипуляций появилась сыпь, фурункул, экзема – все, что может вызвать инфицирование места прокола и воспалительный процесс внутри.
- У матери есть нарушения состава крови – патологии свертывания, склонность к тромбообразованию – из-за которых может образоваться большая гематома.
- У мамы отмечается высокое внутричерепное давление – из-за травмы, новообразований, аневризмы, кровоизлияния в тканях мозга.
- Неврологические, психические отклонения, которые не позволят лежать спокойно (тики, тремор). С осторожностью и коррекцией дозы проводят эпидуральную анестезию при эпилепсии.
Использованы фотоматериалы Shutterstock
Источник
