Грыжесечение при пупочной грыже ход операции
Этапы и техника операции при пупочной грыже
а) Показания для операции при пупочной грыже:
– Плановые: при установлении диагноза, редко до второго года жизни у детей (тенденция к спонтанному закрытию у младенцев и маленьких детей).
– Альтернативные операции: нет.
б) Предоперационная подготовка. Предоперационные исследования: ультразвуковое исследование.
в) Специфические риски, информированное согласие пациента:
– Рецидив (5% случаев)
– Повреждение внутрибрюшных органов (1% случаев)
г) Обезболивание. Местное обезболивание, общее обезболивание (интубация).
д) Положение пациента. Лежа на спине.
е) Оперативный доступ при пупочной грыже. Полукружный разрез вокруг пупка.
ж) Этапы операции:
– Доступ
– Отделение грыжевого мешка
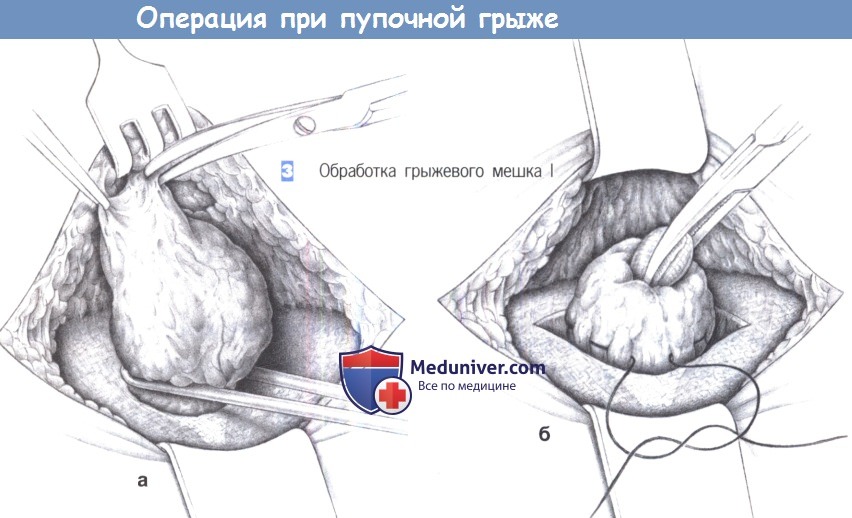
– Обработка грыжевого мешка I
– Обработка грыжевого мешка II
– Закрытие грыжевого дефекта
– Фиксация пупка
з) Анатомические особенности, серьезные риски, оперативные приемы:
– Дефект пупочной грыжи находится в пределах пупочного кольца.
– При наличии ущемления возможно внепупочное выделение.
и) Меры при специфических осложнениях. В неясных ситуациях возможно продление разреза по средней линии.
к) Послеоперационный уход после операции на пупочной грыже:
– Медицинский уход: удалите активный дренаж на 2-й день.
– Возобновление питания: немедленно.
– Активизация: сразу же.
– Физиотерапия: нет необходимости.
– Период нетрудоспособности: 1 неделя.
л) Этапы и техника операции при пупочной грыже:
1. Доступ
2. Отделение грыжевого мешка
3. Обработка грыжевого мешка I
4. Обработка грыжевого мешка II
5. Закрытие грыжевого дефекта
6. Фиксация пупка
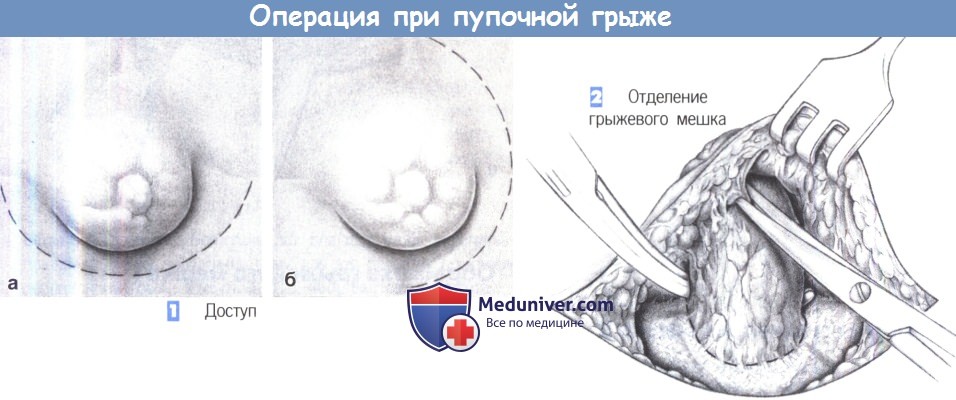
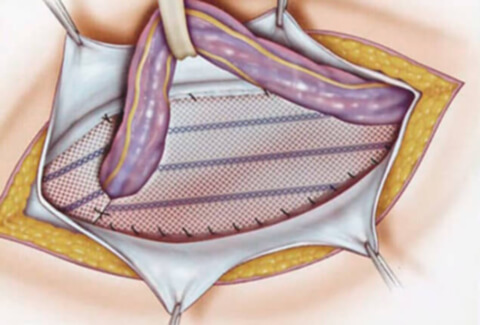
1. Доступ. Доступ через полукружный подпупочный (а) или латеральный (б) разрез кожи.
2. Отделение грыжевого мешка. Грыжевой мешок отделяется от пупка тупой и острой диссекцией, которая облегчается проведением петли вокруг грыжевого мешка тотчас выше уровня апоневроза.

3. Обработка грыжевого мешка I. При небольших легко отделяемых пупочных грыжах грыжевой мешок оставляется интактным. При острой диссекции необходимо соблюдать осторожность, чтобы не сформировать в коже «пуговичную петлицу» и не нарушить кровоснабжение кожи (а). После наложения наружного кисетного шва грыжевой мешок вворачивается и погружается в ткани ниже уровня апоневроза (б).
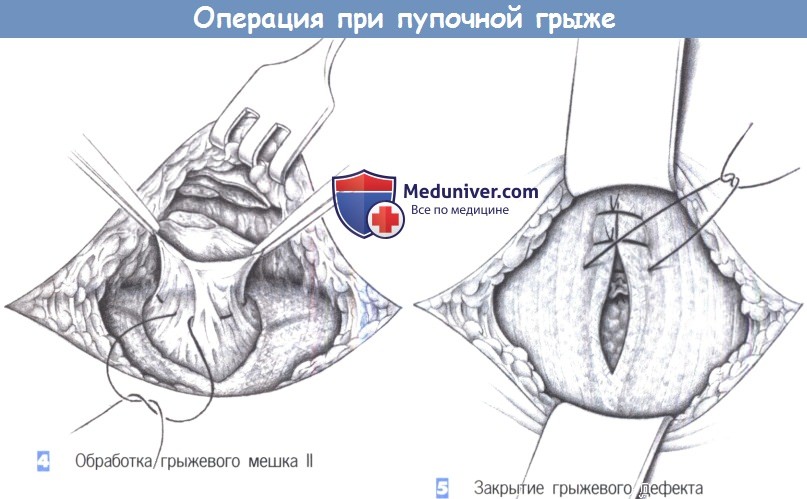
4. Обработка грыжевого мешка II. При выраженном сращении пупка с грыжевым мешком дистальную часть мешка можно оставить прикрепленной к пупку. Основная часть грыжевого мешка перевязывается с прошиванием наружным кисетным швом, избыток иссекается и культя погружается в ткани.
5. Закрытие грыжевого дефекта. Закрытие грыжевого дефекта может быть выполнено продольно (а) или поперечно (б). Важно, чтобы швы прочно удерживались в тканях. Авторы предпочитают поперечное закрытие швами. Шовный материал – полипропилен 0. При грыжевых дефектах > 4 см в диаметре авторы предпочитают использовать сетку Ultrapro (Ethicon, Inc., Somerville, NJ), для того чтобы укрепить брюшную стенку аналогично тому, как это делается при послеоперационной грыже. Без сетки частота рецидива пупочных грыж значительно выше.
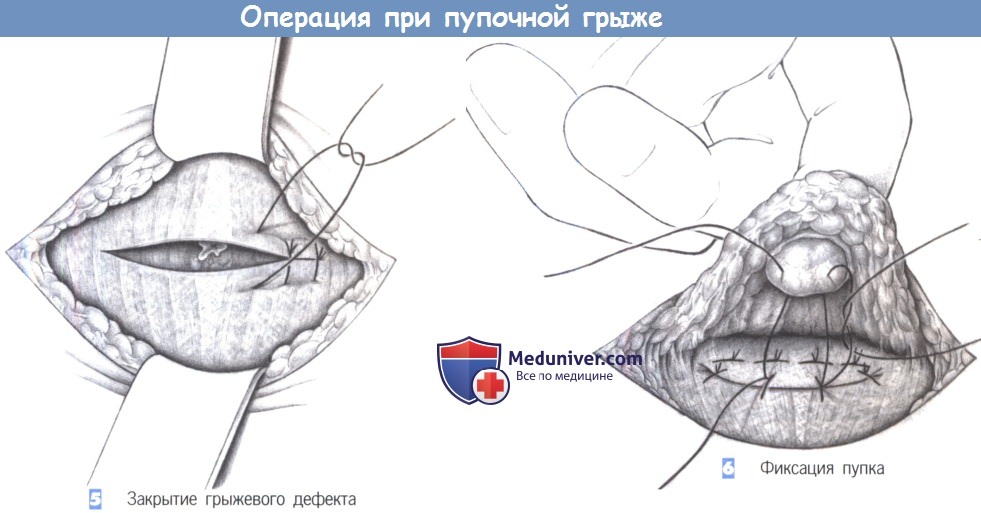
6. Фиксация пупка. В конце операции пупок фиксируется на уровне апоневроза одним или двумя швами (3-0 PGA), чтобы предотвратить его выворачивание. Операция заканчивается дренированием, подкожными и кожными швами.
– Также рекомендуем “Этапы и техника операции при послеоперационной грыже”
Оглавление темы “Техника операций”:
- Этапы и техника пластики бедренной грыжи через паховый и бедренный доступы
- Этапы и техника операции при эпигастральной грыже
- Этапы и техника операции при пупочной грыже
- Этапы и техника операции при послеоперационной грыже
- Этапы и техника операции при грыже спигелиевой линии (полулунной линии)
- Этапы и техника операции при паховой грыже у ребенка
- Этапы и техника операции при неопущении яичек (орхидопексия)
- Этапы и техника обрезания у мальчиков и мужчин
- Этапы и техника пилоротомии по Фреде-Рамштедту (пилоромиотомии по Weber-Ramstedt)
- Этапы и техника бедренной эмболэктомии (удаления эмбола из бедренной артерии)
Источник
Области применения
По месту локализации грыжевых ворот грыжи делятся на 5 типов:
- Паховые грыжи — выпячивание происходит в область пахового канала. Это наиболее распространенный тип грыж брюшной стенки.
- Пупочные грыжи — выпячивание сальника и петель кишечника происходит через пупочное кольцо.
- Бедренные грыжи — происходит выхождение за пределы бедренного канала фрагмента большого сальника и кишечника. Симптомы — появление опухолевидного образования на границе паха и бедра (ниже паховой складки), боли при ходьбе.
- Грыжи белой линии живота — наиболее часто располагаются по средней линии выше или возле пупка, что связано с наибольшей предрасположенностью к расхождению волокон соединительной ткани именно в этих местах.
- Диафрагмальные грыжи — как правило, располагаются в области пищеводного отверстия диафрагмы. Бывают врожденными и приобретенными (посттравматические грыжи). Грыжа пищеводного отверстия диафрагмы может приводить к забросу содержимого желудка в пищевод, с развитием хронического воспаления. В дальнейшем длительное течение воспалительного процесса может приводить к развитию злокачественных опухолей пищевода.
К грыжам более редких локализаций относятся грыжи мечевидного отростка грудины, сухожильной перемычки прямой мышцы живота, полулунной линии, пупочного канатика, а также поясничные, седалищные, промежностные и запирательные грыжи.
Также грыжевое выпячивание может сформироваться в связи с послеоперационным дефектом брюшной стенки, возникающим при неправильном анатомо-физиологическом доступе, избыточной физической нагрузке в послеоперационном периоде или при нагноении послеоперационной раны. В этом случае герниопластика выполняется не ранее чем через 6-12 месяцев после первой операции.
Виды грыжесечения
Грыжесечение делится на несколько видов по типу пластики тканей брюшной стенки:
- пластика местными тканями (аутопластика), используются собственные ткани больного;
- аллопластика, примененяются синтетические материалы (сетка, протез) или донорские ткани;
- комбинированный вариант (аллопластика+аутопластика).
Золотым стандартом операций по ликвидации паховой грыжи является пластика по Лихтенштейну. Ее особенностью является техника выполнения без натяжения прилежащих тканей. Использование саморассасывающейся композитной сетки дает превосходные результаты при этом методе герниопластики. Подобная методика также применяется при грыжах разных типов локализации.
Натяжная пластика дает, по сравнению с ненатяжной, значительно большее количество рецидивов, так как нагрузка на швы увеличивается в несколько раз, а соединительная ткань в месте дефекта брюшины зачастую довольно рыхлая и тонкая.
Показания к плановому грыжесечению
В плановом порядке оперируются небольшие грыжевые выпячивания, поддающиеся самостоятельному вправлению. В любом случае хирургическое вмешательство неизбежно, так что тянуть с операцией не стоит.
Показания к экстренному грыжесечению:
- осложненное течение грыж любой локализации;
- ущемление грыжи в области ворот, может развиваться после значительной физической нагрузки с выпячиванием в грыжевой мешок большого количества содержимого. Это осложнение опасно развитием некроза тканей, при ущемлении петель кишечника оно ведет к кишечной непроходимости;
- невозможность самостоятельного вправления вследствие развития спаечного процесса между содержимым и стенками грыжевого мешка;
- копростаз (закупорка грыжи каловыми массами) — чаще встречается у пациентов старческого возраста;
- воспалительный процесс, в том числе развитие аппендицит (червеобразный отросток попадает в грыжевой мешок).
Предоперационная подготовка к герниопластике
Речь о длительной подготовке вести можно только в случае планового оперативного вмешательства. Для того чтобы правильно подготовиться к операции, необходимо выполнить ряд диагностических процедур и лабораторных клинических исследований. Существует стандартный пакет лабораторных анализов перед полостной операцией:
- Общий анализ крови, включающий в себя лейкоцитарную формулу и количество тромбоцитов;
- Коагулограмма (оценка состояния белков свертывающей системы пациента на момент исследования);
- Исследование биохимических показателей (показатели уровня трансаминаз, общий белок, креатинин, щелочная фосфатаза и др.);
- Определение группы крови и резус-фактора;
- Исследование на ВИЧ, гепатиты В и С, реакция Вассермана .
В обязательном порядке больному, готовящемуся к операции, назначается ЭКГ, флюорография, общий анализ мочи. При наличии показаний добавляются другие исследования. Например, УЗИ брюшной области, грыжевого выпячивания или компьютерная томография, фиброгастродуоденоскопия, фиброколоноскопия.
Подготовка накануне плановой операции:
- запрет на прием пищи (с 18.00) и воды (с утра);
- удаление волос с операционного поля;
- очистка кишечника очистительной клизмой или специальными препаратами.
Пациентам с варикозным расширением вен перед, во время и после операции необходимо применение компрессионного трикотажа (для профилактики тромбоэмболических осложнений).
Как проходит операция
Существует два типа хирургического вмешательства при грыжах различной локализации:
Операция открытым способом
В отличие от лапароскопической операции, этот вид хирургического вмешательства проходит как под общим наркозом, так и под местной анестезией. При иссечении неосложненной паховой и бедренной грыжи небольшого размера часто используется эпидуральная анестезия.
Сама операция состоит из 4-х этапов:
- Открытие доступа к грыжевому мешку путем послойного рассечения тканей.
- Выделение и освобождение (или иссечение) грыжевого мешка
- Закрытие грыжевых ворот при помощи различных видов пластики.
- Послойное ушивание послеоперационной раны.
При развитии ущемления грыжи, длительном сроке с момента ущемления и омертвении содержимого грыжевого мешка вследствие сдавления, применяется оперативное вмешательство двумя доступами — через грыжевое выпячивание и через брюшную полость. Пораженные петли кишечника удаляются, целостность кишечника восстанавливается, затем проводится вмешательство в области грыжевого выпячивания. При развитии значительных воспалительных изменений тканей пластика в области выпячивания не всегда может быть произведена одномоментно.
Снятие швов производится на 8-10 день после операции.
Лапароскопическая герниопластика
При этом виде хирургического вмешательства используется только общая анестезия.
Операция проходит при использовании специальной аппаратуры (лапароскопа) позволяющей добиться четкой визуализации операционного поля. Для удобства выполнения хирургических манипуляций брюшная полость заполняется углекислым газом. Разрез брюшной полости при этом не производится. С помощью троакаров и особых миниатюрных хирургических инструментов производится доступ в брюшную полость и пластика грыжевых ворот сетчатой «заплатой» из синтетического материала. Трансплантат надежно фиксируется танталовыми швами или скобами и со временем прорастает соединительной тканью и сосудистой сеткой, качественно обеспечивая целостность брюшной стенки.
Среди преимуществ лапараскопического метода следует отметить:
- гораздо более короткий срок реабилитации (до 2-х недель);
- отсутствие необходимости пребывания в стационаре (зачастую выписка происходит в день операции);
- снижение риска рецидива и осложнений (в связи с более равномерно распределенной нагрузкой на швы);
- значительно лучший визуально-косметический эффект (отсутствие заметных шрамов).
Противопоказания к лапароскопической операции:
- выраженное ожирение;
- ущемление грыжи;
- сепсис;
- декомпенсированная форма сердечно-сосудистых заболеваний, серьезные патологии органов дыхания;
- не поддающийся медикаментозной коррекции сахарный диабет;
- выраженный тромбофлебит;
- цирроз печени;
- большая часть онкологических заболеваний.
Как действует герниопластика
Благодаря восстановлению анатомической целостности брюшинного пространства, пациенты значительно смогут улучшить качество жизни, возобновить физические нагрузки, избавиться от болевого синдрома и визуальных дефектов своего тела. Улучшается работа пищеварительной системы, пациент становится спокойнее — теперь ему не нужно жить в постоянном страхе ожидания внезапного обострения, которое может случиться в самый неподходящий для этого момент.
Перечень дополнительных специалистов и процедур которые могут понадобиться
Перед операцией необходимо исключить ряд патологий, которые могут дать серьезные осложнения во время самого хирургического вмешательства. Вам может понадобиться консультация:
- кардиолога (выявление и лечение сердечно-сосудистой патологии);
- сосудистого хирурга (для исключения риска тромбоэмболии при варикозном расширении вен);
- анестезиолога (для выбора оптимального способа анестезии);
- гастроэнтеролога (при наличии сопутствующих заболеваний органов брюшной полости, таких как холецистит, язвенная болезнь, панкреатит);
- эндокринолога (для страдающих сахарным диабетом).
После герниопластики следует пройти курс реабилитации с поэтапным усилением физической нагрузки для профилактики послеоперационных осложнений. Пациентам с избыточной массой тела не лишней будет консультация диетолога. Необходимо тщательно выполнять предписания хирурга и специалиста по реабилитации по поводу режима питания и двигательной активности.
Источник
Хирургия грыж живота ¦ Операции по К.М. Сапежко, Мейо и Лексеру
Наиболее распространёнными способами хирургического лечения пупочных (умбиликальных) грыж у взрослых и детей являются методики Сапежко, Мейо и Лексера.
К.М. Сапежко предложил свою схему операции в 1900 году. Заключается она в следующем. Кожу над грыжевым выпячиванием рассекают в вертикальном направлении, затем грыжевой мешок аккуратно выделяют из подкожной клетчатки и отслаивают её от апоневроза во все стороны на десять-пятнадцать сантиметров. Пупочное кольцо по белой линии живота разрезают кверху и книзу, грыжевой мешок обрабатывают согласно общепринятой методике и посредством наложения ряда узловых шёлковых швов фиксируют край рассечённой апоневротической пластинки одной стороны к задней стенке сухожильного влагалища прямой мышцы живота контрлатеральной стороны. Оставшийся после этого свободный край апоневроза располагают на передней стенке влагалища прямой мышцы противоположной стороны и аналогичным образом подшивают. В результате влагалища обеих прямых мышц живота наслаиваются одно на другое по белой линии подобно полам пальто.
Руководствуясь методикой Мейо (Mayo) для устранения пупочной грыжи вокруг неё в поперечном направлении проводят два полулунных разреза кожных покровов. Образовавшийся таким образом лоскут захватывают при помощи зажимов Кохера и осторожно отслаивают вокруг грыжевых ворот от подлежащего апоневроза на протяжении пяти-семи сантиметров. Пупочное кольцо рассекают по специальному зонду в поперечном направлении. Выделив шейку грыжевого мешка, последний вскрывают, содержимое подвергают тщательной ревизии и вправляют назад в брюшную полость. В случаях, когда имеются спайки между грыжевым содержимым и стенками грыжевого мешка, эти сращения рассекают. Грыжевой мешок резецируют по краю грыжевых ворот и удаляют его вместе с кожным лоскутом. После чего зашивают брюшину непрерывным швом кетгутовой нитью. Если серозная оболочка сращена с краем пупочного кольца, её зашивают вместе с апоневрозом. На апоневротические лоскуты по совету Мейо накладывают несколько П-образных швов шёлком так, чтобы после их завязывания получилось наслоение одного лоскута апоневроза на другой. В конце свободный край верхнего лоскута фиксируют к нижнему рядом узловых швов.
По способу Лексера (Lexer) кожу рассекают полулунным, окаймляющим грыжевое выпячивание снизу разрезом (реже он делается циркулярным). Во время операции пупок, в зависимости от конкретной ситуации либо удаляют, либо оставляют, особенно если грыжа имеет небольшие размеры. Кожу с подкожной жировой клетчаткой отслаивают кверху и приступают к выделению грыжевого мешка. Если его дно плотно спаяно с пупком, занимаются шейкой: вскрывают её, осматривают грыжевое содержимое и вправляют его обратно в брюшную полость. Потом шейку мешка прошивают, используя шёлковую нить, перевязывают и отсекают весь мешок, культю его погружают за пупочное кольцо, дно острым путём отделяют от пупка. Завершив обработку грыжевого мешка, переходят к пластике грыжевых ворот. Для чего под контролем введенного в пупочное кольцо указательного пальца на апоневроз вокруг него накладывают шёлковый кисетный шов, который впоследствии затягивают и завязывают. Сверху на передних стенках влагалищ прямых мышц живота проводят такой же нитью ещё три-четыре шва, но уже узловых. В конце укладывают кожный лоскут и фиксируют его рядом узловых швов.
(495) 506-61-01 – где лучше оперировать грыжи живота
ЗАПРОС в КЛИНИКУ
Источник

Автор
Старший врач
Хирург
Герниопластика – это хирургическое лечение грыжи (от лат. Hernia – грыжа). Ранее оперативное лечение грыжи чаще называли грыжесечением или операцией по удалению грыжи, но такое название не отвечает сути операции – ведь грыжа вправляется, а не иссекается. В настоящее время лечение грыжи осуществляется, по возможности, лапароскопическим методом – то есть с помощью инструментов, вводимых через небольшие отверстия в брюшной стенке, без широкого разреза брюшной полости.
Грыжа – это выпячивание органов из той полости, которую они должны занимать. Подобное выпячивание происходит через нормально существующие или патологические отверстия. Чаще всего встречаются грыжи живота.
Более подробно о грыже>>>
Натяжная и ненатяжная герниопластика
Единственный способ устранить грыжу – это хирургическое лечение. Современные медицинские технологии позволяют производить герниопластику грыжи с применением сетчатых имплантов, что значительно снижает риск повторного образования грыжи. Раньше грыжу лечили так: вправляли орган на надлежащее место, после чего область грыжевых ворот (отверстия, через которое произошло выпячивание) укрепляли собственными тканями организма. В результате мягкие ткани (мышцы и сухожилия) в месте операции оказывались натянутыми. В этих условиях вероятность прорезывания швов и рецидива грыжи была достаточно высокой – до 25%.
Использование полимерных сеток позволяет избежать натяжения тканей. Сетка укрепляет область грыжевых ворот. В течение месяца сетка врастает в ткани. Подобный каркас надежно удерживает органы на своем месте. При герниопластике без натяжения риск повторного образования грыжи в среднем не превышает 1%.
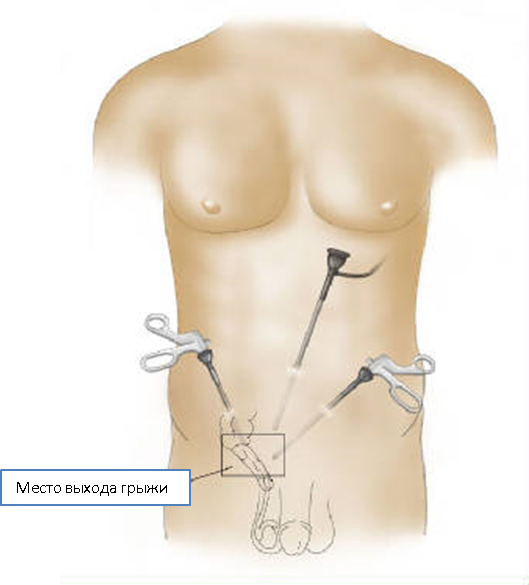
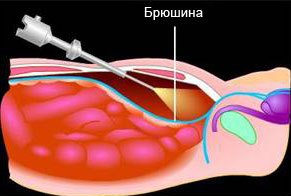
Как проводится лапароскопическая герниопластика
Делается прокол в области пупка, через который в брюшную полость вводится лапароскоп, оснащенный видеокамерой и источником света. Видеокамера передает изображение органов на монитор, что дает возможность хирургу видеть, что он делает. Через два других отверстия вводятся хирургические инструменты, необходимые для проведения операции. Сетка-имплант накладывается на грыжевое отверстие изнутри брюшной полости, что обеспечивает равномерное распределение давления на значительную площадь. Сетка закрепляется скобами или швами.
Операция проводится под общим наркозом. В среднем сама операция продолжается 1 час.
Подготовка к операции по удалению грыжи
Подготовка к операции по удалению грыжи заключается в отказе от еды после 18-00 в день накануне герниопластики. На момент операции кишечник должен быть пуст.
После герниопластики
Одним из преимуществ лапароскопической хирургии является быстрое заживление. Для восстановления после лапароскопии требуется значительно меньшее время, чем после полостной операции.
После проведения лапароскопической герниопластики пациенту необходимо побыть в стационаре под медицинским контролем (обычно – до вечера того же дня, когда была произведена операция). Боль в области проколов проходит, как правило, в течение одного-двух дней. Так что уже через два дня можно вернуться к привычному образу жизни, в том числе к вождению автомобиля. Единственное, чего следует избегать – это значительных физических нагрузок и поднятия тяжестей. Для того чтобы снять и это ограничение необходимо показаться хирургу приблизительно через 2 недели.
Где сделать операцию по удалению грыжи в Москве
Операцию по удалению грыжи в Москве Вы можете сделать в АО «Семейный доктор».
Записаться на прием
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Источник
