Грыжа влагалища у девочек
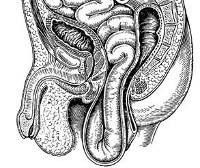
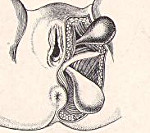
Промежностная грыжа — грыжевое выпячивание абдоминальных или тазовых органов в мягкие ткани промежности. Проявляется наличием эластичного образования в перинеальной области, периодическими или постоянными тянущими болями, дискомфортом при ходьбе, нарушениями мочеиспускания, дефекации. Диагностируется с помощью физикального осмотра, влагалищного, пальцевого ректального исследования, УЗИ грыжевого образования, органов брюшной полости, таза. Устраняется путем проведения промежностной, брюшнополостной или комбинированной герниопластики с ушиванием дефекта, использованием ауто- или аллотрансплантатов.
Общие сведения
Перинеальные (промежностные) грыжи принадлежат к категории редких грыжевых образований, локализуются в тканях тазового дна. Обычно встречаются в возрасте 40-60 лет, у женщин выявляются в 5 раз чаще, чем у мужчин. По наблюдениям специалистов в сфере общей хирургии, герниологии, гастроэнтерологии, андрологии, акушерства и гинекологии, у женщин преобладают передние перинеальные грыжи, у мужчин — задние, что связано с анатомическими особенностями строения мочеполовой диафрагмы у представителей разного пола. Основными особенностями промежностных грыжевых образований являются преимущественно небольшие размеры, сложность диагностики из-за нетипичного расположения и развитой жировой клетчатки в области ягодичной складки, промежности, частое рецидивирование, склонность к ущемлению, обусловленная недостаточной эластичностью грыжевых ворот.

Промежностная грыжа
Причины промежностной грыжи
Возникновение перинеальных грыжевых выпячиваний вызвано несостоятельностью тазовой мускулатуры, неспособной противостоять нормальному или повышенному давлению в брюшной полости. Вероятность образования грыжевого дефекта в области промежности повышается при наличии у пациента родственников с различными грыжами, ожирения или истощения, астенического телосложения. В группу риска входят больные со стигмами врожденной дисплазии соединительной ткани (миопией, подвывихом и вывихом хрусталика, сколиозом, плоскостопием, косолапостью, варикозной болезнью, геморроем и т. п.). Анатомической предпосылкой промежностного грыжеобразования является наличие пузырно-маточной, маточно-прямокишечной ямок у женщин, пузырно-ректальной ямки у мужчин. Непосредственными причинами формирования перинеальной грыжи становятся:
- Ослабление мышц дна таза. Вероятность расхождения пучков мышечных волокон, образования дефектов в связочно-фасциальных образованиях, формирующих мочеполовую и тазовую диафрагму, увеличивается при частых родах, вынашивании многоплодной беременности или крупного плода. Это связано с повышенной механической нагрузкой на тазовое дно, возникающей во время гестации и родов.
- Повреждение промежностной мускулатуры. Целостность тазовых мышц нарушается при перинеотомии, эпизиотомии, разрывах промежности в родах. Грыжи тазового дна наблюдаются у больных, перенесших операции с абдоминально-перинеальным и перинеальным доступом — брюшно-промежностную экстирпацию прямой кишки, иссечение дермоидных кист, радикальную простатэктомию и др.
Выходу содержимого брюшной полости через ослабленные участки промежности способствует значительное разовое, периодическое или постоянное повышение внутриабдоминального давления. Грыжевое выпячивание может формироваться при потугах во время родов, натуживании при запорах, затрудненном мочеиспускании у пациентов с аденомой предстательной железы, надсадном кашле, поднятии тяжестей. Возможно образование грыжи при наличии больших и гигантских объемных образований в полости живота (забрюшинных шванном, нефробластом, гемангиоэпителиом печени и пр.).
Патогенез
Механизм образования промежностной грыжи основан на постепенном истончении слоев тазового дна в слабых зонах при повышении давления в абдоминальной полости. Под давлением собственного веса внутренние органы с покрывающей их париетальной брюшиной внедряются в участки мочеполовой или тазовой диафрагмы, расслаивают их мускулатуру, растягивают фасции, проникают в подкожную клетчатку, образуя грыжевые ворота и выпячивание. Сформировавшаяся грыжа имеет грыжевой мешок, представленный париетальной серозной оболочкой, содержит тазовые или брюшнополостные органы и зачастую отличается склонностью к увеличению размеров. Обычно брюшина, вышедшая за пределы грыжевых ворот, утолщается и подвергается фиброзному перерождению за счет асептического воспалительного процесса.
Классификация
Систематизация промежностных грыж проводится с учетом их расположения. Анатомический подход максимально учитывает особенности формирования грыжевого выпячивания и его содержимого. Как и другие грыжи, перинеальные образования могут быть неполными и полными, вправимыми и невправимыми. Ориентиром для отнесения выпячивания к определенному анатомическому типу является межседалищная линия, разделяющая область промежности на передний и задний отделы. Соответственно различают:
- Передние промежностные грыжи. Начинаются в мочепузырно-маточной тазовой ямке, проходят между седалищно-пещеристой, передней промежностной, луковично-пещеристой мышцами, выпячиваясь в большую половую губу. В грыжевом мешке чаще всего содержатся мочевой пузырь и женские половые органы.
- Задние промежностные грыжи. Происходят из маточно-ректального или мочепузырно-ректального углубления тазовой брюшины. Проходят через мышцу, поднимающую задний проход, в седалищно-прямокишечную ямку. Обычно содержат кишечник, сальник, могут сочетаться с выпадением прямой кишки.
Симптомы промежностной грыжи
Клиническая картина заболевания развивается постепенно. По центру большой половой губы или возле анального отверстия появляется мягкое эластичное выпячивание. В начальном периоде у пациента периодически возникают тянущие боли в промежностной области или внизу живота, которые со временем становятся постоянными, могут иррадиировать в ногу, поясницу. При увеличении образования в размерах иногда отмечается дискомфорт при ходьбе. У женщин наблюдаются болезненные ощущения во время полового акта. Симптомы грыжи зависят от органов, заполняющих грыжевой мешок. При попадании в выпячивание мочевого пузыря выявляются дизурические расстройства, недержание мочи, боли при мочеиспускании. Зачастую развиваются хронические запоры, обусловленные вовлечением в процесс прямой кишки. Общее состояние пациентов с грыжей промежности не нарушено.
Осложнения
Если содержимым грыжи является петля кишечника, может формироваться кишечная непроходимость, проявляющаяся сильными болями в животе, задержкой стула, газов, многократной рвотой. При длительном течении заболевания, травмировании выпячивания, присоединении инфекции возможна промежностная флегмона, для которой характерно нарушение общего состояния больного (возникновение фебрильной лихорадки, озноба, головной боли, тошноты), появление местных признаков воспаления. Наиболее серьезное осложнение болезни — ущемление промежностной грыжи, которое приводит к ишемии и некрозу содержимого грыжевого мешка. При отсутствии лечения повышается риск присоединения вторичной инфекции с развитием перитонита.
Диагностика
Постановка диагноза может быть затруднена на начальных этапах заболевания, когда грыжевой мешок имеет маленькие размеры и визуально не определяется. Подозревать наличие грыжи промежности следует у представителей группы риска при наличии характерной клинической картины. Диагностический поиск направлен на тщательное обследование больных для исключения другой патологии. Для диагностики грыжи наиболее информативны:
- Физикальный осмотр. Пальпация и перкуссия являются основными способами, с помощью которых определяются локализация и размеры образования. У мужчин дополнительно осуществляют пальцевое исследование прямой кишки для выявления задней грыжи промежности, а также сопутствующей патологии (простатита, аденомы простаты).
- Влагалищное исследование. Осмотр половых органов женщины на гинекологическом кресле необходим для обнаружения передней промежностной грыжи, которая пальпируется в виде небольшого выпячивания на передней стенке влагалища. Во время осмотра берут мазок для бактериологического анализа микрофлоры с целью исключения инфекционного процесса.
- УЗИ промежностного выпячивания. Ультразвуковое исследование выполняется для подтверждения диагноза, позволяет врачу оценить размеры и содержимое грыжевого мешка, состояние органов, входящих в его состав. Сонография имеет высокую диагностическую ценность при проведении дифференциального диагноза с другими объемными образованиями.
Изменения в лабораторных анализах крови (повышения уровня лейкоцитов, увеличение СОЭ) наблюдаются только в случае развития осложнений. При попадании мочевого пузыря в грыжевой мешок в клиническом анализе мочи может обнаруживаться белок, слизь, повышенное содержание лейкоцитов и эритроцитов в поле зрения. Для исключения патологии со стороны абдоминальных, тазовых органов производится обзорная рентгенография, УЗИ брюшной полости, цистоскопия, ректороманоскопия.
Дифференциальная диагностика осуществляется с паховой, седалищной, бедренной грыжами, паховой лимфаденопатией, доброкачественными и злокачественными образованиями промежностной области, кишечной непроходимостью, у женщин — с бартолинитом, скинеитом, у мужчин — с варикоцеле, гидроцеле, опухолью или эктопией яичка. Кроме осмотра хирурга пациенту рекомендованы консультации гастроэнтеролога, проктолога, гинеколога, уролога, андролога, онколога.
Лечение промежностной грыжи
Единственным методом устранения дефекта является герниопластика. Хирургическое вмешательство обычно проводят в плановом порядке. Экстренная операция требуется при ущемлении грыжи. При неосложненном течении заболевания предпочтителен промежностный доступ, через который после выделения и иссечения грыжевого мешка удобнее закрывать грыжевые ворота. При хорошо сохраненной тазовой мускулатуре дефект между мышцами ушивается. При мышечной атрофии выполняется аутопластика фрагментом большой ягодичной мышцы, апоневротической тканью или аллопластика с установкой сетчатого синтетического имплантата. Возможное ущемление грыжевого выпячивания становится показанием к лапаротомии или комбинированному вмешательству, позволяющему провести качественную ревизию органов и при необходимости осуществить их резекцию в пределах здоровых тканей.
Прогноз и профилактика
При своевременной диагностике и адекватном хирургическом лечении у большинства пациентов наступает выздоровление. Прогноз благоприятный. В отдельных случаях наблюдается рецидив промежностной грыжи. Меры профилактики перинеального грыжеобразования у больных из групп риска неспецифичны, предполагают ограничение веса поднимаемых тяжестей, регулярные физические нагрузки, направленные на укрепление тазовых мышц, снижение массы тела, своевременное опорожнение мочевого пузыря, нормализацию стула, адекватную терапию заболеваний, сопровождающихся повышением внутрибрюшного давления.
Источник

Грыжа прямой кишки (ректоцеле) – патологическое состояние, которое характеризуется выпячиванием передней стенки прямой кишки во влагалище или за область анального отверстия. Заболевание достаточно редкое и в большинстве случаев диагностируется у женщин в возрасте старше 50 лет.
Причины
Спровоцировать грыжу прямой кишки может множество причин. В некоторых случаях развитие патологии вызывают сразу несколько факторов. Это усложняет диагностику, установление истоков болезни и выбор эффективного лечения.
Чаще всего развитие ректоцеле провоцируют представленные ниже факторы.
- Повышение внутрибрюшного давления, что происходит при частых запорах.
- Беременность и естественные роды с крупным ребенком.
- Сильные физические нагрузки, которые сопряжены с подъемом тяжестей.
- Патологические роды, которые спровоцировали разрыв промежности.
- Отсутствие матки в результате проведенной операции.
- Травмы влагалища, сфинктера или мышц, которые отвечают за поднятие заднего прохода. Частые запоры, поносы или запущенная форма геморроя.
- Заболевания органов малого таза, которые вызывают истончение стенок влагалища.
Чаще всего причиной грыжи прямой кишки являются возрастные изменения, которые приводят к атрофии мышечно-связочного аппарата. Спровоцировать заболевание может также нарушение гормонального фона – снижение уровня эстрогена.
Симптомы
Ректоцеле имеет специфические симптомы, которые проявляются в определенной последовательности по мере развития заболевания. Изначально женщина испытывает боль и трудности во время дефекации. Для опорожнения кишечника она вынуждена прикладывать максимум усилий, но при этом часто остается чувство неполного опустошения. Такие ощущения вызваны задержкой каловых масс в грыжевом мешочке. Для улучшения дефекации и полного опорожнения кишечника пациентки пользуются слабительными средствами и клизмами. Но такие методы приносят лишь кратковременный эффект.
При запущенной форме болезни женщина вынуждена использовать ручной способ, чтобы извлечь каловые массы из грыжевого мешочка. Такая манипуляция выполняется путем надавливания на заднюю стенку влагалища. Если вовремя не удалить каловые массы, возникает риск развития воспалительного процесса, к которому нередко присоединяется инфекция. Это значительно усложняет лечение и может привести к появлению ряда осложнений: проктита, трещин в области анального отверстия, ректального кровотечения, свищевых ходов и опущения матки и влагалища.
В некоторых случаях ректоцеле проявляется выпячиванием прямой кишки за пределы анального сфинктера. Это вызывает боль и дискомфорт в промежности, провоцирует появление слизистых и каловых выделений. При инфицировании грыжи развивается общая интоксикация организма, возникают озноб и повышение температуры.
Классификация
В медицине выделяют два основных критерия, по которым классифицируется тяжесть заболевания. От степени развития ректоцеле зависит выбор тактики лечения.
Первая классификация основывается на симптомах и результатах пальцевого исследования прямой кишки. При легкой степени отсутствуют любые клинические проявления патологии, а во время пальпации выявляется небольшое углубление в прямой кишке. Обнаружить патологию можно только во время профилактического осмотра у проктолога.
Средняя степень ректоцеле характеризуется углублением грыжевого кармана. Клиническая картина достаточно яркая: затрудненная дефекация и ощущение неполного опорожнения кишечника.
При тяжелой степени грыжевой карман выходит за пределы половой щели и хорошо прощупывается. Симптомы ярко выражены. Для полного опорожнения кишечника требуется мануальная процедура. Этой стадии присуще развитие осложнений и значительное ухудшение самочувствия.
Согласно второй классификации, ректоцеле делится также на три степени в зависимости от размера грыжевого мешка. Так, при легкой степени он менее 20 мм, при средней находится в пределах 20–40 мм, а при тяжелой превышает 40 мм.
Диагностика
Для диагностирования заболевания требуется консультация и осмотр проктолога. Врач проводит опрос, уточняя жалобы и характер симптомов. Важную роль играет сбор анамнеза и опрос о событиях жизни пациентки: количество беременностей и характер родов, наличие гинекологических заболеваний и травм органов малого таза.
Далее врач проводит осмотр пациентки. Изначально проктолог прощупывает живот, что позволяет выявить болезненность. Боль может не ощущаться, если в грыжевом мешочке не протекает воспалительный процесс. Затем врач проводит пальцевое исследование прямой кишки в двух состояниях – в покое и при натуживании.
Лабораторные анализы включают исследование крови на наличие ферментов поджелудочной железы, печени и др. и копрограмму, которая проводится для оценки работы органов пищеварительной системы. Также выполняется тест на скрытую кровь в кале, что позволяет установить наличие кровотечений в кишечнике.
Проводятся и дополнительные диагностические процедуры.
- Ректороманоскопия – это исследование помогает оценить состояние стенок кишечника и выявить выпячивание.
- Динамическая дефепроктография – процедура, которая позволяет оценить состояние мышц тазового дна во время дефекации.
- При помощи колоноскопии устанавливается месторасположение грыжи и ее размеры. С этой же целью проводится ирригоскопия.
- КТ или МРТ позволяет выявить нарушения в работе органов пищеварительной системы и своевременно обнаружить развитие осложнений.
- УЗИ проводится для оценки степени задержки каловых масс в кишке. Кроме того, процедура помогает установить состояние органов малого таза.
Лечение
Выбор терапии при грыже прямой кишки зависит от степени болезни, общего самочувствия пациентки и ее индивидуальных особенностей. При легкой стадии ректоцеле врач не назначает медикаментозное или хирургическое лечение, дает ряд рекомендаций. Женщине показан регулярный осмотр у проктолога с периодичностью в 6 месяцев, чтобы оценить динамику развития болезни.
Пациентка должна соблюдать специальную диету, главные принципы которой – обогащение рациона растительной пищей, ограничение употребления жиров, острых и копченых продуктов, а также полный отказ от алкоголя. Принимать пищу необходимо часто, но небольшими порциями.
Избежать развития следующей стадии поможет выполнение простых физических упражнений. Наиболее эффективной считается гимнастика Кегеля, которая направлена на укрепление мышц тазового дна.
При появлении клинических симптомов, характерных для средней степени, применяется консервативная терапия, которая включает прием медикаментов. Лекарства направлены на устранение симптомов заболевания. Для снятия боли назначаются спазмолитики (Но-Шпа или Дротаверин), а с целью улучшения перистальтики кишечника прописываются слабительные средства. При развитии воспалительного процесса применяются антибиотики в комплексе с пробиотиками, которые предотвращают развитие дисбактериоза.
Кроме приема медикаментов пациентке рекомендуется соблюдение строгой диеты. Правильное питание нормализует работу кишечника, упреждает появление запоров и меньше раздражает стенки кишки.
Консервативная терапия только купирует симптомы, но не избавляет от их причины. В большинстве случаев медикаменты применяются до проведения оперативного вмешательства и после него. Кром того, такой вариант лечения является основным для тех, кому противопоказано проведение операции.
Если заболевание мешает нормальной жизнедеятельности и грозит развитием осложнений, то проводится хирургическое вмешательство. Главная цель операции – удаление грыжевого мешка и восстановление перегородки между влагалищем и кишечником. Оперативное вмешательство может быть проведено несколькими способами: при помощи лапароскопа, через промежность или переднюю брюшную стенку.
После операции пациентке предстоит длительный процесс реабилитации. Все действия и процедуры направлены на укрепление мышц и связок, нормализацию дефекации и нейтрализацию факторов, которые спровоцировали патологию. Прежде всего реабилитация включает выполнение физических упражнений, оптимизацию питания (обогащение рациона продуктами, которые улучшают перистальтику) и нормализацию гормонального фона.
Внимание!
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Записаться на прием к врачу
Источник
