Грыжа у известных людей

Межпозвоночная грыжа — распространенное заболевание опорно-двигательного аппарата, при котором фрагменты межпозвоночного диска выпячиваются или выпадают в позвоночный канал. Коварство заболевания в том, что на начальной стадии оно почти не беспокоит пациента, но без лечения и соблюдения осторожности патология быстро прогрессирует.
Патология нередко вызывает болезненные симптомы, на первый взгляд не связанные с позвоночником. Межпозвонковая грыжа может привести к параличу, вызвать нарушения мочеиспускания и дефекации, спровоцировать скачки артериального давления.
Как развивается заболевание
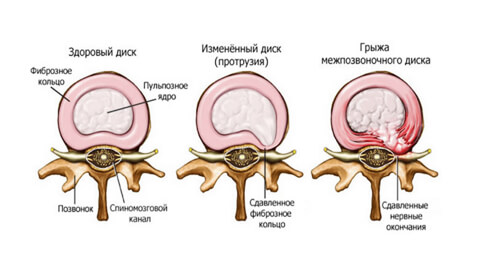
Молодой здоровый позвоночник подвижен и эластичен. Каждые позвоночный диск имеет оболочку — фиброзное кольцо. Внутри него заключено пульпозное ядро — студенистый хрящевидный наполнитель.
При травмах, чрезмерных нагрузках, заболеваниях, нарушении обмена веществ в фиброзном кольце появляются трещины или разрывы. Некоторое время пульпозное ядро удерживается продольной связкой, но потом выходит наружу — полностью или частично.
Есть четыре стадии развития болезни:
- Пролапс. При этой стадии небольшой фрагмент пульпозного ядра (до 3 мм) выходит за пределы диска, не нарушая его оболочку. Причина — первые дегенеративные изменения, нарушение кровоснабжения, обезвоживание, растрескивание оболочки.
Симптомы протрузии похожи на проявления остеохондроза: после физических нагрузок пациента беспокоит ноющая боль, он быстро утомляется. На этой стадии пациенты редко обращаются за врачебной помощью, списывая происходящее на усталость или возраст.
- Протрузия. От 4 до 16 мм пульпозного ядра выходит за пределы анатомических размеров фиброзного кольца. Это нарушает кровоснабжение диска, ядро давит на фиброзную оболочку и вызывает боль. Но если не зажаты кровеносные сосуды и нервы, она не слишком интенсивна.
На этой стадии оболочка диска еще не повреждена, но игнорировать симптомы уже опасно. Ведь если пациенту повезло меньше и выпятившееся ядро все же сдавило нерв, он будет страдать от нарушения чувствительности рук и ног, онемения и холода в пальцах. Если протрузия произошла в шейном отделе, может подниматься артериальное давление, начаться мигрень, головокружения, упасть зрение. Если в поясничном отделе — возникает люмбалгия и нарушения в работе органов малого таза.
- Экструзия. Ядро «выдавлено» со своего места на 6-15 мм, то есть почти полностью, но его форма сохранена. Человек ощущает резкую боль, ограничение подвижности, мышцы каменеют, возникает отек мягких тканей. «Прострел » происходит при каком-то внешнем воздействии: при поднятии тяжестей, резком движении, травме, простуде или стрессе.
На этом этапе хирургическое вмешательство не понадобится. Достаточно медикаментозно снять болевой синдром, отек и спазм мышц. Когда ослабеет спазм нервных окончаний, врач составит индивидуальную программу реабилитации. Это позволит избежать рецидивов.
- Секвестрация. Ядро выпадает, межпозвонковый диск защемляет нервные окончания, боль становится постоянной. Выпячивание ущемлено, питание тканей невозможно и оно отмирает, вызывая воспаление. В самом сложном случае грыжа выдавливается в спинномозговой канал и там провоцирует гнойные процессы.
Кроме сильной боли и скованности секвестированная грыжа может вызвать неврологические болезни, отказ работы внутренних органов, лишить способности двигаться самостоятельно. В этом случае промедление опасно, его последствия могут быть необратимы. Если безоперационная терапия неэффективна, врач предложит хирургическое вмешательство.
Какие бывают межпозвоночные грыжи
Болезнь имеет градацию по нескольким признакам.
По расположению:
- в поясничном отделе. Самый распространенный тип патологии, до 65 % грыж возникают именно в пояснице;
- в грудном отделе, до 31% случаев;
- в области шеи, 4%.
По времени возникновения:
- Первичные;
- Вторичные, возникают вследствии дегенерации диска.
По анатомическим особенностям:
- свободная. Продольная связка сохраняет вертикальное положение позвоночника, содержимое пульпозного ядра проходит через нее.
- блуждающая. Ядро вытекает, отрывается от диска и перемещается по спинномозговому каналу;
- Перемещающаяся. Возникает при травме или экстремальной нагрузке, сопровождающейся смещением диска. Когда нагрузка исчезает, ядро может вернуться на место или закрепиться в неправильной позиции.
По направлению выпадения ядра:
- Переднебоковая, находится в передней части позвонка. Внедряется в продольную связку и вызывает сильную боль.
- Заднебоковая, проникает сквозь заднюю стенку фиброзного кольца
По виду тканей, которые выступают за границы кольца:
- пульпозная, возникает когда ядро выдавливается через трещины фиброзного кольца;
- хрящевая, в этом случае выдавливается потерявший эластичность хрящ;
- костная, на нервные окончания давят костные разрастания и остеофиты. Чаще встречается у пожилых пациентов, страдающих спондилёзом.
Важно! у пациента одновременно могут возникнуть несколько разных видов межпозвонковых грыж. Необходимо внимательно исследовать каждый болезненный участок и дифференцировать лечение.
Причины возникновения и факторы риска
Определить этиологию болезни в каждом конкретном случае непросто, ведь пусковым механизмом может стать несколько причин или хронические заболевания. Самыми распространенными являются:
- травмы позвоночника;
- наследственная предрасположенность;
- доброкачественные или злокачественные новообразования;
- болезни позвоночника — лордоз, сколиоз, остеохондроз;
- инфекционные и вирусные заболевания;
- лишний вес;
- тяжелые физические нагрузки;
- беременность;
- малоподвижный образ жизни;
- возрастные изменения.
Симптомы грыжи позвоночника
Небольшие грыжи межпозвоночного диска не давят на нервные окончания и пациент не подозревает о заболевании. Первые проявления легко перепутать с признаками остеохондроза. Но чем сильнее разрушается фиброзное кольцо, тем интенсивнее становятся боль. Кроме того, первыми признаками грыжи являются:
- отечность и напряженность мышц;
- кифоз или сколиоз;
- ощущение жжения, покалывания;
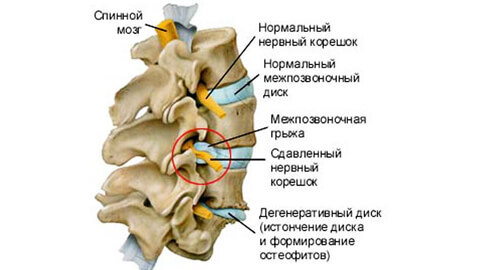
Боли при грыже могут быть тупыми ноющими и острыми, рвущими или стреляющими. Пациент ищет положение, в котором страдания ослабевают и принимает вынужденное положение, рефлекторно изгибая позвоночник. Нарушается походка, болезненны не только мышцы поясницы, ягодиц и голени, но даже кожа. В ответ на легкий укол или щипок она проявляет гиперестезию — резкую болезненность. Меняются рефлексы коленных или ахилловых сухожилий. Появляется слабость и легкая атрофия ног, дряблость мышц.
При грыже пациент ощущает боли постоянно. Они усиливаются при определенных движениях, ходьбе, кашле, чихании, иногда сопровождаются повышением температуры, онемением рук и ног.
Дополнительные симптомы зависят от локализации грыжи. Если патология развивается в шейном отделе— это головная боль и зажатость шеи, тошнота, шум в ушах повышение внутричерепного давления и даже эпилепсия.
При повреждении грудного отдела боль имитирует сердечный приступ, в пояснице — простреливает в бедро. Нередко поясничная грыжа вызывает частое и болезненное мочеиспускание, обострение геморроя, непривычную потливость или сухость ног.
Чем опасно заболевание
Если пациент не находит времени на полноценное лечение, он серьезно рискует собственным здоровьем. Самая серьезная опасность — полный паралич, он возникает вследствии выраженного пролапса, когда деформированный хрящ повреждает спинной мозг.
Грыжа поясничного отдела позвоночника приводит к нарушению иннервации органов брюшной полости и малого таза: дисфункции кишечника, мочевого пузыря, репродуктивных органов, снижению мышечной силы, ущемлению седалищного нерва. У мужчины развивается аденома простаты. Геморрой и варикозное расширение вен — тоже следствие нарушений в работе опорно-двигательного аппарата.
Грыжа грудного отдела вызывает коксартроз, нарушает правильное положение структур коленного сустава, постановку стоп. Искривляется положение берцовых костей.
Увеличивающаяся грыжа шейного отдела может спровоцировать ишемический инсульт, сопровождающийся парализацией, утратой речи, атаксией. В области шеи расположены важнейшие кровеносные сосуды, нарушение их проходимости повлечет проблемы мозгового кровообращения. Следствием будут парезы, боль в локтевых суставах, запястьях и плечах, нарушения в работе легких, сердца и щитовидной железы.
Диагностика
Врачебную помощь при заболевании оказывают невролог, терапевт и ортопед. Первые тревожные сигналы врач заметит при визуальном осмотре пациента — нарушение осанки и недостаточную чувствительность участков тела в зоне действия защемленного нерва. Прощупывая позвоночник специалист определит, насколько спазмированы и болезненны мышцы и местоположение патологии. Вас могут попросить согнуться и разогнуться, чтобы оценить ограничение подвижности. Врач проведет диагностику рефлексов в коленном и ахилловом сухожилии.
Размер и локализацию грыжи поможет определить МРТ, КТ и рентгенография в боковой и фронтальной проекциях.
Методы лечения
Первостепенная задача — облегчить состояние пациента, поэтому терапия начинается с приема обезболивающих средств и полного покоя. Для устранения болевых неврологических проявлений врач выпишет противовоспалительные нестероидные препараты, миорелаксанты, лечебные мази — раздражающего действия и для снятия отечности.
Надежный способ обезболивания пораженного участка — рентген-контролируемая блокада. Под местным обезболиванием врач введёт лекарство в место пережима нервных окончаний.
Когда появится устойчивая положительная динамика, врач скорректирует прием лекарств. Главное на этом этапе — следовать комплексу лечебно-профилактических мероприятий. За динамикой лечения будет наблюдать невропатолог, пациент должен проходить осмотр не реже, чем раз в месяц.
Для восстановления хрящевой ткани применяются хондропротекторы. Минимальный курс лечения — 3 месяца. Хорошо зарекомендовали себя препараты для улучшения кровообращения. Важно провести курсовой прием витаминов группы В, D, A, E. Это улучшит питание тканей и запустит процессы восстановления.
При лечении грыжи к хирургическому вмешательству прибегают только в крайних случаях: при большом размере грыжи и ее секвестрации, если нарушены важнейшие жизненные процессы или консервативная терапия оказалась неэффективной.
Безоперационные методы лечения
После полного обследования врач может рекомендовать лечение грыжи позвоночника средствами мануальной или физиотерапии. Однако эти методы оправданы только в отношении небольших грыж безопасной локализации.
Самые популярные методы безоперационного лечения:
- гирудотерапия. Фермент слюны пиявок способствует рассасыванию грыжи и улучшает кровообращение;
- криотерапия. При действии жидкого азота в пораженном участке активнее циркулирует кровь, благодаря чему улучшается питание тканей;
- остеопатия. Специалист активирует обменные процессы в тканях организма, снимая блоки, зажимы и застойные процессы при помощи массажа и точечного воздействия;
- иглоукалывание. Воздействие на организм пациента при помощи безболезненных направленных проколов специальными иглами.
Лучшими средствами физиотерапии грыжи позвоночника являются:
- массаж;
- лечебная физкультура;
- УВЧ;
- электрофорез и фонофорез;
- рефлексотерапия.
Каждый метод имеет свои особенности и противопоказания, оптимальный комплекс порекомендует лечащий врач.
Мануальная терапия не исцеляет заболевание, она лишь на некоторое время облегчает самочувствие пациента. Главное, что должен сделать пациент — исключить факторы риска и заботится о состоянии позвоночника.
Физические нагрузки
Отказываться от посильных физических упражнений нельзя. Разумные нагрузки мягко разгоняют застойные процессы, мышечный корсет обеспечивают стабильность грыжи. Движение восстанавливает правильный двигательный стереотип и симметрию движения.
Однако есть упражнения, которые категорически запрещены при грыже позвоночника:
- движения, связанные с осевой нагрузкой на позвоночник — поднятие гантелей, штанги, перенос тяжестей, жим ногами и скручивания;
- физическая активность, сопровождающаяся длительным пребыванием в вертикальном положении — бег, футбол, катание на лыжах.
- упражнения на прямых ногах и связанные с сокращением мышц спины;
- глубокие приседания.
Под запретом игра в гольф, бодибилдинг и конный спорт.
Занимайтесь плаванием, аквааэробикой, йогой и пилатесом, выполняйте разработанный тренером комплекс ЛФК. Полезна скандинавская ходьба, ведь в этом случае нагрузка распределяется и на спортинвентарь.
Профилактика
Чтобы не допустить опасного заболевания, необходимо:
- Улучшить подвижность позвоночника;
- Нормализовать питание диска;
- Сформировать мышечный корсет.
Это комплексный подход, он требует настойчивости и изменения образа жизни.
Чтобы свести опасность к минимуму:
- нормализуйте вес. Избыточная масса тела — это тяжелое испытание для позвоночника и всего опорно-двигательного аппарата. Но сбрасывайте килограммы постепенно, одновременно укрепляя мышечный корсет;
- следите за осанкой. Так нагрузка будет равномерно распределятся на каждый отдел позвоночника, это исключит застойные процессы, отеки и спазмы;
- откажитесь от курения. Циркулирующий в крови никотин затрудняет питание межпозвоночного диска, хрящевые ткани сохнут и растрескиваются;
- проходите сеансы массажа. Это улучшит кровообращение в малоподвижных зонах позвоночника, поддержит в тонусе мышцы и межпозвоночные диски;
- питайтесь сбалансированно. Продукты должны полностью восполнять потребность в витаминах, микроэлементах, жирах. Тяжелую балластную пищу следует исключить. Для здоровья позвоночника полезен животный белок, овощи и фрукты без термической обработки.
- не перегружайте спину, выполняйте разминку перед комплексом упражнений;
- прыгая, не приземляйтесь на пятки;
- отработайте технику бега, исключив сотрясения и жесткую постановку стопы;
- не сидите в одном положении более 30 минут;
- не сутультесь, следите за постановкой головы;
- не спите на мягком матрасе.
Источник

Сложно рассказать что-то новое о грыжах. Тактика, методики лечения, осложнения болезни и послеоперационного периода — все прочитано по несколько раз еще во времена учебы в медицинском ВУЗе. Но мы попробуем удивить вас, рассказав историю противостояния человека с грыжей. Так можно наиболее полно понять значимость болезни и значительность открытий, совершенных врачами.
Пройдем путь длиной в несколько тысяч лет и увидим первые упоминания грыжи в человеческой истории, попытки разобраться в том, от чего возникает эта болезнь и как с ней можно справиться.
Грыжа до нашей эры
Эта болезнь сопровождала человечество с момента его появления. Тяжелый физический труд, патология мышц брюшной стенки или увеличение внутрибрюшного давления по различным причинам — все это приводило (и приводит сейчас) к появлению грыж.
Первые записи и наблюдения были сделаны тысячи лет назад египтянами. Грыжи в то время не наблюдались должным образом, со временем становились очень большими и бросались в глаза наблюдателям и исследователям. К тому же, если известный человек страдал грыжей, он изображался вместе с ней.
Справа | финикийская терракотовая фигура приблизительно V–IV вв. до нашей эры, показывающая пупочную грыжу.
Слева сверху | рабочие в поле с пупочными грыжами. Египет, XXV–XXIV вв. до н. э.
Слева снизу | фрагмент гробницы Анхмахора в Саккаре в 2500 г. до н. э. На нем изображено облегчение после уменьшения паховой грыжи.
Первые попытки вылечить болезнь предпринимались уже тогда. Помимо фрагмента, показанного выше, есть сведения, что у мумии фараона Менепты (1215 год до н. э.) отсутствовала мошонка, но не пенис. Предполагается, что египетский хирург пытался вылечить возникшую паховую грыжу.
Самое раннее письменное упоминание грыж также принадлежит египтянам: в папирусе Эберса около 1500 года до нашей эры.
Следующая сохранившаяся запись была сделана больше чем через тысячу лет — в 300 году до н. э. Гиппократ упоминал грыжи и выявил закономерность между разновидностью грыж и определенными профессиями. Примерно в то же время Герофил из Халкидона и Эразистрат, как полагают историки, провели успешную операцию по устранению грыжи.
На этом заканчивается исторический период до нашей эры. Больший по длительности, но не по значимости.
Новое время
История грыжи в новой эре начинается в Риме, и связана она с именем Цельса.
Древнеримский ученый происходил родом из богатой семьи и увлекался многим: философией, военной стратегией и, в том числе, медициной. Будучи хорошим наблюдателем, он разглядел симптомы грыж и описал клинические признаки ущемления.
Помимо этого Цельс уделял много внимания хирургическому лечению. Так, при пупочной грыже он предлагал перевязывать грыжевой мешок и указывал на необходимость готовить больного к операции, например, «воздерживаться от пищи накануне операции или очистить клизмой желудок».
При операциях по поводу паховой грыжи Цельс писал: «Как только разрез, сделанный в паху, достигнет средней оболочки, необходимо рану прихватить двумя крючками за самые края, пока врач, раздвинув все мельчайшие перепонки, не освободит ее от них… Вырезаемая средняя оболочка иссекается без опасности…».
Примерно в то же время, что и Цельс (конец первого, начало второго веков) в Каппадокии трудился медик по имени Аретей. Он написал множество трудов-наблюдений, в том числе и по грыжам — в нем Аретей дал подробное описание осложнений при ущемлении.
Чуть позже во 2 веке н. э. немалую роль в понимании болезни сыграл Клавдий Гален. Он был наблюдателем не хуже Цельса, потому смог заметить, что в основе грыжи лежит несостоятельность двух внешних мышц брюшной полости.
Старт новой эры был многообещающим, но на этом все и закончилось. Страх и запрет на операции и вскрытие трупов затормозили развитие, как лечения грыж, так и медицины в целом.
Из-за этого, например, врач Аэций, живший в 5 веке, описал подробную хирургическую технику ущемленной грыжи, но предлагал вместо операции молитвы.
Последним открытием в первом тысячелетии в области лечения грыж стал текст, написанный Павлом Эгинским. В своей работе он описывает мошонку и предлагает в качестве лечения паховой грыжи орхиэктомию.
Краткий экскурс в (почти) тысячелетнюю историю
Познания человека в медицине и хирургии оставляли желать лучшего: до 15 века у ученых и врачей не было возможности вскрывать трупы и изучать анатомию. А без последнего нет хирургии в принципе.
До начала 20-го века познания в этой области хирургии были отрывочными и несовершенными. Потому будет разумнее сделать небольшой блиц из достижений в хирургии грыжи за 1000 лет. Посмотрим, сколько пунктов получится. Поехали:
- Авиценна, живший приблизительно в начале 11 века, предложил использовать аускультацию, чтобы различать грыжу и гидроцеле.
- Уильям Саличет, который жил в 1250 году, выступал за сохранение яичка при хирургических вмешательствах по поводу устранения паховой грыжи.
- Роланд из Пармы в 1383 году предложил вправлять ущемленные грыжи больным в положении лежа на спине с приподнятым тазом. Ничего не напоминает? (Даем подсказку — положение Тренделенбурга).
- Гай де Шауляк, живший в 14 веке — автор книги «Chirugia Magna». В ней он заметил разницу между паховой и бедренной грыжей. Он также, как и Роланд, верил в ручное вправление в положении Тренделенбурга.
- Габриель Фаллопий — известный анатом, изучивший женскую половую систему и описавший фаллопиевы трубы, в результате наблюдений отметил высокую распространенность грыж у певцов и монахов.
- Лоренц Гейстер, живший в Амстердаме в 18 веке, дал первое описание прямой паховой грыжи.
- Петрус Кампер из Лейдена примерно в то же время, что и Гейстер, расписал подробную хирургическую анатомию паховой грыжи и описал поверхностный листок поверхностной фасции живота, который с передней стенки непосредственно переходит в соответствующие фасции бедра, промежности и в мясистую оболочку мошонки — фасцию Кампера.
- Франц Гессельбах описал одноименную связку, а также треугольник — место возникновения прямых паховых мышц.
- В середине 19 века братья Мейо предложили способ операции при пупочных грыжах, при котором края апоневроза при сшивании накладывают один поверх другого, образуя дупликатуру (способ Мейо).
- В одно время с Мейо, украинский хирург Кирилл Михайлович Сапежко предложил свой метод создания дубликатуры, укладывая свободный левый край апоневроза поверх правого и подшивая слои одиночными швами.
И это все. 10 важных открытий на тысячу лет в области диагностики и лечения грыж. Кажется, что этого мало, но на самом деле, к началу 20-го века в медицине сложилась сравнительно обширная база знаний.
Сейчас знания, которыми располагали врачи того времени, могут показаться дикостью и варварством, но это необходимый путь медицины, через который пришлось пройти человечеству ради того, что есть сейчас.
Правда, история ещё не закончилась.
Грыжи на пути к третьему тысячелетию.
Это время дало множество новых знаний и навыков. Расширение спектра хирургических техник, появление сетчатых имплантов, лапароскопических методов лечения, и многое другое.
Обо всем, как принято, по порядку.
Появились успехи в лечении грыж у детей. В начале 20-го века немецкий хирург Эрих Лексер предложил способ герниопластики у детей с пупочной грыжей. В то же время американский хирург Генри О Мэрси предложил высокое лигирование грыжевого мешка, а также закрытие внутреннего пахового кольца для устранения косвенных грыж. Пластика по Лексеру и закрытие внутреннего пахового кольца до сих пор используется в педиатрии.
Чем дальше, тем интереснее. Появляются одни из самых известных личностей в хирургии.
Во «взрослой» хирургии грыж появляется первый «отец» — Эдоардо Бассини. Пластика грыжевых ворот по Бассини и сейчас широко используется во всем мире.
Ещё одним из «известных» хирургов как в этой области, так и в хирургии в целом, был хирург госпиталя Джона Хопкинса — Уильям Стюарт Холстед. Он изменил методику Бассини, проповедовал асептику в хирургии и продвигал необходимость хирургического образования для врачей.
Ближе к середине века Честер Маквей популяризировал использование связки Купера для укрепления задней стенки пахового канала. Приблизительно в то же время появился метод герниопластики по Кукуджанову, который до сих пор пользуется популярностью, по-крайней мере, на территории бывших советских республик.
Революция в лечении произошла в 1950-х годах. Французский хирург и анатом Анри Фрухо уточнил предперитонеальную анатомию. На основе его работы были подготовлены подперитонеальные лапароскопические доступы.
Куда же без сетки?
Самое важное нововведение в герниопластике — использование сетчатого имплантата, который позволил проводить пластику грыж ненатяжными методами.
Даже у этой «сетки» есть своя история.
Одним из первых компонентов синтетических сеток было Marlex — полипропиленовое вещество, которое произвело революцию в пластике грыжи. В 1965 году доктор Ривс разработал технику для лечения грыжи, при которой сетка размещалась в предбрюшинном пространстве. Он чувствовал, что не все пациенты нуждаются в этом типе «ремонта», и потому этот способ очень селективен в использовании.
В 1984 году доктор Рене Стоппа использовал большой протез дакрона, чтобы усилить поперечную фасцию для сложных грыж у пациентов, которых относили к высокому риску рецидивов.
В 1970-х годах Ллойд Нюс из Университета штата Иллинойс и больницы округа Кук в Чикаго и Роберт Кондон из Университета Висконсина в Мэдисоне популяризировали предперитонеальный подход для лечения всех паховых и бедренных грыж.
В 1986 году доктор Лихтенштейн представил свой метод свободной пластики. Он помещал сетку поверх пахового канала, а не под паховым каналом, как это делается при предперитонеальном восстановлении.
А как же лапароскопия?
Использование сетчатых имплантов сделало использование лапароскопического доступа вопросом времени.
Первая успешная лапароскопическая герниорафия была сделана доктором Ральфом Гером в начале 80-х годов прошлого столетия. Делалась операция без использования «сетки», а потому проведение такого лечения было тяжелым технически и физически.
Лишь через пару лет доктор Фитцгиббонс предложил добавить сетку к лапароскопическому подходу.
Что было после?
Если говорить об открытиях в области лечения грыж в 90-х, то наиболее важным и, можно сказать, революционным стала работа доктора Рамиреза. Он предложил разделять мышечно-фасциальные компоненты для увеличения объема брюшной полости, что позволило производить ушивание больших грыжевых дефектов брюшной стенки без натяжения.
Открытие доктора Рамиреза позволило излечить больных с большими послеоперационными грыжами.
Это все. Или нет?
Мы осветили лишь наиболее значимые моменты в истории. Для того чтобы обсудить тонкости техник, новейшие разработки, европейские и российские стандарты и все сопутствующее моменты по грыжам, не хватит и десяти статей.
Но если вам интересно, мы будем писать об этом почаще.
Источники:
- В. Егиев, П. Воскресенский. Грыжи // Медпрактика-М – 2015. – 480 с.
- Hernia History
- Общая хирургия: учебник / Петров С.В. – 3-е изд., перераб. и доп. – 2010. – 768 с.
Нашли опечатку? Выделите фрагмент и нажмите Ctrl+Enter.
Источник
