Грыжа головного мозга у новорожденных

ГРЫЖИ ГОЛОВНОГО МОЗГА У ДЕТЕЙ.

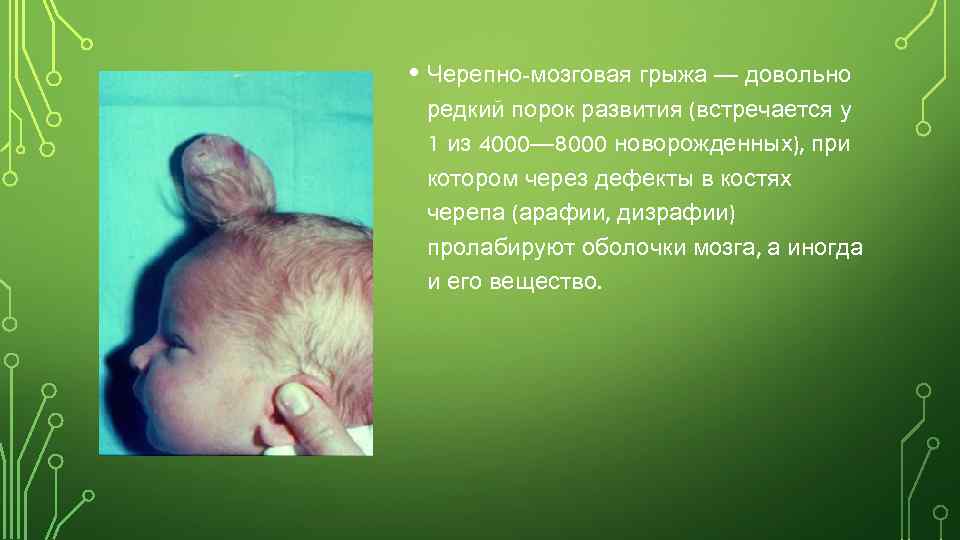
• Черепно-мозговая грыжа — довольно редкий порок развития (встречается у 1 из 4000— 8000 новорожденных), при котором через дефекты в костях черепа (арафии, дизрафии) пролабируют оболочки мозга, а иногда и его вещество.
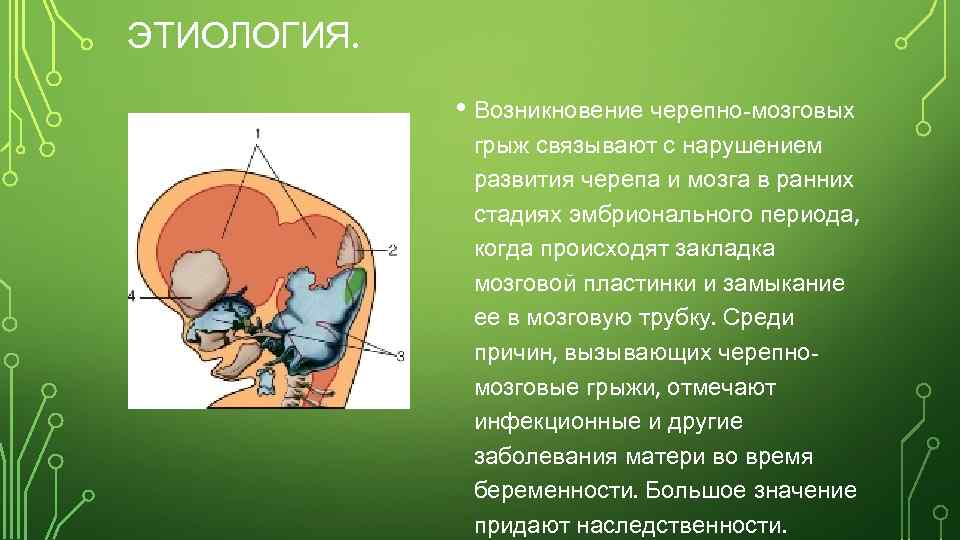
ЭТИОЛОГИЯ. • Возникновение черепно-мозговых грыж связывают с нарушением развития черепа и мозга в ранних стадиях эмбрионального периода, когда происходят закладка мозговой пластинки и замыкание ее в мозговую трубку. Среди причин, вызывающих черепномозговые грыжи, отмечают инфекционные и другие заболевания матери во время беременности. Большое значение придают наследственности.
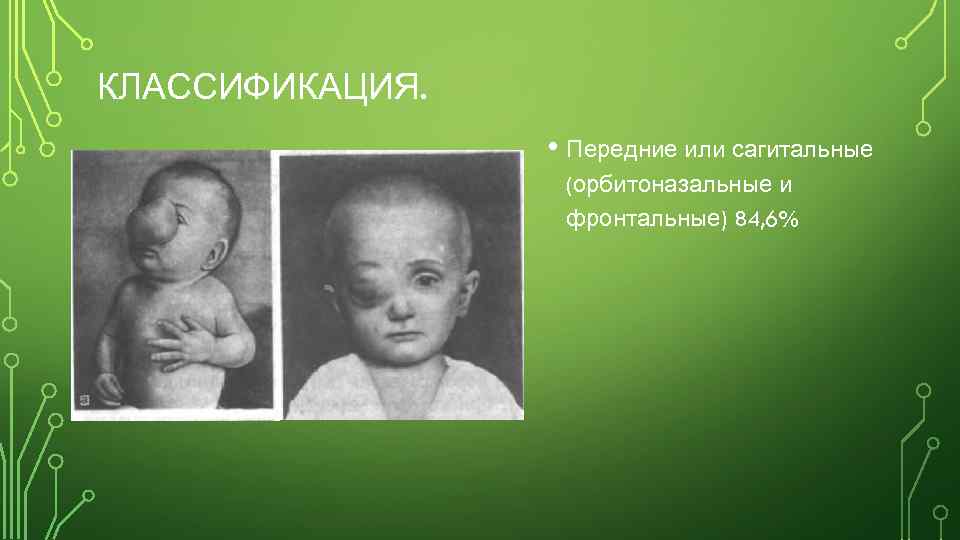
КЛАССИФИКАЦИЯ. • Передние или сагитальные (орбитоназальные и фронтальные) 84, 6%

КЛАССИФИКАЦИЯ. • Задние (окципитальные) 10, 6%
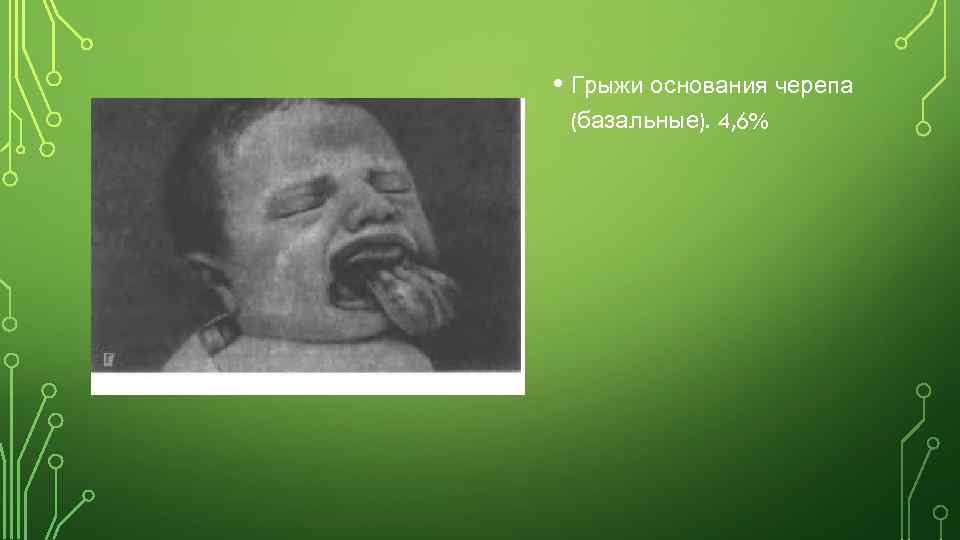
• Грыжи основания черепа (базальные). 4, 6%

• Преимущественно встречаются передние грыжи, локализующиеся в местах эмбриональных щелей — у корня носа, у внутреннего края глазницы. Задние мозговые грыжи располагаются в области затылочного отверстия (выше или ниже его). При наиболее редких базилярных (базальных) грыжах дефект локализуется в области передней или средней черепной ямки, грыжевое содержимое выступает в полость носа или ротовую полость.
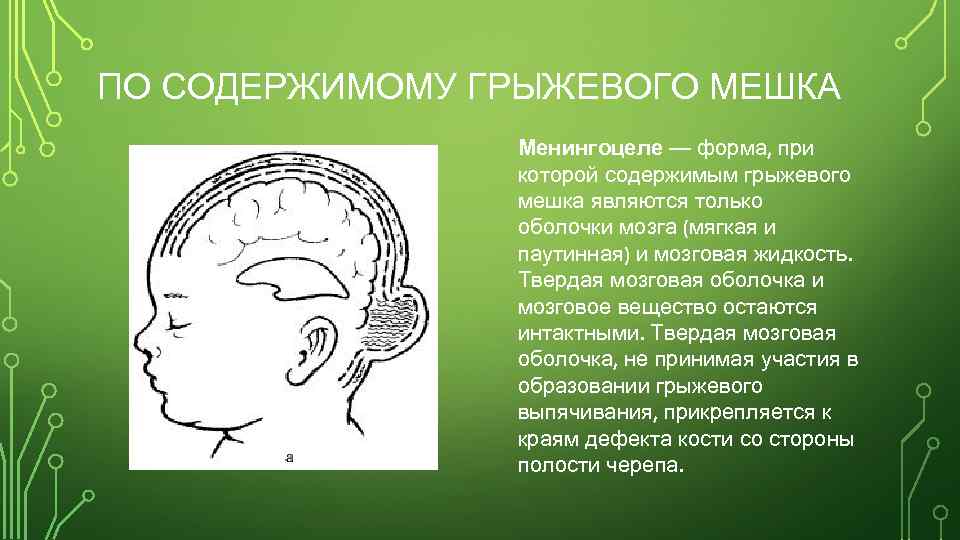
ПО СОДЕРЖИМОМУ ГРЫЖЕВОГО МЕШКА Менингоцеле — форма, при которой содержимым грыжевого мешка являются только оболочки мозга (мягкая и паутинная) и мозговая жидкость. Твердая мозговая оболочка и мозговое вещество остаются интактными. Твердая мозговая оболочка, не принимая участия в образовании грыжевого выпячивания, прикрепляется к краям дефекта кости со стороны полости черепа.
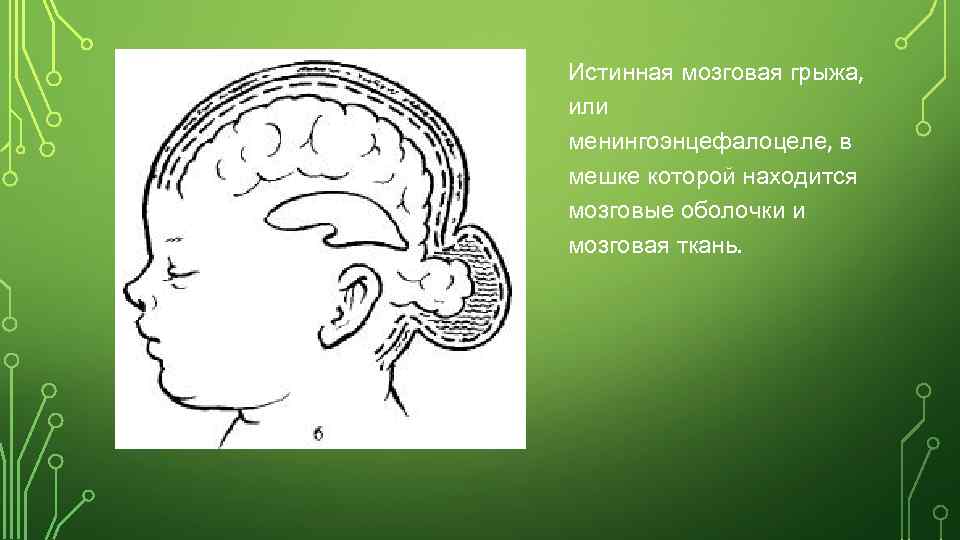
Истинная мозговая грыжа, или менингоэнцефалоцеле, в мешке которой находится мозговые оболочки и мозговая ткань.
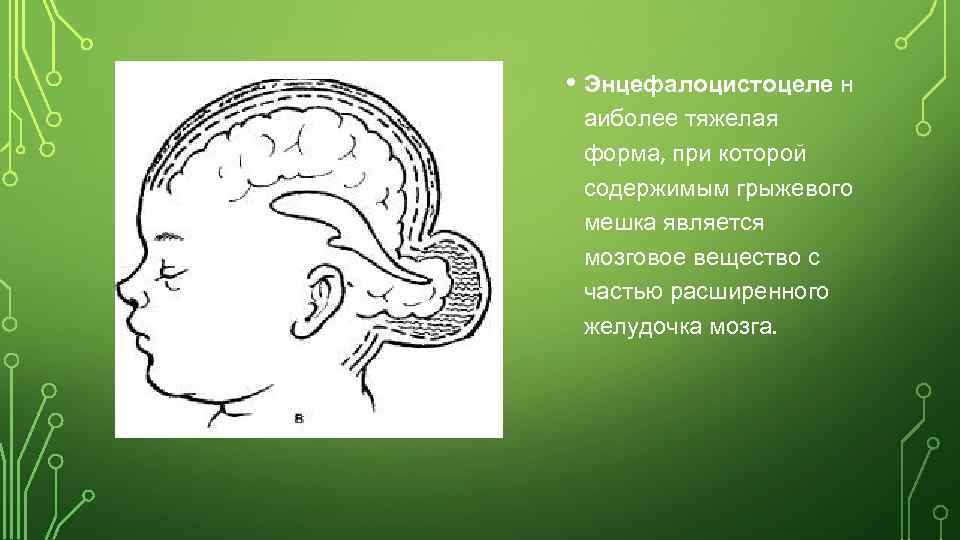
• Энцефалоцистоцеле н аиболее тяжелая форма, при которой содержимым грыжевого мешка является мозговое вещество с частью расширенного желудочка мозга.
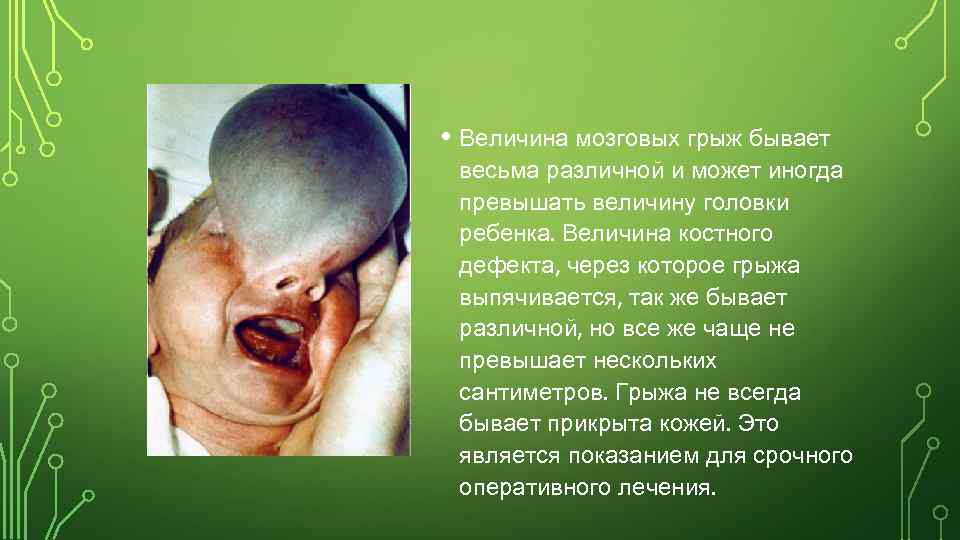
• Величина мозговых грыж бывает весьма различной и может иногда превышать величину головки ребенка. Величина костного дефекта, через которое грыжа выпячивается, так же бывает различной, но все же чаще не превышает нескольких сантиметров. Грыжа не всегда бывает прикрыта кожей. Это является показанием для срочного оперативного лечения.

КЛИНИЧЕСКАЯ КАРТИНА. • . При осмотре ребенка определяется опухолевидное образование, располагающееся чаще в области переносицы, у внутреннего угла глаза или реже в затылочной области. Кожа над опухолью не изменена, пальпация безболезненна. При передних грыжах обращает на себя внимание истинный гипертелоризм. Консистенция грыжевого выпячивания мягкоэластичная, иногда определяется флюктуация. При беспокойстве ребенка образование становится более напряженным, иногда удается определить флюктуацию, что свидетельствует о сообщении с полостью черепа. Значительно реже определяются края костного дефекта черепа.

• При передних черепно-мозговых грыжах на первый план выступают деформации лицевого скелета, уплощение переносицы, широко расставленные глаза, косоглазие. Задние мозговые грыжи, при которых головной мозг страдает сильнее, часто сопровождаются микроцефалией и умственной отсталостью. • Симптомы нарушения центральной нервной системы могут отсутствовать, но если они нерезко выражены, особенно у новорожденных, их трудно выявить. В более старшем возрасте у детей обнаруживают поражения черепных нервов, асимметрию сухожильных рефлексов, патологические рефлексы; иногда наблюдаются парезы конечностей, эпилептические припадки. • Дети с менингоцеле развиваются сравнительно нормально как физически, так и интеллектуально, в то время как при ис-тинной мозговой грыже появляются выраженные нарушения со стороны центральной нервной системы.

ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА. • Дифференциальный диагноз передних черепно-мозговых грыж проводят главным образом с дермоидными кистами, которые иногда располагаются у внутреннего угла глаза. В отличие от мозговых грыж дермоидные кисты обычно бывают небольшими (редко более 1— 1, 5 см), имеют плотную консистенцию. Причиной диагностической ошибки может явиться узурация (процесс образования щели в костной пластинке) костной пластинки, выявляемая при рентгенографическом исследовании и принимаемая за

• Реже черепно-мозговую грыжу приходится дифференцировать от липомы, гемангиомы и лимфангиомы. При опухолевидных образованиях мягких тканей никогда не определяются костный дефект и пульсация, характерные для черепно-мозговой грыжи.
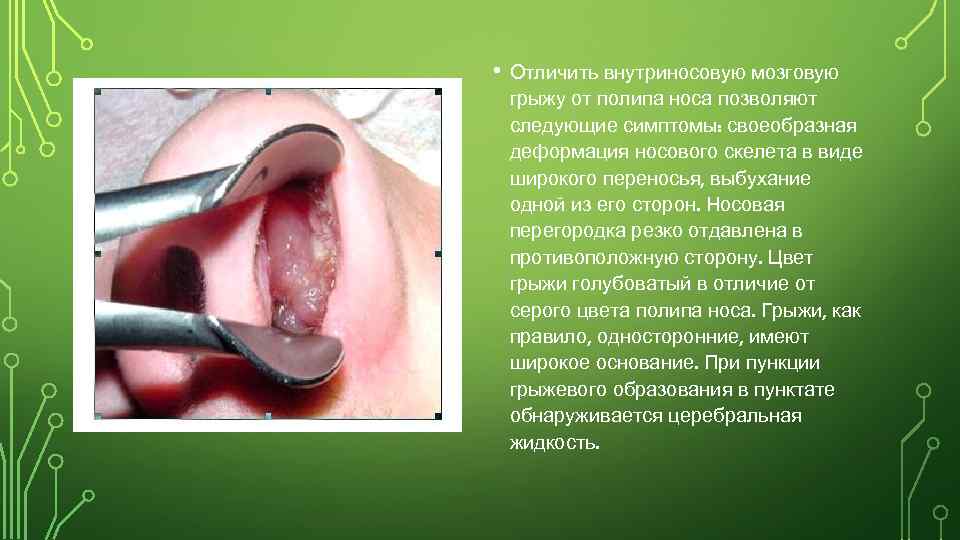
• Отличить внутриносовую мозговую грыжу от полипа носа позволяют следующие симптомы: своеобразная деформация носового скелета в виде широкого переносья, выбухание одной из его сторон. Носовая перегородка резко отдавлена в противоположную сторону. Цвет грыжи голубоватый в отличие от серого цвета полипа носа. Грыжи, как правило, односторонние, имеют широкое основание. При пункции грыжевого образования в пунктате обнаруживается церебральная жидкость.

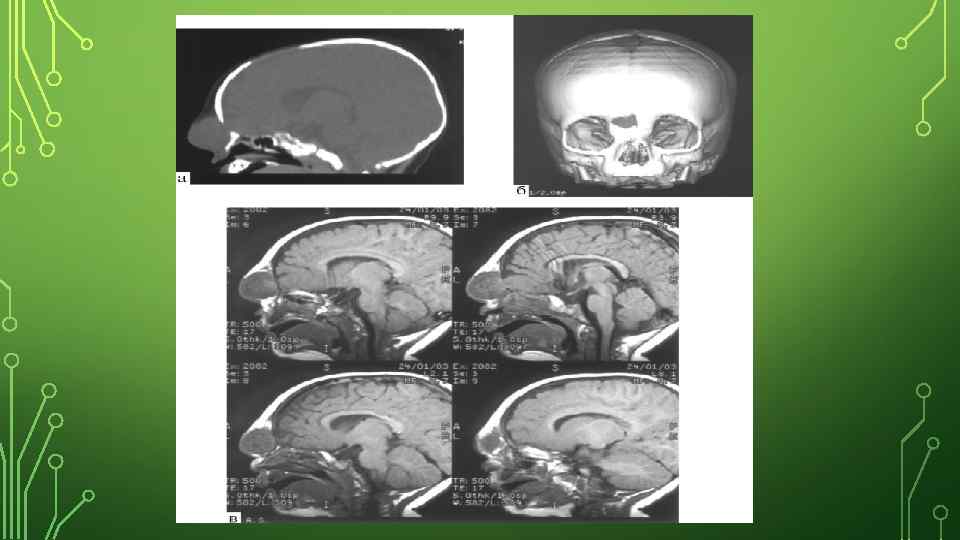
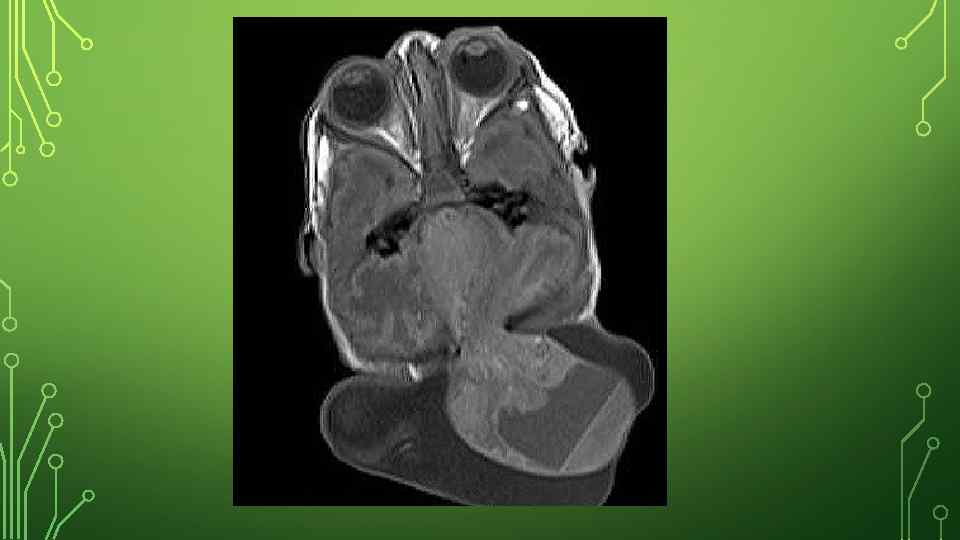
ДИАГНОСТИКА • Анализ жалоб и анамнеза заболевания (опрос родителей): • как протекала беременность этим ребенком (были ли какие-либо инфекционные заболевания у беременной, особенно в первый триместр, принимала ли она лекарственные препараты, наркотики, алкоголь, курила ли); • были ли в семье случаи подобного порока развития. • Неврологический осмотр: оценка наличия опухолевидного мягкого образования на голове или лице, состояние мышечного тонуса (может быть как повышенным, так и сниженным), движений глазных яблок (может наблюдаться косоглазие, ограничение подвижности глазных яблок). • Осмотр детским отоларингологом: осмотр полости носа, поиск грыжи в носу, оценка наличия истечения ликвора (цереброспинальная жидкость, обеспечивающая питание и обмен веществ головного мозга) из носа. • КТ (компьютерная томография) и МРТ (магнитно-резонансная томография) головы: позволяют послойно изучить строение головного мозга, оценить содержимое грыжевого мешка (выпячивание, стенки которого образованы кожей и оболочками мозга), размеры дефекта костей черепа.

ПОКАЗАНИЯ И ПРОТИВОПОКАЗАНИЯ ДЛЯ ОПЕРАТИВНОГО ЛЕЧЕНИЯ. • Если нет срочных жизненных показаний (как например при быстром росте припухлости и опасности разрыва истонченных тканей оперировать необходимо в первые дни после рождения) , то грыжу у детей выгоднее оперировать в возрасте не ранее 5 -6 (2 -3) лет. . Нередко к хирургическому вмешательству прибегают у взрослых, когда больные решаются на операцию с косметической целью. При сочетании грыжи с водянкой головного мозга вначале излечивают водянку и лишь после этого оперируют грыжу. Поступать наоборот недопустимо, так как после закрытия дефекта и закрытия грыжевого мешка водянка иногда может прогрессировать или появляются резкие головные боли. Плеоцитоз в ликворе и наличие оболочечных симптомов является противопоказанием для любого метода оперативного вмешательства.

СУЩЕСТВУЕТ ДВА СПОСОБА ОПЕРАТИВНОГО ВМЕШАТЕЛЬСТВА ПРИ ПЕРЕДНИХ МОЗГОВЫХ ГРЫЖАХ: • экстракраниальный (внечерепной) – заключается в удалении грыжевого мешка и закрытии дефекта кости без вскрытия полости черепа. Его применяют при отшнуровавшихся грыжах и небольших дефектах кости у детей в возрасте до 1 года.

• В 1881 г. Н. В. Склифосовский впервые предпринял экстракраниальное иссечение мозговой грыжи, за- кончившееся выздоровлением. С этого времени хирургическая мысль пошла по пути радикального оперирования врожденных мозговых грыж.

• В зависимости от величины грыжи и состояния кожных покровов над ней производят линейный, овальный или окаймляющий разрез с удалением излишних участков кожи. После этого отсепаровывают грыжевой мешок, выделяют его вплоть до на- ружного костного отверстия и после прошивания и перевязывания шейки прочной лигатурой отсекают. Небольшой костный дефект закрывают путем послойного ушивания над ним мягких тканей. При диаметре наружного отверстия грыжевого канала более 1 см его закрывают либо костным лоскутом, выкраиваемым из наружной пластинки костей черепа, либо путем введения в костный грыжевой канал соответствую- щей величины штифта из органического стекла, после чего послойно зашивают мягкие ткани.

• Однако частые неудачи при этой операции привели к тому, что в последние десятилетия внечерепной способ стал применяться лишь при небольших грыжах с маленьким костным дефектом при условии полного отшнурования грыжевого мешка от ликворных пространств го- ловного мозга. В случаях сообщения грыжевого мешка с ликворными пространствами при экстракраниальном подходе создается опасность инфицирования полости черепа с развитием ликворных свищей и менингита.

• Интракраниальный способ — закрытие внутреннего отверстия костного дефекта с подходом к нему из полости черепа — применяют у детей старше 1 года. Операцию производят в два этапа: первый этап — интракраниальная пластика дефекта костей черепа, второй — удаление грыжевого мешка и пластика носа (выполняют через 3— 6 месяцев). Метод впервые предложен П. А. Герценом (1926).

• Кожный разрез в виде дуги проводят по границе волосистой части лба и обоих висков. Большой кожно-апоневротический лоскут отворачивают кпереди в сторону носа. Надкостницу рассекают по краю костного разреза , затем по стреловидному шву и параллельно верхнему краю орбит с обеих сторон.

• Фрезевые отверстия накладывают по линии разреза надкостницы с таким расчетом, чтобы после пропила кости образовалось два костных лоскута, каждый из которых мог бы на ножке из височной мышцы мог быть отвернут в сторону ( в виде двух створок). Передний пропил должен быть расположен как можно ближе к краю орбиты, что бы можно было легче подойти к шейке грыжевого мешка. Срединный пропил кости лучше проводить, чуть отступя от срединной линии, чтобы не повредить сагитальный синус. Повреждений лобных пазух остерегаться не следует, так как при передних грыжах они рудиментарны, либо вовсе отсутствуют.

• После обнажения твердой мозговой оболочки, последнюю широким шпателем или распатором постепенно отделяют от кости, оттесняя обе лобных доли кзади. Шаг за шагом таким способом подходят к шейке грыжевого мешка и начинают отделять ее от внутреннего отверстия костного грыжевого канала при помощи изогнутого распатора. Оттеснение лобных долей и выделение шейки грыжевого мешка проходит легче, если предварительно эвакуировать 20 -30 мл ликвора люмбальным или вентрикулярным путем. • Производить отделение шейки нужно осторожно, что бы не повредить твердую мозговую оболочку, которая очень тонка и может быть припаяна к кости.


• После выделения шейки грыжевого мешка ТМО в области этой шейки осторожно рассекают циркулярным разрезом, отступя на 2 -3 см от костного деффекта, а затем отсекают. • ТМО со стороны лобной доли тщательно зашивают узловыми швом. Затем приступают к закрытию грыжевого костного отверстия со стороны полости черепа. Исполюзуют костную пластину выкраеваемую из лобной кости, либо пластика из органического стекла.

• Через месяц или позже проводят второй этап операции с целью удаления отсеченного при первом этапе грыжевого мешка с его содержимым ( как при внечерепном способе). Иногда второй этап оказывается излишним так как грыжевой мешок и его содержимое с течением времени атрофируется , рубцуется и западает.
Источник
Утратил силу — Архив

РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК – 2015
Категории МКБ:
Spina bifida [неполное закрытие позвоночного канала] (Q05)
Разделы медицины:
Нейрохирургия, Педиатрия
Общая информация
Краткое описание
Экспертным советом
РГП на ПХВ «Республиканский центр развития здравоохранения»
Министерства здравоохранения и социального развития Республики Казахстан
от «30» ноября 2015 года
Протокол № 18
Спинномозговая грыжа — это врожденная аномалия, при которой один или несколько позвонков в процессе внутриутробного развития не сомкнулись в области остистых отростков, и в оставшуюся щель выпадает спинной мозг с оболочками. Спинномозговая грыжа — тяжелый порок развития, характеризующийся врожденным незаращением позвоночника с одновременным грыжевым выпячиванием твердой мозговой оболочки, покрытой кожей. Содержимое грыжи — спинномозговая жидкость либо спинной мозг. Популяционная частота 1:1000 новорожденных. Этиология порока мультифакторная.
I. ВВОДНАЯ ЧАСТЬ:
Название протокола: Врожденная спинномозговая грыжа
Код протокола:
Q05 Spinabifida (неполное закрытие позвоночного канала)
Дата разработки протокола: 2014 год (пересмотрен 2015 г.).
Сокращения, используемые в протоколе:
ВИЧ – вирус иммунодефицита человека
ЖДА – железодефицитная анемия
ИФА – иммуноферментный анализ
КТ – компьютерная томография
МРТ – магнитно-резонансная томография
ОАК – общий анализ крови
ОАМ – общий анализ мочи
ОАРИТ – отделение анестезиологии, реанимации и интенсивной терапии
СМГ – спинномозговая грыжа
СОЭ – скорость оседания эритроцитов
ТМО – твердая мозговая оболочка
УЗИ – ультразвуковое исследование
ЭКГ – электрокардиография
Категория пациентов: дети.
Пользователи протокола: нейрохирурги.
Мобильное приложение “MedElement”
– Профессиональные медицинские справочники. Стандарты лечения
– Коммуникация с пациентами: онлайн-консультация, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Мобильное приложение “MedElement”
– Профессиональные медицинские справочники
– Коммуникация с пациентами: онлайн-консультация, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Классификация
Клиническая классификация [1,7]
Пороки формирования невральной трубки
Мальформация Киари
Краниошизис
(дефекты закрытия переднего нейропора)
– Анэнцефалия
– Энцефалоцеле
– Экзэнцефалия
– Менингоцеле
Рахишизис
(дефекты закрытия заднего нейронопора)
– Менингоцеле
– Миеломенингоцеле
– Spina bifida
– Оболочечные формы
– Корешковая форма
– Мозговая форма
– Терминальное миелоцистотеле
– Осложненная форма
Менингоцеле. При этой форме имеется незаращение дужек позвонков; через дефект выпячиваются только оболочки спинного мозга. Содержимым грыжевого мешка является цереброспинальная жидкость без элементов нервной ткани, спинной мозг обычно не изменен и расположен правильно. Неврологический статус не имеет отклонений.
Менингорадикулоцеле. В состав грыжи входят корешки спинного мозга, часть которых сращена с внутренней стенкой грыжевого мешка и слепо заканчивается в ней. Спинной мозг расположен на своем месте. Неврологическая симптоматика отсутствует или выражена слабо.
Менингомиелоцеле. Помимо оболочек, в выпячивание вовлечена и мозговая ткань. Обычно спинной мозг, выйдя из центрального канала, проходит в грыжевой мешок и заканчивается в центре его в виде не замкнувшейся в трубку зародышевой мозговой пластинки. Серое и белое вещество этого участка спинного мозга сформировано неправильно. Многие дети с этим пороком развития имеют неврологические дефекты.
Миелоцистоцеле — самая тяжелая форма, при которой спинной мозг страдает особенно сильно, выпячиваясь вместе с оболочками через дефект позвоночника. Истонченный спинной мозг растянут цереброспинальной жидкостью, скапливающейся в порочно расширенном центральном канале, нередко прилегает к внутренней стенке грыжевого мешка или сращен с ней. Для этой формы характерны тяжелые неврологические расстройства с нарушениями функции тазовых органов и парезом нижних конечностей. Миелоцистоцеле может располагаться в шейном, грудном и грудопоясничном отделах позвоночника.
Рахишизис. При этой патологии происходит полное расщепление мягких тканей, позвоночника, оболочек и спинного мозга. Спинной мозг, не сомкнувшийся в трубку, лежит в расщепленном центральном канале в виде бархатистой массы красного цвета; состоит из расширенных сосудов и элементов мозговой ткани.
Заднийрахишизис нередко сочетается с передним (когда расщеплены не только дужки, но и тела позвонков) и тяжелыми уродствами головного мозга и других органов. Наиболее часто рахишизис встречается в поясничной области. Дети с этой формой порока развития нежизнеспособны.
Spinabifidaocculta — скрытая щель дужек при отсутствии грыжевого выпячивания. Наиболее частая локализация этой формы — крестцовый или поясничный отдел позвоночника.
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ [1]
Перечень основных и дополнительных диагностических мероприятий
Основные (обязательные) диагностические обследования, проводимые на амбулаторном уровне:
– КТ или МРТ позвоночника и головного мозга;
Дополнительные диагностические обследования, проводимые на амбулаторном уровне:
– ЭхоЭГ;
– Рентгенография позвоночника
Минимум обследования при направлении в стационар:
– ОАК,
– ОАМ;
– Биохимический анализ крови;
– Коагулограмма;
– Определение группы крови;
– определение резус фактора;
– Посев кала на пат флору;
– мазок из зева на дифтерию и носа на стафилококк;
– ИФА на маркеры гепатитов В и С;
– ИФА на ВИЧ.
Основные (обязательные) диагностические мероприятия, проводимые на стационарном уровне:
– ОАК;
– Коагулограмма;
– Биохимический анализ крови
– Определение группы крови;
– Определение резус-фактора;
– ОАМ;
Дополнительные диагностические мероприятия (при экстренной госпитализации проводятся диагностические обследования, непроведенные на амбулаторном уровне):
– Посев крови, ликвора и мочи с отбором колоний;
– Рентгенография грудной клетки;
– МРТ головного мозга;
– УЗИ брюшной полости;
– ЭКГ;
– ИФА на внутриутробные инфекции;
– КТ позвоночника;
– КТ головного мозга;
– ПЦР на внутриутробные инфекции.
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи: нет.
Диагностические критерии [6]
Жалобы и анамнез:
Со слов родителей:
– грыжевое выпячивание круглой или овальной формы;
– истечение жидкости из области грыжевого выпячивания;
– беспокойство;
– срыгивание;
– слабость или отсутствие движений в ногах;
– увеличение размеров головы;
– нарушение акта мочеиспускания и дефекации.
– Внутриутробные инфекции;
– Отягощенная наследственность.
Физикальное обследование:
У больных с врожденными пороками развития спинного мозга характерными клиническими признаками являются:
– Двигательные расстройства
– Тактильные расстройства
– Снижение рефлексов
– Деформация опорно-двигательного аппарата
– Нарушение функции тазовых органов (нейрогенный мочевой пузырь)
– Расстройства речи и нарушение психики
– Аномалии развития внутренних органов и опорно-двигательного аппарата
Лабораторные исследования:
Изменения в клинических, биохимических анализах при отсутствии сопутствующей патологии не специфичны
Инструментальные исследования:
– наличие аномалий развития позвоночного канала и структур спинного мозга (костные перегородки, расщепление спинного мозга, туморозные образования типа липом, фибром, тератом, признаки гидроцефалии).
Рентгенография позвоночника
: аномалии развития позвоночного канала.
Показания для консультации специалистов:
– консультация оториноларинголога для санации инфекции носо- и ротоглотки,
– консультация кардиолога – при изменениях на ЭКГ,
– консультация педиатра – при наличии ЖДА,
– консультация инфекциониста – при вирусных гепатитах, зоонозных и в/утробных и др. инфекциях,
– консультация эндокринолога – при эндокринной патологии,
– осмотр офтальмолога – с целью осмотра глазного дна и выявления признаков внутричерепной гипертензии.
Дифференциальный диагноз
Дифференциальный диагноз [7]:
Признак | Спинномозговая грыжа | Тератома |
| Консистенция, состав и цвет образования | Достигают больших размеров, мягкой консистенции, можно определить пульсацию, флуктуацию. Цвет грыжи голубоватый. | Дольчатость строения, наличие плотных включений и асимметричное расположение опухоли. |
| Инструментальные методы исследования | На рентгенографии нарушение формирования позвоночного канала с образованием костных перегородок и расщеплением спинного мозга | На рентгенографии черепа расщепления нет. |
Лечение
Цели лечения:
Главной целью хирургического лечения у больных с спинномозговой грыжей является удаление грыжевого мешка и пластика дефекта в дужках позвонков, уменьшить или стабилизировать неврологический дефицит, восстановление физиологических барьеров.
Тактика лечения [4]
Немедикаментозное лечение:
Диета при отсутствии сопутствующей патологии – соответственно возрасту и потребностям организма.
Медикаментозное лечение, оказываемое на амбулаторном уровне:
Перечень основных лекарственных средств
(имеющих 100% вероятность применения)
Для снижения внутричерепного давления назначают диуретики:
– ацетазоламид по 30-50мг/кг в сутки
Перечень дополнительных лекарственных средств
(менее 100%вероятность применения)
– раствор сульфат магния 25% по 20-40мг /кг внутримышечно
Медикаментозное лечение, оказываемое на стационаром уровне [10,11,12,13]:
Перечень основных лекарственных средств:
Антибиотики;
Анальгетики.
:
Фуросемид 20мг/мл – 2 мл, амп
Ацикловир 250 мг для в/в инфузий
Ацикловир 0,2 г в таблетках
Гипертонический раствор натрия хлорида 10% – 100 мл, флак
Декстроза 5% – 400 мл
Калия хлорид 4% – 10 мл, амп
Кетопрофен 50 мг/мл – 2 мл, амп
Диклофенак 25 мг/мл – 3 мл, амп
Парацетамол сироп 2,4%, суппозитории ректальные 80 мг, 150мг
Ибупрофен суспензия для перорального применения 100мг/5мл
Карбамазепин 200 мг, таб
Вальпроевая кислота 100 мг/мл, амп
Пропофол эмульсия для внутривенного введения 10 мг/мл- 20 мл, фл
Фентанил 0,05мг/мл (0,005 % – 2 мл), амп
Кислород медицинский, литр
Дексаметазон 4мг/мл, амп
Хлоргексидин 0,05% – 100 мл, флак
Цефтриаксон 1 г, флак
Цефтазидим 1 г, флак
Ванкомицин 1 г, флак
Амикацин 500 мг, флак
Меропенем 1 г, флак
Метоклопрамид 5мг/мл – 2 мл, амп
Омепразол 40 мг, флак. порошок лиоф. для в/в инъекций
Алюминия оксид, магния оксид – 170 мл, суспензия для приема внутрь
Медикаментозное лечение, оказываемое на этапе скорой неотложной помощи:
Дегидратационная терапия:
внутримышечно вводят 1% раствор фуросемида из расчета 0,1 мл/кг массы тела в сутки;
назначают ацетазоламид по30- 40 мг/кг массы тела в сутки;
Другие виды лечения: нет.
Хирургическое вмешательство [7]:
Хирургическое лечение показано сразу после установления диагноза. Характерной является связь более благоприятных исходов с операциями, произведенными в первые месяцы жизни ребенка. Большое значение имеет сохранность нервных корешков и спинного мозга, несмотря на их вовлечение в полость грыжевой кисты. При этом у детей старшего возраста с увеличением грыжевой кисты может развиться полный перерыв указанных нервных структур, что приводит к необратимым двигательным нарушениям нижних конечностей. У детей первых месяцев жизни полный перерыв корешков конского хвоста в стенке грыжевой кисты отмечается редко.
Хирургическое вмешательство, оказываемое в амбулаторных условиях: нет.
Хирургическое вмешательство, оказываемое в стационарных условиях:
Оперативное вмешательство – иссечение, пластика СМГ.
Цель операции: уменьшение неврологического дефицита.
Удаление СМГ производится с использованием микрохирургической техники и интраоперационной оптики. По показаниям могут быть использованы нейронавигация, интраоперационный электрофизиологический мониторинг.
Герметическое закрытие (при необходимости — пластика) ТМО при завершении операции является стандартом. Стандартом в лечении гидроцефалии являются шунтирующие операции (эндоскопическая фенестрация дна III желудочка или вентрикулоперитонеостомия).
Профилактика осложнений:
– ограничение психофизической активности;
– полноценное питание и нормализация ритма сна и бодрствования;
– избегать переохлаждения и перегревания;
– избегать травматизации области послеоперационных ран.
Дальнейшее ведение:
Первый этап (ранний) медицинской реабилитации– оказание МР в стационарных условиях (отделение реанимации и интенсивной терапии или специализированное профильное отделение)с первых 12–48 часов при отсутствии противопоказаний. Пребывание пациента на первом этапе завершается проведением оценки степени тяжести состояния пациента и нарушений в соответствии с международными критериями и назначением врачом-координатором следующего этапа МР.[9]
Последующие этапы медицинской реабилитации – темы отдельного клинического протокола.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе:
– Улучшение общего состояния больного;
– Регресс неврологической симптоматики;
– Заживление послеоперационной раны.
Препараты (действующие вещества), применяющиеся при лечении
| Алюминия гидроксид (Aluminium hydroxide) |
| Амикацин (Amikacin) |
| Ацетазоламид (Acetazolamide) |
| Ацикловир (Acyclovir) |
| Вальпроевая кислота (Valproic Acid) |
| Ванкомицин (Vancomycin) |
| Дексаметазон (Dexamethasone) |
| Декстроза (Dextrose) |
| Диклофенак (Diclofenac) |
