Фораминальная блокада при грыже
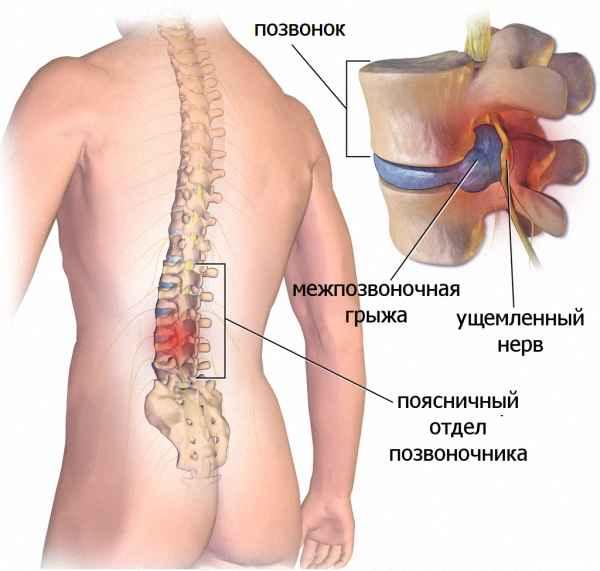
Фораминальная протрузия диска и грыжа — наиболее частая причина выраженного острого болевого синдрома в спине, связанного с патологией дисков. Как правило, пациенты с такой локализацией дефектов межпозвонкового диска дольше других ходят по врачам, и лечатся почти без всякого успеха. Фораминальная протрузия и грыжа — наиболее часто оперируемая локализация патологии диска при наличии выраженного болевого синдрома в спине, и на ранних сроках болезни.
К счастью, такой вид грыжевого выпячивания встречается нечасто, и по оценкам, он не превосходит 15% от всех локализаций грыж. Другие исследователи дают ещё меньшую распространенность: от 4% до 10%. Самое частое их расположение — это поясничный отдела позвоночника, на уровне L4-L5, и на уровне L5-S1, то есть в месте перехода позвоночного столба в неподвижную крестцовую кость.
Есть особенности подобной локализации грыжи. Это боль, и проводниковые (на отдалении от места локализации) чувствительные и двигательные неврологические расстройства. Объясним, чем фораминальные протрузии или грыжи отличаются от других мест возникновения дефектов межпозвонкового диска.
Что такое фораминальная протрузия диска?
Известно, что в каждом сегменте спинного мозга от него отходят сегментарные парные нервные корешки. Точнее, чувствительные ветви входят, поскольку они несут чувствительность на анализ вверх, а двигательные выходят. На уровне 2 поясничного позвонка спинной мозг заканчивается, и ниже в канале располагаются нервы конского хвоста, которые также продолжают выходить в соответствующие боковые отверстия между позвонками. Эти места выхода хорошо заметны на рисунке.
Медицинский термин «фораминальная» происходит от латинского слова foramen, что означает «отверстие». Если рассмотреть позвонок, то фораминальная грыжа образуется только в том случае, когда мы берем два позвонка, один вышележащий, а другой нижележащий. Между ними в области тел расположен межпозвонковый диск.
Место выхода соответствующего корешка, который имеет и чувствительную и двигательную порцию, как раз в области фораминального отверстия. Так называется отверстие между дужками двумя смежных позвонков, и является костным каналом длиной около полутора сантиметров. Можно считать это критическим и «узким местом». Если межпозвонковый диск будет иметь деформацию (выпячивание) как раз в этом месте, то он гарантированно сдавит нервные корешки.
В случае других локализаций грыжи она может вообще не сдавливать корешки, и не проявляться болевым синдромом. Но вот в случае формальных протрузий и грыж такая клиническая картина, как боли, и проводниковые расстройства будет обязательны.
Виды фораминальных грыж
Существует несколько видов фораминальных грыж. Это следующие локализации, которые диагностируются по МРТ:
- внутренняя фораминальная, или интрафораминальная. Это деформация диска непосредственно внутрь отверстия, где локализуются нервные корешки;
- экстрафораминальная протрузия — это расположение дефектов диска за пределами отверстия, несколько сбоку к позвоночным дугам. В этом случае «свободного места» между грыжей и корешком гораздо больше, спинномозговые нервы могут практически не сдавливаться. Это тот вариант, при котором болевой синдром может быть выражен нерезко;
- циркулярная (круговая) разновидность — это состояние, при котором диск выпячивается равномерно, и дуга такого выпячивания захватывает не только пространство межпозвонкового канала, но также и область нервных корешков. Именно компрессия боковых областей и отличает циркулярную фораминальную протрузию от чисто циркулярной. Именно этот вариант и встречается чаще всего;
- наконец, можно выделить и дорзальную, или заднефораминальную грыжу. Кроме сдавливания нервных корешков, грыжа устремляется в полость центрального канала. В случае нижней локализации, когда спинной мозг уже закончился, такая грыжа, и в особенности, секвестрированная, может вызывать клинику синдрома «конского хвоста» с резкими, стреляющими болями в ногах, онемением промежности, эректильной дисфункцией и другими симптомами.
Кроме этой классификации, можно выделить также левосторонние варианты. Соответственно, могут быть варианты развития фораминальных грыж в шейном и грудном отделе позвоночника, но это бывает реже.
У фораминальной грыжи существуют особенности. Например, она редко бывает изолированной, и спустя несколько лет количество грыж увеличивается. Это вызвано значительным нарушением биомеханики при латеральном, то есть боковом дефекте. В том случае, если нагрузка на деформированный диск происходит не равномерно по центру, (как при циркулярных протрузиях), а сбоку, то это вызывает критическое повышение давления и в смежных дисках. Такая множественная патология приводит к нестабильности многих сегментов позвоночника.
Причины образования фораминальных протрузий
Рассмотрим более подробно причины, которые вызывают развитие фораминальных протрузий и грыж. Производящий фактор — это неравномерная нагрузка на различные отделы позвоночника, и, следовательно, на различные отделы соответствующего межпозвонкового диска.
Предасполагающим фактором можно считать повышенную хрупкость диска и потерю его эластичности. Как правило, в результате протрузии и грыжи образуются по следующим причинам:
- избыточная физическая нагрузка, особенно связанная с подъемом тяжестей при различных тренировках, а также при производственных или хозяйственных работах;
- асимметрия нагрузки, например переноска тяжестей на одном плече или в одной руке с одновременным наклоном в сторону;
- перенесённые травмы и переломы позвонков, связанные с последующей дистрофией и дегенерацией хрящей;
- малоподвижный образ жизни и длительное пребывание в одной и той же позе. В данном случае нарушается кровоснабжение глубоких мышц, и питание хрящей;
- вредные привычки и малое потребление жидкости;
- врождённая патология, связанная с нарушением структуры коллагена или мутация соответствующих генов, отвечающих за синтез гликозаминогликанов;
- избыточная масса тела;
- нарушение осанки, плоскостопие;
- наличие сколиоза.
Таким образом, причины фораминальных протрузий и грыж ничем не отличаются от других локализаций. Просто в данном случае диск деформируется так, чтобы максимально сдавить нервные корешки. В некотором случае, это может быть и случайностью.
Признаки и симптомы патологии
Фораминальная грыжа при классическом течении проявляется яркой, своеобразной клинической картиной. При возникновении протрузии, и тем более грыжи, начало заболевания острое, а боль чрезвычайно сильна.
Боль и ее особенности
Практически всегда с самого начала у пациента развивается анталгическая поза, или вынужденное положение, задача которого – облегчить боль, вплоть до «замирания» в неудобной позе. Такая острая боль в спине может плохо сниматься даже сильными нестероидными провоспалительными препаратами. Иногда требуется обезболивание средствами, по своей силе приближающимися к наркотикам, например применение Трамадола, но, конечно не на территории Российской Федерации.
Кроме большой силы, это боль способна иррадиировать в ягодицу, в бедро, подколенную ямку, и даже опускаться до стопы. Боль чрезвычайно резко усиливается при малейшем сотрясении, по характеру невралгии. Причина сотрясения отечного корешка — повороты туловища, попытка потужиться в туалете, кашель, смех, и даже глубокий вдох.
Резкий отек нервных корешков усиливает длительное вынужденное нахождение в одной и той же позе, и это особенно мучительно. С одной стороны, пациент пытается устроиться неподвижно, чтобы избежать малейшего смещения зоны отека. С другой стороны, чем дольше это состояние неподвижности, тем сильнее отёк. Именно поэтому в первые дни возникновения таких симптомов пациентам можно назначать лёгкие мочегонные средства и ограничения приема жидкости.
Проводниковые расстройства чувствительности
Кроме выраженного болевого синдрома у пациентов отмечаются чувствительные или двигательные расстройства, в зависимости от того, какой компонент корешка (передний или задний, двигательный или чувствительный) прижат и раздражен протрузией или грыжей. Конечно, могут наблюдаться и оба эти вида расстройств одновременно.
К чувствительным нарушениям, кроме боли (ведь боль тоже вид чувствительности) чаще всего относятся парестезии, в виде «ползания мурашек», так называемая формикация. Второй характерный симптом — это онемение. При наличии поражения нервов, нейропатическом компоненте, боль будет иметь жгучий, неприятный характер.
Соответственно локализации корешка, тип расстройств чувствительности соответствует всей зоне иннервации данного корешка, и поэтому больше напоминает «лампасное» распределение вдоль ноги узкой лентой сверху вниз. Такая корешковая, «лампасная» симптоматика (слева) отличается по площади и локализации от поражения отдельных нервов справа (см. рис.).
Куда иррадирует определенная область позвоночника.
При проверке чувствительности пациент может не различать лёгкое прикосновение к коже в зоне иннервации данного корешка, а при попытке врача прикоснуться к пальцам стопы пациент с трудом, или вообще не может различить, за какой палец взялся врач, и так далее.
Двигательные нарушения тонуса и силы мышц
Двигательные расстройства наиболее опасны, поскольку именно они приводят к прогрессирующим нарушениям ходьбы и к инвалидизации пациентов. В случае поражения моторных корешков возникает слабость мышц, и чаще всего — это мышцы голени и стопы. Пациент испытывает трудности при ходьбе, невозможность поднять тыл стопы, и она начинает пришлёпывать. Это прогностически грозный признак, поскольку спустя некоторое время развивается гипотрофия мышц конечности, или на стопе или в области голени, и одна нога становится тоньше другой.
На осмотре врач, кроме элементарного снижения силы с одной стороны отмечает снижение сухожильных рефлексов с той же стороны. При наличии грыжи на МРТ это позволяет поставить точный, топический диагноз.
В случае локализации фораминальной грыжи в шейном отделе позвоночника симптоматика будет практически такая же, но другой локализацией симптомов. Это стреляющие боли в руках и в шее, онемение в руках и в области шеи, слабость в руках, развитие гипотрофии мышц конечностей.
Какой врач лечит протрузии
Прежде всего, никогда нельзя утверждать, что у пациента имеется фораминальная протрузия или грыжа, пока врач не увидит это собственными глазами, рассматривая МР-томограммы соответствующего отдела позвоночника, выполненные с достаточно высоким разрешением (1,5 Тл).
Соответственно, вначале пациента должен осмотреть врач-невролог и назначить ему проведение магнитно-резонансной томографии. КТ, или рентгеновская компьютерная томография менее информативна. Никакие другие способы диагностики не позволяют поставить точный диагноз.
Пожалуй, в случае длительного течения болезни, значительного снижения силы в ногах и при наличии расстройств чувствительности ещё можно провести электронейромиографию, которая покажет, насколько тяжёлыми являются расстройства в соответствующих нервных корешках их периферических нервах. Это исследование может определить прогноз, например, при определении степени инвалидности. Но ЭНМГ — это вспомогательный способ диагностики, он не позволяет показать собственно наличие грыж.
Основные принципы лечения
Неблагоприятные факторы, связанные с постоянным сдавлением корешка приводят к тому, что консервативное лечение при фораминальных протрузиях и грыжах практически неэффективно. Максимум, что можно добиться назначением внутримышечных лекарственных препаратов в первые дни болезни — это купирование острого болевого синдрома, Но, как правило, даже в фазу затихающей ремиссии у пациента постоянно существует боль в спине, правда не такая острая. Устойчивую ремиссию при фораминальных протрузиях, когда качество жизни не страдает, а боли нет, получить не удается. Это вызвано слишком узким пространством, в котором сдавливается нервный корешок и в случае, например, интрафораминальной грыжи практически нет никаких шансов за то, что консервативная терапия принесёт какое-либо стойкое облегчение. Особенно тяжело лечить множественные грыжи, на фоне избыточной массы тела пациента и в пожилом возрасте, при наличии сопутствующей патологии, например, сахарного диабета.
В первые день-два естественно, тактика лечения будет одинаковой при всех протрузиях и грыжах, вне зависимости от уровня и локализации. Это внутримышечное введение препаратов НПВС при отсутствии противопоказаний, центральных миорелаксантов, в случае тяжелого болевого синдрома — блокада. Показано применение калийсберегающих диуретиков, ограничение жидкости, ношение корсета.
При таких грыжах длительное консервативное лечение, например массаж и лечебная физкультура, лечение вытяжением и кинезиотерапия, внутримышечное введение собственной обогащенной тромбоцитами плазмы — не дают никаких эффектов. Помогает при фораминальной грыже с яркой клиникой только лишь операция. Рассмотрим основные способы современного малоинвазивного оперативного лечения, применяющиеся именно при этой локализации протрузий и грыж.
Операция удаления фораминальной грыжи
По статистике, именно при этом виде протрузий и грыж оперативное лечение удается проводить раньше всего, в некоторых случаях даже уже через 2-3 недели после начала обычно неэффективного консервативного лечения. Классически, в конце ХХ века грыжи этой локализации классически удалялись с помощью операции фораминотомии или интерламинэктомии с дополнением медиальной фасетэктомии. Удаление соответствующих фасеточных суставов (фасетэктомия) выполнялась, чтобы получить доступ к локализации грыжи в «узкое место». Это значительно удлиняло срок оперативного вмешательства, увеличивало кровопотерю, и в качестве отдаленных последствий довольно часто развивался сколиоз с остаточным болевым синдромом и нестабильностью.
В настоящее время существуют более современные способы оперативного вмешательства, например трансфораминальное эндоскопическое удаление грыжи. Это означает, что в том месте, где из позвоночного канала выходит соответствующий спинномозговой корешок, и удаляется грыжа, причем непосредственно через фораминальное отверстие. Никакого разреза кожи, и тем более, удаления частей позвонков не производится, а выполняется только лишь прокол под визуальным рентгенологическим контролем.
В повреждённый межпозвонковый диск вводится игла, а затем она используется как проводник. По ней проводится рабочий цилиндр-тубус, оборудованный оптикой. Затем убирается необходимая часть диска, чтобы уменьшить внутридисковое давление, а при наличии секвестра удаляется и секвестрированная часть.
Главная часть диска, которая не была подвергнута грыжевому выпячиванию, сохраняется. Диск продолжает функционировать, а в результате ликвидации грыжевого выпячивания или секвестра исчезают проводниковые неврологические расстройства. Эти манипуляции осуществляются вне канала позвоночника, и поэтому не сопровождаются таким осложнением, как последующим образованием рубцовой ткани и формированием фиброзных тяжей. Также в случае фораминальной грыжи может применяться лазерная вапоризация, которая также относится к современным малоинвазивным вмешательствам.
Такие способы оперативного лечения широко распространены не только в странах с развитой медициной, таких так США, Великобритания, Израиль. Вплотную к ним по качеству и благоприятным отдаленным последствиям приблизились страны Восточной Европы, например Чехия.
Заключение
В заключение следует сказать о последствиях многолетнего и бездумного лечения этих грыж с помощью санаторно-курортного лечения, ванн, грязей, и различных физиотерапевтических способов. Сам грыжевой дефект, или выпячивание диска, на данном этапе развития медицины невозможно удалить или ликвидировать никаким образом, кроме операции. Никакой электрофорез с карипазимом, никакие сеансы ударно-волновой терапии не могут ликвидировать сформировавшуюся грыжу — участок хряща, выпавшего за пределы границ диска под влиянием высокого давления.
Поэтому в том случае, если у вас по результатам МРТ с напряженностью магнитного поля не менее 1,5 тесла поставлен диагноз фораминальной грыжи, например, правосторонней, то, в первую очередь, Вам необходимо проконсультироваться у опытного нейрохирурга, и не слушать советы народных целителей и обладателей «уникальных методик». Ничего хорошего из этого не получится. Только операция позволит быстро подняться на ноги и предотвратит риск возникновения инвалидности.
Источник

Ведущий симптом грыжи, локализованной в области поясничных межпозвонковых дисков, — острая боль. Она настолько сильная, что не устраняется даже внутримышечными инъекциями нестероидных противовоспалительных средств. Поэтому для купирования болевого синдрома при грыже поясничного отдела позвоночника проводятся медикаментозные блокады с глюкокортикостероидами в сочетании с анестетиками.
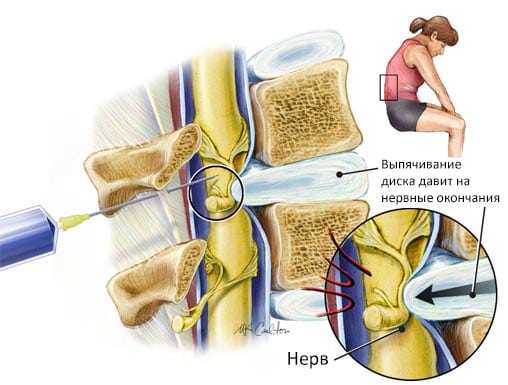
Механизм блокады.
С какой целью проводится блокада при грыже
Важно знать! Врачи в шоке: “Эффективное и доступное средство от боли в суставах существует…” Читать далее…
Поясничное смещение межпозвонковых дисков всегда сопровождается «прострелами», или люмбаго. Так называется вид боли, который возникает на фоне деструктивно-дегенеративных изменений позвоночных структур. Люмбаго становится причиной выраженных двигательных ограничений. Человек старается не совершать движений, способных спровоцировать боль в пояснице. Хотя «прострел» — это только симптом, при отсутствии врачебного вмешательства он приводит к развитию осложнений — корешковых синдромов (радикулитов). Чтобы не допустить ухудшения качества жизни человека, а в тяжелых случаях — инвалидизации, проводятся медикаментозные блокады.
Лечебная процедура заключается во введении в определенные части тела растворов с анальгетической эффективностью. Чаще инъекции делаются непосредственно в область боли. Такой способ введения позволяет быстро устранить все дискомфортные ощущения за счет «выключения» некоторых звеньев рефлекторной дуги. Обезболивающее действие препаратов может проявляться в течение нескольких дней.
Новокаиновая блокада.
Иногда медикаментозные блокады проводятся с диагностическими целями. Это актуально при поясничной грыже, осложненной неврологической симптоматикой с выпадением функций. При трудностях с постановкой диагноза врач вводит инъекционный раствор для установления четкой связи между расположением источника боли и специфическими клиническими проявлениями.
Разновидности
При выборе методики проведения лекарственной блокады при поясничной грыже врач учитывает несколько факторов. Это размер и вид образовавшегося выпячивания, количество возникших осложнений, интенсивность болевого синдрома, возраст пациента.
| Виды блокад при грыже поясничного отдела позвоночника | Характерные особенности |
| Трансфораминальная избирательная | Лекарственное средство вводится в зону, в которой нервы спинного мозга выходят из межпозвонковых отверстий. Введенные препараты проникают в область грыжевого выпячивания, избавляя пациента от боли, купируя воспалительные отеки, расслабляя скелетную мускулатуру |
| Эпидуральная интраламинарная | Инъекционные растворы вводятся по серединной линии между отростками позвонков. Процедура щадящая, оказывает более выраженное обезболивающее и противоотечное действие, редко вызывает системные побочные проявления |
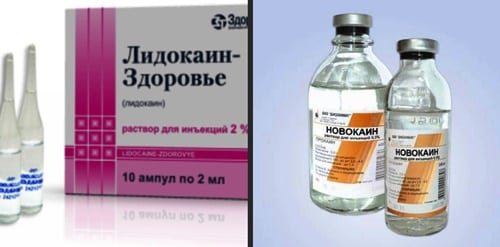
Новокаиновая и Лидокаиновая
Это самые распространенные виды лекарственных блокад. Анестетики проявляют анальгетическую активность сразу после их введения в область грыжевого поясничного выпячивания. Максимальная концентрация действующих веществ обнаруживается в области смещения диска. Но некоторое количество Лидокаина и Новокаина проникает в кровеносное русло, поэтому наблюдается системный обезболивающий эффект. Анестетики часто сочетаются с гормональными препаратами:
- Дипроспан;
- Дексаметазон;
- Триамцинолон.
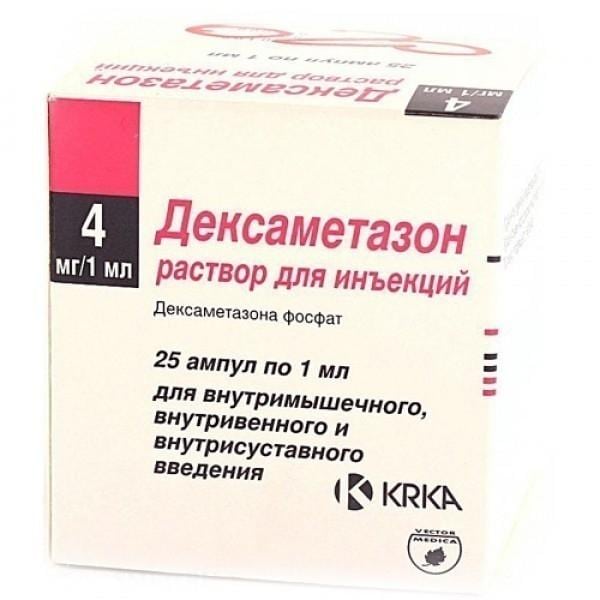
Это необходимо для обеспечения длительного анальгетического действия — в течение суток и более. Без гормональных средств обезболивающая активность анестетиков проявляется на протяжении 1-3 часов.
Блокады с Новокаином и Лидокаином показаны также при протрузиях — состояниях, предшествующих формированию грыжевого выпячивания. Они эффективны и на этапе секвестрации, когда выпавшее пульпозное ядро свисает, как капля, за пределами межпозвонковой щели.
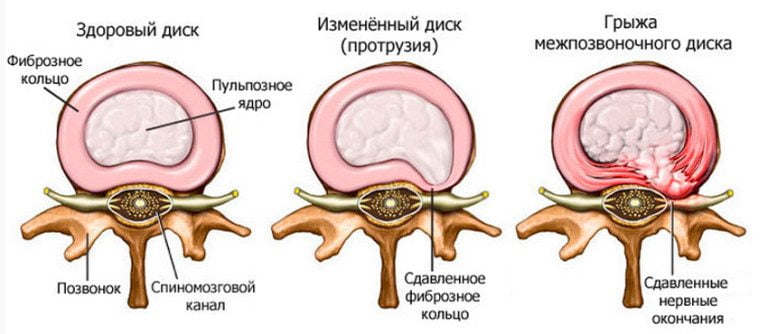
Паравертебральная
Паравертебральная блокада — медицинская процедура, предназначенная для снижения выраженности боли, локализованной около позвоночника. Инъекционный раствор вводится в область выхода одного из спинномозговых нервов. При блокаде паравертебральной зоны «отключается» болевой рефлекс, уменьшается отечность мягких тканей, провоцирующая повреждение нервного окончания. В результате ускоряется кровообращение, нормализуется трофика на участке смещения межпозвонковых дисков.
Паравертебральные блокады бывают однокомпонентные и многокомпонентные, когда используются 2 и более вида фармакологических препаратов. Наиболее часто для проведения процедуры обезболивания используются следующие средства:
- анестетики Новокаин, Лидокаин, Маркаин;
- кортикостероиды Гидрокортизон, Дипроспан, Кеналог.
Все средства для блокады врач подбирает индивидуально для пациента. Если необходимо купирование асептического воспалительного процесса, то не обходится без применения гормональных средств. Для устранения острых болей достаточно простого введения анестетиков. Нередко препараты с анальгетической активностью комбинируются с витаминами группы B, спазмолитиками, седативными или регенерирующими поврежденные ткани средствами.
Эпидуральная (перидуральная)
Эпидуральные блокады применяются только для купирования острых, пронизывающих болей, не устраняемых другими методами. Лекарственные средства вводятся непосредственно в источник боли (эпидуральное пространство) для полного «выключения» чувствительности в этой области. Анальгетический эффект процедуры при грыже поясничного отдела основан на сочетании сразу нескольких факторов:
- мощного обезболивающего действия используемых препаратов;
- быстрого создания максимальной концентрации активных ингредиентов на участке грыжевого выпячивания;
- рефлекторном действии практически на всех уровнях нервной системы.
Метод регионарной анестезии считается одним самым эффективных при купировании люмбаго. Но проводить эпидуральную блокаду должен только опытный врач. Вблизи эпидурального пространства находится множество чувствительных нервных окончаний, иннервирующих не только позвоночные сегменты, но и органы малого таза. При их повреждении могут возникнуть тяжелые неврологические нарушения — парезы с мышечными атрофиями, угасание сухожильных рефлексов, трофические расстройства.
Преимущества и недостатки
“Врачи скрывают правду!”
Даже “запущенные” проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
>
Только с помощью медикаментозной блокады в большинстве случаев удается купировать острый приступ люмбаго. С острой болью в пояснице не справляются ни нестероидные противовоспалительные средства, ни даже наркотические анальгетики. Преимущество процедуры — быстрое терапевтическое действие, проявляющееся спустя несколько минут после введения инъекционных растворов. К плюсам всех видов блокад также относятся:
- малоинвазивность, или незначительное повреждение кожи, подкожной клетчатки и мягких тканей, расположенных в области грыжевого выпячивания;
- длительный обезболивающий эффект при сочетании препаратов нескольких клинико-фармакологических групп;
- возможность введения вместе с анестетиками и глюкокортикостероидами средств для этиотропного лечения.
Иногда преимуществом блокад ошибочно считают отсутствие системных побочных проявлений из-за избирательного воздействия препаратов на источник болей. Это не совсем верно. Часть лекарственных средств все равно проникает в кровеносное русло, а, следовательно, и во внутренние органы. Поэтому применение глюкокортикостероидов, токсично воздействующих на мягкие, хрящевые, костные ткани, ограничено. Есть у лекарственных блокад и другие недостатки:
- болезненность при введении иглы, если не используются местные анестетики;
- вероятность травмирования спинномозговых корешков, мышц, связок, кровеносных сосудов;
- кратковременность обезболивающего действия при использовании только анестетиков.
Блокада проводится только для устранения симптоматики, а не для уменьшения размеров грыжевого выпячивания в области поясницы. Еще один недостаток процедур — риск проникновения патогенных микроорганизмов через прокол в коже. При инфицировании тканей течение заболевания значительно осложняется.
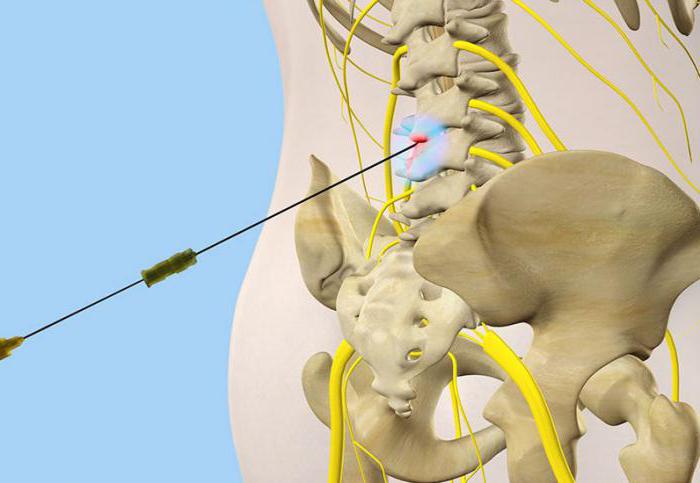
Блокада при грыже поясничного отдела позвоночника.
Необходимое обследование перед проведением процедуры
Обязательно проводится предварительное тестирование для выявления индивидуальной непереносимости ингредиентов препарата. Нередко у пациента выявляется гиперчувствительность не к активным компонентам, а к консервантам или стабилизаторам. В таких случаях производится замена препаратов. Могут использоваться другие методы устранения острой боли.
Во время процедуры врач контролирует свои действия с помощью специального оборудования. Но необходимо и предварительное обследование пациента. Наиболее информативна магнитно-резонансная томография. На полученных изображениях отчетливо визуализируется грыжевое выпячивание, его форма, размеры. Немаловажен и вид смещения межпозвонковых дисков — дорзальный, латеральный, фораминальный, боковой. С помощью МРТ можно оценить состояние кровеносных сосудов, мышц, спинномозговых корешков, чтобы правильно рассчитать дозы препаратов, а при необходимости — дополнить терапевтическую схему.
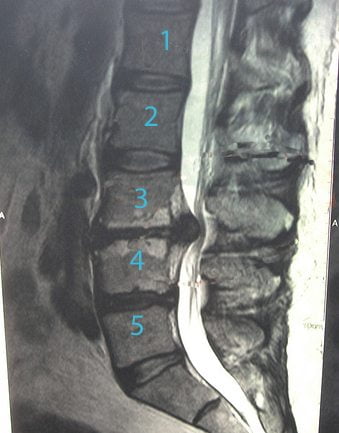
Грыжа позвоночника на МРТ.
Подготовка к блокаде
Перед блокадой врач оценивает состояние кожи и подкожной клетчатки на наличие неусов, воспалительных поражений, жировиков, липом. Тщательное пальпаторное исследование позволяет место для введения иглы. Пациенту объясняется принцип процедуры, ее этапы и ожидаемый результат.
Медикаментозная блокада осуществляется в оборудованном процедурном кабинете. Соблюдение правил асептики помогает избежать развития осложнений. Подготовка происходит в процедурном кабинете, в некоторых случаях — в перевязочной.
Если пациент чрезмерно эмоционален, испытывает страх или у него наблюдаются симптомы вегетативно-сосудистой лабильности, то для снижения нервного напряжения используются транквилизаторы: Элениум, Феназепам, Седуксен. Для профилактики аллергических реакций применяются антигистаминные средства, например, Пипольфен.
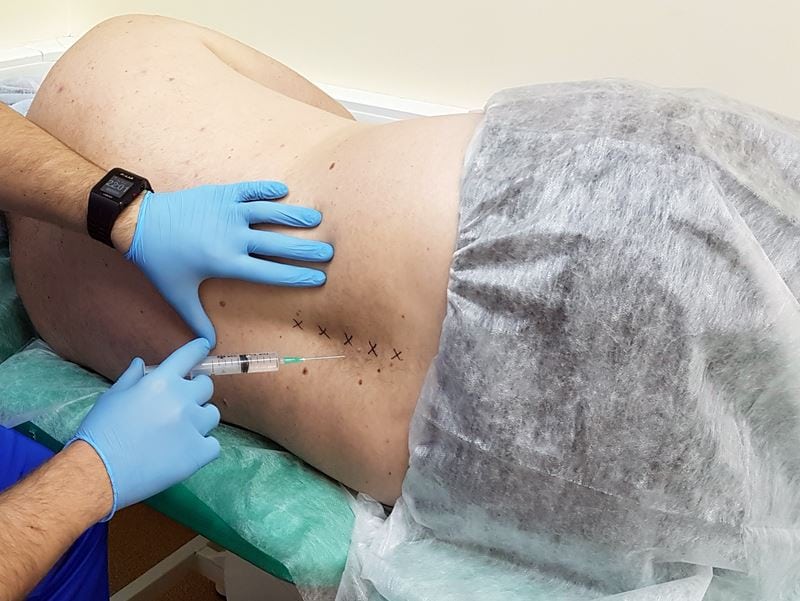
Как проводится блокада на пояснице
Пациента просят лечь на живот и расслабиться. Кожные покровы в области поясницы обрабатываются антисептическими растворами, при необходимости используются средства для местного обезболивания. После появления слабо выраженной «лимонной корки» кожа прокалывается, а врач начинает продвигать иглу в стороне от остистых отростков. При углублении иглы вводится часть лекарственного средства. После касания остистого отростка игла немного отодвигается назад с введением оставшегося инъекционного раствора.
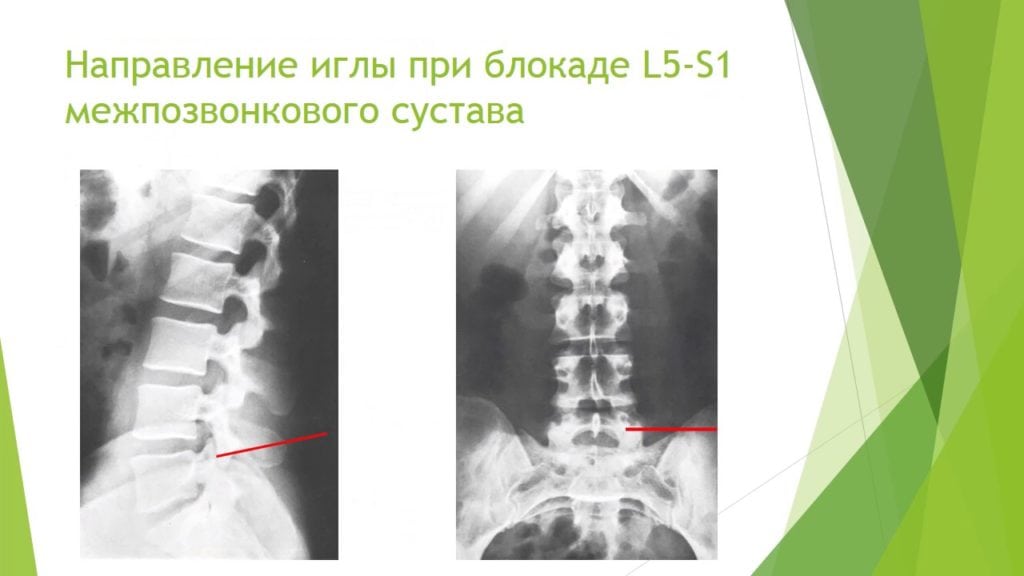
На завершающем этапе медикаментозной блокады врач извлекает иглу, обрабатывает кожу спиртосодержащими антисептиками. Пациент остается под присмотром младшего медицинского персонала на несколько часов, а затем может отправляться домой.
Продолжительность действия блокады
Продолжительность анальгетического эффекта зависит от вида медикаментозной блокады. Наиболее длительное обезболивающее действие наблюдается при эпидуральной процедуре из-за непосредственного введения лекарственного средства в поврежденные патологией ткани для блокирования передачи импульсов. Анестетики разнятся продолжительностью анальгетического эффекта:
- Новокаин — 1-2 часа;
- Лидокаин — 3 часа;
- Бупивакаин — до 5 часов.
Для пролонгирования обезболивающего действия используются специальные препараты. Но чаще для этого применяются глюкокортикостероиды, увеличивающие длительность анальгетического эффекта до 2-3 недель.
Противопоказания
Медикаментозные блокады при грыжах в поясничном отделе не проводятся, если в организме протекает инфекционно-воспалительный процесс. Противопоказания к процедуре — тяжелые патологии сердечно-сосудистой системы, острая или хроническая почечная и печеночная недостаточность. Лечебные мероприятия запрещены при нарушениях свертываемости крови, пониженном артериальном давлении, эпилепсии, лихорадочном состоянии, беременности.
Возможные осложнения
Риск развития осложнений существует даже при проведении блокады квалифицированными врачами с соблюдением всех правил асептики. Какие нежелательные последствия могут возникнуть в процессе или после обезболивания:
- инфицирование мягких тканей в области прокола, в некоторых случаях — спинномозговых оболочек;
- повреждение иглой соединительнотканных структур — связок, мышц, чувствительных нервных окончаний, кровеносных сосудов;
- кровотечения;
- развитие местных или системных аллергических реакций.
Возможно развитие осложнений из-за используемых препаратов, обычно глюкокортикостероидов. Гормональные средства провоцируют повреждение хрящевых тканей межпозвонковых дисков, которые уже подверглись деструкции.
Стоимость вмешательства
В частных клиниках г. Москвы стоимость эпидуральной блокады составляет от 3000 до 5000 рублей за одну процедуру. Цена паравертебрального обезболивания — 1500-2000 рублей.
Похожие статьи
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки – не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
загрузка…
Источник
