Чем отличается пупочная грыжа от грыжи белой линии живота

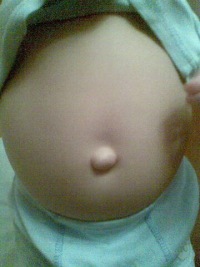
Пупочная грыжа – выпячивание различных органов из брюшной полости через расширенное пупочное кольцо.
Причина возникновения пупочной грыжи
Грыжи возникают вследствие дефектов в «эластическом каркасе» области пупка, который состоит из сухожилий и мышц.
Причины возникновения пупочных грыж:
- наследственная предрасположенность к слабости мышц передней брюшной стенки
- недоношенность, тяжелое течение беременности
- врожденные аномалии развития соединительной ткани
- повышение внутрибрюшного давления в результате постоянного беспокойства, метеоризма, частых запоров
Клинические проявления
Пупочная грыжа проявляется выпячиванием округлой или овальной формы разных размеров. В спокойном состоянии и в положении лежа грыжевое выпячивание легко вправляется в брюшную полость и тогда хорошо прощупывается пупочное кольцо.
В большинстве случаев существование пупочной грыжи не вызывает у ребенка болевых ощущений. В редких случаях, при маленьком отверстии с ригидными краями есть основания для беспокойства ребенка.
Также следует учитывать возможность ущемления пупочной грыжи, несмотря на то, что в детском возрасте это редкость. Для ущемления характерны четыре признака:
- резкая боль в области грыжи или по всему животу
- невправимость грыжи
- напряжение и болезненность грыжевого выпячивания
- отсутствие передачи кашлевого толчка
- Ущемленная пупочная грыжа является показанием к экстренному хирургическому вмешательству
Лечение
В значительном числе случаев у маленьких детей в процессе роста наблюдается самоизлечение (к 2-3, иногда 5-6 годам). Это связано с развитием брюшного пресса. В более поздние сроки, пупочное кольцо, как правило, не закрывается, рассчитывать на самоизлечение не приходится и необходимо оперативное вмешательство.
Вмешательство осуществляется через небольшой разрез в пупке, время операции составляет приблизительно 10-15 минут, косметические швы не оставляют следов на коже. В отличие от традиционных методик швы снимать не нужно, болевых ощущений практически нет, ребенок возвращается к своей обычной жизни в тот же день.
Грыжа белой линии живота представляет собой выпячивание внутренних органов через небольшие дефекты апоневроза (сухожильной пластинки, с помощью которой фиксируются мышцы), располагающиеся вблизи средней линии, между пупком и мечевидным отростком.
Часто встречаются грыжи, располагающиеся непосредственно над пупком, они носят название – параумбиликальные грыжи.
Пупочное кольцо при этих видах грыж полностью замкнуто.
В отличие от пупочной грыжи, грыжа белой линии живота встречается, главным образом, у детей старшего возраста. Грыжевое выпячивание бывает разных размеров.
Клинические проявления
В большинстве случаев, наличие параумбиликальной грыжи или грыжи белой линии живота не вызывает у ребенка болезненных ощущений. Однако в ряде случаев пациенты жалуются на боли в области выпячивания, это может быть связано со сдавлением нервов париетальной брюшины или с ущемлением грыжи. Ущемление грыжи белой линии живота является показанием к срочному хирургическому вмешательству
Лечение
Параумбиликальные грыжи, как и грыжи белой линии живота, не имеют наклонности к самопроизвольному закрытию, поэтому возможно только оперативное лечение.
Операция делается через небольшой разрез, швы накладываются косметические, внутрикожные, послеоперационный рубец практически не заметен.
Вмешательство выполняется под аппаратно-масочным наркозом, длительность операции составляет около 20 минут.
Использование современной техники, наложение косметических внутрикожных швов, незначительная травматизация тканей позволяют ребенку вернуться к своей обычной жизни в короткий срок.
Источник
Лечение грыж белой линии живота. Пупочные грыжи
Клиника и диагностика грыж белой линии живота не представляют особых затруднений при наличии грыжевого выпячивания. В тех же случаях, когда выпячивание отсутствует или дефект белой линии живота прощупывается нечетко, больного необходимо подвергнуть тщательному всестороннему обследованию. Это диктуется тем, что боли при грыже белой линии живота могут носить разнообразный характер, сопровождаться иррадиацией в подреберье, поясничную область и т. п.
Такая пестрая клиническая картина связана с рефлекторными болями, возникающими при ущемлении небольшого грыжевого мешка в щели апоневроза. Характер болей и вся клиническая картина могут быть «типичными» для язвенной, болезни желудка и двенадцатиперстной кишки, реже — для холецистита и панкреатита. Больные с грыжей белой липни живота должны быть обязательно обследованы рентгенологически (а также эндоскопически) для исключения в первую очередь язвенной болезни желудка и двенадцатиперстной кишки.
Лечение грыж белой линии живота только хирургическое. Операция заключается в выделении грыжевого мешка, вскрытии его, осмотре содержимого, удалении части сальника (что бывает наиболее часто). Брюшину зашивают непрерывным или кисетным кетгутовым швом, после чего выполняют пластику апоневроза, сшивая листки апоневроза в виде дубликатуры.
Пупочные грыжи
Пупок покрыт кожей; в этой области подкожной клетчатки нет, се заменяет руб-цовая ткань. Позади кожи располагаются фасция и брюшина. Пупочное отверстие чаще всего отсутствует. Иногда оно имеет вид щели или конуса, обычно обращенного вершиной в сторону брюшной полости. Однако в ряде случаев щель имеет форму конуса, обращенного вершиной вперед. При такой анатомической ситуации нуночиое отверстие наиболее благоприятно для образования грыжи. Различают грыжи: эмбриональные, развивающиеся в раннем периоде эмбриональной жизни, грыжи детского возраста, возникающие чаще всего в первом полугодии жизни, и грыжи взрослых.
Пупочные грыжи детского возраста представляют собой настоящую грыжу со всеми элементами грыжи — имеют брюшинный мешок, покрытый кожей. Пупок ру’бцово изменен, растянут, выпячивается. Грыжевое выпячивание обычно небольших размеров, конической или шарообразной формы, легко вправляется при надавливании. Отверстие грыжи узкое, фиброзный край четко прощупывается. Грыжевой мешок нежный, содержит, как правило, тонкую кишку или сальник. Ущемление пупочной грыжи у детей встречается редко.
Пупочная грыжа взрослых встречается чаше у молодых женщин: у мужчин она наблюдается редко. Предрасполагающим моментом к образованию пупочной грыжи у женщин является растяжение мышц передней брюшной стенки вследствие беременности, асцита, ожирения. Имеет также значение расширение пупочного кольца с детского возраста.
Клиника пупочной грыжи типична для грыж брюшной стенки других локализаций. Величина грыжевого выпячивания бывает различной: от едва заметного до выпячивания огромных размеров, занимающего площадь всей передней стенки живота. Нередко пупочные грыжи подвергаются воспалению, что приводит к образованию невправимой грыжи. Содержимым пупочной грыжи чаще всего являются: сальник, тонкая кишка, поперечная ободочная кишка, редко другие отделы ободочной кишки и даже желудок. В отличие от грыж детского возраста пупочные грыжи взрослых имеют тенденцию к ущемлению и занимают по частоте второе место среди ущемленных грыж.
Клиническая картина ущемленной пупочной грыжи характеризуется в первую очередь появлением болей в области грыжи. Затем развиваются воспалительные явления вплоть до флегмоны.
– Также рекомендуем “Лечение пупочных грыж. Паховые грыжи”
Оглавление темы “Патология диафрагмы. Грыжи”:
1. Лечение свищей пищевода. Анатомия диафрагмы
2. Лечение грыжи диафрагмы и релаксации. Операции при грыжах диафрагмы и релаксациях
3. Заболевания передней брюшной стенки. Воспалительные болезни передней брюшной стенки
4. Заболевания пупка. Грыжа живота
5. Осложнения грыж живота. Ущемление грыж
6. Клиника грыж живота. Грыжи белой линии живота
7. Лечение грыж белой линии живота. Пупочные грыжи
8. Лечение пупочных грыж. Паховые грыжи
9. Строение – анатомия пахового канала. Строение паховой грыжи
10. Различия косой и прямой паховой грыжи. Врожденные паховые грыжи
Источник

Автор статьи: Стоянова Виктория, врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).
Дата публикации статьи: 01.05.2015
Дата обновления статьи: 19.06.2020
Содержание статьи:
- Три вида заболевания
- Причины недуга
- Стадии развития
- Характерные симптомы
- Диагностика
- Единственный метод лечения
- Консервативная терапия
- Диета
Белая линия живота – это сухожильная структура от грудины до лобка, расположенная строго по средней линии. В этом месте соединяются сухожилия, расположенные с двух сторон косых мускулов живота. Структура довольно тонкая, содержит мало нервных окончаний и сосудов.

Грыжа белой линии живота – это выпячивание части органов брюшной полости под кожу (соответственно, в области белой линии).

На начальных стадиях развития грыжа безболезненна и особо не беспокоит человека. Но со временем заболевание прогрессирует, и возможно ущемление грыжи – сдавление органов грыжевого мешка несжимаемым сухожильным кольцом, через которое они вышли. Это опасное для жизни состояние, требующее срочной операции.
Действенное лечение патологии – только хирургическое. Без операции человек может лишь уменьшить степень выпячивания грыжи, тем или иным образом «помогая» своим сухожилиям. Однако такое “лечение” не решает проблему, а наоборот, снижает тонус сухожилий, позволяя отверстию (через которое кишечник или сальник выходят под кожу) растянуться еще больше.
Неосложненная грыжа эффективно лечится с помощью планового хирургического вмешательства, которое всегда проходит успешно.
Далее мы сделаем подробный обзор болезни, расскажем про малоизвестные нюансы патологии и дадим полезные советы пациентам.
Три вида грыжи белой линии
Грыжа белой линии животаможет располагаться:
выше пупочного отверстия (надпупочная или эпигастральная грыжа),
около пупка (параумбиликальная),
ниже пупка по средней линии.
Последняя локализация встречается реже всего, так как ближе к лобку сухожилия теснее связаны, формируя более прочную и менее широкую структуру белой линии.
Иногда на белой линии развиваются множественные грыжи, расположенные одна над другой.

Возможное расположение грыж живота
Причины патологии
Грыжа белой линии животаразвиваетсяиз-за двух групп факторов:
(если таблица видна не полностью – листайте ее вправо)
От выяснения точной причины грыжи зависит, будет ли эффективно лечение патологии (не случится ли рецидива).
Стадии развития болезни
В норме белая линия от грудины до пупка составляет 10–25 мм в ширину, а ниже него суживается до нескольких миллиметров. В том месте, где развивается грыжа белой линии живота, волокна сухожилия могут расходиться на 100 и даже 120 мм, формируя грыжевые ворота разной формы (овальной, ромбовидной, круглой).
Широкие грыжевые ворота появляются не сразу – грыжевое выпячивание проходит несколько стадий развития:
Первый этап – предбрюшинная липома. Она возникает при появлении одного или нескольких провоцирующих факторов, о которых мы говорили ранее. В этом случае через пока еще небольшие отверстия в расходящемся сухожилии выступает под кожу жировая клетчатка.
Начальная стадия. В грыжевые ворота попадает брюшина, которая и начинает формировать оболочку для внутренних органов, выходящих под кожу. Брюшина – это тонкая оболочка, покрывающая внутренние стенки брюшной полости и поверхность внутренних органов.
Грыжа белой линии живота на стадии окончательного формирования включает в себя все положенные элементы:
- грыжевые ворота – отверстие в белой линии, откуда выходят органы;
- грыжевой мешок – брюшина;
- содержимое мешка: сальник, кишечник, стенки желудка, некоторые связок.
В зависимости от того, когда была обнаружена болезнь, зависит сложность проводимой операции.

Характерные симптомы
Заметить грыжу белой линии можно еще на стадии липомы: в вертикальном положении по средней линии в одном из мест между лобком и грудиной определяется небольшое образование. Его характеристика:
- безболезненное,
- мягкое на ощупь,
- кожа обычного цвета,
- в горизонтальном положении оно исчезает.
На начальной стадии отмечаются те же симптомы, только грыжа уже больших размеров. Она, так же как и липома, вправляется в полость, когда человек ложится.
Явно проявляется грыжа белой линии живота при ее окончательном формировании. Это образование:
- эластичное;
- расположено по средней линии;
- диаметром 1–12 см;
- безболезненно;
- может урчать, если грыжа содержит петлю кишечника;
- кожа над ним обычного цвета;
- увеличивается при натуживании.
Если в период существования грыжи произошло повышение внутрибрюшного давления или сильное напряжение мышц пресса – грыжа может ущемляться. Это проявляется:
- болезненностью грыжевого выпячивания;
- усилением боли, если до грыжи дотронуться или подышать животом;
- задержкой газов и стула;
- тошнотой и рвотой;
- изменением общего состояния.

Диагностика
Хирург ставит диагноз “грыжа белой линии живота” на основании:
данных осмотра;
ультразвукового обследования;
рентгенологического исследования содержимого грыжевого мешка с предварительным приемом контраста (бария);
компьютерной мультиспиральной томографии (мультиспиральная в данном случае значит “очень точная”).
Единственный способ лечения грыжи
Операция – единственный метод, который позволяет вылечить грыжу.
Под общим наркозом небольшими инструментами через несколько разрезов или через большой разрез удаляется грыжевой мешок. Находящиеся в нем органы осматриваются на предмет их возможного ущемления. Неповрежденные вправляются в брюшную полость, а участки с патологическими изменениями удаляются. Далее грыжевые ворота ушивают.
Затем грыжевые ворота укрепляются полипропиленовой сеткой – это позволяет избежать повторного появления выпячивания. Если же во время операции укрепление дефекта проводилось с помощью собственных тканей пациента, то грыжа белой линии животаразвивается повторно в 20–40% случаев.
Если вмешательство проводится при ущемлении грыжи, суть операции такая же: удалить излишек брюшины, ушить дефект сухожилий. Также в таком случае особое внимание уделяется тому, чтобы не вправить в брюшную полость органы с малейшими признаками нарушения кровообращения (которое могло произойти вследствие ущемления.
Консервативная терапия
Вылечить грыжу белой линии без операции невозможно.
- Лечение обезболивающими или снимающими спазм препаратами только устранит боль.
- Бандаж лишь поможет заместить работу собственных сухожилий, но при этом они не только не укрепятся, но и еще сильнее ослабнут.
- Народные средства (настои из листьев костянки, бессмертника, полыни), принимаемые внутрь, способны уменьшить газообразование и улучшить работу кишечника. Это уменьшит степень выпячивания кишечника, но дефект в сухожилиях не зарастет из-за свойств данной ткани.
- Физические упражнения хороши для профилактики грыжеобразования, но не для лечения.
Диета
Специальная диета не устранит грыжевое выпячивание, но значительно сократит скорость прогрессирование заболевания и снизит шансы развития ущемления. Для максимального эффекта сочетайте диету с ЛФК и применением народных средств.
(если таблица видна не полностью – листайте ее вправо)
К какому врачу обратиться для лечения грыжи белой линии живота?
Если вас беспокоит данная проблема, вы можете обратиться к Терехину Алексею Алексеевичу, г. Москва. Врач-хирург, кандидат медицинских наук, специалист в области хирургического лечения грыж. Есть международный сертификат, возможно лечение грыжи белой линии живота через небольшие проколы за один день в стационаре.

Врач-хирург, кандидат медицинских наук, Терехин Алексей Алексеевич
Сайт доктора: https://aaterehin.ru Телефон для связи: +7 (926) 707-33-87.
Владелец и ответственный за сайт и контент: Афиногенов Алексей.
Источник
Общие сведения
Растяжение сухожильного апоневроза прямых мышц, расположенного по средней линии живота, отмечается у 1% населения. Физиологический диастаз брюшной мускулатуры наблюдается у младенцев и у 66-100% беременных в 3 триместре гестационного периода. Стойкому выраженному расхождению мышц более подвержены женщины субтильного телосложения, выносившие больше одного ребенка, мужчины среднего и старшего возраста, страдающие абдоминальным ожирением.
Причины диастаза
Возникновению заболевания способствует длительное повышение внутрибрюшного давления в сочетании с нарушением структуры волокон, формирующих срединную сухожильную мембрану передней брюшной стенки. По мнению специалистов в сфере пластической и абдоминальной хирургии, наиболее распространенными причинами расхождения прямых мышц являются:
Беременность. Рост матки приводит к значительному растяжению стенки живота и увеличению брюшного давления. Ситуация усугубляется расслабляющим действием релаксина, который угнетает синтез коллагеновых волокон и стимулирует их распад, вследствие чего соединительная ткань становится более эластичной. Мышечный диастаз более выражен при многоплодии, многоводии, вынашивании крупного плода, ранее перенесенных кесаревых сечениях, раннем начале физических тренировок после родов.
Несостоятельность мышечно-сухожильных структур. Недоразвитие мускульных волокон стенки живота провоцирует физиологическое расхождение пучков прямых мышц у новорожденных. Младенческий абдоминальный диастаз чаще наблюдается при недоношенности детей. Расширение белой линии вследствие дистрофических изменений тканей у взрослых женщин и мужчин встречается редко.
К числу факторов, потенцирующих расхождение брюшной мускулатуры, принадлежат ожирение, стремительное похудение, значительные физические нагрузки, запоры, хронические заболевания органов дыхания с надсадным кашлем, которые играют ведущую роль в развитии патологии у пациентов мужского пола. В группу риска также входят больные с врожденной дисплазией соединительной ткани, диастаз часто ассоциирован с наследственными коллагенопатиями — грыжами разной локализациями, варикозной болезнью, миопией, сколиозом, плоскостопием с вальгусной деформацией, частыми подвывихами лодыжек, геморроем.
Патогенез
Пусковым моментом формирования диастаза прямых мышц живота становится длительное растяжение брюшной стенки, обусловленное ростом матки, большим объемом висцерального жира, нарушениями пищеварения при употреблении новорожденным продуктов, вызывающих метеоризм. Под действием распирающих нагрузок прямые мышцы расходятся, а соединяющая их белая линия растягивается.
Усугубляющим фактором становится ослабление межмышечного апоневроза вследствие несостоятельности волокон при коллагенопатиях, разрыхлении соединительной ткани.
Восстановление размеров межмышечного апоневроза может нарушаться при ранних интенсивных тренировках для восстановления физической формы, поскольку сокращение прямых мышц пресса с одновременным повышением внутрибрюшного давления фиксирует белую линию в растянутом состоянии. Аналогичный эффект оказывает тяжелая физическая работа, расстройства, при которых кратковременно интенсивно напрягается брюшной пресс (запор, кашель). Сохранение диастаза при резком похудении обусловлено более медленным сокращением сухожильных волокон, которые не успевают подтянуться за уменьшающимся в объеме животом.
Классификация
Систематизация форм абдоминального диастаза проводится с учетом локализации участка растяжения и расстояния между внутренними краями прямых мышц. Такой подход позволяет определиться с тактикой ведения пациента и объемом хирургического вмешательства (при его необходимости). Пластические и абдоминальные хирурги различают следующие виды и степени растяжения белой линии:
По локализации диастаза. Выделяют надпупковый, подпупковый, смешанный варианты (с одновременным расхождением прямых мышц выше и ниже пупка). Растяжение апоневроза в области эпигастрия чаще диагностируется у мужчин, в мезогастральной и гипогастральной области — у женщин после перенесенных родов.
По выраженности диастаза. При расхождении I степени расстояние между краями прямых абдоминальных мышц составляет от 2 до 5 см, при II степени — от 5 до 7 см, при III степени — больше 7 см. Чем более выражено растяжение, тем тяжелее клиническая симптоматика и сложнее предполагаемая операция.
Классификация вариантов болезни, используемая в пластической хирургии, учитывает состояние как прямых, так и других групп мышц живота. Соответственно выделяют диастазы типа А — классический послеродовый, B — с расслаблением нижней части и боковых отделов живота, C —распространяющийся до реберных дуг и мечевидного отростка, D — сочетающийся с отсутствием талии.
Симптомы диастаза
Клиническая картина болезни напрямую зависит от степени растяжения сухожильного апоневроза. На начальном этапе единственным проявлением диастаза является косметический дефект в виде выпячивания живота по белой линии. При напряжении пресса можно увидеть «желобок», разделяющий края прямых мышц. Расхождение может сопровождаться дискомфортом, умеренной болезненностью в эпигастрии, околопупочной области во время физических нагрузок, болью в пояснице, затруднениями при ходьбе.
При прогрессировании заболевания отмечаются нарушения моторики кишечника (метеоризм, запоры), тошнота. У 66% женщин с послеродовым растяжением апоневроза наблюдается дисфункция мышц диафрагмы таза, которая клинически проявляется недержанием мочи в момент кашля, чихания. При выраженном диастазе могут выявляться признаки атрофии мускулатуры живота, венозного застоя в сосудах нижних конечностей.
Осложнения
При значительном расхождении краев прямых мышц (7 см и более) у пациентов нередко формируются грыжи пупочного кольца и белой линии живота, которые обусловлены наличием дефектов апоневроза и выходом органов брюшной полости вместе с брюшиной под кожу. Частым осложнением заболевания является спланхноптоз — опущение внутренних органов вследствие ослабления мускулатуры живота, что клинически проявляется хроническими запорами вплоть до развития кишечной непроходимости, тошнотой, тахикардией, головокружениями. При дискоординации работы мышц возникает чрезмерная нагрузка на позвоночник, которая может привести к постоянным болям в спине, нарушению осанки.
Диагностика
Постановка диагноза не представляет затруднений, поскольку диастаз прямых мышц живота всегда сопровождается характерной клинической картиной. Диагностический поиск при тяжелой стадии заболевания направлен на выявление возможных осложнений и нарушений в работе внутренних органов. План обследования пациента включает следующие физикальные и инструментальные методы:
Пальпация живота. Определить наличие диастаза позволяет тест: больного просят лечь на спину, согнув ноги в коленях, и напрячь брюшной пресс. При этом врач может пропальпировать выступающие валики по краям прямых мышц и оценить ширину расхождения. Метод недостаточно эффективен у пациентов с избыточной массой тела вследствие затруднений при проведении пальпации.
УЗИ брюшной стенки. Сонография – доступное неинвазивное исследование, с его помощью визуализируют растяжение и истончение белой линии, которым сопровождается увеличение расстояния между прямыми мышцами. При использовании ультразвукового метода можно определить наличие таких осложнений, как грыжи передней стенки живота, опущение брюшных органов.
Рентгенография. Обзорная рентгенография ОБП дает возможность оценить размеры и взаимное расположение внутренних органов. У 84% пациентов наблюдается гастроптоз различной степени выраженности. Метод также помогает дифференцировать диастаз с другими патологическими состояниями, сопровождающимися сходной клинической картиной.
В стандартных лабораторных исследованиях (клиническом анализе крови, мочи, копрограмме) при неосложненном расхождении прямых мышц отклонения от нормы не обнаруживаются. Для комплексной оценки состояния внутренних органов пациентам, у которых возникли осложнения заболевания, могут рекомендоваться КТ, МСКТ брюшной полости, измерение кислотности желудочного сока, УЗИ органов малого таза.
Дифференциальная диагностика диастаза выполняется с врожденными аномалиями развития соединительной ткани, грыжами белой линии и пупочного кольца, хроническими заболеваниями пищеварительного тракта (гастритами, энтероколитами), болезнями мочеполовой системы. Кроме осмотра абдоминального и пластического хирурга пациенту рекомендованы консультации гастроэнтеролога, уролога, гинеколога, младенцам — неонатолога или педиатра.
Лечение диастаза прямых мышц живота
Тактика ведения пациента определяется длительностью существования апоневротического растяжения, его степенью и типом. При развитии диастаза на фоне желудочно-кишечных, бронхолегочных и других заболеваний обязательно назначается лечение основной патологии. В младенческом возрасте используется выжидательный подход с принятием решения об оперативном укреплении брюшной стенки после 6 месяцев при наличии сопутствующих грыж и после 12 месяцев при сохранении диастаза и выраженной клинической симптоматике.
Период наблюдения за женщиной после родов обычно составляет не менее года, при этом физиологическим считается растяжение апоневроза мышц живота до 2,0-2,5 см, сохраняющееся в течение первых 6-8 послеродовых недель. Женщинам с расхождением абдоминальных мышц показано ношение бандажа на протяжении 2-4 месяцев после родов, отказ от использования слингов, коррекция питания для обеспечения нормальной дефекации, поддерживание живота при кашле и чихании.
Оперативное лечение диастаза проводится при расхождении мышц живота 2-3 степени, наличии сопутствующей пупочной грыжи. У женщин хирургическое вмешательство выполняется не ранее, чем спустя год после родов при отсутствии планов на новую беременность и хорошем состоянии брюшной мускулатуры. С учетом степени и характера растяжения, состояния окружающих тканей применяются различные виды операций:
Эндоскопическая абдоминопластика. Во время вмешательства может устанавливаться сетчатый аллотрансплантат, сшиваться краевые участки прямых мышц, укрепляться грыжевой сеткой потенциально слабые зоны апоневроза. Возможно одновременное проведение герниопластики. Преимуществом малоинвазивной операции является минимальный косметический дефект, однако этот метод неприменим при необходимости иссечения избыточной ткани.
Пластика диастаза через разрез или проколы. Традиционное ушивание диастаза(использование сетчатого имплантата) рекомендовано при наличии дряблых и растянутых участков кожи, которые планируется удалить в процессе операции. В ходе герниопластики используется сетчатый имплантат и накладываться швы на влагалища прямых мышц. При значительных отложениях подкожного жира проводится абдоминопластика.
Прогноз
Прогноз заболевания благоприятный.
Источник
