Болит ли диафрагмальная грыжа
Диафрагма – это мощный орган, который состоит преимущественно из мышц и отделяет грудную полость от брюшной полости, а также участвует в акте дыхания. В центральной части диафрагмы существуют естественные отверстия, сквозь которые проходят крупные сосуды (аорта) и органы (пищевод), именно в этих местах очень часто формируются грыжи.
Содержание статьи
Грыжа пищеводного отверстия диафрагмы возникает вследствие перемещения верхних отделов желудка, нижнего отдела пищевода или кишечника в грудную полость. Таким же образом могут перемещаться и остальные органы, такие как селезенка, левая доля печени, участок большого сальника.
Немного анатомии
Диафрагма крепится к внутренним поверхностям ребер, позвоночнику и грудине. Имеет два купола, центральная часть которых состоит из прочной соединительной ткани. Непосредственно над куполами диафрагмы размещены легкие и сердце, а под ними – брюшная часть пищевода, желудок и печень.
Пищевод имеет форму трубки и соединяет глотку с желудком, его длина около 25 см. Небольшая часть пищевода залегает на шее, затем он опускается в грудную клетку, располагаясь между легкими, а потом, проникнув через пищеводное отверстие диафрагмы, соединяется с желудком. В брюшной полости длина пищевода составляет около 3-4 см, переходя постепенно в кардиальную часть желудка. Именно в этом месте образуется угол Гиса, который имеет большое значение при выборе способа оперативного лечения грыжи пищеводного отверстия диафрагмы. Желудок разделен на следующие части:
- кардиальная;
- дно желудка;
- тело желудка;
- пилорический отдел;
- привратник (сфинктер, который отделяет желудок от 12-перстной кишки).
Причины развития грыжи
У детей грыжа пищеводного отдела диафрагмы часто возникает при коротком пищеводе – врожденной аномалии развития, при которой кардиальный отдел желудка находится в грудной полости. При обнаружении данной патологии выполняется оперативное вмешательство.
Грыжи пищеводного отверстия диафрагмы развиваются и вследствие иных причин, среди которых можно выделить:
- возрастное ослабление связочного аппарата желудка и пищевода;
- заболевания, связанные с врожденной аномалией развития связочного аппарата (синдром Марфана, варикозное расширение вен нижних конечностей, дивертикулез сигмовидной кишки);
- воспалительные заболевания органов желудочно-кишечного тракта (язвенная болезнь желудка и 12-перстной кишки, хронический гастродуоденит, калькулезный холецистит, панкреатит);
- болезни пищевода (эзофагит, дивертикулы и ожоги пищевода, пищевод Баррета, стриктуры, варикозное расширение вен пищевода);
- травматическое повреждение диафрагмы и пищевода;
- длительное повышенное давление в брюшной полости (тяжелый физический труд, занятия тяжелой атлетикой, непрерывная рвота, длительные запоры, метеоризм, ожирение, асцит, опухолевые заболевания).
При воздействии вышеуказанных факторов пищеводное отверстие диафрагмы расширяется, вследствие чего растягивается связочный аппарат, а органы брюшной полости перемещаются в грудную полость.
Классификация
Выделяют 4 типа грыж пищеводного отверстия диафрагмы:
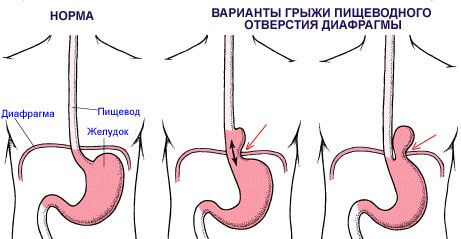
- Скользящая (аксиальная) грыжа возникает тогда, когда абдоминальная часть пищевода и дно желудка свободно проникают в грудную полость. Вместе с тем угол Гиса (образован между пищеводом и дном желудка) с 20 постепенно доходит до 180 градусов, при этом возникает несостоятельность нижнего сфинктера пищевода. Этот тип грыжи встречается в 85-90% случаев, практически никогда не ущемляется.
- Околопищеводная (параэзофагеальная) грыжа встречается реже — в 15-10% случаев. При данной грыже пищевод фиксирован на своем типичном месте, а дно желудка или другие органы свободно выпячиваются через пищеводное отверстие диафрагмы в полость грудной клетки. Эта разновидность диафрагмальной грыжи имеют тенденцию к ущемлению, которое требует немедленного оперативного вмешательства.
- Смешанная грыжа сочетают в себе свойства двух предыдущих типов грыж.
- Приобретенный короткий пищевод образуется при травмах живота и грудной клетки или воспалительных заболеваниях, при которых поражается пищевод, что приводит к укорочению его длинны. В этом случае желудок втягивается в средостение (пространство между двумя легкими). Это требует пластической операции на пищеводе.
Разделяют три стадии грыжи пищеводного отверстия диафрагмы:
I стадия. Абдоминальная часть пищевода погружена в средостение, а дно желудка тесно прикасается к диафрагме.
II стадия. Кардиальный отдел желудка и дно желудка размещены в пищеводном отверстии диафрагмы.
III стадия. В средостении располагаются абдоминальный отдел пищевода, кардиальная часть, дно и тело желудка.
Симптомы
Общепризнанным считается, что грыжи пищеводного отверстия диафрагмы существуют бессимптомно десятилетиями и могут быть обнаруженными случайно при плановом медицинском осмотре.
Среди основных абдоминальных симптомов можно выделить:
- изжога. Встречается очень часто и имеет выраженный характер, больных тревожит чувство жжение за грудиной. Это происходит чаще после еды, в положении лежа, при сгибаниях (завязывании шнурков, работе по дому), при физических нагрузках. Изжога является ранним признаком гастроэзофагеальной болезни.
- боли за грудиной и в эпигастрии. Они связаны со сдавливанием органов, что выпячиваются через пищеводное отверстие диафрагмы. Эти боли могут быть невыносимыми, когда происходит ущемление грыжи. Также они могут маскироваться под заболевания сердца (стенокардия, инфаркт миокарда).
- отрыжка. Этот симптом сопровождается чувством горечи и кислоты во рту.
- дисфагия. Сопровождается нарушением продвижения пищи через пищевод, возникает после спешного приема пищи, обильного питья, потребления острых и жареных продуктов.
- икота, периодическая рвота.
Кардиальные симптомы:
- боли в области сердца;
- тахикардия;
- одышка;
- кашель;
- цианоз кожи лица после еды.
Обнаружив у себя 3 и больше таких симптомов, пациент должен обратиться к врачу и пройти полный курс обследования для подтверждения или опровержения наличия грыжи пищеводного отверстия диафрагмы.
Диагностика
Среди наиболее эффективных методов обследования, которые помогают точно поставить диагноз — грыжа пищеводного отверстия диафрагмы, можно выделить следующие:
Рентгеноскопия и рентгенография. Это старый, но достоверный метод исследования, который показывает рельеф внутренней поверхности органов пищеварительного тракта. Больному нужно выпить контрастную бариевую смесь, при этом сделать серию рентгенологических снимков в разных проекциях, где можно обнаружить наличие выпячивания в пищеводное отверстие диафрагмы и определить стадию развития болезни. На стандартных снимках грудной клетки можно разглядеть газовый пузырь желудка, который находится в грудной полости, смещение сердца и средостения в непораженную сторону.
Фиброэзофагогастроскопия. С помощью фиброскопа можно визуально обследовать слизистую оболочку пищевода и желудка на предмет эрозий, язв, стриктур (рубцовое сужение органа), дивертикулов (отдельный карман пищевода) и анатомических деформаций.
УЗД. При ультразвуковом исследовании можно выявить дефект диафрагмы, смещение границ сердца и сосудов средостения.
СКТ. Компьютерная томография является «золотым стандартом» в диагностике грыжи пищеводного отверстия диафрагмы. С помощью этого метода возможно с достаточной четкостью обнаружить размеры дефекта, его содержимое, кровоснабжение и соотношение органов брюшной и плевральной полостей.
Эзофагеальная манометрия. Этот метод позволяет оценить функциональные возможности сфинктеров пищевода и кардиального отдела желудка, эффективность проводимого лечения.
Осложнения
В качестве дооперационных осложнений грыжи пищеводного отверстия диафрагмы выступают:
- ущемление. Чаще всего ущемлению подвергается желудок, что может спровоцировать его гнойное воспаление и летальный исход. Больные жалуются на сильную боль в верхних отделах живота, икоту, изжогу, рвоту, боли за грудиной и общую слабость. В таких случаях необходимо немедленно выполнить операцию, освободить желудок от ущемления и наблюдать за больным в дальнейшем.
- рефлюкс-эзофагит. Часто это самый первый симптом грыжи, при появлении которого пациент приходит к врачу. При этом больной ощущает изжогу после приема пищи, физических упражнений и в горизонтальном положении.
- эрозии, язвы пищевода и желудка. Когда желудок и пищевод длительное время находятся в грыжевом мешке, эти органы перестают нормально функционировать, ослабевают сфинктеры и кислое содержимое желудка начинает поступать в пищевод. Это приводит к появлению эрозий, а потом и язв слизистой оболочки, которые приносят болевые ощущения, чувство кислоты во рту и изжогу.
- желудочно-кишечное кровотечение. Часто имеет скрытый характер и возникает на фоне язв и эрозий желудка. Проявляется рвотой с примесью крови или в виде «кофейной гущи», общей слабостью, бледностью кожи, иногда потерей сознания. Это осложнение может купироваться консервативным лечением.
Лечение грыжи пищеводного отверстия диафрагмы
Лечение без операции
Начинать лечение грыжи пищеводного отверстия диафрагмы нужно с консервативных методов, особенно на 1-2 стадиях.
Необходимо придерживаться диетического режима питания, а именно:
- принимать пищу 5-6 раз на день мелкими порциями;
- после еды на протяжении 1 часа не ложиться на кровать;
- ужин должен быть за 2-3 часа до сна;
- можно употреблять в пищу перетертые фрукты и овощи, вареное мясо и рыбу, каши, кисели, овощные супы;
- перед едой выпивать 1 столовую ложку подсолнечного или оливкового масла;
- запрещено принимать жаренную, жирную, соленую пищу;
- воспрещается курение.
Когда начинает тревожить изжога, отрыжка, боли в животе, то можно прибегнуть к медикаментозному лечению. На ночь рекомендуется принимать препараты, которые снижают кислотность в желудке (омепразол, эзомепразол), Н2-гистманоблокаторы (ранитидин, фамотидин), антациды (гидроксид алюминия). Также эффективны средства, которые стимулируют перистальтику желудка и пищевода, а именно метоклопрамид, домперидон.
Оперативное лечение
Скользящую грыжу необходимо оперировать только при тяжелых клинических проявлениях рефлюкс-эзофагита, которые не поддаются консервативной терапии. Применяют как доступ из живота, так и из грудной клетки.
В настоящее время широко применяются операции, которые способны устранить рефлюкс (заброс содержимого желудка в пищевод). Одной из таких операций является фундопликация по Ниссену, в ходе которой суживают пищеводное отверстие диафрагмы узловыми швами. При операции частью желудка окутывают абдоминальный отдел пищевода, обостряя угол Гиса, что препятствует рефлюксу кислого содержимого. Частично сужается пищеводное отверстие диафрагмы, что делает невозможным выпячивание органов в грудную полость. Этот вид операции можно выполнять как открытым способом, так и лапароскопическим.
Околопищеводные грыжи характеризуются прочной фиксацией кардиальной части желудка к диафрагме, в то время как дно желудка или петли кишечника попадают в грудную полость через расширенное пищеводное отверстие. Этот вид грыж встречается редко, но очень часто приводит к осложнениям — ущемлению или кровотечению. Поэтому такие грыжи оперируют значительно чаще, чем скользящие. Основной принцип, которого придерживаются хирурги, сводиться к уменьшению пищеводного отверстия и фиксации дна желудка к диафрагме.
Послеоперационный период
При не осложненных грыжах этот период занимает в общей сложности 7-8 дней.
В первые сутки после операции у больного стоит зонд в желудке для удаления желудочного содержимого. Больному проводится инфузионная терапия (введение солевых растворов в вену), запрещено пить и, тем более, принимать пищу.
На вторые сутки через зонд вводятся солевые растворы или глюкоза для стимулирования работы кишечника. Больному можно сидеть, стоять и помалу двигаться.
На третьи сутки разрешено пить воду в малых количествах и только в сидячем положении, зонд из желудка удаляется. С 4-х суток разрешено кушать кисели, овощной суп, печеные яблоки, мясные тефтели, распределяя прием пищи на 5-6 раз.
В позднем послеоперационном периоде нужно придерживаться диеты, отказаться от курения и кофе, ограничить тяжелые физические нагрузки.
Видео по теме: «Грыжа пищеводного отверстия диафрагмы»
Источник
 Диафрагмальная грыжа – смещение в грудную полость органов брюшной полости, которое происходит через пищеводное отверстие диафрагмы (поэтому болезнь имеет еще одно название – грыжа пищеводного отверстия диафрагмы). Это хроническое заболевание с периодическими рецидивами, значительно ухудшающее качество жизни человека.
Диафрагмальная грыжа – смещение в грудную полость органов брюшной полости, которое происходит через пищеводное отверстие диафрагмы (поэтому болезнь имеет еще одно название – грыжа пищеводного отверстия диафрагмы). Это хроническое заболевание с периодическими рецидивами, значительно ухудшающее качество жизни человека.
Диафрагмальная грыжа – более распространенное заболевание, чем может показаться. Она встречается у 0,5% населения, но у половины больных клиника не проявляется, они не обращаются к врачам, и диафрагмальная грыжа остается не выявленной.
Оглавление:
1. Причины возникновения
2. Развитие болезни
3. Симптомы диафрагмальной грыжи
4. Осложнения диафрагмальных грыж
5. Диагностика
6. Лечение диафрагмальной грыжи
7. Профилактика
8. Прогноз
Причины возникновения
Диафрагмальная грыжа образуется из-за того, что растягивается соединительнотканная мембрана, находящаяся между пищеводом и отверстием диафрагмы, через которое пищевод проходит из грудной полости в брюшную.
Причины, из-за которых пищеводное отверстие диафрагмы увеличивается в размерах, изучены не до конца. Факторы, способствующие слабости мембраны и разболтанности пищеводного отверстия диафрагмы:
- генетическая несостоятельность соединительной ткани мембраны;
-
 повышение внутрибрюшного давления;
повышение внутрибрюшного давления; - склонность к икоте – судорожным сокращениям диафрагмы;
- склонность пациента к рефлюксу – обратному попаданию пищи из желудка в пищевод;
- возрастные изменения мембраны между пищеводом и диафрагмой, из-за которых она теряет упругость;
- смещение пищевода кверху.
В свою очередь смещение пищевода наблюдается при:
- дискинезиях пищеварительного тракта (нарушениях естественных мышечных сокращений);
- патологических состояниях самого пищевода – рубцах, опухолях, сужениях просвета.
Генетический фактор подтвержден тем, что грыжи пищеводного отверстия диафрагмы часто встречается у людей с другими врожденными нарушениями со стороны соединительной ткани – при:
- плоскостопии;
- синдроме Марфана (такие больные – высокие, с длинными конечностями и вытянутыми пальцами).
 Самый распространенный фактор, способствующий слабости мембраны – возрастные изменения в ней. Молодые люди могут страдать частыми болезнями органов дыхания и пищеварения, сопровождающимися кашлем, рефлюксом и рвотой, но при этом диафрагмальными грыжами не болеют. С другой стороны случаи возникновения грыжи пищеводного отверстия диафрагмы резко возрастают после 60 лет – даже если такие пациенты в более молодом возрасте не болели язвами или бронхитами, придерживались правильного режима питания и не страдали рефлюксом, отрыжкой, рвотой или икотой.
Самый распространенный фактор, способствующий слабости мембраны – возрастные изменения в ней. Молодые люди могут страдать частыми болезнями органов дыхания и пищеварения, сопровождающимися кашлем, рефлюксом и рвотой, но при этом диафрагмальными грыжами не болеют. С другой стороны случаи возникновения грыжи пищеводного отверстия диафрагмы резко возрастают после 60 лет – даже если такие пациенты в более молодом возрасте не болели язвами или бронхитами, придерживались правильного режима питания и не страдали рефлюксом, отрыжкой, рвотой или икотой.
Непосредственная причина, наиболее часто провоцирующая возникновение диафрагмальной грыжи – повышение внутрибрюшного давления. Оно наблюдается при таких состояниях и процессах, как:
- сильный метеоризм;
- частые и затяжные заболевания органов дыхания, сопровождающиеся частыми приступами кашля;
- хронические заболевания желудочно-кишечного тракта, сопровождающиеся частой рвотой;
- свободная жидкость в брюшной полости (асцит);
- опухоли огромных размеров в брюшной полости;
- беременность.
Наиболее частая причина повышения внутрибрюшного давления – кашель.
Развитие болезни
Перед переходом в желудок пищевод проходит в брюшную полость через пищеводное отверстие диафрагмы, с которым он соединен по окружности соединительнотканной мембраной. Благодаря ей обеспечивается герметичность между брюшной и грудной полостями. Эта мембрана достаточно эластична – когда в брюшной полости нарастает давление, она способна растягиваться.
Из-за частых сокращений (или врожденной недостаточности) соединительнотканные элементы диафрагмально-пищеводной мембраны скоро изнашиваются и перестают выполнять роль амортизатора – герметичность между грудной и брюшной полостями нарушается. При последующих нарастаниях брюшного давления органы брюшной полости давят на ослабевшую мембрану – через некоторое время она уже не в состоянии удерживать органы живота, которые при повышении внутрибрюшного давления устремляются в грудную полость. Так возникает грыжа пищеводного отверстия диафрагмы.
Наиболее часто развиваются такие виды грыжи, как:
- скользящая – когда в грудную полость выходит участок, где пищевод переходит в желудок, и фрагмент самого желудка;
- параэзофагальная – пищеводно-желудочный переход остается в брюшной полости, но часть желудка проникает через пищеводное отверстие и находится выше диафрагмы.
Скользящая грыжа в большинстве случаев определяется случайно – ее обнаруживают у 40% больных, которым выполняют рентгенографию грудной клетки по какому-то другому поводу.
Часто грыжа пищеводного отверстия наблюдается не как отдельное заболевание, а входит в состав так называемых триад – состояний, когда у больного одновременно наблюдаются патологии со стороны разных органов и систем. Как пример – триада Кастена: кроме грыжи пищеводного отверстия диафрагмы, наблюдаются также хронический холецистит и язва 12-перстной кишки.
Поэтому если у больного наблюдаются нарушения со стороны желчного пузыря, желудка или кишечника, ему нелишним будет обследоваться на наличие грыжи пищеводного отверстия диафрагмы.
Симптомы диафрагмальной грыжи
Самые частые и характерные симптомы, по которым у пациента можно заподозрить грыжу пищеводного отверстия диафрагмы, следующие:
- боли;
- признаки рефлюкса – обратного попадания содержимого желудка в пищевод.
Боль возникает:
-
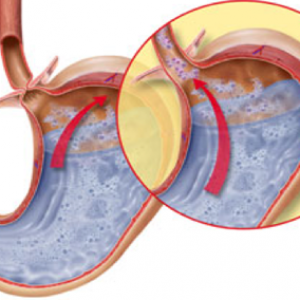 при проникновении части желудка в грудную полость сдавливаются его нервные окончания;
при проникновении части желудка в грудную полость сдавливаются его нервные окончания; - при рефлюксе, сопровождающем диафрагмальную грыжу, кислое содержимое желудка попадает в пищевод и раздражает его слизистую оболочку;
- из-за постоянного рефлюкса стенки пищевода растягиваются, при этом раздражаются их нервные окончания;
- реже боль возникает из-за спазм пищевода и фрагмента желудка, попавшего через пищеводное отверстие диафрагмы в грудную полость.
Характеристики боли при диафрагмальной грыже:
- по ощущению – тупая;
- по интенсивности – умеренная, больные в состоянии вытерпеть ее; сильные боли наблюдаются чрезвычайно редко;
- локализуется чаще всего за верхней третьей частью грудины;
- может распространяться вдоль пищевода;
- в ряде случаев отдает в спину и между лопатками;
- нарастает при попытке наклониться.
- В большинстве случаев боль появляется:
- после приема пищи (особенно обильной);
- во время или после физической нагрузки;
- во время кашля;
- при вздутии живота;
- в положении лежа.
Характерным является то, что такая боль исчезает после:
- отрыжки;
- рвоты (иногда больные с целью облегчения вызывают ее искусственно);
- глубокого вдоха;
- перехода в вертикальное положение;
- приема воды или щелочных растворов.
Признаки рефлюкса:
-
 отрыжка – выход газов из желудка через рот, часто с частицами пищи;
отрыжка – выход газов из желудка через рот, часто с частицами пищи; - срыгивание – забрасывание небольшой порции пищи из желудка в пищевод, а оттуда в ротовую полость; фактически это рвота в минимальном ее проявлении;
- затруднение прохождения пищи по пищеводу;
- боль в момент проглатывания пищи;
- изжога;
- икота;
- жжение и болезненные ощущения в языке.
Отрыжка – самый распространенный признак рефлюкса. Ее характеристики при диафрагмальной грыже следующие:
- наблюдается практически сразу после еды;
- бывает очень выраженной, звучной;
- во время отрыжки во рту чувствуется кислый вкус (из-за кислого желудочного содержимого), нередко с горьковатым привкусом (из-за примеси желчи).
Срыгивание при диафрагмальной грыже имеет такие характеристики:
- чаще всего наблюдается после принятия пищи (особенно в положении лежа);
- в половине случаев может беспокоить ночью (так называемый симптом «мокрой ночной подушки»);
- наблюдается срыгивание пищей, а если повторно, через короткое время – кислым содержимым желудка;
- чаще всего срыгивается небольшой объем содержимого желудка – от 10 до 20 мл, но при обострении признаков диафрагмальной грыжи объем срыгиваемой пищи может быть больше в 2-3 раза.
Дисфагия развивается в результате нарушения проходимости по пищеводу, но это не постоянный признак диафрагмальной грыжи. Характеристики дисфагии:
- больной жалуется на неприятное давящее чувство за грудиной во время акта глотания – часто характеризует его «Словно кол стоит»;
- такое затруднение прохождения пищи по пищеводу вызывается приемом слишком горячей либо слишком холодной жидкости, приемом пищи в спешке или в стрессовой ситуации;
- наблюдается физиологический парадокс: при дисфагии твердая пища проходит по пищеводу хоть и с затруднениями, но намного легче и быстрее, чем жидкая или полужидкая.
Болевые ощущения за грудиной появляются только при наличии рефлюкса.
Изжога – это один из наиболее показательных признаков диафрагмальной грыжи. У части больных она является ведущим признаком диафрагмальной грыжи. Характеристики изжоги при грыже пищеводного отверстия диафрагмы:
- отмечается сразу же после еды;
- более выражена, если больной принял лежачее положение;
- очень часто возникает ночью, даже если после приема пищи прошло несколько часов;
- нередко по субъективному восприятию нестерпимая, больные говорят, что им легче переносить при грыже боль, чем изжогу.
Икота наблюдается у небольшого количества больных с диафрагмальной грыжей (по разным данным – от 3 до 7%). Но при отсутствии или скудности других симптомов она может натолкнуть на мысль о наличии грыжи. Икота объясняется тем, что грыжевое выпячивание раздражает диафрагмальный нерв, из-за чего начинаются хаотичные безудержные сокращения диафрагмы. Характеристики икоты при диафрагмальной грыже:
- провоцируется приемом пищи;
- проявляется в виде затянувшихся приступов длительностью в несколько часов, а в тяжелых случаях – и в несколько дней.
Жжение и боли в языке проявляются при выраженном рефлюксе – забросе кислого содержимого желудка в ротовую полость, что вызывает ожог слизистой оболочки языка. Такое содержимое может попадать также в гортань, вызывая охриплость голоса.
В большинстве случаев диафрагмальные грыжи проходят бессимптомно. В первую очередь это касается вариантов, когда в грудную полость проникает только фрагмент желудка (параэзофагальные грыжи). Скользящие грыжи клинически более показательны и в ряде случаев проявляются болью и признаками рефлюкса.
В то же время усложнения более характерны для параэзофагальных грыж.
Осложнения диафрагмальных грыж
Помимо того, что диафрагмальную грыжу могут выявить случайно, нередко ее диагностируют из-за наступивших осложнений. Разновидностей осложнений грыжи пищеводного отверстия диафрагмы много. Основные это:
- ущемление;
-
 солярит;
солярит; - желудочно-кишечное кровотечение;
- язва пищевода;
- сужение и/или укорочение пищевода;
- прободение пищевода (образование сквозной дырки в стенке этого органа);
- смещение слизистой оболочки желудка в пищевод;
- хроническое воспаление (гастрит), а затем язва того фрагмента желудка, который из-за смещения часто оказывается в грудной полости;
- рефлекторные нарушения в работе сердца – так называемая рефлекторная стенокардия;
- анемия.
Ущемление – это самое сложное и опасное осложнение грыжи пищеводного отверстия диафрагмы. Оно происходит, когда орган брюшной полости, попав через пищеводное отверстие диафрагмы, не может соскользнуть обратно и сдавливается в грыжевом мешке, а также по окружности мешка из-за сокращения соединительнотканных элементов мембраны между отверстием и пищеводом. Признаки ущемления:
- усиление болевого синдрома;
- тошнота и многократная рвота с примесью крови;
- нарушения со стороны сердечно-сосудистой системы – выраженная одышка, ускоренное сердцебиение, резко сниженное артериальное давление, посинение кожных покровов больного;
- нижняя часть грудной клетки словно выбухает, отстает в дыхании;
- на рентгенограмме органы грудной клетки смещены в здоровую сторону.
Самый показательный признак ущемления диафрагмальной грыжи – боли. Их характеристика следующая:
- болевые ощущения резко нарастают, становятся интенсивными;
- в основном боли беспокоят в верхнем этаже живота, но могут ощущаться и в левом подреберье, а отдают в область между лопатками;
- по характеру боли сначала похожи на схватки, затем становятся постоянными;
- болевой синдром не снимается приемом пищи, воды или пребыванием в какой-либо позиции; в редких случаях боль немного утихает в положении больного на левом боку.
Солярит – это поражение солнечного сплетения. Само сплетение является клубком вегетативных нервных волокон, которые поражаются во многих случаях вторично, из-за каких-то других заболеваний – в данном случае из-за диафрагмальной грыжи. Признаки того, что диафрагмальная грыжа усложнилась соляритом:
- боли становятся более сильными, жгучими;
- болевые ощущения усиливаются, если надавить на область солнечного сплетения;
- ослабление болей происходит, если больной принимает коленно-локтевую позицию или наклоняется вперед.
Кровотечение рано или поздно усложняет диафрагмальную грыжу. Острым выраженным кровотечением страдает около 20% больных, скрытым – около 25%. Чаще всего причиной кровотечений при грыже пищеводного отверстия диафрагмы являются язвы и эрозии пищевода и желудка. Механизм такого кровотечения следующий:
- желудок или петля кишечника очень часто мигрируют из брюшной полости в грудную и назад;
- это провоцирует травматизацию сосудов, проходящих в слизистой и под ней;
- через некоторое время травматизация выливается в нарушение целостности стенок сосудов, начинается кровотечение.
Часто кровотечение, усложняющее диафрагмальную грыжу, провоцируется рвотой.
Признаки желудочно-кишечного кровотечения при диафрагмальной грыже:
- в рвотных массах проявляются прожилки крови;
- стул – темный, полужидкий;
- ухудшение общего состояния больного – слабость, апатия, вялость;
- ухудшение показателей красной крови.
При грыжах пищеводного отверстия диафрагмы анемия чаще всего развивается не из-за острых массивных кровотечений, а из-за постоянных скрытых. Это железодефицитная анемия.
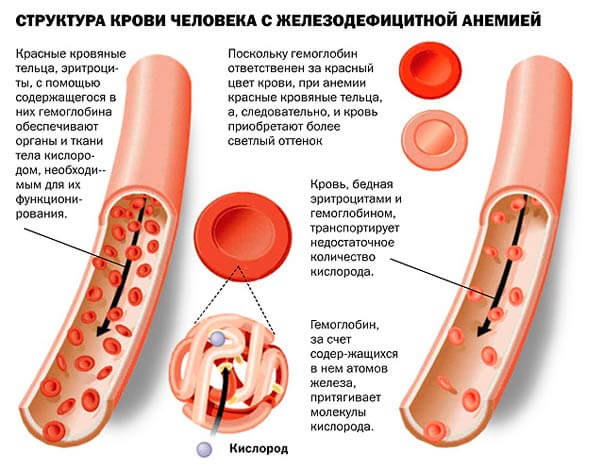
Реже наступает анемия из-за того, что вследствие постоянных смещений в грудную полость атрофируется верхняя часть желудка, в которой вырабатывается витамин В12.
На внезапно появившуюся анемию у ранее не болеющего человека нужно обратить пристальное внимание, так как она может быть единственным признаком грыжи пищеводного отверстия диафрагмы (напомним, что такие грыжи часто бессимптомны). На самом деле она не внезапная, ее развитию предшествуют повторные скрытые кровотечения. Скрытые – значит, что видимых выделений крови из желудочно-кишечного тракта нет, кровь может только изменять кал (он становится полужидким и темным, как деготь – поэтому и фигурирует официально как «дегтеобразный кал»).
Проявления анемии, усложнившей диафрагмальную грыжу, довольно типичны для анемий в целом – это:
- общая слабость;
- частые головокружения;
- потемнение и «мушки» перед глазами;
- бледность кожных покровов и видимых слизистых оболочек.
Но на то, что данная анемия является железодефицитной и указывает на диафрагмальную грыжу при отсутствии других ее симптомов, свидетельствует так называемый синдром сидеропении, который включает:
- сухость кожных покровов;
- ломкость и пятнистость ногтей из-за нарушения их питания;
- извращение вкуса и обоняния.
Анемия подтверждается ухудшением анализа крови – низким содержанием:
- эритроцитов;
- гемоглобина.
Диагностика
Так как грыжа пищеводного отверстия диафрагмы в большинстве случаев проходит бессимптомно (по крайней мере неосложненная), важное значение в ранней диагностике этого заболевания имеют дополнительные методы обследования – в первую очередь инструментальные:
- рентгенография с контрастом;
- фиброскопия;
- эзофагоманометрия.
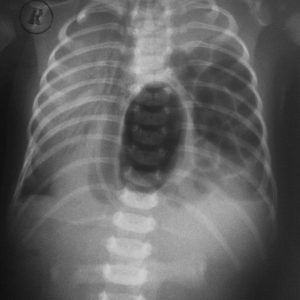 Рентгенография с использованием контрастного вещества – наиболее показательный метод в диагностике диафрагмальной грыжи.
Рентгенография с использованием контрастного вещества – наиболее показательный метод в диагностике диафрагмальной грыжи.
Больному дают выпить взвесь сульфата бария, который заполняет желудок, пищевод и позволяет определить их контуры на рентгенограмме. В частности, будет видно выпавшую в грудную полость часть желудка, форму, размеры и изгибы пищевода, а также расположение пищеводного отверстия диафрагмы, которое на рентгенологическом снимке проявляется в виде «зарубок» на контурах желудка.
Рентгенография с контрастом позволяет также выявить и уточнить детали при защемлении диафрагмальной грыжи – его определяют благодаря характерному «пузырю» с воздухом.
Фиброскопия – обследование с помощью зонда, оснащенного специальной оптикой, которая помогает увидеть желудочно-кишечный тракт изнутри и выявить его изменения, наступившие вследствие диафрагмальной грыжи:
- воспаление, эрозии, кровоточивость, язвы пищевода и желудка;
- укорочение пищевода, которое определяется благодаря выявлению уменьшения расстояния от клыков пациента до желудка (измеряется с помощью самого зонда).
Из-за образования диафрагмальной грыжи над диафрагмой определяется зона повышенного давления, которое и измеряют во время эзофагоманометрии. Расшифровка данных измерения поможет определить состояние пищеводного отверстия диафрагмы.
Лабораторные методы обследования особого значения в диагностике грыжи пищеводного отверстия диафрагмы не имеют. Анализ крови поможет выявить анемию и при отсутствии всяческих симптомов заподозрить скрытое кровотечение, которое может указать на наличие диафрагмальной грыжи.
Лечение диафрагмальной грыжи
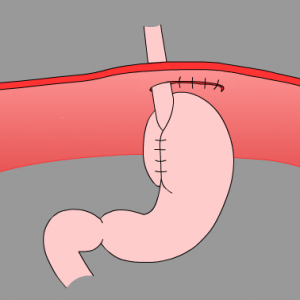 Если в грудную полость попадает небольшой фрагмент желудка без клинических последствий для пациента – специфическое лечение не проводится. Достаточно отрегулировать режим питания и физических нагрузок, чтобы пациент мог избежать дискомфортных ощущений, если таковые имеются, в случае их отсутствия – предупредить возникновение таких ощущений.
Если в грудную полость попадает небольшой фрагмент желудка без клинических последствий для пациента – специфическое лечение не проводится. Достаточно отрегулировать режим питания и физических нагрузок, чтобы пациент мог избежать дискомфортных ощущений, если таковые имеются, в случае их отсутствия – предупредить возникновение таких ощущений.
Если при повторном инструментальном исследовании наблюдается прогрессирование заболевания (увеличение диаметра пищеводного отверстия диафрагмы, увеличение времени пребывания структур живота в брюшной полости, возникновение жалоб), такую грыжу следует прооперировать, чтобы избежать риска ущемления. Цель операции – сузить расширенное пищеводное отверстие диафрагмы и укрепить его.
При ущемленной диафрагмальной грыже, если признаки не уменьшаются или даже нарастают, оперативное вмешательство проводится в экстренном порядке.
Профилактика
Чтобы предупредить возникновение диафрагмальной грыжи, следует устранить причины ее возникновения и провоцирующие факторы – в первую очередь болезни дыхательной системы с частым кашлем, заболевания ЖКТ с рвотами, метеоризмом, свободной жидкостью в брюшной полости. Часто диафрагмальная грыжа регрессирует после родов.
Прогноз
При правильном врачебном подходе прогноз благоприятный. Ущемления диафрагмальной грыжи со всеми вытекающими последствиями (в частности, некрозом ущемленного содержимого) случаются значительно реже, чем ущемления при других разновидностях грыж.
Ковтонюк Оксана Владимировна, медицинский обозреватель, хирург, врач-консультант
14,597 просмотров всего, 2 просмотров сегодня
Загрузка…
Источник
